Как выглядит женская матка
Содержание:
Шейка матки-что это такое
Шейка матки — это нижняя часть матки , которая переходит во влагалище. Она имеет толстый слой слизистой оболочки и замыкает матку снаружи с наружной шейкой, а изнутри – с внутренней шейкой матки.
Длина шейки матки у каждой женщины индивидуальна. В среднем она составляет от трех до пяти сантиметров.
Если смотреть со стороны, шейка матки наклонена вперед против матки и против оси влагалища.
Шейка матки занимает примерно нижнюю треть матки и выступает в верхней части влагалища. Шейка матки состоит из соединительной ткани и мускулатуры и имеет полую протоку в продольном направлении, канал шейки матки (цервикальный канал). Она выстлана слизистой оболочкой, железы которой образуют тягучую слизь.
Слизь имеет задачу закрыть наружную полость матки и, таким образом, защитить ее от микробов из влагалища. Только в течение плодородных дней и при менструации слизь истончается, и канал открывается на несколько миллиметров.
Во время беременности закрытая шейка матки закрывает полость плода вниз. Слизистая оболочка, выстилающая шейку матки в области родимого рта, более плоская, чем слизистая внутри матки. Там она напоминает слизистую оболочку, как и в полости рта (плоскоклеточный эпителий).
Шейка матки — соединение из полости матки во влагалище. На верхнем конце находится внутренняя шейка матки, на нижнем-внешняя шейка. Определенные железы в шейке матки вырабатывают цервикальную слизь: ее количество и консистенция меняются в течение менструального цикла.
Изменения при беременности
После оплодотворения и прикрепления эмбриона состояние детородного органа начинает меняться. Опытный гинеколог может сказать, как выглядит матка у будущих мам. Даже при обычном двуручном обследовании по измененной консистенции матки можно предположить, что имплантация уже произошла. При обычном состоянии она упругая, плотная, а при наступлении беременности она становится более мягкой.
Размер напрямую зависит от срока беременности: она увеличивается вместе с ростом плода. Изменяется также ее положение. В первые несколько недель размер эмбриона невелик, поэтому параметры женской матки остаются практически неизменными. Но уже на втором месяце она становится не грушеобразной, а округлой.
Начиная со второго триместра, гинекологи измеряют высоту стояния дна матки. С помощью этого показателя контролируют развитие беременности. При проведении регулярных замеров врач может заметить, что матка опустилась. Это значит, что организм готовится к родам.
Вес главного детородного органа к концу беременности составляет около 1 кг. Но он может варьировать в зависимости от размера ребенка, масса увеличивается при многоплодной беременности. После родов на протяжении 2-2,5 месяцев женская матка восстанавливается. Этого периода достаточно, чтобы пришла к своему первоначальному размеру.
Как выглядит шейка матки, ее анатомия и строение
Шейка матки представляет собой нижний сегмент органа и является продолжением тела матки. Перешеек является границей между телом и шейкой.
Стенка шейки отличается от стенки тела матки наличием в большей степени коллагеновых соединительнотканных волокон и в меньшей степени эластических волокон гладкой мускулатуры. Слизистая оболочка шейки матки расположена непосредственно под соединительнотканной мембраной, представленная цилиндрическим эпителием.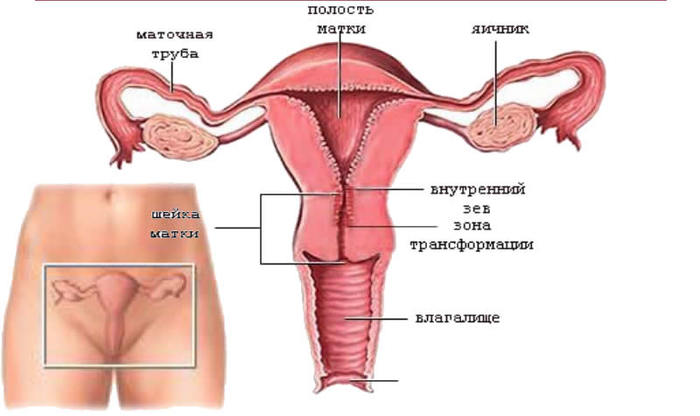
Цилиндрический эпителий состоит из высоких клеток, способных секретировать слизь. Наботовы железы являются производными слизистой оболочки полости матки. В месте вхождения шейки матки во влагалище (влагалищная поверхность шейки матки) отмечается зона смены цилиндрического эпителия многослойным неороговевающим эпителием.
Шейка матки (фото представлено далее в статье) анатомически состоит из: перешейка, надвлагалищной и влагалищной частями.
- Влагалищная поверхность шейки.
- Надвлагалищный сегмент шейки.
- Наружный зев матки.
- Внутренний зев матки.
- Цервикальный канал.
Влагалищная часть – нижний отдел матки. Именно на этом участке имеется зона перехода эпителия, которая в диагностическом плане значима для врача на момент обследования. В норме, вся поверхность влагалищной части шейки покрыта многослойным неороговевающим эпителием, как и поверхность влагалища.
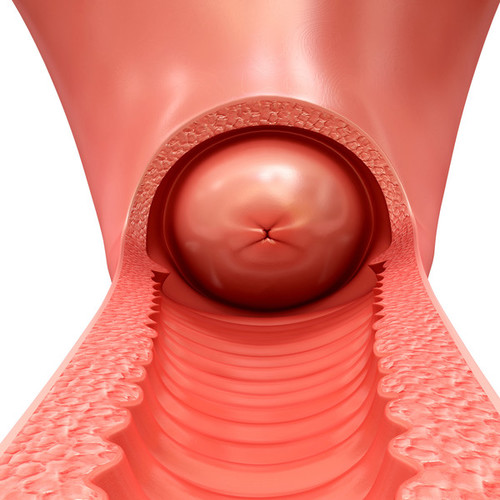 Схематичное фото шейки матки
Схематичное фото шейки матки
При смещении зоны перехода, часть влагалищной поверхности занимает цилиндрический эпителий, что не является нормой. В таком случае следует говорить о патологических изменениях – формированиях псевдоэрозий или эрозий. На влагалищной поверхности отмечается наружный зев, который ограничен передней и задней губой шейки матки.
Между задней губой и стенкой влагалища имеется «карман» — задний свод влагалища, а между передней губой и передней стенкой – передний свод. Эти анатомические структуры являются местом пункций, проводимых врачом в диагностических целях. Надвлагалищная часть шейки матки является ее верхним сегментом, расположенным между влагалищным отделом и перешейком.
Цервикальный канал – сообщение влагалища с маточной полостью. Начинается анатомическая единица внутренним зевом в полости тела матки, переходит в собственно цервикальный канал шейки и выходит через наружный зев во влагалище. Железы, вырабатывающие значительное количество слизи, образуют слизистую пробку в канале, препятствующую попаданию чужеродной инфекции.
Связки и мышцы
Связочный аппарат представлен комплексом мышц, связок и фасций, выполняющих поддерживающую, фиксирующую и подвешивающую функции.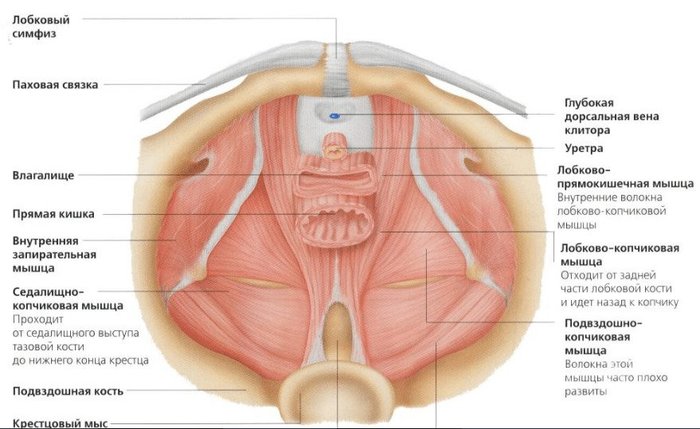
Состав связочного аппарата:
Фото шейки матки по дням цикла (слабонервным ,кушающим НЕ смотреть)
Этот проект вела 25-летняя женщина. Она никогда не рожала, и не имеет истории ЗППП. Каждая фотография была сделана примерно в 22–00, начиная с первого дня менструального цикла. На протяжении этого проекта, она использовала презервативы, как противозачаточный метод, а так же, чтобы не было семенной жидкости в момент фотосессии. Она не использовала тампоны во время менструации.
Данный цикл состовляет 33 дня, что является нормой. Фолликулярная фаза ее цикла длится примерно до 20–21 дня. Благоприятные дни для оплодотворения длятся несколько дней с 13-го по 21-й день с овуляцией на 20-й день. Лютеиновая фаза составляет 13 дней (12–16 дней является нормой).
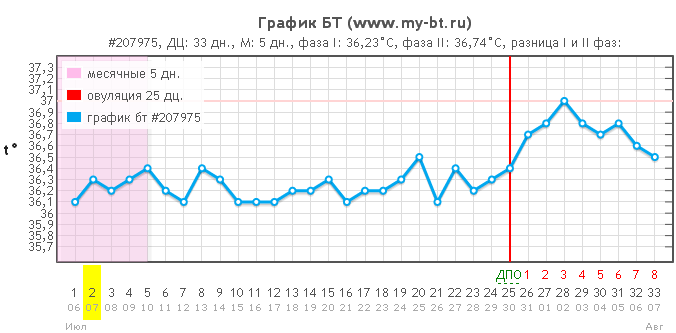
Выше приведен http://www.my-bt.ru/gr/207975 для этого цикла. Как видите, после овуляции примерно на 20-й день, ее температура стала подниматься из-за повышенного прогестерона, который в свою очередь вырабатывается жёлтым телом. Этот температурный сдвиг означает, что овуляция уже произошла.
Так же она следила за положением шейки матки на протяжении всего цикла. Так как на фото не видно твёрдая или мягкая, высоко или низко шейка матки. Всё это хорошо заметно при самостоятельном прощупывании. Матка отклонена назад (ретрофлексия), вы можете заметить, на нескольких фото, что шейка матки направлена вверх. Это анатомические изменения, которые присутствуют у 20–30% женщин, и чаще всего генетический признак.
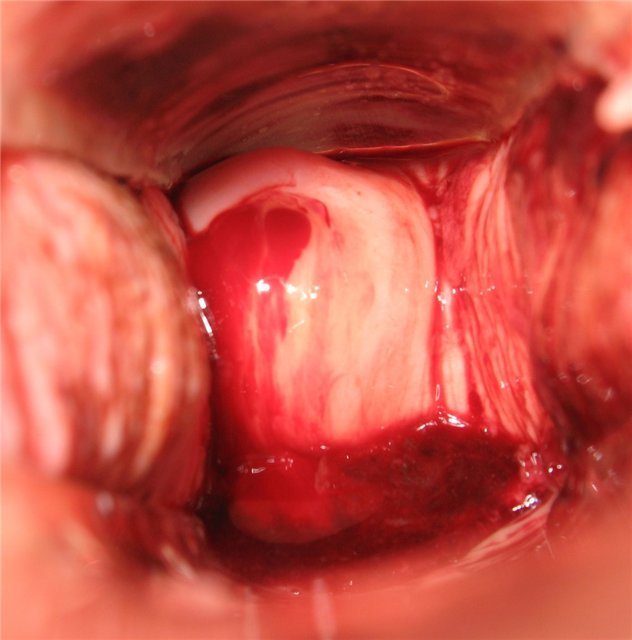
День первый
Кровь — красная, имеются небольшие судороги внизу живота. Грудь немного набухшая. Чувства — очень сексуальные.
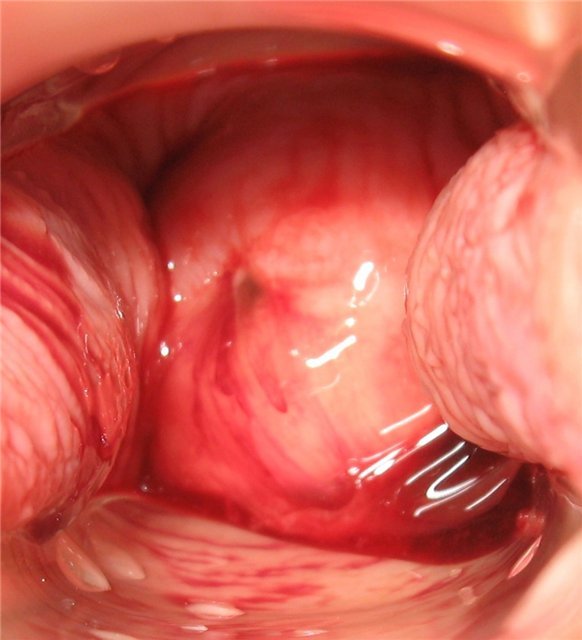
День второй
Кровь — темно-красного цвета. Грудь — нормальная.
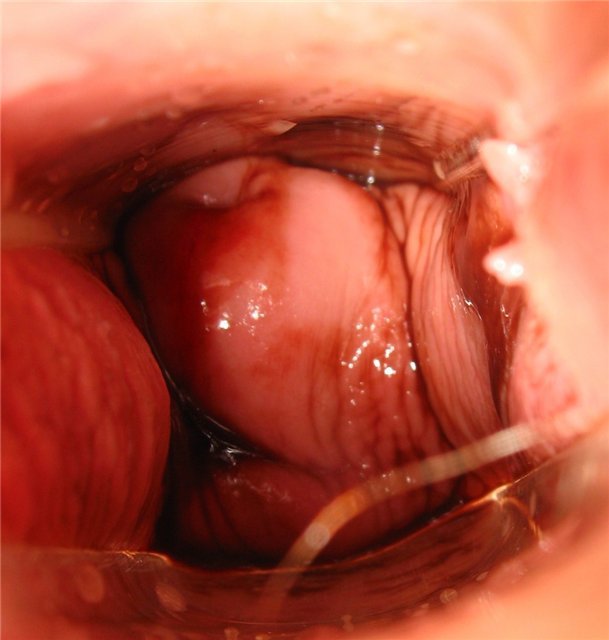
День третий
Кровь — коричневая, иногда водянистая темно-красная.
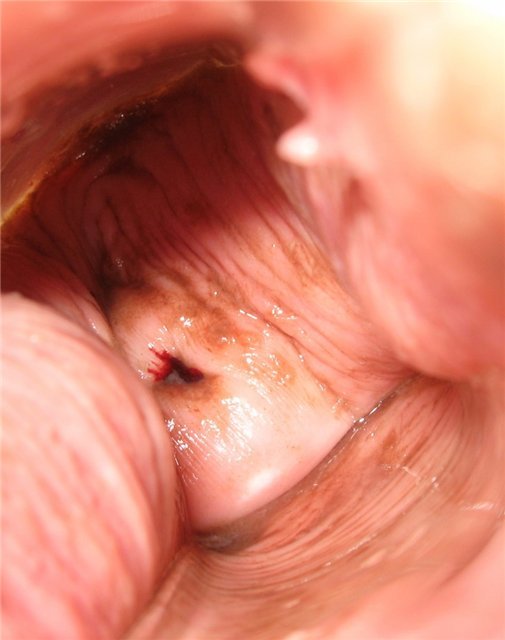
День четвертый
Обратите внимание, на свежую кровь
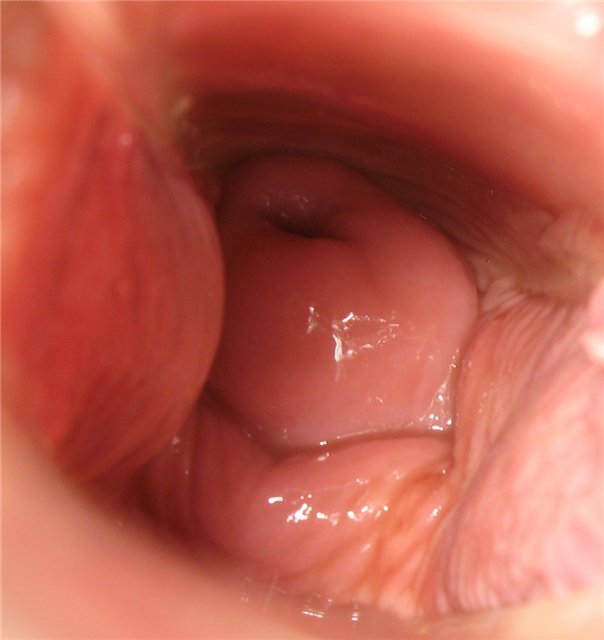
День пятый
Цвет коричневый. Уставшее состояние.
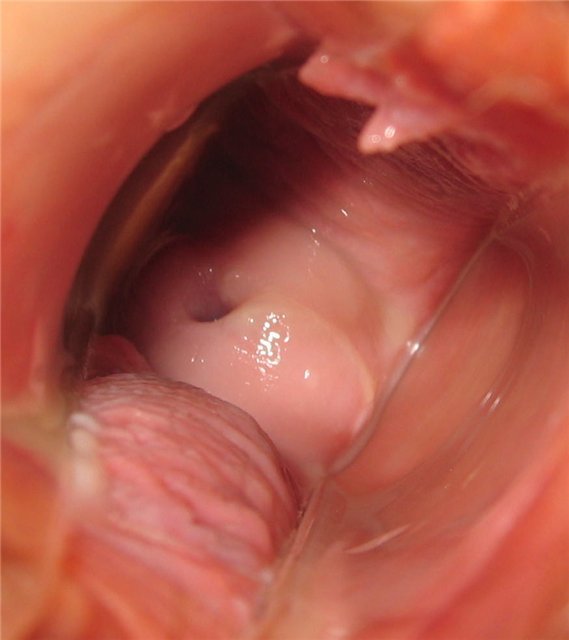
День шестой
Очень легкие коричневые выделения.
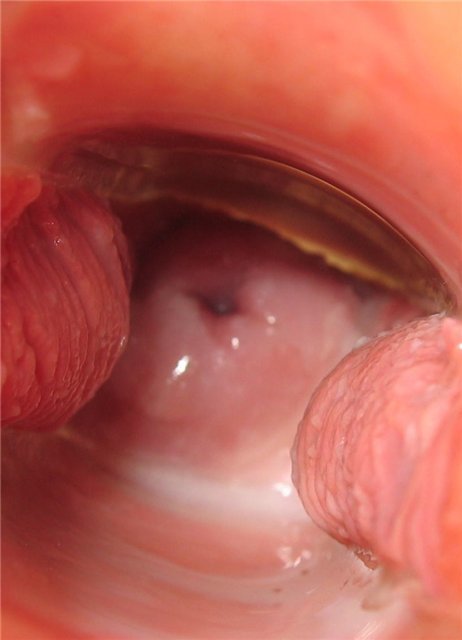
День седьмой
Шейка в низком, закрытом положении. На шейке липкая жидкость.
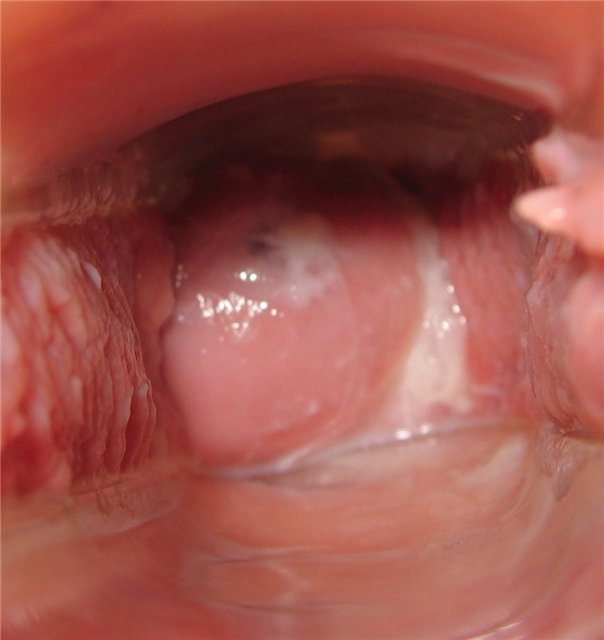
День восьмой
Шейка низко и закрыта. Цервикальная жидкость белая и липкая.
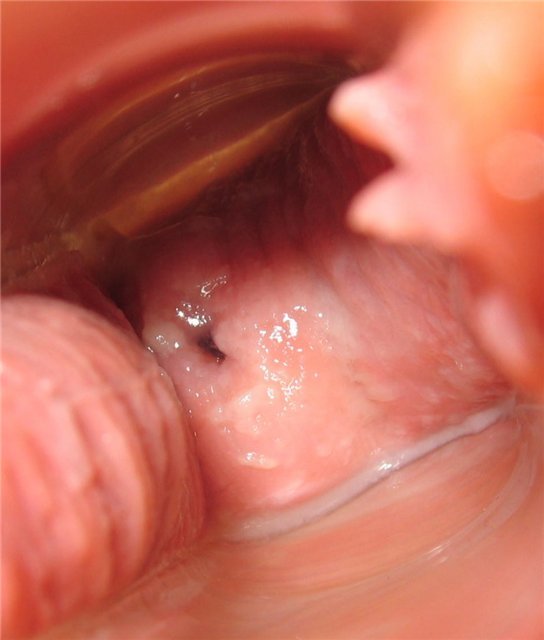
День девятый
Шейка низко и закрыта. Ощущение сухости.
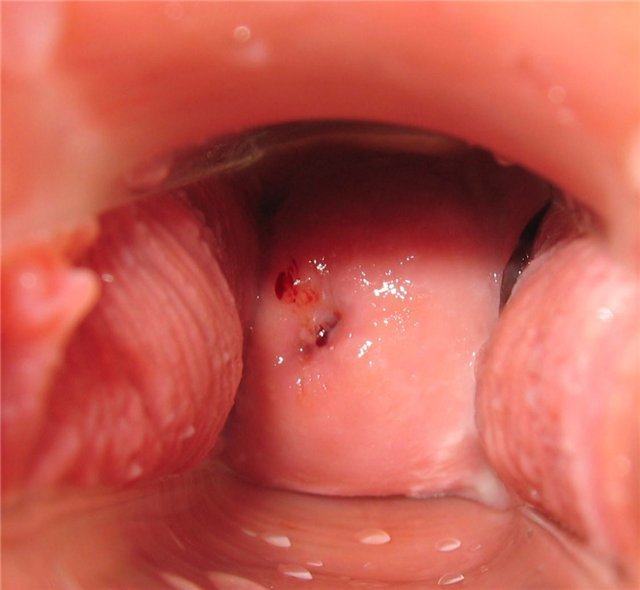
День десятый
Шейка низко и закрыта
Обратите внимание на каплю крови и коричневый комок около шейки матки (справа). Возможно, от бурного общения в тот же день, но позже был поставлен диагноз полип эндометрия
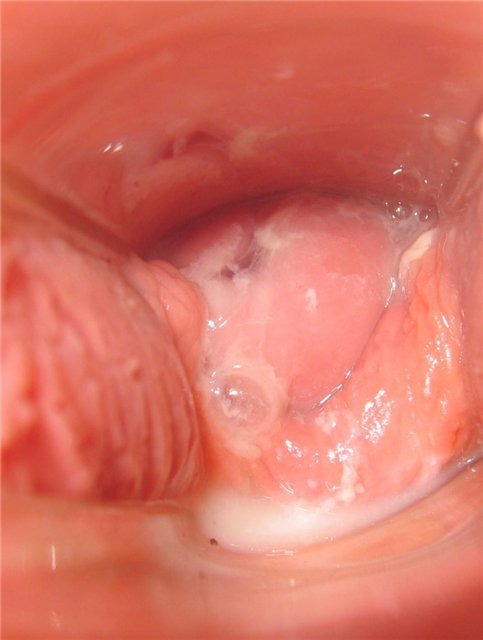
День одиннадцатый
Цервикальная жидкость сливочная.
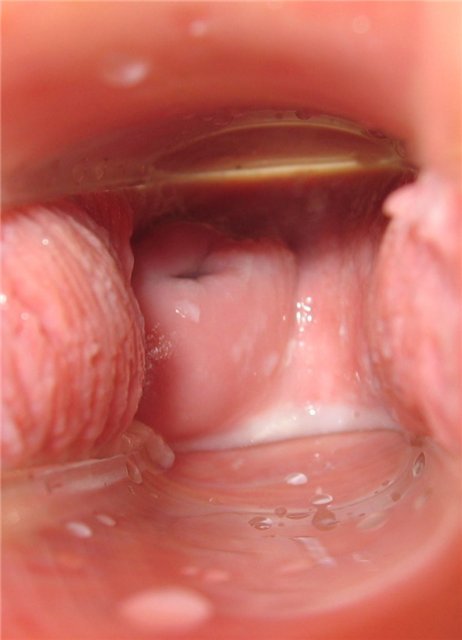
День двенадцатый
Цервикальная жидкость белая молочная. Чувство мокроты. Чувствую особенную сексуальность.
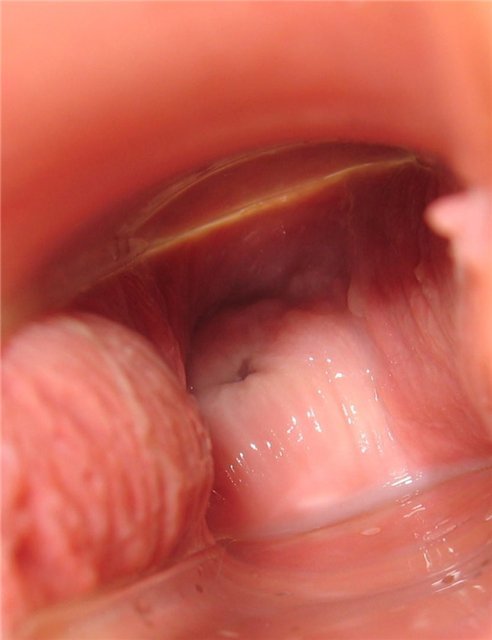
День тринадцатый
Обильные водянистые выделения. Шейка, размягчённая и двигаться вверх.
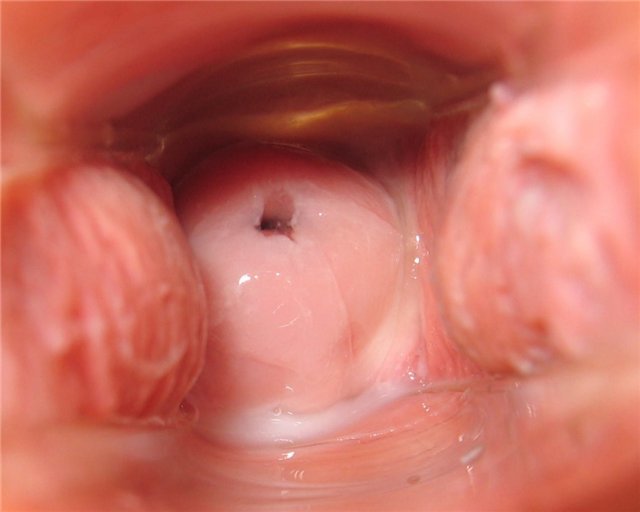
День четырнадцатый
Белая, прозрачная водянистая цервикальная жидкость, пачкает бельё.
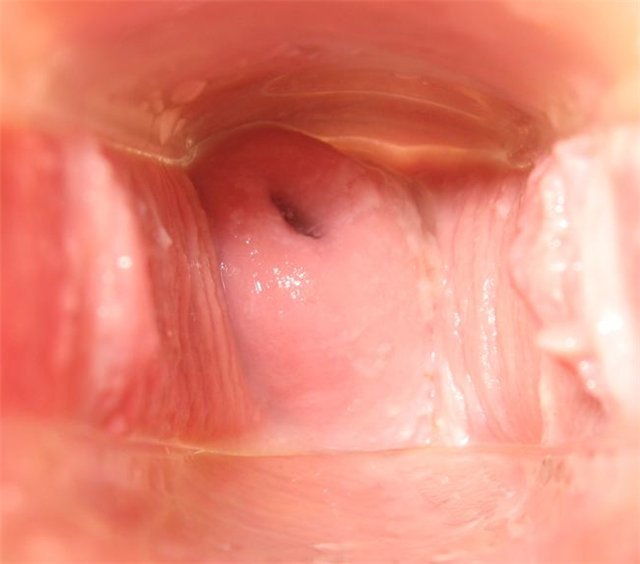
День пятнадцатый
Цервикальная жидкость меняется на выделения, напоминающие яичный белок. Шейка мягкая, открытая и высоко.
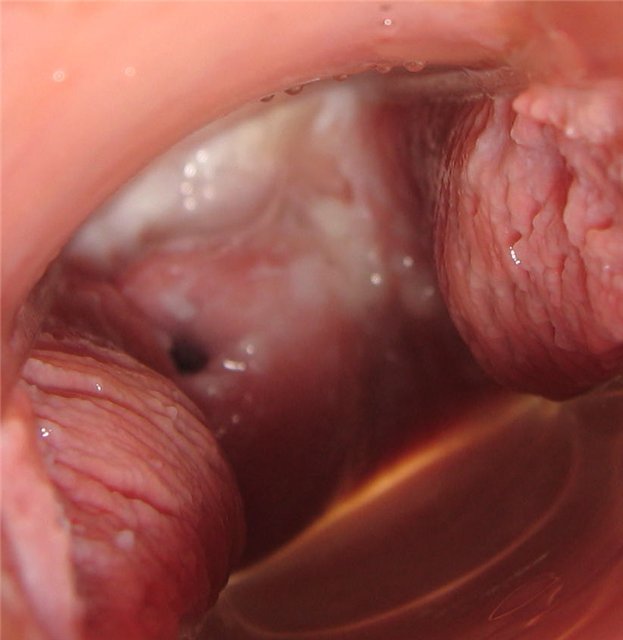
День шестнадцатый
Цервикальная жидкость в виде яичного белка, очень мокро. Шейка мягкая и высоко.
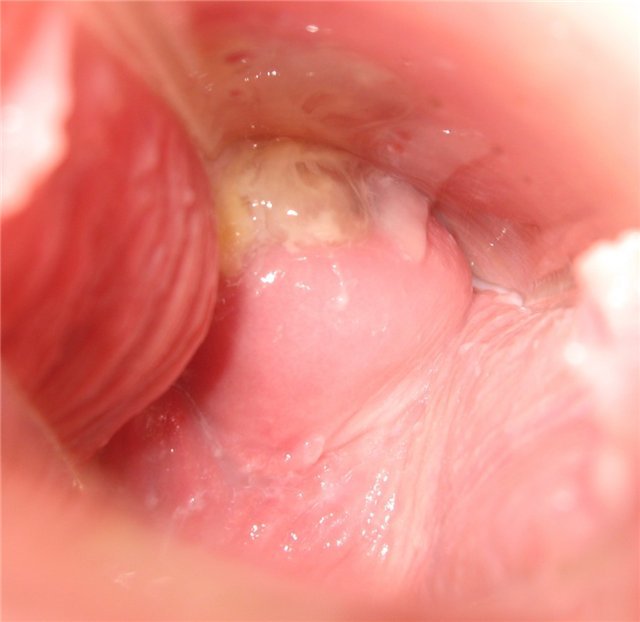
День семнадцатый
Цервикальная жидкость очень жидкая, с прожилками беловато-желтыми. Чувственные груди, но не болезненные. Жидкость при растяжении между пальцами тянется.
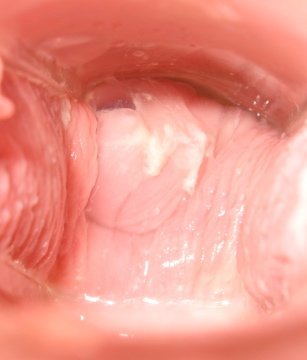
День восемнадцатый
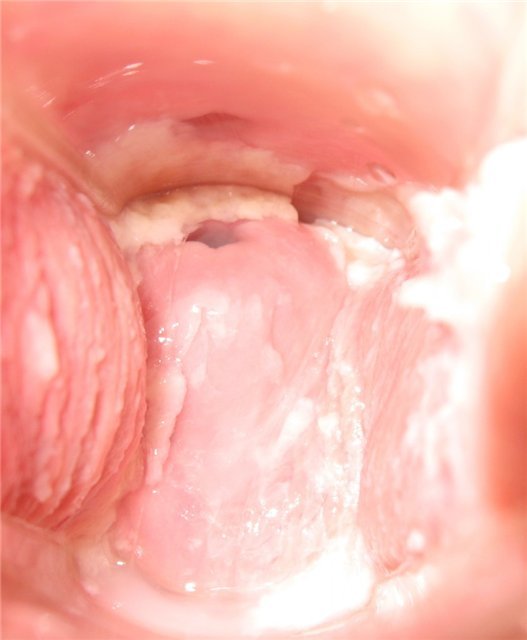
День девятнадцатый
Яичный белок с белым оттенком.
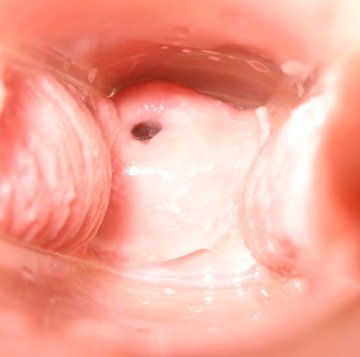
День двадцатый
Небольшие боли в спине и судороги с левой стороны. Подозрение на овуляцию. Ощущение сильной сексуальности. Цервикальная жидкость, как желатиновый яичный белок.
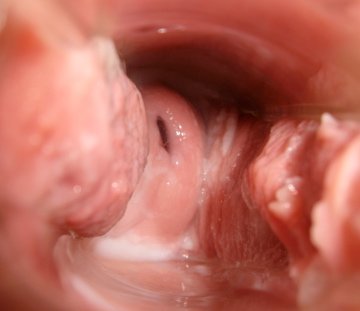
Двадцать первый день
Цервикальная жидкость, как клей. Соски очень чувствительные и болезненные.
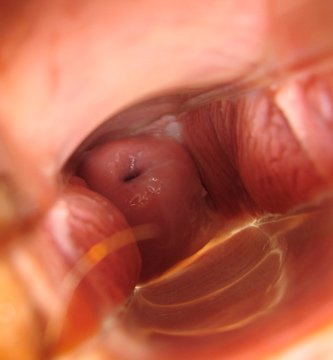
День двадцать второй
Болезненные соски. Шейка в средней позиции и слегка открыта. Базальная температура тела начинает расти.
День двадцать третьей
Очень чувствительные соски. Чувство сухости.
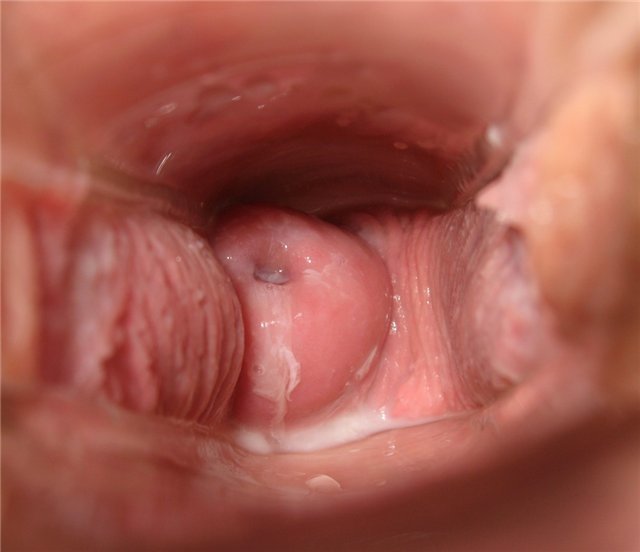
День двадцать четвёртый
Очень чувствительные соски. Сухо. Шейка твердая и высоко.
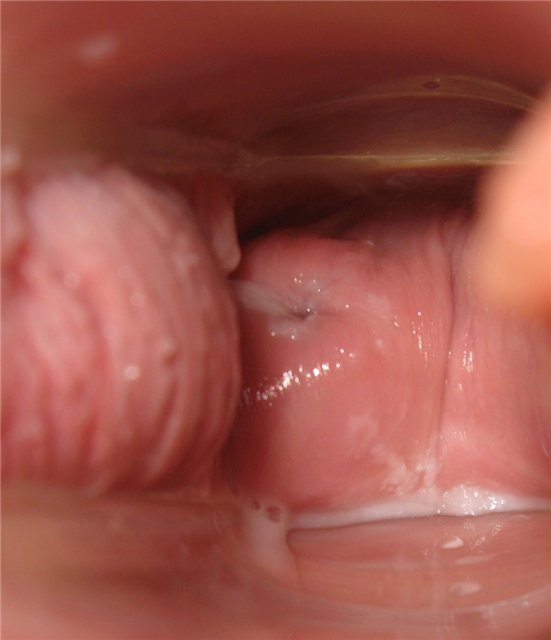
День двадцать пятый
Головная боль и усталость. Цервикальная жидкость сухая / липкая.
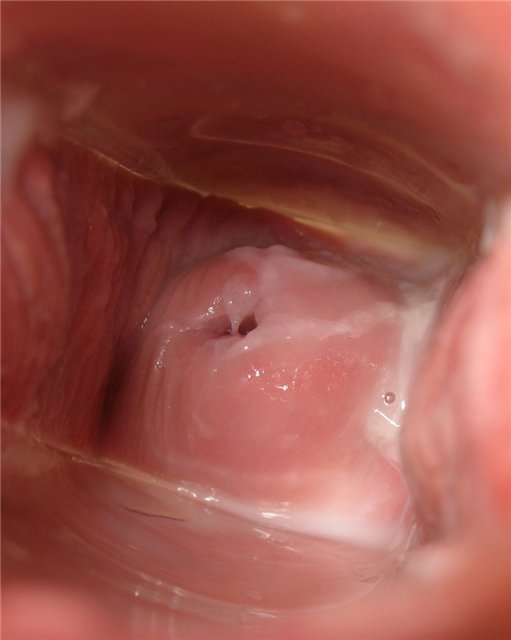
День двадцать шестой
Груди набухли. Цервикальная жидкость липкая. Базальной температуры тела в настоящее время заметно выше, примерно на 1 градус.
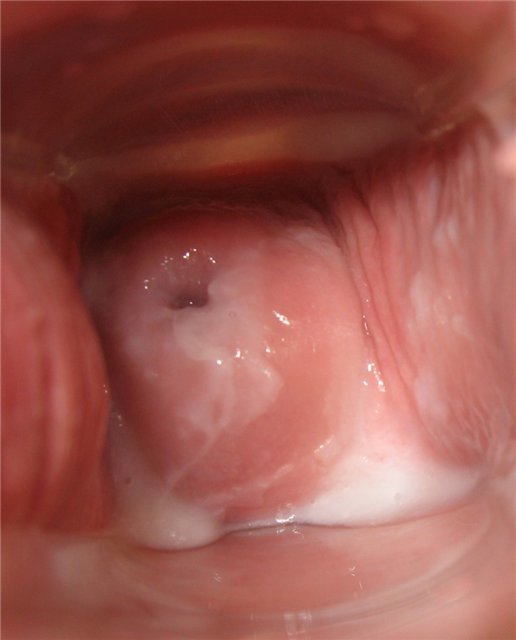
День двадцать седьмой
Болезненные соски, набухшие груди. Цервикальная жидкость липкая.
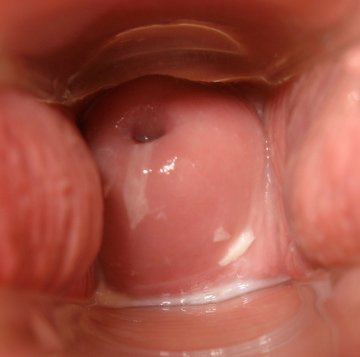
День двадцать восьмой
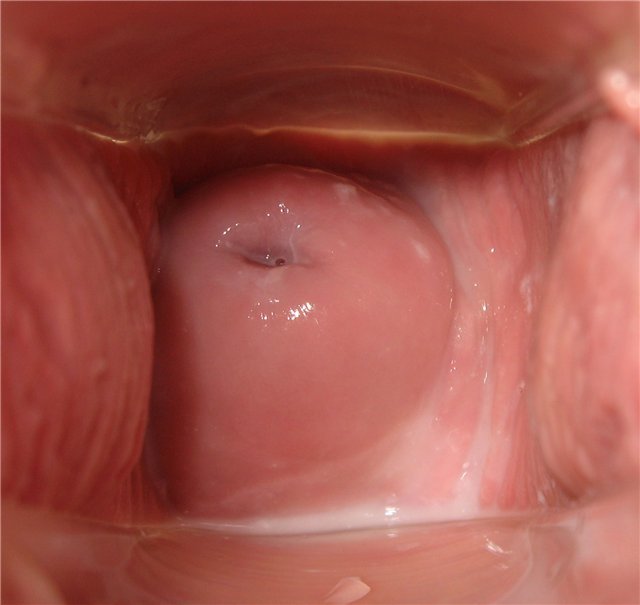
День двадцать девятый
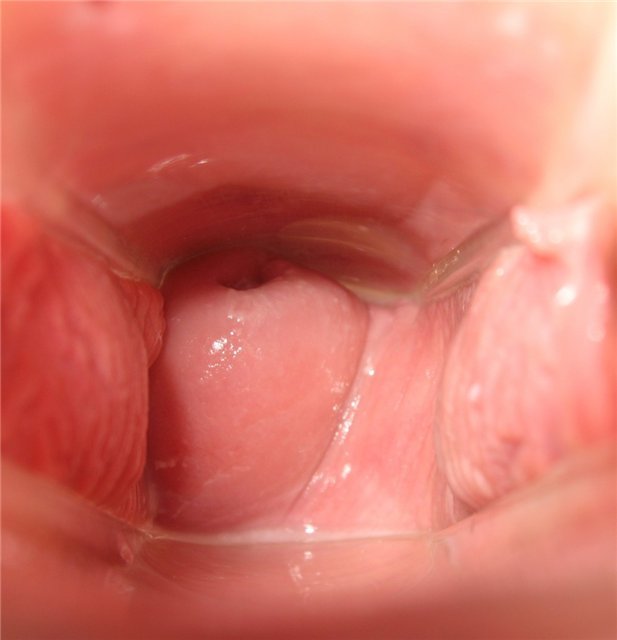
День тридцатый
Чувство сухости. Грудь тяжелая.
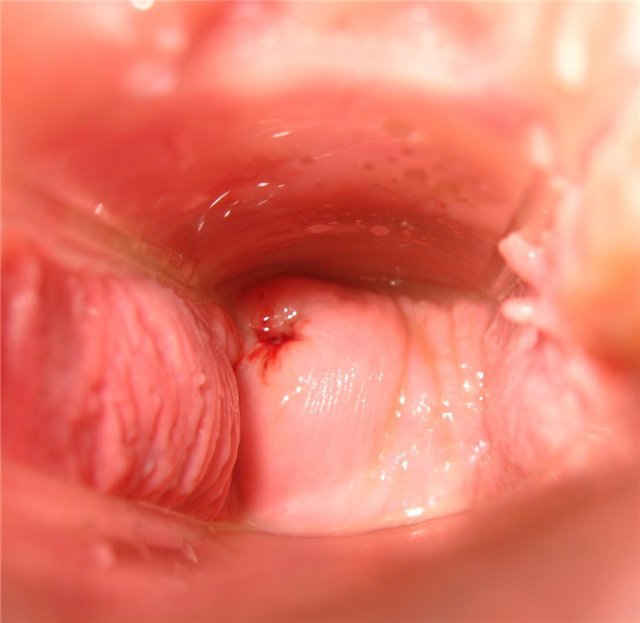
День тридцать первый
Чувство раздутости
Сухо, (обратите внимание, свежая кровь, признак надвигающейся менструации). Чувство эмоциональной нестабильности
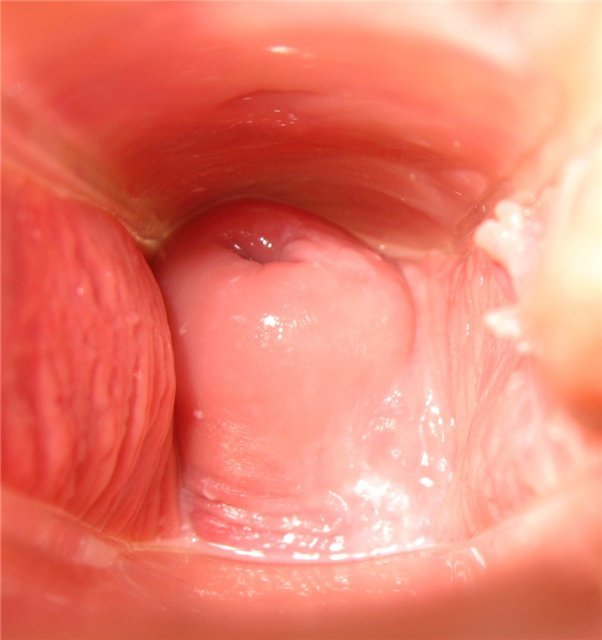
День тридцать второй
Светло-коричневые пятна. Шейка низкая и открытая. Чувство усталости.
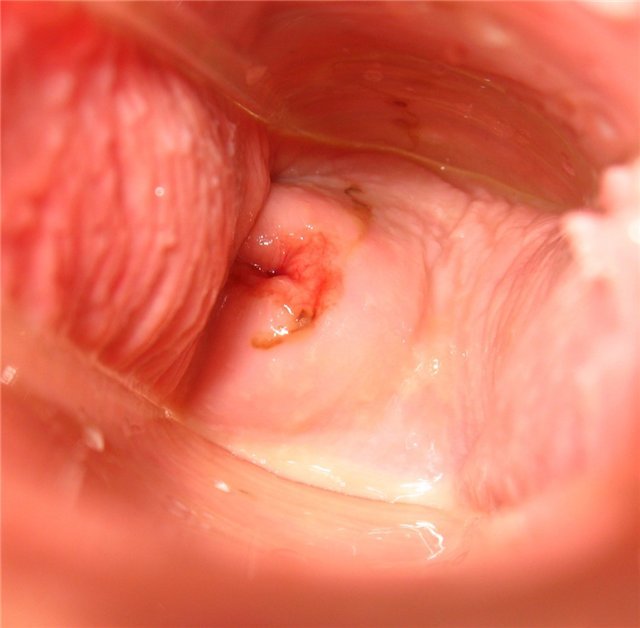
День тридцать третий
Розовые пятна. Боль в нижней части спины. Менструация начнётся завтра после пробуждения, через 13 дней после овуляции.
Статья взята из инета! Кому не интересно не фу… кать!
Симптомы двурогой матки
Особенностью этой аномалии является бессимптомное течение. Как правило, она обнаруживается при одном из плановых осмотров у гинеколога или становится случайной диагностической находкой при УЗИ или рентгене органов брюшной полости или малого таза по поводу других заболеваний. Женщина может чувствовать дискомфорт или иметь некоторые жалобы, но не связывать их с двурогой маткой. С какими жалобами может ассоциироваться данная аномалия? Симптомы двурогой матки могут быть такими:
- болезненные менструации (болевой синдром связан с неправильным строением мышечного слоя, результатом которого становятся чрезмерные спазмы);
- продолжительные месячные (причина такого явления — неравномерность слоя слизистой оболочки в полостях и затруднение ее отделения от стенок и эвакуации во время менструации);
- гематометра (при частичной атрезии одной из половин с формированием замкнутой полости отток менструальной крови из нее становится невозможным, что приводит к скоплению крови внутри полости);
- бесплодие, повторные выкидыши на разных сроках и преждевременные роды (их причина — неравномерность строения всех слоев матки, ее повышенный тонус, а также уменьшенный по сравнению с обычным объем маточной полости).
Многие женщины не подозревают о наличии этого заболевания, живут полноценной жизнью и узнают о проблеме только после тщательного обследования у гинеколога. Однако большинство других пациенток могут пожаловаться на такие симптомы, как:
- обильные месячные при двурогой матке, переходящие в кровотечения;
- болезненность менструаций;
- устойчивое бесплодие;
- самопроизвольные выкидыши, повторяющиеся несколько раз.
Подобные признаки требуют немедленного обращения к врачу для проведения систематического лечения патологии.
Менструальные выделения при двурогой матке часто сопровождаются более болезненными ощущениями. Их обильность также может быть повышена из-за увеличенной площади внутреннего слоя. Некоторые женщины жалуются на удлинение продолжительности менструаций. К этому приводит затруднение эвакуации крови и увеличение объема отторгающегося эндометрия.
Дополнительные симптомы двурогой матки могут быть вызваны механическим сдавливанием соседних областей и органов, так как аномальная матка занимает больше места, чем стандартный орган. Механическому воздействию подвергаются также нервные сплетения, что приводит к выраженному предменструальному синдрому, набуханию тканей и дискомфортным ощущениям в низу живота.
Если аномалия не сопровождается пороками развития влагалища, то изменений в интимной жизни женщины не происходит и ее качество не снижается. Пациентке доступен весь спектр эмоций – влечение, возбуждение, оргазм и другие. Сложности начинаются только на этапе зачатия, так как беременность у пациенток с двурогой маткой наступает все же реже.
Однако расстраиваться не стоит, так как бесплодие – не обязательный симптом данной патологии. В большинстве случаев, орган женщины функционирует нормально и готов к оплодотворению. Проблемы возникают на этапе имплантации плодного яйца и его первых неделях роста в эндометрии. Если отторжения на ранних сроках не произошло, вероятность выносить и родить здорового ребенка очень высока.
Причины опущения матки
При ослаблении тонуса мышц и связок, которые должны удерживать матку в определенном постоянном положении происходит ее опущение за пределы физиологических границ. Этому способствует рад следующих причин:
— Травматические повреждения мышц тазового дна;
— Конституциональные особенности (инфантилизм, астеническая конституция);
— Акушерские травмирующие ситуации. Во время осложненных родов иногда применяются весьма травмирующие методы родоразрешения: наложение акушерских щипцов, ручное извлечение плода при ягодичном предлежаниии и т.д.;
— Перенесенные тяжелые хирургические операции на половых органах;
— Многочисленные роды снижают тонус мышц тазового дна;
— Глубокие разрывы промежности любого происхождения;
— Тяжелый физический труд, связанный с подъемом тяжестей;
— Повышенное внутрибрюшное давление, вызванное заболеваниями органов брюшной полости или хроническими запорами;
— Врожденные пороки развития в области малого таза;
— Заболевания соединительной ткани, которая проявляется наличием грыж или опущением других внутренних органов;
— Нарушение выработки половых стероидов (в основном эстрогенов) влияет на способность мышечной ткани к сокращению;
— Пожилой возраст. С возрастом мышечная ткань теряет эластичность, происходят атрофические изменения. Дефицит эстрогенов в пожилом возрасте способствует дальнейшему ослаблению мышц и связок тазового дна.
В развитии процесса опущения матки доминирует не какой-то один провоцирующий фактор, а их сочетание.
У любой женщины незначительное опущение матки при беременности не является патологией. Вместе с ростом и увеличением размеров плода матка также увеличивается и может несколько сместиться вниз. Исключение составляет опущение матки при беременности у женщин, страдавших этим недугом раньше. В этом случае оно вызвано иными причинами, а беременность может его усугубить и прерваться преждевременно.
Таким образом, опущение матки является частью общих нарушений организма и не должно лечиться изолированно подобно местному процессу.
Размножение ос
Сезон размножения проходит осенью. Спаривание происходит в октябре. Как правило, матка спаривается с несколькими самцами. Сперма сохраняется в теле матки до весны. После спаривания трутни и рабочие осы вскоре умирают.
Зимой самки впадают в спячку. По весне матка отыскивает подходящее место для гнезда. Сначала она сооружает несколько ячеек. Ячейки соединены между собой и представляют собой соты. Это гнездо самка подвешивает к потолку какой-нибудь постройки или к ветке дерева. Затем в каждую ячейку она откладывает по одному яйцу. Яйца развиваются около 6 дней. Личинок, которые выходят из яиц, мать кормит пережеванными насекомыми. Личинка обвивается паутиной и превращается в куколку. Имаго вылупляются спустя 3 дня после создания кокона.
Яйца, которые не были оплодотворены, дают жизнь трутням, а из оплодотворенных яиц выходят рабочие осы или матки, все зависит от того, какой пищей питались личинки.
Когда из куколки выходят рабочие, матка перестает добывать пищу и занимается только откладыванием яиц. Количество откладываемых маткой яичек составляет 300 в день. Молодые осы, в июле берут на себя заботу о кормлении личинок и строительстве гнезда, а матка занимается лишь откладкой яиц. Пищу для самки и личинок добывают рабочие. Осенью из яиц вылупляются не рабочие осы, а самцы и самки.
Что такое матка и где она расположена
Матка – это орган репродуктивной системы у женщины, в котором развивается плод с момента выхода оплодотворенной яйцеклетки из маточной трубы до появления ребенка на свет. По форме она напоминает перевернутую грушу.
Располагается матка в малом тазу между мочевым пузырем и прямой кишкой. Положение ее может меняться в течение дня: при наполнении органов мочевыделительной и пищеварительной системы она немного сдвигается, а после мочеиспускания или дефекации возвращается на прежнее место. Но самое заметное изменение позиции матки наблюдается одновременно с ее ростом при беременности, а также после родов.
Строение матки
С помощью УЗИ матки можно увидеть, что она состоит из трех структурных частей. Верхняя выпуклая сторона называется дном, средняя расширенная часть – телом, а нижняя узкая – шейкой матки.
Шейка состоит из перешейка, удлиненного цервикального канала и влагалищной части. Внутри матка полая. Полость ее сообщается с нижней стороны с просветом влагалища, а по бокам – с каналами маточных труб.
1 Самый внешний слой, обращенный к полости малого таза, называется периметрий. Эта оболочка тесно связана с наружными покровами мочевого пузыря и кишечника, состоит из клеток соединительной ткани.
2 Средний, самый толстый слой – миометрий, включает три слоя мышечных клеток: наружный продольный, круговой и внутренний продольный – они названы так по направлению мышечных волокон.
3 Внутренняя оболочка, эндометрий, состоит из базального и функционального слоя (обращенного в полость матки). Содержит эпителиальные клетки и много желез, в которых образуются выделения матки.
Стенка матки пронизана многочисленными кровеносными сосудами. Артериальную кровь, насыщенную кислородом, приносят парные маточные артерии и внутренние ветви подвздошной артерии. Они ветвятся и дают начало сосудам меньшего калибра, которые снабжают кровью всю матку и ее придатки.
Кровь, которая прошла по капиллярам органа, собирается в сосуды большего калибра: маточные, яичниковые и внутренние подвздошные вены. Кроме кровеносных сосудов, в матке есть и лимфатические.
Жизнедеятельностью тканей матки управляют гормоны эндокринной системы, а также нервная система. В стенку матки входят ответвления тазовых внутренностных нервов, связанных с нижним подчревным нервным сплетением.
1Парные широкие связки матки (правая и левая) прикрепляются к оболочке брюшины. Анатомически они связаны со связками, которые фиксируют положение яичников.
2Круглая связка содержит и соединительнотканные, и мышечные клетки. Она начинается от стенки матки, проходит через глубокое отверстие пахового канала и соединяется с клетчаткой больших половых губ.
3Кардинальные связки соединяют нижнюю часть матки (вблизи шейки) с мочеполовой диафрагмой. Такая фиксация защищает орган от смещения в левую или правую сторону.
Посредством связок матка соединяется с маточными трубами и яичниками, что обеспечивает правильное взаимное расположение органов женской половой системы.
Кроме связок, правильное расположение органов малого таза, в том числе и матки, обеспечивает совокупность мышц, которая называется тазовым дном. В состав его наружного слоя входят седалищно-пещеристая, луковично-губчатая, поверхностная поперечная и наружная мышцы.
Средний слой называется мочеполовой диафрагмой, он содержит мышцу, сжимающую мочеиспускательный канал и глубокую поперечную мышцу. Внутренняя тазовая диафрагма объединяет лобково-копчиковую, седалищно-копчиковую и подвздошно-копчиковую мышцы. Мышцы тазового дна препятствуют деформации органов, которая повлекла бы за собой нарушение их кровоснабжения и выполнения функций.
Размеры матки
Когда девочка рождается, длина ее матки составляет около 4 см. Увеличиваться она начинает с 7 лет. После окончательного формирования репродуктивной системы во время полового созревания матка достигает размеров 7-8 см в длину и 3-4 см в ширину. Толщина стенок в разных частях органа и в разные фазы менструального цикла изменяется от 2 до 4 см. Вес ее у нерожавшей женщины – около 50 г.
После родов матка женщины уменьшается, но уже не возвращается к исходным параметрам: теперь ее вес равняется примерно 100 г, а длина – на 1-2 см больше, чем до зачатия. Такие размеры сохраняются в течение всего детородного периода, после вторых и последующих родов заметного увеличения не происходит.
Когда репродуктивный период жизни женщины завершается, и наступает менопауза, матка уменьшается в размерах и массе, стенка становится тоньше, а мышцы и связки нередко ослабевают. Уже через 5 лет после окончания менструаций орган возвращается к размерам, которые были при рождении.
Результаты осмотра
Расшифровка показателей УЗИ матки и придатков основана на комплексной оценке размеров органов, внутренней структуры, наличия патологических изменений, состояния прилежащих тканей.
Матка
При УЗИ должна выглядеть как грушеподобное образование с четкими контурами, эхогенность средней интенсивности и сопоставима с М-эхо печени. Эндометрий гиперэхогенный, толщина его вариабельная и зависит от фазы цикла.
В оценке размеров значение имеет длина, ширина органа, величина шейки матки, а также толщина эндометрия. Все эти показатели вариабельные, норма которых зависит от ряда факторов (сколько лет, количество беременностей и абортов, продолжительность менопаузы).
Размеры матки у девочек
| Возраст, г. | Длина, см | Ширина, см | Передне-задний размер, см |
| 2–7 | 3,25 (с шейкой) | 1,55 | 1,0 |
| 8–9 | 3,56 (с шейкой) | 1,7 | 1,0–1,1 |
| 10–11 | 3,45 | 1,94–2,15 | 1,45–1,63 |
| 12–13 | 3,7–3,9 | 3,06–3,22 | 2,13–2,35 |
| 14–16 | 4,11–4,42 | 3,75–3,95 | 2,73–2,91 |
Матка в репродуктивный период
| Данные анамнеза | Длина, см | Толщина, см | Ширина, см |
| Virgo (до появления половой жизни) | 3,42–4,32 | 2,81–3,54 | 3,21–4,65 |
| Нерожавшая женщина | 3,61–4,43 | 2,86–3,51 | 3,42–4,64 |
| Только аборты | 3,91–5,45 | 3,05–4,26 | 3,92–5,34 |
| 1 роды | 4,34–5,91 | 3,55–4,71 | 4,22–5,84 |
| Больше одних родов в анамнезе | 4,55–6,23 | 3,62–4,84 | 4,43–6,12 |
Размеры матки после начала менопаузы
| Показатели, см | Продолжительность менопаузального периода (лет) | |||
| До 2 | 2–6 | 7–13 | Больше 14 | |
| Длина | 3,91–6,94 | 3,12–7,16 | 3,44–6,82 | 3,24–6,55 |
| Толщина | 1,95–3,72 | 1,63–4,55 | 3,16–6,52 | 1,33–3,55 |
| Ширина | 2,56–5,33 | 2,53–5,55 | 2,23–5,65 | 2,32–5,65 |
Яичники представляют собой округлые или овальные образования несколько повышенной эхогенности с четкими контурами. Внутренняя структура зависит от фазы цикла.
Размеры придатков в педиатрической практике
| Возраст (лет) | Длина, см | Ширина, см | Толщина, см |
| 2–7 | 1,33–1,69 | 1,13–1,29 | 1,5–1,75 |
| 8–9 | 1,7–2,0 | 1,25–1,55 | 1,5–1,9 |
| 10–11 | 2,0–2,3 | 1,8–2,05 | 1,8–2,05 |
| К началу менструации | 2,6–3,1 | 1,9–2,2 | 2,8–3,2 |
Параметры яичников в репродуктивном периоде
| Показатели | Длина, см | Толщина, см | Ширина, см | Объем, см³ |
| Величина без овуляции | 2,03–3,74 | 1,61–2,26 | 1,82–2,94 | 3,21–9,83 |
| В середине цикла | 2,52–4,05 | 1,05–2,54 | 1,54–3,06 | 3,92–14,95 |
Размеры придатков после наступления менопаузы
| Продолжительность менопаузального периода (лет) | Длина, см | Толщина, см | Ширина, см | Объем, см³ |
| 1 | 1,9–3,0 | 0,9–1,5 | 1,1–1,9 | 3,31–5,75 |
| 2– 5 | 1,8–2,8 | 0,85–1,4 | 1,1–1,7 | 2,6 2–4,42 |
| 6–10 | 1,7–2,7 | 0,65–1,38 | 1,05–1,5 | 1,24–3,45 |
| Больше 10 | 1,6–2,4 | 0,54–1,27 | 0,95–1,43 | 0,76–2,17 |
При оценке размеров придатков большее значение имеет яичниковый объем, который рассчитывают по формуле:
V= Д*Т*Ш*0,5
Д, Т, Ш — длина, толщина, ширина, а 0,5 — коэффициент.
УЗИ шейки
Делают совместно с исследованием матки и придатков. Отдельно диагностику органа назначают и проводится нечасто. Причинами проведения такого УЗИ может быть установленная ее патология, контроль размера во время беременности (для уменьшения стоимости диагностики при частом выполнении процедуры).
Оценка шейки матки основана на описании размеров, структуры, эхогенности. Норма величины органа по УЗИ вне гестации равна от 3 до 5 см.
Во время первой беременности длина шейки должна составлять более 3,0 см, а при последующих вынашиваниях плода – свыше 2,9 см. В 3 триместре результаты цервикометрии должны находиться в диапазоне до 3,7 и 4,5 см соответственно.
Укорочение шейки во время гестации является признаком истмико-цервикальной недостаточности. Нарушение требует обязательного лечения, в том числе и установки пессария. Вне беременности оно носит чаще структурный характер.