Атрофический кольпит, что это такое? как лечить атрофический кольпит
Содержание:
Почему возникает эта болезнь?
Основная причина, провоцирующая атрофический кольпит, заключается в пониженной выработке женских половых гормонов. Именно они являются решающими факторами, влияющими на состояние эпителия влагалища. Активнее всего поддерживают стабильность во влагалище эстрогены, ведь они определяют кислотность влагалищной среды, которая является нормой для женщин. В такой среде во влагалище живут только полезные бактерии, и не провоцируется рост других микроорганизмов, способных нарушить равновесие. Также эстрогены обеспечивают стабильное кровообращение в эпителиальном слое.
Возрастные изменения, и наступление климактерического периода – основные маркеры того, что влагалищная среда будет претерпевать определенные изменения. Но если в первое время даже после окончания менструаций уровень гормонов еще может обеспечивать минимальные нормы для влагалища по кислотности, то уже в постменопаузе женщины начинают испытывать все «прелести» дефицита женских половых гормонов.
Недостаток эстрогенов приводит к истончению влагалищного эпителия и сужению его просвета. А микробы, ранее сдерживающиеся кислотной средой, получают благоприятные условия для развития. Чаще всего микробы провоцируют хроническое течение заболевания, и при слабой симптоматике женщина может не подозревать о наличии патологии.
Еще одна немаловажная причина – воздействие внешнего фактора. В ряде случаев атрофический кольпит вызывается приемом длительное время гормональных препаратов. А усугубляется течение заболевания под воздействием стрессового фактора: переохлаждения, ранее перенесенных инфекций половой сферы, перенесенная лучевая терапия, удаление яичников, ослабленный иммунитет. Факторами риска становятся избыточный вес, заболевания щитовидной железы и сахарный диабет.
Чем и как лечить воспаление влагалища от инфекций
Лечение атрофического кольпита должно быть всесторонним, проводиться под контролем врача-гинеколога. Терапия направлена на борьбу с инфекционными агентами и сопутствующими заболеваниями, повышение сопротивляемости организма.
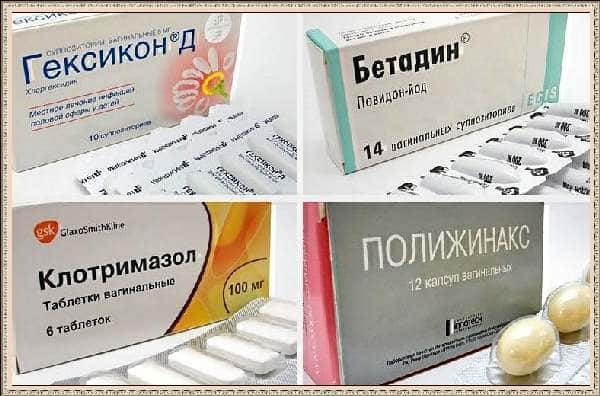
Для уменьшения микробной флоры местно назначаются спринцевания растворами антисептиков (Диоксидин, Мирамистин, Бетадин, Хлорфиллипт) 1-2 раза в день. Длительное (более 4 дней) спринцевание мешает восстановлению естественной флоры и кислой среды влагалища, поэтому не рекомендуется.
Антибактериальные средства могут назначаться местно и внутрь. Местно применяются препараты комбинированного действия. Они имеют форму геля, свечей, вагинальных таблеток. Широко применяются препараты: Тержинан, Гиналгин, Неопенотран, Полижинакс. Это самые эффективные вагинальные свечи. Если выявлена кишечная флора, используют Метронидазол, Орнидазол, Бетадин. Внутрь антибиотики назначаются при выраженном процессе и строго по выявленной в посеве чувствительности выявленных бактерий к антибиотикам.
Применяются эубиотики: Лактобактерин, Биовестин, Вагилак, Бифидумбактерин. Они восстанавливают естественную флору и pH влагалища. Назначают их после курса антибиотиков.
В качестве негормональной профилактики рецидивов назначают периодическое использование свечей с противовоспалительным и регенеративным действием — Депантол и Метилурацил. Интересно, что метилурациловые свечи используются не только в гинекологической практике, но и для лечения геморроя, трещин прямой кишки. В этом случае их используют ректально.
Для заживления трещинок на иссушенных слизисты оболочках половых губ и влагалища используют мазь Пантодерм. В ее состав входит вещество декспантенол, известное многим мамочкам грудным детей с кожными проблемами. Оно входит в популярный крем «Бепантен».
Перечисленные мероприятия облегчат симптомы в любом возрасте. Однако в период климакса основным механизмом развития заболеваний является эстрогенная недостаточность. Именно этот компонент является мишенью для основного лечения – заместительной гормональной терапии (ЗГТ).
Без гормонов надолго избавиться от воспаления половых органов (а нередко они переходят и дальше, на мочевыделительную систему, вызывают циститы и пиелонефриты) не получится. А это уже опасно.
Диагностика атрофического кольпита
Чтобы своевременно диагностировать данное заболевание и начать его лечение, при самых первых симптомах стоит сразу же сходить на гинекологический прием.
Для диагностики атрофического кольпита обычно проводят комплексное обследование, включающее в себя осмотр влагалища и шейки матки, мазок на бактериологический и онкоцитологический анализ, ПРЦ и УЗИ.
Первоначальный осмотр проводится с помощью гинекологических зеркал. Целью такого осмотра является установление состояния слизистой влагалища. При кольпите слизистая оболочка становится красноватого воспаленного цвета, она отекает, на стенках возникают отложения гноя. В запущенных случаях может развиться цервицит, проводится обследование шейки матки. При цервиците слизистая шейки матки красноватая и воспаленная, при прикосновении она кровоточит.
- Чтобы точно изучить состояние слизистой, необходимо провести кольпоскопию. Такая процедура способна выявить повреждения слизистой оболочки на ранних стадиях кольпита.
- Еще один способ диагностики — пробы кислотности влагалища. При заболевании она становится щелочной. Взятые из влагалища мазки изучаются под микроскопом. Наличие большого количества бактерий, лейкоцитов, мертвых эпителиальных клеток и белых кровяных телец является признаком кольпита.
- В редких случаях при диагностике заболевания проводят бактериологический анализ. К примеру, если после лечения болезнь дала рецидив. Также такой анализ проводят при лечении кольпита женщин при беременности и девочек. Точно определяет наличие инфекции и ПРЦ. Этот метод чувствителен к таким микроорганизмам, как трихомонады, хламидии, папилломы и герпес. УЗИ проводят при остром кольпите, чтобы диагностировать возможные осложнения, такие как рак шейки матки.
Причины
Причины кольпита могут быть самыми разнообразными. Причины возникновения кольпита связаны с тем, что во влагалище возникают благоприятные условия для развития болезнетворных микроорганизмов. Такие условия возникают вследствие различных факторов, среди которых можно выделить:
- ухудшения в микроциркуляции кровяной жидкости в малом тазу;
- нарушения в гормональной среде;
- дефицит витаминных и минеральных веществ;
- атаки возбудителей заболеваний на фоне ослабленной иммунной системы;
- развитие аллергических реакций;
- различные травмы поверхности наружных половых органов (например, микроповреждения во время интимной близости либо во время осмотра гинекологом);
- ухудшение кровоснабжения тканей;
- наличие массивных кровотечений, к примеру, после родов или аборта.
Перечисленные причины заболевания определяют развитие патологии. В преимущественном количестве ситуаций такой недуг не передается половому партнеру. Чаще всего его появление обусловлено ослабленностью иммунной системы либо гормональными нарушениями в женском организме. Итогом становится уменьшение полезной микрофлоры во влагалище, оно заселяется патогенной микрофлорой.
В период критических дней тоже уменьшается количество полезных микроорганизмов. Но такие колебания являются временными, после прекращения критических дней обычно это количество возвращается в норму.
Существуют также определенные факторы, которые благоприятны для возникновения патологии:
- несбалансированное питание, частые голодания либо соблюдение неправильной диеты;
- отсутствие полноценной личной гигиены;
- длительный курс лечения с помощью антибактериальных препаратов;
- чрезмерно частые подмывания, использование агрессивных средств по уходу за интимными органами, которые вымывают полезную микрофлору, делают слизистые и ткани влагалища уязвимыми к проникновению болезнетворных агентов;
- использование внутриматочной спирали либо спермицидного геля для предохранения;
- наличие других заболеваний гинекологической сферы (к примеру, развитие миомы, эндометриоза);
- дефицит витамина А, который положительно сказывается на состоянии поверхности и структуры слизистой оболочки;
- патологические процессы в органах эндокринной системы, нарушения функций щитовидной и поджелудочной железы, надпочечников;
- ослабленность иммунной системы вследствие различных причин, которые вызывают уязвимость организма к всевозможным болезнетворным организмам;
- продолжительный прием гормональных антивоспалительных препаратов;
- болезни крови и нарушения в функции системы кроветворения.
Вследствие перечисленных факторов появляется благоприятная среда для размножения патогенных микробов, вот отчего бывает воспалительный и инфекционный процесс во влагалище, нарушается бактериальный фон.
Виды
Видов вагинита несколько, они зависят от возбудителя болезни:
- Трихомонадный – вызван простейшими микроорганизмами – трихомонадами. Наиболее распространенный способ заражения – через половой акт, хотя можно заразиться и через предметы личного пользования. Основной признак – обильные пенистые выделения с неприятным специфическим запахом и гнойными включениями желтоватого или зеленоватого цвета.
- Кандидозный (молочница) – вызван патологическим размножением грибков во влагалище. Основные симптомы – белые творожистые выделения (иногда без запаха), зуд, жжение, ощущение дискомфорта в половых органах. Причины появления молочницы разнообразны: заражение половым путем, недостаточное соблюдение личной гигиены, резкое снижение иммунитета.
- Неспецифический – возникает из-за размножения патогенной микрофлоры (кишечная палочка, протей, стрептококк) вследствие дисбаланса иммунной или эндокринной системы. Заболевание сопровождается пенистыми водянистыми выделениями с кровью или гноем, жжением, зудом, покраснением влагалища.
- Атрофический – возникает из-за снижения количества эстрогена в организме, что характерно для женщин в возрасте 50–60 лет. Причиной снижения гормона может стать менопауза (естественная или искусственная), удаление яичников, прием некоторых препаратов. При данном виде возникает жжение и сухость половых органов, боль во время полового акта. Атрофический вагинит может сопровождаться жидкими, слизистыми выделениями – бесцветными,желтоватыми или с примесью крови, а также покраснением влагалища.
В любом из своих видов, кольпит бывает острым и хроническим. Острый кольпит со всеми симптомами – выделениями, отеками и покраснениями в интимной зоне – возникает внезапно. Воспалительный процесс может затронуть шейку матки, а также наружные половые органы.
Хронический кольпит– это следующая стадия заболевания, которая возникает при отсутствии лечения острой формы. При хроническом протекании болезни вышеописанные симптомы выражены не так ярко. Нарушений общего самочувствия обычно нет, однако периодически возникают чувство жжения, дискомфорт, зуд. Воспалительный процесс распространяется на маточные трубы, яичники, матку. Так появляется целый «букет» гораздо более серьезных и сложных заболеваний: цистит, уретрит, эндометриоз, воспаление шейки матки, бесплодие.
Лечение атрофического кольпита
Терапия заболевания проводится комплексно под наблюдением гинеколога, она направлена на ликвидацию возбудителя инфекции, борьбу с сопутствующими патологиями и восстановление иммунитета.
Препараты
Основой схемы лечения являются антибактериальные препараты и заместительная гормональная терапия.
Прогноз выздоровления при атрофическом кольпите напрямую зависит от восстановления гормонального фона. Для этой цели назначаются женские половые гормоны.
Максимальную эффективность показывают препараты местного действия, выпускаемые в форме вагинальных свечей и кремов. Хорошо зарекомендовали себя такие лекарственные средства, как Эстриол, Эстрокард, Овестин.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Заместительная гормональная терапия при атрофическом кольпите должна проводиться непрерывно на протяжении многих лет, поскольку даже недельный перерыв может вызвать рецидив болезни. Не следует бояться таких препаратов, они безопасны, но крайне эффективны в лечении атрофических кольпитов.
Схема лечения гормональными препаратами имеет некоторые особенности: в ней чередуются периоды интенсивной и поддерживающей терапии.
Негормональное лечение
Для борьбы с патогенной микрофлорой назначаются антибактериальные средства, которые можно принимать как перорально, так и местно. Показаны спринцевания антисептическими растворами на основе Мирамистина, Диоксидина и других препаратов. Процедуры следует проводить 1 — 2 раза в день, но длительность курса не должна превышать четырех дней во избежание нарушения баланса влагалищной микрофлоры и кислотности среды.
Также в качестве антибактериальной терапии назначаются суппозитории комбинированного действия: Тержинан, Поижинакс и другие аналогичные препараты.
При обнаружении возбудителей вторичной инфекции необходимо проведение курса лечения антибиотиками, направленными на уничтожение определенного вида патогенных микроорганизмов. Выбор конкретного антибактериального средства зависит от результатов анализа на резистентность штаммов. Чаще всего назначаются препараты с Метронидазолом.
Для восстановления баланса влагалищной микрофлоры и уровня кислотности показано применение пробиотиков, они назначаются после окончания курса антибактериальной терапии. Это могут быть такие средства, как Лактобактерин, Бифидумбактерин и другие.
При лечении атрофического кольпита очень важно минимизировать риск рецидивов, для этого можно проводить периодические профилактические курсы лечения свечами Метилурацил и Депантол. Для улучшения состояния слизистых влагалища назначается мазь Пантодерм
Образ жизни
Залогом успешного выздоровления является пересмотр пищевого поведения, физической активности и режима сексуальной активности.
Лишний вес и ожирение являются существенным фактором риска развития заболевания и последующих рецидивов патологии, поэтому женщине рекомендуется перейти на низкокалорийную диету с большим содержанием свежих фруктов и овощей и обязательным включением в ежедневный рацион кисломолочных продуктов.
Необходимо вести упорядоченную половую жизнь, избегать случайных сексуальных контактов и всегда пользоваться презервативами.
Причины возникновения атрофического кольпита
Все симптомы атрофического кольпита имеют одну-единственную причину – недостаток эстрогенов в организме женщины в период постменопаузы.
Как известно, эстрогены в организме женщины обуславливают:
- 1Оволосение по женскому типу;
- 2Пигментацию сосков и половых органов;
- 3Отторжение функционального слоя эндометрия, проявляющееся менструациями;
- 4Плотность костной ткани;
- 5Образование в печени факторов свертывания, благодаря которым менструации не переходят в кровотечение;
- 6Повышение в крови концентрации липопротеинов высокой плотности, обладающих антиатероматозным действием;
- 7Обеспечение сродства рецепторов к прогестерону, то есть обеспечение процесса наступления и вынашивания беременности;
- 8Переход жидкости в интерстиций из внутрисосудистого русла;
- 9Обеспечение и поддержание нормальной микрофлоры влагалища, поддержание местного иммунитета.
Таким образом, все проявления менопаузального синдрома, как и периода постменопаузы, обусловлены недостатком эстрогенов.
2.1. Роль микрофлоры влагалища в организме женщины
Должное внимание роли и составу микрофлоры влагалища начали уделять относительно недавно. Уже доказано его влияние не только на «чистоту» мочеполового тракта и обеспечение нормального течения беременности и родов, но и поддержания здоровья женщины в целом
В течение жизни состав влагалищного биоценоза коррелирует с гормональным фоном женщины, подвергается циклическим изменениям, в него добавляются и элиминируются факультативная флора, болезнетворные микроорганизмы, но, так или иначе, его основой являются лактобациллы.
Именно они обеспечивают кислую среду во влагалище путем синтеза молочной кислоты из гликогена, тем самым подавляют рост факультативной флоры и препятствуют развитию инфекционного процесса.
Из 18 видов лактобацилл, известных человечеству, во влагалище женщины присутствует 1-4 вида, причем комбинация их индивидуальна, какой-либо закономерности их взаимодействия пока выявить не удалось.
В общей сложности в мочеполовом тракте женщины могут обитать до 400 видов различных микроорганизмов, но в норме 90-95% должны составлять лактобациллы.
В совокупности, все микроорганизмы, образующие биоценоз влагалища в норме, обеспечивают колонизационную резистентность генитального тракта.
Эстрогены, в свою очередь, обеспечивают нормальное функционирование многослойного плоского эпителия влагалища, продукцию гликогена в поверхностных клетках.
Постоянно отторгающиеся клетки поверхностного эпителия подвергаются распаду (цитолизу) с высвобождением гликогена, являющимся материалом для синтеза молочной кислоты лактобациллами.
В состоянии гипоэстрогении в эпителии влагалища критически снижается образование гликогена, следовательно, не обеспечивается кислая среда. Вдобавок значительно истончается эпителий влагалища.
Все это приводит к значительному снижению колонизационной резистентности генитального тракта, активному размножению факультативной флоры и возникновению атрофического вагинита.
При этом не имеет значения, чем обусловлен дефицит эстрогенов, механизм развития заболевания остается тем же, с возможными вариациями степени выраженности клинических проявлений.
3 Атрофический гастрит
Для местного лечения назначаются:
При остром трихомонадном кольпите во время осмотра пациентки на кресле врач сразу может заметить покраснение и отек слизистой влагалища, а в задней части свода влагалища увидеть слизисто-гнойные выделения.
Для нормализации кислотного баланса назначаются ингибиторы, такие как Омепразол, Пантопразол, Лансопразол. Но этих препаратов недостаточно, для того чтобы уровень кислоты в желудке повысился до необходимой нормы. Поэтому при атрофическом гастрите выписываются препараты соляной кислоты и ферментов желудочного сока. Это называется заместительной терапией.
препараты для общего укрепляющего действия;
фундальный.
Kendall A. Dowsett M. Folkerd E. Smith I. Caution: Vaginal estradiol appears to be contraindicated in postmenopausal women on adjuvant aromatase inhibitors // Ann. Oncol. — 2006. — Vol. 17. — P. 584–587.
В зависимости от особенностей организма и вида хронического гастрита стоит уменьшить употребление молока и молочных продуктов, или, наоборот, увеличить их употребление, особенно кефира и творога.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Самыми распространенными видами кольпита являются:
При поверхностном хроническом гастрите воспалительный процесс распространяется только на верхний слой слизистой оболочки желудка, не затрагивая железы и не вызывая их атрофии. Поэтому такой гастрит еще называется простым или катаральным. Если убрать провоцирующий фактор, то пораженный слой слизистой быстро восстанавливается.
Атрофический (аутоиммунный) хронический гастрит — очень опасное заболевание. Именно его называют предраковым состоянием желудка. Такой гастрит диагностируют в основном у людей среднего и старшего возраста, и он требует немедленного лечения.
Установлено, что чаще всего кольпит вызывают грибковые возбудители, трихоманады, гарднереллы. В связи с чем необходимо лечение препаратами широкого спектра (тинидазолы — метронидазол), в течение 5-7 дней.
Если придерживаться диеты, назначенной врачом, то обострение поверхностного хронического гастрита проходит за неделю. Но уменьшить количество бактерий Хеликобактер пилори в желудке только диетой нельзя. Поэтому гастроэнтеролог может назначить медикаментозное лечение, чтобы предотвратить дальнейшее распространение воспалительного процесса по желудку.
антибактериальную терапию (фторхинолоны или комбинированные препараты — «Офор», «Тифлокс» и т. п.) в комбинации с местным лечением препаратов широкого спектра действия, не всасывающихся в кровь и не угнетающих нормальную микрофлору;
Главным методом лечения атрофического кольпита является заместительная гормональная терапия, которую осуществляют двумя способами:
Фундальный вид гастрита диагностируется крайне редко. При нем воспалительные процессы в слизистых располагаются в среднем и верхнем отделах желудка. Именно там находятся железы, вырабатывающие соляную кислоту. Из-за такой локализации воспалений работа желез нарушается и кислотность желудка изменяется.
нарушение питания слизистой оболочки,
системным – назначают гормональные уколы или таблетки для приема внутрь.
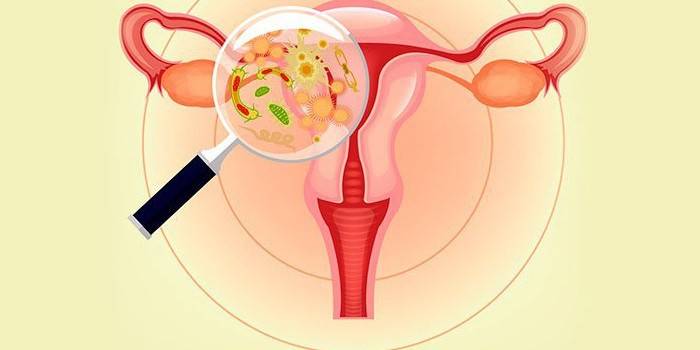
Что такое атрофический кольпит
Воспалительный процесс слизистой влагалища при климаксе называется атрофическим вагинитом. Заболевание вызвано низким количеством женского гормона (эстрогена), вырабатываемого яичниками. В медицине существуют другие синонимы термина – старческий или сенильный кольпит. Такое название походит от греческого слова «кольпос», что переводится как влагалище. При атрофическом вагините происходит истончение многослойного эпителиального слоя влагалища. Патологический процесс рассматривают только, когда у женщины возникает дискомфорт и выражаются другие признаки.
Код по МКБ-10
Атрофический или старческий вагинит относится к числу частых заболеваний и бывает 3-х видов: острого, хронического и вторичного. После 8 лет климатического периода от кольпита страдает каждая 2 пациентка. Каждые 10 лет риск возникновения заболевания возрастает. Среди женщин около 80% болеют кольпитом в менопаузальный период. Старческий кольпит имеет код по Международной классификации болезней (МКБ-10) – 95.2.
Лечение атрофического кольпита
В гинекологии методика базируется на регенерации эпителиальной выстилки и предотвращения рецидивов. При кольпите врач назначает локальную и системную заместительную гормонотерапию (ЗГТ) для выработки эстрогена, стабилизации уровня гормонов. Под влиянием эстрогенов клетки эпителия начнут заново обновляться, что улучшит питание слизистой оболочки, предупредит образование микротравм, снизит степень атрофии. Гормональная терапия от атрофического вагинита проводится длительно от 1,5 до 3 лет. Первое облегчение женщина почувствует спустя 3 месяца лечения.
Препараты
Самостоятельное назначение лечения при кольпите опасно для здоровья. После проведенных обследований, врач назначит комплекс подходящих медикаментозных средств, основываясь на истории атрофического вагинита. Кроме терапии гормонами, показано местное лечение (кремы, мази, свечи, вагинальные таблетки), фитогормонотерапия, прием уросептиков, препаратов для системного действия. Последняя группа лекарств для атрофического вагинита направлена на восстановление не только слоев влагалища, но и всего организма в целом. К таким медикаментам относятся:
- Клиогест;
- Анжелик;
- Эстрадиол;
- Тиболон;
- Индивина.
Препараты растительного происхождения
Фитогормонотерапия при старческом кольпите проводится лекарственными сиропами, эликсирами, таблетками и кремами с натуральными компонентами. Прекрасно помогает Клиофит, в состав которого входят только природные ингредиенты: шиповник, боярышник, семена кедра и кориандра, аптечная ромашка, другие компоненты. Цена Клиофита в Москве составляет 168 рублей. Средство при кольпите можно купить в виде эликсира и принимать по схеме: 3 раза в сутки за 15 минут до приема пищи, неделю. Среди других препаратов растительного происхождения для атрофического вагинита выделяют:
- Климадинон;
- Ци-клим;
- Лефем;
- Феминал;
- Бонисан.
Свечи
Применение лекарственных суппозиториев очень хорошо помогает от симптомов атрофического вагинита, действуя местно на воспаленную область влагалища. Свечи от кольпита под названием «Эстриол» дополнены эстрогенным компонентом, снижают зуд, убирают чрезмерную сухость, диспареунию. Препарат при атрофическом вагините вводят интравагинальным способом, также при проблемах с недержанием мочи, болезненным мочеиспусканием, вызванными атрофическими проблемами влагалища. Хорошо зарекомендовали себя следующие свечи при кольпите:
- Овестин;
- Эльвагин;
- Орто-гинест;
- Овипол Клио;
- Эстрокад.
Метилурацил
Препарат производится в форме свечей для введения в прямую кишку, но при кольпите гинекологи рекомендуют вводить во влагалище. Средство для атрофического вагинита ускоряет репарацию (восстановление) шейки матки. Курс лечения при кольпите Метилурацилом составляет от недели до 4 месяцев. Медикамент для атрофического вагинита стимулирует тканевый иммунитет, регенерирует клеточные структуры, заживляет раны, улучшает процесс созревания эритроцитов и лейкоцитов. Перед использованием Метилурацила для лечения кольпита проводят спринцевания содой, настоями трав.
Флуомизин
Препарат Флуомизин с антисептиком в составе, является эффективным средством против старческого кольпита. Вещества в таблетках влияют на патогенную флору: деквалиния хлорид (10 мг), моногидрат лактозы, микрокристаллическая целлюлоза и стеарат магния. Активный компонент ликвидирует грибки кандида и имеет широкий спектр действия против кольпита. Действие основано на снижении активности клеточных ферментов и дальнейшем разрушении микроорганизмов. Флуомизин для атрофического вагинита имеет мало побочных эффектов, выпускается по 6 шт. стоит в аптеке около 700 рублей.
Профилактика вагинита
Никак не менее принципиальна профилактика кольпита, потому что она содействует уничтожению причин воспалительного процесса и часто вместе с терапевтическим действием.
Потому принципиально сделать следующие профилактические действия:
Надо в год хотя бы раз, навещать участкового гинеколога. Инновационные доктора советуют посещать профилактические осмотры раз в 6 месяцев. Это поможет вовремя обнаружить заболевание и немедленно приступить к исцелению. Когда симптомы заболевания начали обнаруживаться во время беременности, то не надо ожидать следующей даты визита к доктору, немедленно лучше прийти в консультацию и сказать о собственных наблюдениях и тревогах;
Нужно кропотливо смотреть за интимной гигиеной, связанной с подмываниями, с внедрением высококачественных гипоаллергенных дезинфицирующих средств
Особенно надо обратить внимание на появлении микрофлоры во влагалище, которое нередко происходит из-за неверного применения туалетной бумаги. Принципиально, чтоб ее перемещения были ориентированы вперед и обратно
Обязательно необходимо смотреть за постоянной сменой нижнего белья. Сделано оно должно быть из естественных тканей, так как синтетика создает благоприятнейшую для микробов мокроватую и теплую среду;
Всевозможные лечебные вещества обязаны назначаться лишь доктором. В особенности, наверное, это относится к применению бактерицидных средств, которые нередко принимаются автономно;
К медику нужно приходить в самом начале заболевания кольпитом.Наверное, это объясняется тем, что в начале заболевания он устраняется гораздо легче и скорее. Принятые меры не позволят заболеванию перейти в хроническую форму, когда заболевание приводит к печальным последствиям для здоровья женщины;
Не следует забывать про меры по увеличению защитных сил организма. Это не только предупредит формирование заболевания, но и ускорит освобождение от него. Для этого нужно отказаться от тех ваших действий, которые наносят организму вред, правильно питаться, не забрасывать постоянные прогулки и физические упражнения.
Для освобождения от последствий заболевания необходимо пройти путь физиотерапии. Оно резко улучшит ваше положение при хронической форме кольпита.
Из всех способов особенной репутацией пользуется ионофорез с цинком, ультрафиолетовое облучение с внедрением недлинной волны.
Чтобы излечиться от этого заболевания надо прежде всего изменить свой образ жизни, что бывает самым трудным для многих представительниц прекрасного пола.
Соблюдать правила и распорядок, предлагаемый докторами и наукой, быть постоянной и спокойной в своих предпочтениях и желаниях, блюсти чистоту и гигиену и в доме, и на работе.
Лучше стараться избежать неприятностей со здоровьем, чем потом долго и мучительно лечиться.
https://youtube.com/watch?v=XVbFKcW9kkc