Лёгочная эмболия: что это такое, и как лечить
Содержание:
Почему возникают разные виды эмболии?
При эмболии этиология связана с попаданием в кровеносное русло жирвых клеток. Расплавленные капли жира, попадая в кровеносный сосуд, накапливаются на его стенках, приводя к полному или частичному перекрытию русла. Нередко к развитию жировой эмболии приводит внутривенное введение медицинских препаратов, которые содержат жир. К развитию жировой эмболии может привести панкреонекроз. При таком виде патологии закупориваются мелкие кровеносные сосуды, поэтому заболевание не имеет тяжелой симптоматической картины и проходит относительно легко.
При эмболии причины могут быть связаны с попаданием в кровеносное русло пузырьков воздуха или газа. Данное явление возникает при нарушении техники введения медицинских препаратов внутривенно. Нередки случаи, когда патология начинает развиваться при травмах конечностей, сопровождающихся разрывом. В большинстве случаев воздушная эмболия связана с травмой крупных сосудов – артерий, расположенных в области шейного отдела. Частицы газа могут попасть в кровеносное русло из-за резкого перепада давления атмосферы. Патология встречается среди водолазов, которые при погружении на значительную глубину испытывают сильные перегрузки, вследствие чего развивается кессонная болезнь.
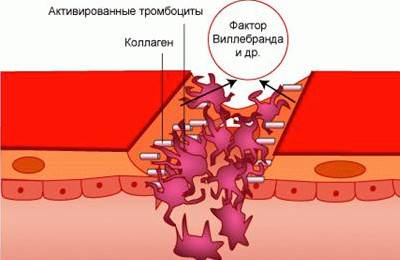
Наиболее тяжелые последствия эмболии возникают при закупоривании вен и артерий сгустками тромбоцитов. Когда тромб отрывается от стенки сосуда, он начинает вместе с кровотоком мигрировать по организму и может попасть в сердечную мышцу, что приведет к ее дальнейшей остановке. Если тромб попадает в крупные сосуды почек, кишечник или шейный отдел, прекращается кровоснабжение органа, начинается омертвение его тканей. Данная патология может привести к инсульту, гангрене либо инфаркту. Наличие тромбов в верхних и нижних конечностях имеет ряд специфических признаков, которые позволяют вовремя диагностировать патологию и провести хирургическое лечение.
Закупорка венозного русла сетчатки
Эмболия центральной артерии сетчатки – самый тяжелый вид патологии, при которой перекрывается просвет в артерии, что приводит в дальнейшем к ишемии одного из слоев сетчатки. Эмболия ЦАС развивается на фоне гипертонии и сахарного диабета. Отличительная черта данного вида эмболии – ее стремительное развитие и неблагоприятный прогноз на полное выздоровление. У большинства пациентов наблюдается быстрая потеря зрения.
Основной симптом патологии – внезапное снижение остроты зрения без каких-либо болезненных проявлений. Раковый процесс может спровоцировать спазм стенок артерии, в результате у человека наступает кратковременная слепота. При появлении данного симптома необходимо немедленно обратиться к врачу, чтобы предупредить развитие тяжелых последствий, которые могут привести к полной слепоте.
Причины и факторы риска
Каждая из разновидностей эмболии имеет свои причины.
Причины развития тромбоэмболии сосудов:
- инфаркт миокарда;
- нарушения сердечного ритма, мерцательная аритмия;
- аневризма левого желудочка;
- операции на органах таза, брюшной полости и конечностях, ампутации конечностей;
- повышенный уровень холестерина;
- гиперкоагуляция крови;
- эндокардит;
- болезни легких;
- ревматизм;
- сахарный диабет;
- онкологические заболевания;
- заболевания венозной системы таза и конечностей (варикозная болезнь, тромбофлебит, посттромбофлебитический синдром);
- гипертония.
Причины развития жировой эмболии:
- массивные скелетные травмы, переломы верхних или нижних конечностей;
- обширные травмы мягких тканей;
- жировая дистрофия печени;
- биопсия костного мозга;
- внутривенные инъекции не предназначенных для этого липорастворимых препаратов, содержащих жировые элементы;
- тяжелые ожоги;
- панкреонекроз в тяжелой форме;
- длительная терапия кортикостероидами;
- остеомиелит.
Причины развития воздушной и газовой эмболии:
- кессонная болезнь;
- травмы крупных вен;
- газовая гангрена;
- аномалии функционирования легких;
- грубые нарушения техники проведения инфузионной терапии, несоблюдение правил катетеризации вен, пункции;
- повреждения тканей во время гинекологических операций с нарушением их техники;
- повреждения тканей во время тяжелых родов.
Основным фактором риска является длительная обездвиженность пациентов после оперативного вмешательства в области нижних конечностей, после травм. В группу риска входят все лежачие пациенты, люди, вынужденные вести малоподвижный образ жизни, больные с сердечной недостаточностью. Также к факторам риска относится прием некоторых лекарственных препаратов (химиотерапия, заместительная гормональная терапия, использование гормональных противозачаточных препаратов).
Из чего состоят эмболы
В большинстве случаев эмболы представляют собой тромбоциты, лейкоциты и фибрины, которые скреплены между собой. Их консистенция является рыхлой. А по своей сути это масса тромбов, которая возникает при усиленной свёртываемости крови.
Атеросклеротические сгустки крови, которые попадают в сосудистый просвет, могут оторваться от стенки и направиться по руслу сосудистой системы. Бляшка в своём составе содержит множество холестериновых волокон.
Эмболия сосудов жирового типа появляется тогда, когда случается травмирование, которое влечёт за собой большие потери крови. Её предвестниками являются сильные переломы, операции на голенях и их костях, тазовые операции. В группу риска попадают люди, которые страдают ожирением.
В такой ситуации эмболы появляются путём трансформации жировых веществ из крови, так как очень резко и обильно меняется их концентрация.
Если происходит острый эндокардит септического типа, то эмбол будет состоять из бактерий, которые заразны. Продвигаясь по руслу крови, они будет провоцировать не только локальные патологии, но и распространять метастазирование септика, и гнойники.
Лечение
Своевременная диагностика тромбоэмболии легочной артерии значительно повышает шансы на благополучный исход, ведь смертность снижается примерно до 1-3%. На сегодняшний день легочная эмболия все еще является проблемой для лечения, это связано с возможностью практически молниеносной смерти пациента.
Антикоагулянтная терапия может быть назначена больному еще на этапе диагностирования заболевания до окончательных результатов проверки. Основной целью этого метода является снижение смертности среди людей с высоким риском заболевания, а также если имеет место быть рецидивирующая ТЭЛА. Антикоагулянтная терапия подойдет как профилактика ТЭЛА.
Лечение тромбоэмболии легочной артерии антикоагулянтами в среднем длится около 3 месяцев, хотя по показаниям врача срок терапии может быть увеличен. Тромболитическая терапия основана на применении лекарственных препаратов, точную дозировку и прием которых врач рассчитывает, исходя из веса больного и текущего состояния. Вот список наиболее популярных препаратов, которые история болезни ТЭЛА требует для применения:
- Нефракционированный гепарин;
- Эноксапарин;
- Ривароксабан;
- Варфарин.
В ходе лечения симптомов тромбоэмболии легочной артерии пациент принимает также специальные препараты. В отличие от антикоагулянтов, которые лишь замедляют рост и часто принимаются как профилактическое средство, тромболизис предполагает растворение эмбола. Такой способ считается более действенным, однако рекомендации по лечению ТЭЛА допускают его применение только в опасных для жизни случаях. Тромболитическую терапию совмещают с приемом антикоагулянтов. Подобный метод лечения не является полностью безопасным, так как растворение тромбов часто приводит к кровотечениям, среди которых наибольший вред вызывают внутричерепные.
Наиболее быстрым методом решения проблемы является хирургическая тромбэктомия. Операция поможет даже в случаях, если эмболия легочной артерии будет быстро развиваться, но больной будет своевременно доставлен в кардиохирургическое отделение. Этот метод предполагает разрезание обеих легочных артерий и изъятие тромба.
Еще одной возможностью решения проблемы повторных эпизодов легочной эмболии являются венозные фильтры. В основном техника применяется при противопоказаниях к антикоагулянтам. Суть фильтров состоит в том, что они не дают оторвавшимся эмболам вместе с кровотоком дойти до легочной артерии. Фильтры могут ставить как на несколько дней, так и на более длительный период. Однако подобное лечение ТЭЛА обычно сопряжено со множеством рисков.
Стоит отметить особенности лечения у специфических больных. Эмболия легких может встречаться у беременных женщин, однако определение диагноза у них затруднительно. При умеренном или низком риске анализ крови на D-димер практически бесполезен, так как в этот период его показатели будут в любом случае отличаться от нормальных. Проведение КТ и других диагностических процедур сопряжено с облучением плода, что часто негативно сказывается на его развитии. Лечение же проводится антикоагулянтами, так как большинство из них абсолютно безопасно как при беременности, так и в период лактации. Нет возможности использовать только антагонисты витамина К (варфарин)
Особое внимание при лечении легочной эмболии врач обращает на проведение родов.
Если причиной закупорки стал не тромб, а другой сгусток, эмболия легочной артерии будет лечиться, исходя из причин ее образования. Инородное тело может быть извлечено только хирургическим путем
Однако если сгусток, который образовался после травмы, состоит только из жира, лечение не требует оперативного вмешательства, так как жир рассосется со временем самостоятельно, необходимо лишь поддерживание пациента в нормальном состоянии.
Удаление пузырьков воздуха из кровотока осуществляется путем введения катетера. Инфекционный эмбол убирается с помощью интенсивного лечения заболевания, которое стало причиной. К сожалению, наиболее частой причиной развития инфекционной эмболии является внутривенное введение наркотиков инфицированным катетером. Осложнения ТЭЛА в данном случае проявляются не просто в виде закупоривающего сгустка, но и в сепсисе.
https://youtube.com/watch?v=2BOL8ZIuzQY
Симптомы
Признаки эмболии не всегда специфичны
Симптомы не всегда могут явно указать на наличие ЖЭ, поэтому считается, что любое труднообъяснимое ухудшение состояния после травмы должно рассматриваться как вероятность развития ЖЭ.
Признаки ЖЭ:
- Одышка, хриплое дыхание, боль за грудиной, чувство нехватки воздуха, кашель (возможно с частичками крови, пенистыми выделениями).
- Повышение температуры от 38,3°С, при этом наблюдается непропорционально высокая тахикардия.
- Сонливость, приступы сильной головной боли, расстройство сознания, некоординированное двигательное возбуждение, судороги.
- Петехиальная сыпь в области подмышек, шеи, груди, склерах глаз, полости рта. Кровоизлияния на слизистых оболочках.
- Возможно развитие парезов, параличей, комы.
Причины тромбоэмболии легочной артерии
Сгустки крови, называемые тромбоэмболиями, которые провоцируют возникновение ТЭЛА, обычно возникают в результате (ТГВ) паха или бедер.
Тромбоз глубоких вен и эмболия легких.
По оценкам, у около 50 процентов людей с нелеченным ТГВ возникает легочная эмболия.
Эмболия легких обычно возникает в результате тромбоза глубоких вен, который может иметь различные причины. Если тромб (сгусток крови), образовавшийся в большой вене, разрывается (эмболизируется), проходит через правую часть сердца и оседает в легочной системе, он становится эмболой в легочной артерии.
Редкие причины.
Редко, болезни или состояние, отличительные от тромбоза глубоких вен, могут вызвать легочную эмболию, которая в свою очередь может вызвать тяжелые состояния или смерть. Однако это бывает и они включают в себя:
- . При повреждении или манипулировании жировой тканью может возникнуть жировая эмболия, в результате чего жировые клетки попадают в кровообращение, где потом могут попасть в легочную циркуляцию. Наиболее частой причиной жировой эмболии является перелом таза или длинных костей, в костном мозге которых содержится большое количество жира.
- Воздушную эмболию. Если воздух попадает в кровообращение, он может закрыть легочную артерию или другую артерию. Парадоксальная воздушная эмболия может быть результатом почти любого типа хирургического вмешательства или возникнуть у дайверов, которые поднимаются с глубин слишком быстро.
- Эмболию околоплодными водами. Редко, амниотическая жидкость может попасть в кровообращение во время сложных родов и вызвать острую легочную эмболию. Это событие, к счастью, очень необычное, чрезвычайно опасно для жизни.
- Эмболию раковыми клетками. Если раковые клетки попадают в кровообращение в большом количестве, они могут закупорить легочные сосуды. Это осложнение рака обычно наблюдается только у людей с почти терминальной стадией заболевания.
Факторы риска
Поскольку легочная эмболия почти всегда является результатом тромбоза глубоких вен, факторы риска для этих двух состояний практически идентичны.
К ним относятся факторы риска, связанные с образом жизни человека, в том числе:
- Нет физической активности. Обычно сидячий образ жизни способствует развитию венозной недостаточности, которая предрасполагает к образованию тромбов в главных венах.
- Избыточный вес. Слишком большой вес также способствует накоплению крови в венах нижних конечностей.
- Курение. Курение вызывает воспаление в кровеносных сосудах, что может привести к избыточной свертываемости. На самом деле, курение является особенно мощным фактором риска нарушения свертываемости крови.
В дополнение к этим хроническим факторам риска, связанным с образом жизни, существуют и другие состояния, которые могут значительно увеличить риск тромбоэмболии легочной артерии. Некоторые из этих рисков носят временный или ситуативный характер; другие создают более хронический, долгосрочный риск легочной эмболии:
- недавняя операция, госпитализация или травма, приводящая к длительной иммобилизации;
- длительные поездки, которые приводят к длительному сидению;
- травма, вызывающая повреждение тканей, что может привести к образованию тромбов;
- беременность;
- лекарственные препараты, особенно противозачаточные таблетки, заместительная гормональная терапия, добавки тестостерона, тамоксифен и антидепрессанты;
- хроническая болезнь печени;
- хроническое заболевание почек;
- сердечно-сосудистое заболевание, особенно сердечная недостаточность;
- наличие в прошлом тромбоза глубоких вен или тромбоэмболии легочной артерии;
- определенные генетические условия, они могут сделать кровь гиперкоагуляционной (склонной к свертыванию).
Любой с любым из этих условий должен приложить все усилия, чтобы уменьшить факторы риска, чтобы снизить вероятность развития венозного тромбоза и тромбоэмболии
Важно много заниматься спортом, держать вес под контролем и не курить
Лечебный процесс
Больным проводят консервативное лечение в условиях реанимации, направленное на устранение симптомокомплекса и нормализацию работоспособности организма. Объем терапевтических мероприятий определяется тяжестью процесса.
- Для восстановления легочного кровообращения и дыхательной функции интубируют трахею и проводят высокочастотную ИВЛ. Измельченные жировые частицы самостоятельно рассасываются и растворяются в крови.
- Обезболивающие средства назначают после травм и операций. Анальгетики не только снимают боль, но и снижают концентрацию катехоламинов – гормонов, повышающих уровень жирных кислот в крови. Больным вводят наркотические препараты и проводят местную анестезию. Для этого применяют «Трамадол», «Промедол», «Лидокаин», «Ультракаин».
- Инфузионная детоксикационная терапия — парентеральное введение солевых и органических растворов для снятия интоксикации и разжижения крови. Больным вводят внутривенно раствор глюкозы, натрия хлорида, Рингера, Реополиглюкин.
- Пациентам назначают препараты, понижающие концентрацию липидов в крови путем растворения дезэмульгированного жира – «Липостабил», «Эссенциале». Фосфолипиды нормализуют уровень липопротеинов различных фракций.
- Антиоксиданты защищают головной мозг от негативного воздействия гипоксии и ее последствий – «Актовегин», «Пирацетам», «Токоферол».
- Для улучшения мозгового кровообращения применяют ноотропы – «Циннаризин», «Винпоцетин», «Пантогам».
- Глюкокортикостероиды оказывают мощное противовоспалительное действие – «Преднизолон», «Дексаметазон».
- При повышенном давлении показан прием мочегонных средств – «Фуросемида», «Верошпирона», «Гипотиазида».
- Больным назначают седативные средства и миорелаксанты – «Феназепам», «Буспирон», «Карисопродол», «Диазепам», «Сирдалуд».
- Для профилактики тромбообразования применяют антикоагулянты и антиагреганты – «Фрагмин», «Фраксипарин», «Гепарин».
- Антибиотики и антимикотики используют с целью предупреждения бактериальных и грибковых инфекций. Препаратами выбора являются макролиды «Азитромицин», защищенные пенициллины «Амоксиклав», цефалоспорины «Цефтриаксон», фторхинолоны «Цифран». Среди антимикотических средств наиболее эффективными являются «Кетоконазол», «Флуконазол», «Клотримазол».
В течение первых суток болезни пациентам требуется парентеральное питание, а затем их кормят через зонд. Коррекция иммунного статуса проводится под контролем иммунологических исследований.
При переломах костей таза и нижних конечностей необходима оперативная стабилизация. Костные отломки фиксируют с помощью пластин, спиц и штифтов — проводят чрескостный спицевой остеосинтез, интрамедуллярный остеосинтез штифтом. Это основные хирургические методы лечения. Скелетное вытяжение в настоящее время выполняется крайне редко. Чем раньше будет проведена операция, тем меньше риск развития жировой эмболии.
Кислородотерапию и сорбционную детоксикацию назначают при минимальном улучшении самочувствия больного. Их применение ускоряет выздоровление. К аппаратным методам лечения патологии относятся:
- Оксигенотерапия — вдыхание кислородно-воздушной смеси под контролем давления в респираторном тракте, частоты дыхания, вентиляционного объема легких.
- Плазмаферез — удаление из крови плазмы, содержащей эмболы.
- Внутрисосудистое лазерное облучение крови — разрушение и выведение из организма свободных радикалов, продуктов окисления, токсинов, стимуляция иммунитета.
Диагностика и лечение

Для диагностики легочной, жировой или воздушной эмболии проводится ангиография, эхокардиография и сканирование перфузионного типа
Очень важно не только определить заболевание, но и точно выяснить его причины. В дальнейшем этом поможет избежать рецидивов. Если у пациента эмболия легочной артерии, то после обследования доктор в зависимости от тяжести состояния пациента назначает определенную терапию
Она разрабатывается индивидуально
Если у пациента эмболия легочной артерии, то после обследования доктор в зависимости от тяжести состояния пациента назначает определенную терапию. Она разрабатывается индивидуально.
От жировых эмболий спасают препараты, которые помогают растворить сгустки жира. Кроме того, назначаются медикаменты группы антикоагулянтов, сердечные гликозиды и глюкокортикоиды.
Воздушная разновидность эмболии лечится в зависимости от того, какой участок поврежден. К примеру, если это руки или ноги, то конечности нужно зафиксировать повыше. Если воздух попадает через вену, то необходимо воспользоваться шприцом и аспирировать его. Кроме того, применяется барокамера, терапия инфузионного типа, кислородные инсталляции. При ухудшении состояния пациента помещают в реанимацию.
Если у человека газовая эмболия, то необходимо ввести специальные медикаменты, которые помогут восстановить нормальные показатели работы органов, в том числе и легких. В тяжелых случаях осуществляется хирургическое вмешательство. Если у пациента легочная эмболия, то его необходимо срочно госпитализировать и подключить к оборудованию с искусственной вентиляцией воздуха. Дальше осуществляются мероприятия по реанимации. При легочной эмболии требуется кислородная терапия и употребление препаратов, которые будут расщеплять эмболы. В большинстве случаев не обойтись без операции.
Если у пациента эмболия околоплодными водами, то назначаются гормональные препараты, которые восстановят функционирование его организма. В более тяжелых случаях требуется интенсивная терапия, при которой назначается механическая вентиляция легких и переливание компонентов крови. Последствия эмболии такого типа будут очень тяжелыми, так как она появляется только во время беременности. Из-за этого требуется провести срочную терапию, чтобы устранить все осложнения, сохранив жизнь и матери, и плода.
Симптомы тромбоэмболии
Прежде всего причинами формирования тромбов являются патологии, при которых повреждаются стенки сосудов, замедляется кровоток, возникают проблемы со сворачиваемостью крови (подобное состояние называется гиперкоагуляцией). Это могут быть патологии сердечно-сосудистой системы, нарушения в работе эндокринных желез (к примеру, сахарный диабет). Также нужно учитывать и защитные реакции организма на ушибы, переломы и прочие повреждения. Кроме того, влияют токсичные соединения, переливание крови (в жидкости либо в полости вен возникают сгустки). Все эти заболевания и факторы влияют на образование тромбов.
Обычно причинами тромбоэмболии являются такие факторы:
- Инфаркт миокарда и его последствия — острая форма аневризмы в левом желудочке, тяжелая форма аритмии.
- Митральные пороки комбинированного типа. Они имеют ревматическую природу. Так развивается внутрипредсердный тромбоз.
- Сердечные пороки (врожденные).
- Аритмия мерцательного типа.
- Аневризмы в брюшной аорте.
- Эндокардит септического типа.
- Атеросклероз в аорте (формируются язвы атероматозного типа).
Если у пациента такая эмболия, симптомы определяются различными факторами. Влияет во многом то, в каком кровеносном сосуде формируется закупоривание.
Тромбоэмболия артерий конечностей характеризуется следующими явлениями. Если тромб перекрыл магистральную артерию в ногах или руках, то появляются спазмы в месте поражения. Дальше создаются условия, при которых эмбол увеличивается в размерах. Коллатерали (обходные пути) будут заблокированы, поэтому не смогут работать. Это приводит к кислородному голоданию тканей, нарушается метаболизм. Биохимические реакции способствуют образованию побочных веществ, которые попадают в кровь и вызывают различные нарушения в работе всего организма.
Обычно появляются такие симптомы:
- Резкие болевые ощущения в конечности.
- Изменяется оттенок кожных покровов в месте поражения, причем ткани становятся практическими белыми.
- Ощущается слабость, онемение, нога мерзнет, особенно это касается пальцев.
- Венозные кровеносные сосуды западают.
- Ниже пораженного участка пульс не прощупывается, хотя выше этого места он будет учащенным.
- Чувствительность кожных покровов заметно снижается (сначала тактильная, а потом и более глубокая).
- Появляется отечность на конечности. Ее функционирование ограничено. Иногда заметен паралич, но вялый.
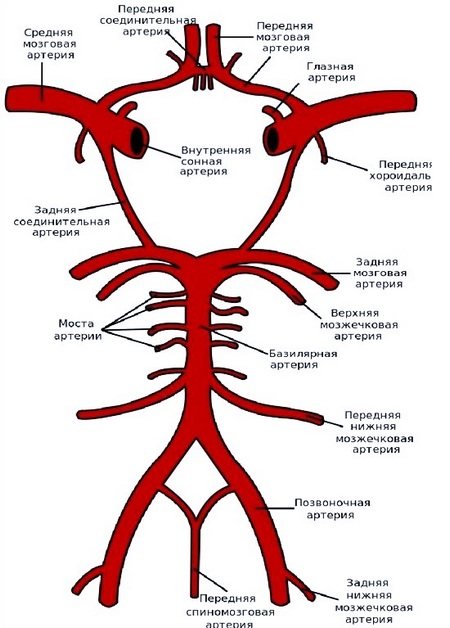
Эмболия кровеносных сосудов головного мозга имеет следующие характеристики. Обычно причинами является атеросклероз или другие патологии сердечно-сосудистой системы, которые приводят к активному образованию тромбов. Бляшка разрывается, что и вызывает эмболию. Сгусток, который задерживается в артерии, приводит к ее непроходимости. Развиваются очаги ишемического поражения с дальнейшими последствиями. Признаки такой эмболии сильно напоминают клиническую картину, которая характера для ишемического инсульта или ишемической атаки транзиторного типа.
Диагностика
Диагноз ставится на основании характерного анамнеза и объективных признаков острой артериальной непроходимости.
Для уточнения степени расстройства кровообращения и состояния коллатерального кровообращения можно воспользоваться специальными методами исследования (кожная термометрия, осциллография, объемная сегментарная сфигмография, ангиография).
Ангиографическая картина артериальной эмболии характеризуется обрывом контрастной тени сосуда в виде полусферы, бедностью коллатералей; при остром тромбозе приводящие артерии деформированы, извиты, с изъеденным контуром. Линия обрыва неправильной ломаной формы.
Дифференциальный диагноз проводится между острым тромбозом и эмболией, так как эмболия зачастую требует экстренного оперативного вмешательства, а острый тромбоз, за исключением травматического, лечится консервативно.
Эмболия, как правило, возникает на фоне «полного здоровья» и имеет острое начало с интенсивным болевым синдромом. Тромбоз артерий протекает более вяло: начало не столь острое; возникают парестезии, к которым затем присоединяются боли. Полной анестезии, как правило, не наступает; верхняя граница ишемических расстройств располагается гораздо ниже, чем при эмболии, при той же локализации тромба.
При эмболии бифуркации аорты дифференциальный диагноз следует проводить с атеросклеротической окклюзией бифуркации аорты, расслаивающей аневризмой аорты, поперечным миелитом, радикулоневритом, кровоизлиянием в спинной мозг. Нередко картина осложняется болями в животе и паретическим вздутием кишечника, что может дать повод думать о синдроме «острого живота».
Синдром Лериша, в отличие от эмболии, развивается медленно. В анамнезе имеются данные о хронической артериальной непроходимости. Объективно выявляется бледность кожных покровов, атрофия мышц, снижение кожной температуры и отсутствие пульсации на обеих бедренных артериях. Гангрена отмечается редко и обычно поражает только дистальные отделы стопы.
При расслаивающей аневризме брюшной аорты боли локализуются в основном в поясничной области и спине и редко иррадиируют в конечности, а при эмболии этого отдела аорты боли преобладают в нижних конечностях. Ишемия конечностей при расслоении аорты не так выражена, как при эмболии: движения сохраняются, похолодание кожных покровов не распространяется выше коленных суставов, не наблюдается мраморной пятнистости кожных покровов. При расслаивающей аневризме пальпируется в брюшной полости пульсирующая опухоль, а при разрыве задней стенки ее появляются симптомы внутреннего кровотечения и может даже наступить скоропостижная смерть.
Сохранение пульсации на артериях нижних конечностей позволит отличить эмболию бифуркации аорты от острого поперечного миелита и от других заболеваний нервной системы, как радикулоневрит и кровоизлияние в спинной мозг.