Ангионевротический отёк
Содержание:
Отек Квинке – причины возникновения
Подобно крапивнице, отек Квинке связан с расширением сосудов и увеличением их проницаемости для жидкой среды крови, однако в данном случае отечность появляется не в поверхностных, а в глубоких кожных слоях, слизистых тканях, подкожном жировом слое. Скопление в тканях проникающей межтканевой жидкости определяет отек. Расширение сосудов и повышение их проницаемости происходит из-за выброса биологически активных веществ (брадикинина, гистамина и др.), происходящего вследствие иммунного ответа под действием определенных факторов.
Ангионевротический отек причины может иметь разные, и зачастую он провоцируется следующими факторами:
- действие аллергенов;
- функциональные нарушения органов системы пищеварения;
- нарушения работы эндокринной системы;
- прием некоторых медикаментозных средств (оральные контрацептивы, анальгетики, антибиотики, ингибиторы АПФ, вакцины, сыворотки);
- опухолевые заболевания;
- болезни крови;
- вирусные и паразитарные поражения организма;
- врожденные нарушения в организме;
- перепады атмосферного давления, температуры воздуха и пр.
Наследственный отек Квинке
Одна из редких разновидностей рассматриваемой патологии – наследственный ангионевротический отек – связана с нарушением в системе комплемента, передаваемым по наследству. Система комплемента, состоящая из объединения белковых структур, является важным компонентом иммунной системы, который участвует в воспалительных и аллергических реакциях. Регулирование данной системы происходит за счет ряда ферментов, среди которых – ингибитор С1. При дефиците этого фермента происходит неконтролируемая активация комплемента и массивный выброс веществ, вызывающих отек.
Первые признаки при отеке Квинке наследственного типа могут появляться еще в детском возрасте, но в большинстве случаев дебютируют в пубертатном периоде или в среднем возрасте. Развитию приступа зачастую предшествуют те или иные провоцирующие явления:
- инфекции;
- мощный эмоциональный стресс;
- хирургическая операция;
- травмы;
- прием каких-либо лекарственных препаратов.
Аллергический отек Квинке
Аллергия – самая распространенная причина, по которой возникает отек Квинке. При этом нередко недуг сочетается с прочими заболеваниями аллергического характера – поллинозом, бронхиальной астмой, крапивницей, атопическим дерматитом и пр. Если механизмом появления рассматриваемой патологии является аллергия, отек Квинке выступает своеобразной ответной реакцией на раздражитель. В качестве раздражающих факторов могут быть:
- пищевые продукты и добавки к ним (рыба, цитрусовые, мед, орехи, шоколад, ароматизаторы, красители, консерванты и пр.);
- пыльца;
- перья и пух птиц;
- шерсть животных;
- яд и слюна насекомых;
- комнатная пыль;
- средства бытовой химии;
- солнечное излучение;
- высокие или низкие температуры;
- лекарственные препараты и т.д.
Идиопатический отек Квинке
Выделяют также идиопатический ангионевротический отек, выяснить причину которого не удается. В таком случае приступы неадекватной реакции организма невозможно связать с какими-либо конкретными предшествующими факторами. Данную форму патологии многие специалисты называют самой опасной, т.к., не зная, что провоцирует отек, нельзя предотвратить его появление и устранить действие фактора-виновника.
Лечение наследственного ангионевротического отёка
Лечение во время острых приступов наследственного ангионевротического отёка
Лечение должно быть начато настолько рано, насколько это возможно!
- Концентрат C1-ингибитора.
- нативный С1-ингибитор (выделенный из плазмы): Berinert, Cinryze (у подростков и взрослых), Cetor;
- рекомбинантный С1-ингибитор (получаемый из молока генномодифицированных кроликов): Rhucin.
- Антагонисты рецептора к брадикинину: инкатибант.
- Только для взрослых. В педиатрии исследования продолжаются.
- Ингибитор калликреина: Kalbitor (Ecallantide)
- Свежезамороженная плазма, если нет возможности использовать препараты С1-ингибитора и другие современные лекарства.
Долгосрочная профилактика наследственного ангионевротического отёка
Долгосрочная профилактика требуется пациентам, если:
- частота обострений НАО более, чем одно обострение в месяц;
- когда-либо возникал отёк гортани;
- когда-либо требовалась интубация трахеи или госпитализации в отделение реанимации/интенсивной терапии;
- приступы НАО сопровождаются временной нетрудоспособностью или пропусками занятий более, чем 10 дней в год;
- из-за приступов НАО наблюдается значительное снижение качества жизни;
- у пациента существует какая-либо наркотическая зависимость;
- контакт пациента с центрами здравоохранения ограничен;
- у пациента происходит резкое развитие обострений НАО;
- если неэффективна т. н. on-demand therapy (терапия по требованию).
Для долгосрочной профилактики эксперты Международного Консенсуса по лечению НАО (2010) рекомендуют следующие группы препаратов:
- Т. н. «облегчённые» андрогены: Станозолол, Даназол, Оксандролон.Эта группа препаратов достаточно эффективна, но обладает большим количеством серьёзных побочных эффектов. И, если для получения клинического эффекта (состояния контролируемости) необходима доза более 200мг/сутки (по Даназолу), то следует взвесить ожидаемую пользу и возможный риск развития побочных эффектов.
- Ингибиторы фибринолиза (антифибринолитики): ε-аминокапроновая и Транексамовая кислоты. Эти препараты могут быть эффективны для долгосрочной профилактики, но имеют многочисленные побочные эффекты, в связи с чем специалисты предпочитают назначению этой группы применение андрогенов, как более эффективных средств.
- С-1 ингибитор а) нативный (плазменный): Cinryze (у подростков и взрослых), Berinert, Cetor, б) рекомбинантный: Rhucin, Ruconest — пока проходит клинические испытания для разрешения использования в качестве профилактического средства). Его эффективность показана в многоцентровых исследованиях.
Краткосрочная профилактика наследственного ангионевротического отёка
Рекомендована всем пациентам с НАО накануне медицинских, стоматологических манипуляций (в том числе и малых), перед действием стрессорных факторов (например, экзамен, собеседование и т. д.).
Применяются препараты, используемые для лечения обострений НАО. В случае наличия симптомов продромального периода (предвестников) может быть эффективной Транексамовая кислота или Даназол в течение 2-3 дней для предотвращения развития обострения.
В настоящее время для лечения НАО рекомендованы и применяются на практике в различных странах следующие препараты:
- Инкатибант — антагонист рецептора B2 (англ.)русск.. Производитель: Shire Human Genetic Therapies (HGT).
- Berinert — концентрат C1-ингибитора. Производитель: CSL Behring.
- Cinryze — концентрат C1-ингибитора. Производитель: Viropharma.
- Cetor — концентрат C1-ингибитора. Производитель: Sanquin.
- Kalbitor — ингибитор Калликреина — Ecallantide (DX-88). Производитель: Dyax Corp.
- Ruconest — Рекомбинантный C1 ингибитор. Производитель: Swedish Orphan Biovitrum (Sobi).
- Rhucin — Рекомбинантный C1 ингибитор. Производитель: Pharming Group NV.
- Станозолол — анаболический стероидный препарат, производное андростана (дигидротестостерона). Торговые наименования: Winstrol (пероральный), Tenabol и Winstrol Depot (внутримышечный).
- Даназол — антигонадотропное средство, являющееся синтетическим андрогеном, полученным из этистерона. Торговые наименования: Даназол, Дановал, Данол, Danocrine.
- Оксандролон — анаболический стероидный препарат, получаемый на основе дигидротестостерона. Торговые наименования: Oxandrin, Anavar
- Транексамовая кислота — антифибринолитическое, противоаллергическое, противовоспалительное вещество. Торговые наименования: Транексам, Транексамовая кислота, Трансамча, Троксаминат, Экзацил
- Аминокапроновая кислота — лекарственное гемостатическое средство. Торговые наименования: Amicar, Поликапран (Polycapran), ε-Ahx, 6-aminohexanoic acid.
Диагностика
В большинстве случаев диагноз ангионевротический отек выставляет врач-иммунолог . Реже с этой патологией сталкиваются специалисты иных направлений – дерматологи, педиатры, гастроэнтерологи, терапевты . Определение заболевания часто затруднено из-за его разнообразной этиологии и очень широкого спектра клинических проявлений
Основное внимание уделяют анамнестической информации и результатам специфических лабораторных исследований. Диагностика ангиоотека включает в себя следующие методики:
-
Опрос и осмотр.
При наружном осмотре уточняют распространенность и локализацию отечного участка, подтверждают отсутствие болезненности. Методом расспроса выясняют, что предшествовало развитию патологических проявлений (стресс, употребление каких-либо продуктов, прием лекарств), имели ли место подобные реакции у родственников. -
Лабораторные анализы.
Специфическим методом диагностики ангиоотека является определение уровня С1-ингибитора плазмы крови – его отсутствие или снижение количества свидетельствует в пользу наличия заболевания. Возможно определение титра антител к С1-ингибитору – эта методика позволяет выяснить, имеет ли болезнь приобретенный аутоиммунный характер. -
Дополнительные исследования.
При поражении дыхательной системы производят бронхоскопию , рентгенографию органов грудной клетки . Обычно выявляется отек тканей гортани, бронхоспазм , изредка обнаруживается плевральный выпот. УЗИ органов брюшной полости позволяет дифференцировать абдоминальные формы ангиоотека от перитонита и других патологий органов ЖКТ.
Помимо вышеперечисленных методов при диагностике данного состояния учитывают огромное количество разнообразных факторов. Например, возраст больного: наследственные разновидности чаще обнаруживаются у лиц младше 20 лет, приобретенные формы – у людей старше 40 лет с отягощенным анамнезом
Принимают во внимание наличие или отсутствие сопутствующих симптомов – крапивницы, дыхательных расстройств. Дифференциальную диагностику проводят с отеками иного генеза – в результате почечной патологии, укуса ядовитых насекомых, локальных аллергических и воспалительных реакций
Лечение в домашних условиях
Лечение отека Квинке вне острой стадии в домашних условиях предусматривает:
- Полное исключение контакта больного с установленным аллергеном, если причиной отека развивается по типу аллергической реакции с симптомами крапивницы.
- Короткие курсы гормонов, временно «блокирующих» реакции иммунной системы, Преднизолон, Дексазон, Дексаметазон. Преднизолон. Взрослым — до 300 мг, новорожденным высчитывают дозу по формуле 2 – 3 мг на кг массы тела малыша, детям старше года и школьникам от 7 лет в той же дозировке. Дексаметазон взрослым — 60 – 80 мг, маленьким больным — в строго рассчитанной дозировке по весу: 0,02776 – 0,16665 мг на килограмм.
- Препараты для укрепления нервной системы (кальций, аскорбиновая кислота).
- Витаминные комплексы, Аскорутин для снижения проницаемости сосудов, гаммаглобулины.
- Использование средств-блокаторов Н1-рецепторов гистамина (противоаллергических) для снижения восприимчивости к аллергену и блокирования дальнейшей продукции гистамина. В начальном периоде применяют Супрастин, Димедрол, Пипольфен, Тавегил внутримышечно, переходя на применение антиаллергических средств в таблетках Зиртек, Кетотифен, Терфенадин, Астемизол, Фексофенадин, Лоратадин, Акривастин, Цетиризин.
При этом:
- Супрастин: взрослым в среднем 40 – 60 мг с учетом того, что доза на килограмм массы тела не может быть выше 2 мг. Детям: 1 – 12 месяца: 5 мг; от 12 месяцев до 6 лет: 10 мг; от 6 до 14: 10 – 20 мг.
- Кетотифен (кроме беременных женщин) показан, как действенное противоаллергическое средство при сочетании отека и спазма бронхов, часто возникающего при отеке у больных астмой или обструкцией (непроходимостью) дыхательных путей. Взрослым 1 – 2 мг 2 утром и вечером. Детям от 3 лет — по 1 мг (5 мл сиропа); от полугода до 3 лет — по 0,5 мг (2,5 мл) утром и вечером. Лечение проводят в течение 2 – 4 месяцев.
При отеке на фоне зудящих высыпаний и волдырей дополнительно используют:
- Ранитидин, Циметидин, Фамотидин – препараты, подавляющие гистаминные H2-рецепторы;
- так называемые блокаторы кальциевых каналов (20 – 60 мг Нифедипина в сутки);
- антагонисты лейкотриеновых рецепторов (Монтелукаст, 10 мг в день).
В терапии наследственного ангионевротического отека имеются существенные отличия от стандартной схемы лечения отека Квинке. Совершенно бесполезны кортикостероиды и противоаллергиеские средства, которые не помогут больному, а неправильное лечение своевременно не выявленного ангиоотека наследственного происхождения чаще всего приводит к гибели пациента.
Основная помощь нацелена на восполнение дефицита и усиление продукции С-1 ингибитора. В большинстве случаев используют:
- вливание плазмы;
- внутривенное введение транексамовой или аминокапроновой кислоты;
- Даназол в суточной дозировке 800 мг, Станозолол 12 мг;
- для длительной профилактики назначают е-аминокапроновую кислоту в суточной дозе 1 – 4 грамма при регулярном отслеживании свертываемости крови (дважды в месяц). Даназол по 100 – 600 мг в сутки.
Симптомы отека Квинке
Симптоматически заболевание протекает в виде отчётности и изменения цвета кожных покровов, слизистой оболочки и подкожной клетчатки.
Болезненные ощущения, как правило, отсутствуют у таковых пациентов, отмечается лишь небольшой дискомфорт в пораженной области.
В месте возникновения отека кожа приобретает бледную окраску, она становится плотной и упругой при образовании кожной складки.
Отек Квинке может проявляться в виде крапивницы, в такие случаи помимо вышеуказанных симптоматических признаков на теле человека появляются высыпания в виде пятен и бугорков. (взгляните на такой вид отека Квинке, фото ниже)
Образованные элементы сыпи имеют четкие границы и сопровождаются невыносимым зудом. Вследствие расчесывания кожи, на месте элементов появляются раневые очаги.
Такое течение заболевания очень дискомфортное для человека, но не представляет особой угрозы для жизни, так как очаг поражения расположен в поверхностных слоях кожи.
Наиболее распространенная локализация патологических изменений — это лицевая часть черепа и дистальные (наиболее удаленные) отделы человеческого тела (например, кисти рук).
Крайне тяжёлой формой заболевания является отеки тканей просвета глотки, симптоматически она проявляется в виде:
- недостаточной глубины дыхания (поверхностное дыхание);
- нервной перевозбудимости;
- лающего громкого кашля;
- цианоза, синюхи (синюшная окраска кожных покровов в области лицевой части, из-за резкого кислородного голодания тканей организма);
- нарушения сознания.
При объективном осмотре таких пациентов обнаруживается отёчность тканей мягкого неба и сужение просвета голосовой щели.
При развитии такого состояния у пациентов, увеличивается риск летального исхода и поэтому больным требуется экстренное проведение реанимационных мероприятий.
Одним из варианта протекания заболевания является отеки внутренних органов человеческого тела, симптоматически проявляется данное состояние в виде:
- диспепсических расстройств (диспепсия);
- тошноты;
- рвоты;
- болей в животе и общего истощения организма.
Ангионеврический отек: симптомы
Отек возникает как осложнение течения аллергического процесса. Это может произойти также при избыточном употреблении пищевых аллергенов, таких как, яйца, орехи и т.д. При этом лицо моментально напухает, возникает ассиметрия, шея становится твердой и отечной, набухает верхняя губа, уши, и другие части лица и тела. Человеку становится трудно дышать. Если отек поразил внутренние органы, возникает тошнота, рвота, кашель. Кожа становится бледной, конечности синюшными.
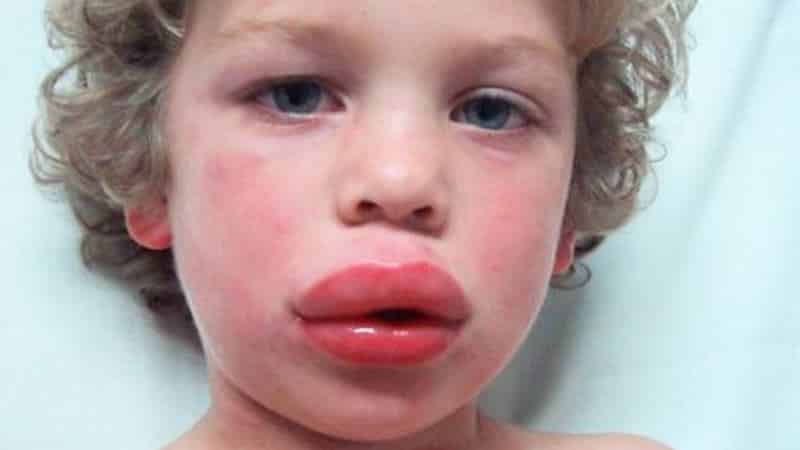
Ангионеврический отек у ребенка
Основные симптомы:
- при отечности гортани становится осиплым голос, возникает кашель. Кожа меняет свой цвет на бледный и синий, пациент может даже упасть в обморок;
- не редко наблюдается отечность частей ротовой полости: языка, неба и т.д.;
- почти всегда отекает лицо и его отдельные части;
- не редко у пациентов осложняется функция мочеиспускания и наблюдается отечность в зоне паха;
- если произошла отечность в головном мозгу, состояние сопровождается судорогами и невротическими отклонениями;
- если отекли органы жкт, больной ощущает очень сильной боль в области живота и другие диспепсические симптомы.
Клиническую картину этого тяжелого состояния условно делят на три стадии развития:
- на начальном этапе человек старается принять такое положение тела, при котором ему будет легче всего дышать. Он становится очень тревожным и беспокойным;
- на следующей стадии человек делает очень глубокие вдохи, так как дышать становится все сложнее;
- на стадии асфиксии больной начинает из-за кислородной недостаточности терять сознание, его кожные покровы и конечности приобретают синюшный цвет, возникают судороги, замедляется сердцебиение.
Профилактика
Чтобы в дальнейшем не было рецидивов заболевания, самое главное, это устранить все возможные контакты с аллергеном
Если в семье имелись случаи отека, то ингибиторы АПФ и антагонисты рецепторов ангиотензина II нужно принимать с осторожностью, либо заменить на подобные. При наследственном ангионевротическом отеке, при возможности, нужно избегать любых травм и оперативных вмешательств
Очень важно тщательно выбирать продукты питания и лекарства, они не должны содержать аллергенов и быть полностью безопасны. Для пациентов с таким диагнозом разработана специальная диета
Также больной должен избегать частых стрессов и вирусных инфекций. Очень важно при наследственной форме отека восстановить работу системы комплемента. Она состоит из объединенных структур белка и является неотъемлемой часть иммунитета, участвующего в воспалительных и аллергических реакциях.
Ангионевротический отек может проявиться у любого человека, но чаще всего, он возникает у людей с наследственной предрасположенностью
Поэтому очень важно следить за своим здоровьем, чаще проходить обследование, и при первых же признаках аллергии, показаться врачу. Только так можно избежать неблагоприятных последствий
– это патологическое состояние, сопровождающееся накоплением жидкости в тканях кожи и подкожной жировой клетчатке из-за увеличения проницаемости стенок сосудов микроциркуляторного русла. Проявляется отеком кожи различной локализации (лицо, шея, конечности), нередко сочетающимся с крапивницей и кожным зудом. Диагностика производится путем физикального осмотра, лабораторных исследований крови, изучения наследственного и аллергологического анамнеза больного. Терапевтическая тактика зависит от причин, вызвавших развитие синдрома, может включать назначение антигистаминных средств, андрогенов, ингибиторов фибринолиза и диуретиков.
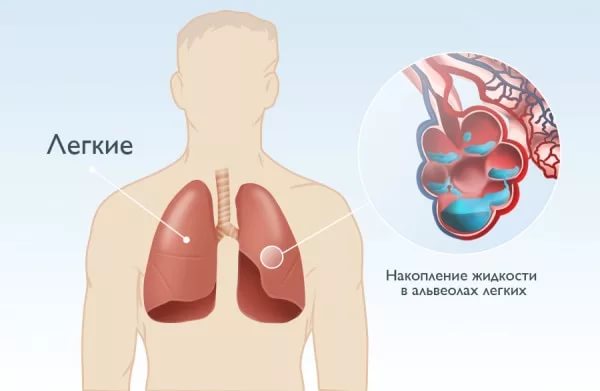
Крайне редкими симптомами заболевания являются признаки плеврального выпота (кашель, боль в груди, затрудненное дыхание). В число других редких вариантов патологии входит локальный отек головного мозга (регистрируется угнетение сознания, гемипарезы), ангиоотек мочевого пузыря (сопровождается острой задержкой мочи), поражение мышц и суставов. Изолированные формы заболевания развиваются медленно на протяжении 12-48 часов. После этого при отсутствии осложнений происходит медленное разрешение отечности в течение 5-8 дней. Некоторые сочетанные варианты ангионевротического отека (особенно аллергического генеза) могут прогрессировать намного быстрее – в течение нескольких минут или часов.
Ангиоотёк: причины
Аллергологи выделяют широчайший спектр факторов, способных инициировать ангиоотёк. В одной трети случаев диагностируют его приобретённую форму, на долю наследственных ангиоотёков приходится около 25%. Что касается остальных случаев диагностирования, то установить причину их развития не удаётся. Согласно статистическим медицинским данным, проблема встречается у 20%, причём в половине случаев – вместе с дерматозом.
Ангиоотёк развивается вследствие аномальных изменений в комплексе сложных белков, присутствующих в крови, а также сбоя ряда других физиологических процессов. Причина – дефицит или плохая активность ингибитора C1, что, в свою очередь, может быть спровоцировано следующими факторами:
- Генетическая предрасположенность – врождённый ангиоотёк возникает из-за мутаций гена и передаётся по наследству;
- Аутоимунные патологические заболевания и аллергические реакции, приводящие к деструкции ингибитора С1;
- Лимфомы злокачественной этиологии, характеризующиеся интенсивным развитием лимфоцитов.
Приобретённый ангиоотёк Квинке развивается после того, как в организм попал аллерген в виде фармакологического препарата, пищевого продукта или яда насекомого. В результате у пострадавшего развивается острый аллергический ангиоотёк, сопровождающийся повышением проницаемости кровеносных сосудов, находящихся под слизистой и в подкожно-жировой клетчатке.
Действующие вещества, относящиеся к коду T78.3
Ниже приведён список действующих веществ, относящихся к коду T78.3 МКБ-10 (наименования фармакологических групп и перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Активированный уголь + Алюминия оксид
Фармакологические группы: Адсорбенты в комбинации с другими препаратами, Детоксицирующие средства, включая антидоты, в комбинации с другими препаратами
-
Апротинин
Фармакологические группы: Ингибиторы фибринолиза, Ферменты и антиферменты
-
Астемизол
Фармакологическая группа: H1-антигистаминные препараты
-
Бетаметазон
Фармакологическая группа: Глюкокортикостероиды
-
Бетаметазона динатрия фосфат
Фармакологическая группа: Глюкокортикостероиды в комбинации с другими препаратами
-
Бетаметазона дипропионат
Фармакологическая группа: Глюкокортикостероиды в комбинации с другими препаратами
-
Гидрокортизон
Фармакологические группы: Глюкокортикостероиды, Офтальмологические препараты
-
Даназол
Фармакологическая группа: Гормоны гипоталамуса, гипофиза, гонадотропины и их антагонисты
-
Дексаметазон
Фармакологические группы: Глюкокортикостероиды, Офтальмологические препараты
-
Диметилметилпиридинилэтилтетрагидрокарболин
Фармакологическая группа: H1-антигистаминные препараты
-
Диметинден
Фармакологическая группа: H1-антигистаминные препараты
-
Дифенгидрамин
Фармакологическая группа: H1-антигистаминные препараты
-
Икатибант
Фармакологическая группа: Антагонисты рецепторов брадикинина
-
Кальция хлорид
Фармакологическая группа: Макро- и микроэлементы
-
Клемастин
Фармакологическая группа: H1-антигистаминные препараты
-
Левоцетиризин
Фармакологическая группа: H1-антигистаминные препараты
-
Лигнин гидролизный
Фармакологические группы: Адсорбенты, Детоксицирующие средства, включая антидоты
-
Лоратадин
Фармакологическая группа: H1-антигистаминные препараты
-
Полиметилсилоксана полигидрат
Фармакологические группы: Адсорбенты, Детоксицирующие средства, включая антидоты
-
Преднизолон
Фармакологическая группа: Глюкокортикостероиды
-
Прокаин + Сульфокамфорная кислота
Фармакологическая группа: Стимуляторы дыхания в комбинации с другими препаратами
-
Прометазин
Фармакологическая группа: H1-антигистаминные препараты
-
Сехифенадин
Фармакологическая группа: H1-антигистаминные препараты
-
Терфенадин
Фармакологическая группа: H1-антигистаминные препараты
-
Тетракозактид
Фармакологическая группа: Гормоны гипоталамуса, гипофиза, гонадотропины и их антагонисты
-
Транексамовая кислота
Фармакологическая группа: Ингибиторы фибринолиза
-
Триамцинолон
Фармакологическая группа: Глюкокортикостероиды
-
Фенирамин
Фармакологическая группа: H1-антигистаминные препараты
-
Хифенадин
Фармакологическая группа: H1-антигистаминные препараты
-
Хлоропирамин
Фармакологическая группа: H1-антигистаминные препараты
-
Цетиризин
Фармакологическая группа: H1-антигистаминные препараты
-
Ципрогептадин
Фармакологические группы: H1-антигистаминные препараты, Серотонинергические средства
-
Экстракт из культуры термофильного штамма золотистого стафилококка
Фармакологическая группа: Прочие иммуномодуляторы
-
Эпинефрин
Фармакологические группы: Адрено- и симпатомиметики (альфа-, бета-), Гипертензивные препараты
- Конестат альфа
Клиническое проявление и дифференциальный диагноз
В научной литературе ангионевротический отек может быть обозначен как отек Квинке, ангионевротический отек, гигантская крапивница. При ангионевротическом отеке изменения происходят в глубоких слоях кожи и под кожей. Клинически это проявляется в виде асимметричного отека и припухлости определенного участка тела.
Одним из распространенных сопутствующих и раздражающих пациентов симптомов является боль. Кожа в месте инъекции может оставаться неизменной или может возникнуть покраснение размытых линий. Отек сохраняется до 72 часов или даже дольше.
Ангионевротический отек может возникнуть на любом участке тела – губах, языке, лице, конечностях и т.д. При каждом приступе ангионевротического отека опухоль и припухлость могут быть на разных участках.
- Ангионевротический отек лица вызывает дискомфорт и нарушает повседневную деятельность.
- Ангионевротический отек гортани – острое и опасное для жизни состояние. При отсутствии лечения ангионевротический отек гортани приводит к смерти примерно в 25-40% случаев. У любого пациента с дефицитом C1-INH приступ ангионевротического отека гортани может возникнуть хотя бы один раз в жизни.
- Отек Квинке также может возникать во внутренних органах, таких как стенка кишечника. Это вызывает боли в животе, тошноту, рвоту, диарею, общую слабость – все эти симптомы относят к острому абдоминальному синдрому, наиболее частой причиной которого является аппендицит.
Отек Квинке
Своевременное распознавание ангионевротического отека из-за дефицита C1-INH может обеспечить соответствующее лечение и избежать ненужного хирургического вмешательства
Это важно, так как клинические исследования показали, что пациенты с дефицитом C1-INH часто подвергались ненужным хирургическим вмешательствам. При соответствующем лечении можно предотвратить или снизить частоту спонтанного ангионевротического отека
Ангионевротический отек диагностируется на основании истории болезни пациента и объективного обследования. Патологию следует дифференцировать от:
- Анасарка – это широко распространенный отек мягких тканей, которое является симметричным и является клиническим признаком других заболеваний, таких как недостаточность почек, микседема;
- Псевдоангионевротического отека, например, при синдроме компрессии верхней полой вены;
- Синдрома Мелкерссона-Розенталя – нейропатии, которая клинически может проявляться отеком лица или губ).
Ангионевротический отек из-за дефицита C1-INH встречается гораздо реже и устойчив к лечению антигистаминными препаратами, системными глюкокортикоидами и адреналином.
Если подозревается ангионевротический отек из-за дефицита C1-INH, рекомендуется тест на компонент комплемента 4 (C4). C4 снижается даже при ремиссии и всего на 5% у всех пациентов остается неизменным или повышенным.
Диагноз подтверждается исследованием активности (функции) и количества C1-INH. Также проводится тестирование на антитела к C1-INH. При наследственном ангионевротическом отеке титр антител C1-INH в норме, а при приобретенном ангионевротическом отеке снижается у 70% пациентов.