Воспаление дыхательных путей: симптомы, причины и особенности лечения
Содержание:
Диагностика
Заболевания дыхательных путей протекают длительно. Они нередко вызываю сильное ослабление организма и даже осложнения
В связи с этим важно вовремя поставить диагноз, и взяться за лечение. На практике применяются следующие методы обследования:
- Функциональные. Обычно используются при работе с больными, которые имеют проблемы с органами дыхания.
- Аппаратные. Применяются для профилактики и при наличии признаков заболевания.
- Лабораторные. Сдачу анализа мочи и крови предназначают абсолютно всем пациентам, анализ мокроты – только тем, кто страдает продолжительным кашлем.
Результаты последующих методов предоставляют описывают состояние больного, разрешают диагностировать ту или иную болезнь:
- Осмотр. Врач прослушивает дыхание, измеряет ритм, частоту вдохов.
- Пальпация. Такое обследование ведется с помощью прикосновений.
- Перкуссия. Легких исследуются постукиваниями по спине, грудной клетке.
Проверка биологического материала в медицинской лаборатории разрешает уточнить заболевание:
- Анализ мокроты. Позволяет выявить опасные микроорганизмы (болезнетворные), гнойные и кровяные примеси, злокачественные клетки новообразований. Также с помощью такого исследования определяется чувствительность к разным антибиотикам. Оно проводится в случае влажного кашля.
- Анализ газов крови. Показывает, насколько организм обеспечен кислородом.
Исследования органов дыхательной системы
Весьма распространенными и эффективными методами, помогающими поставить правильный диагноз заболеваний, считаются:
- Спирометрия. Качество дыхания анализируется специальным устройством – спирометром.
- УЗИ легких. Просматривается мельчайшая структура легких (при воздействии ультразвуковых волн). Метод позволяет выявить патологические нарушения органов, новообразования, наличие воспалительных процессов.
- Рентгеноскопия. Легкие просвечиваются рентгеновским прибором, изображение отображается на экране. В результате обследования можно проанализировать все патологические изменения в органах. Для повышения информативности такого осмотра часто применяется контрастное вещество. Оно вводится в организм пациента.
- Бронхография. При помощи рентгена, после введения специального контрастного вещества, исследуются бронхи и трахеи. Учитывая то, что процедура очень болезненная, обязательно используется наркоз.
- Компьютерная томография (КТ). Томографом выполняются послойные снимки, разрешающие точно определить изменения легочной и плевральной полостей, лимфоузлов. Этот метод является высокоинформативным.
- Флюорография. Принадлежит к рентгенологическим методам осмотра грудной клетки, который почти не имеет противопоказаний, не требует особенной подготовки. В профилактических целях его рекомендуется проходить ежегодно.
Основные визуальные методы:
- Ларингоскопия. Применяя зеркало или ларингоскоп, осматривается гортань, связки (голосовые), что помогает найти причины болей и изменения в гортани.
- Бронхоскопия. Состояние трахей, бронхов, слизистой оболочки определяется при помощи бронхоскопа. Назначается в случае утрудненного дыхания, кашля с выделением мокроты (гнойной, кровянистой).
- Торакоскопия. Плевральная полость осматривается с использованием торакоскопа, присутствует возможность провести биопсию.
Сегодня доступно много способов диагностирования заболеваний. При подборе метода исследования учитывается клиническая картина болезни и определяется самый информативный для конкретного случая.
Рекомендуем посмотреть видео:
Как диагностируется верхняя респираторная инфекция?
При оценке людей с подозрением на верхнюю респираторную инфекцию необходимо учитывать другие альтернативные диагнозы. Некоторые из распространенных и важных диагнозов, которые могут напоминать верхнюю респираторную инфекцию:
- астма,
- пневмония,
- H1N1 (свиной) грипп,
- гриппа,
- аллергические реакции,
- сезонные аллергии,
- хронический (длительный) синусит,
- острой ВИЧ-инфекции и
- бронхит.
Диагноз инфекции верхних дыхательных путей обычно производится на основе анализа симптомов, физического обследования и иногда лабораторных анализов.
При физическом обследовании человека с инфекцией верхних дыхательных путей врач может искать опухшие и покраснения внутри стенки носовой полости (знак воспаления), покраснение горла, увеличение миндалин, белые выделения на миндалинах (экссудатах) увеличенные лимфатические узлы вокруг головы и шеи, покраснение глаз и лицевая нежность (синусит). Другие признаки могут включать неприятный запах изо рта (галитоз), кашель, охриплость голоса и лихорадку.
Лабораторные испытания, как правило, не рекомендуются при оценке инфекций верхних дыхательных путей. Поскольку большинство инфекций верхних дыхательных путей вызваны вирусами, специфическое тестирование не требуется, поскольку, как правило, нет специального лечения для различных типов вирусных инфекций верхних дыхательных путей.
В некоторых важных ситуациях, когда особое тестирование может иметь важное значение,
- Подозрительное стрептококковое горло (лихорадка, лимфатические узлы в области шеи, беловатые миндалины, отсутствие кашля), что требует быстрого тестирования антигена (экспресс-тест стрептококка), чтобы управлять или исключать состояние, если возможно, серьезные осложнения при отсутствии лечения.
- Возможная бактериальная инфекция путем взятия бактериальных культур с носовым тампоном, мазком для горла или мокротой.
- Длительные симптомы, так как поиск определенного вируса может предотвратить ненужное использование антибиотиков (например, быстрое тестирование на вирус гриппа из носовых или глоточных мазков).
- Оценка аллергии и астмы, которые могут вызывать длительные или необычные симптомы.
- Увеличенный лимфатический узел и боль в горле являются первичными симптомами, которые могут быть вызваны вирусом Эбштейна-Барра (мононуклеоз) с ожидаемым более продолжительным курсом (с использованием теста на моноспот).
- Тестирование на грипп H1N1 (свиной грипп), если подозревается.
Исследования крови и визуализации редко необходимы при оценке инфекции верхних дыхательных путей. Рентгеновские снимки шеи могут быть сделаны, если подозреваемый случай эпиглоттита. Хотя обнаружение набухшего надгортанника не может быть диагностическим, его отсутствие может исключить условие. КТ может иногда быть полезным, если симптомы, указывающие на синусит, длится дольше 4 недель или связаны с визуальными изменениями, обильными выделениями из носа или выпячиванием глаза. КТ может определять степень воспаления синуса, образование абсцесса или распространение инфекции в смежные структуры (полость глаза или мозг).
Симптоматика
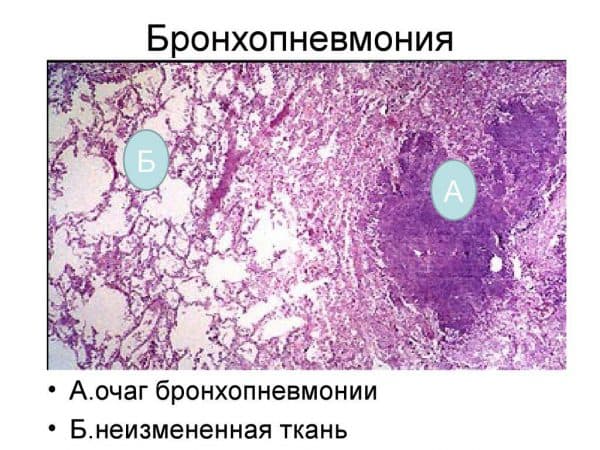
Каждая форма и степень тяжести бронхиальной пневмонии имеет свою характерную симптоматику. Но в медицинской практике выделяют типичный симптомокомплекс бронхопневмонии:
- Суставной дискомфорт.
- Повышения температуры тела субфебрильного либо умеренного вида.
- Учащенное дыхание из-за нехватки кислорода.
- Наличие сухого кашля, постепенно переходящего во влажный, с выделением слизисто-гнойного экссудата.
- Болевые ощущения в области грудины.
- Приступы тошноты.
- Снижение или отсутствие аппетита.
- Быстрая утомляемость.
- Ночной гипергидроз.
- Тахикардия.
- Мигрень.
- Отдышка с посинением носогубной складки.
- Герпетические высыпания на губах.
- Желтушность слизистой и склер.
- Плотный налет на поверхности языка, белого цвета.
Клинические проявления недуга
В случае если бронхиальная пневмония имеет вторичную форму и является следствием другой патологии, симптомы проявляются в виде резкого и значительного ухудшения самочувствия. Стремительно подымается температура тела, усиливаются головные боли и боли в грудной клетке, проявляются мышечные спазмы и хрипы на фоне везикулярного дыхания.
Диагностика
При наличии иммунодефицита для бронхопневмонии характерна смазанная клиническая картина без выраженных признаков. Коварность бронхопневмонии заключается в бессимптомном протекании болезни на ранних стадиях у взрослых. Характерной особенностью болезни у детей является быстрое развитие воспаления, сопровождающееся острой симптоматикой.
Установить точный диагноз на основании одних признаков невозможно. Для дифференциации патологии и определения ее вида необходимо дополнительное лабораторное и аппаратное обследование.
РАК ЛЕГКОГО
Статистические исследования показывают, что в последние десятилетия во всем мире быстро увеличивается заболеваемость раком легкого. Помимо факторов, с которыми связывают вообще развитие онкологических заболеваний, для возникновения рака легкого особое значение имеет запыление легких, особенно пылью, содержащей канцерогенные вещества. Чрезвычайно большую роль в возникновении рака легкого играет курение. Отмечено, что среди больных этим заболеванием 90 % составляют курилыцики. В качестве предраковых состояний следует назвать метаплазию эпителия бронхов при хроническом бронхите и бронхоэктазах.
Формы рака легкого
В зависимости от источника роста опухоли выделяют бронхогенный и альвеолярный рак.
В зависимости от локализации опухоли выделяют (рис. 61):
- прикорневой (центральный) рак, исходящий из стволового, долевого и начальной части сегментарного бронхов;
- периферический рак, исходящий из более мелких ветвей бронха, бронхиол и альвеолярного эпителия;
- смешанный (массивный) рак.
По отношению к просвету бронха опухоль может расти:
- экзофитно (в просвет бронха),
- эндофитно (в толщу стенки бронха).
В зависимости от морфологических особенностей выделяют:
- плоскоклеточный ороговевающий рак;
- плоскоклеточный неороговевающий рак;
- аденокарциному;
- недифференцированный рак.
Прикорневой (центральный) рак встречается наиболее часто (наблюдается в 65—70 % всех случаев рака легкого). Возникает в слизистой оболочке бронха в виде бляшек или узелка. В дальнейшем опухоль может расти экзо- или эндофитно, и рак приобретает характер эндобронхиального, разветвленного, узловатого или узловато-разветвленного.
Рис. 61. Схематическое изображение форм рака легкого, а, б, в — периферический рак; г, д, е — центральный рак.
Если он растет в просвет бронха, то вскоре закупоривает бронх и возникает ателектаз легкого, нередко осложняющийся пневмонией или абсцессом. В клинической картине в этом случае появляется симптоматика пневмонии. Если рак растет эндофитно, он прорастает в средостение, перикард и плевру. Гистологически это наиболее часто плоскоклеточный рак без ороговения или с ороговением. В последнем случае в опухолевой ткани появляются «раковые жемчужины» — участки атипичного ороговения. Нередко эта опухоль может иметь строение аденокарциномы или недифференцированного рака.
Периферический рак.
Эта форма рака составляет 25—30% всех случаев рака легкого. Опухоль исходит из мелких бронхов, часто растет экспансивно и не проявляется клинически до тех; пор, пока не сдавит или не прорастет бронх. В этом случае появляются ателектаз легкого и симптомы пневмонии. Нередко периферический рак прорастает и обсеменяет плевру, возникает серозно-геморрагический плеврит и экссудат сдавливает легкое. Гистологически в большинстве случаев периферический рак имеет характер аденокарциномы, реже — плоскоклеточного или недифференцированного.
Смешанный (массивный) рак встречается в 2—3% всех случаев рака легкого. Имеет форму массивного мягкого узла, занимающего большую часть легкого. Гистологически такой рак имеет различное строение.
Метастазирует рак легкого лимфогенно в перибронхиальные и бифуркационные лимфатические узлы. Довольно быстро присоединяются гематогенные метастазы в печень, головной мозг, в позвонки и другие кости, надпочечники.
Смерть больных наступает от метастазов, кахексии или легочных осложнений — пневмонии, абсцесса, гангрены легкого, лее точного кровотечения.
Профилактика заболеваний легких
- Длительные, пешие прогулки на свежем воздухе.
- Избавление от пагубных привычек (курение).
- Чистота и свежесть в помещениях, где Вы проводите большую часть времени (клещи и пыль провоцируют приступы удушья и спазмы, ухудшают работоспособность организма).
- Избавление от аллергических факторов (вредные химические средства в виде порошка, чистящие и моющие средства).
- Закаливание организма и умеренные физические нагрузки в соответствии с индивидуальными особенностями человека.
- Регулярные визиты к пульмонологу.
Такая простая профилактика поможет защитить Ваши дыхательные пути и оздоровить весь организм в целом.
Но, если болезнь уже настигла, не затягивайте с лечением. Срочно обращайтесь к врачу!
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ
Бронхоэктатическая болезнь характеризуется сочетанием бронхоэктазов, пневмосклероза, гипертонии малого круга кровообращения и «легочного сердца». Она течет с частыми обострениями воспаления и соответственно увеличением объема склероза легочной ткани. Постепенно склеротические изменения приводят к деформации легких, и тогда говорят о пневмоциррозе.
Осложнения.
В динамике развития хронических неспецифических болезней легких могут появляться различные осложнения:
- метаплазия эпителия бронхов и бронхоэктазов (нередко дает начало раку бронхов);
- кровотечение из сосудов стенки бронхоэктаза;
- абсцесс легкого;
- вторичный амилоидоз, развивающийся на фоне длительно текущего гнойного воспаления в бронхах и в паренхиме легких.
Исход. Смерть больных, страдающих хроническими неспецифическими заболеваниями легких с развитием пневмоцирроза и «легочного сердца», наступает от хронической легочно-сердечной недостаточности. К смерти могут привести также кровотечение из coсудов бронхоэктаза, амилоидоз внутренних органов, рак легкого, развившийся на фоне хронического бронхита или бронхоэктазов.
Группа факторов риска
Главные предполагающие условия возникновения болезней органов дыхания (факторы, которые понижают местную защиту слизистых поверхностей):
- вредные привычки: злоупотребление спиртными напитками, курение, трудоголизм;
- постоянное дыхание воздухом, который проходит через кондиционеры;
- предрасположенность к аллергическим болезням;
- отсутствие вакцинации против гемофильной и пневмококковой инфекций, гриппа;
- повышенный аллергологический фон.
Существенными факторами можно считать низкий иммунитет и генетическую склонность к болезням органов дыхания
Это особенно важно для такой болезни, как бронхиальная астма
Инфекция верхних дыхательных путей заразна?
Эпиглоттит. Обычно возникает у детей в возрасте от двух до семи лет, а пик заболеваемости приходится на промежуток от трёх до пяти лет.
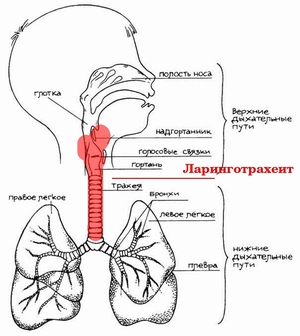
Ларингит и ларинготрахеит. Круп или ларинготрахеобронхит може развиться в любом возрасте, но чаще у детей в возрасте от 6 месяцев до 6 лет. Пик заболеваемости наблюдается в течение второго года жизни.
Клиника.
Анамнез.
Подробная информация об истории болезни пациента (анамнезе) может помочь в дифференцировании банальной простуды от состояний, требующих целевой терапии, таких, как стрептококковый фарингит, бактериальный гайморит и инфекции нижних дыхательных путей. В приведённой ниже таблице указаны различия в симптомах ИВДП гриппа и аллергии (по данным Национального Института Аллергии и Инфекционных Заболеваний).
Таблица. Симптомы аллергии, ИВДП и гриппа.
|
Симптомы |
Аллергия |
ИВДП |
грипп |
|
Зуд, слезящиеся глаза |
Часто |
Редко; при аденовирусной инфекции может развиваться конъюнктивит |
Болезненные ощущения внутри глазницы, иногда конъюнктивит |
|
Выделения из носа |
Часто |
Часто |
Часто |
|
Заложенность носа |
Часто |
Часто |
Иногда |
|
Чихание |
Очень часто |
Очень часто |
Иногда |
|
Боль в горле |
Иногда (постносовое затекание) |
Очень часто |
Иногда |
|
Кашель |
Иногда |
Часто, сухой, от лёгкого до умеренного |
Часто, может быть сильный, удушливый сухой кашель |
|
Головная боль |
Нечасто |
Редко |
Часто |
|
Лихорадка |
Не наблюдается |
У взрослых редко, у детей – довольно часто |
Очень часто, температура 100-102 °F (38 – 39 °C) и выше, держится 3 – 4 суток, может быть озноб |
|
Общее недомогание |
Иногда |
Иногда |
Очень часто |
|
Слабость, усталость |
Иногда |
Иногда |
Очень часто, может длиться неделями, в самом начале заболевания крайний упадок сил |
|
Миалгии |
Не наблюдается |
Изредка |
Очень часто, могут быть выраженными |
|
Продолжительность |
Несколько недель |
от трёх-четырёх дней до двух недель |
7 дней, затем еще несколько дней продолжаются кашель и общая слабость |
Симптомы
Аллергия
ИВДП
грипп
Зуд, слезящиеся глаза
Часто
Редко; при аденовирусной инфекции может развиваться конъюнктивит
Болезненные ощущения внутри глазницы, иногда конъюнктивит
Выделения из носа
Часто
Часто
Часто
Заложенность носа
Часто
Часто
Иногда
Чихание
Очень часто
Очень часто
Иногда
Боль в горле
Хрящ присутствует до маленьких бронхов. В трахее они – С-образные кольца гиалинового хряща, тогда как в бронхах хрящ принимает форму вкрапленных пластин.
Гланды изобилуют верхними дыхательными путями, но там меньше ниже снижаются, и они – отсутствующий старт в бронхиолах. То же самое идет для бокаловидных клеток, хотя есть рассеянные в первых бронхиолах.
Гладкая мускулатура начинается в трахее, где это присоединяется к С-образным кольцам хряща. Это продолжает вниз бронхи и бронхиолы, которые это полностью окружает.
Вместо твердого хряща, бронхи и бронхиолы составлены из упругой ткани.
НАРУШЕНИЯ ОБМЕНА КИСЛОРОДА И УГЛЕКИСЛОГО ГАЗА В АЛЬВЕОЛАХ ЛЕГКИХ
Эти нарушения включают гипо- и гипервенгиляцию легких, гипертензию в сосудах малого круга кровообращения.
Гиповентиляция альвеол воздухом характеризуется падением объема вентиляции альвеол за единицу времени, ниже необходимого организму.
Причинами могут быть:
- снижение проходимости дыхательных путей для воздуха из-за обструкции (закрытия) просветов бронхов опухолью, рвотными массами, западающим языком при коме, наркозе, слизью, кровью или в результате спазма бронхиол, например при приступе бронхиальной астмы, и др.;
- снижение степени расправления легких при очагово-сливной пневмонии, опухолях паренхимы легких, склерозе легочной ткани, а также при сдавлении грудкой клетки тяжелыми предметами, например при завалах землей, при плеврите, скоплении в плевральных полостях крови, экссудата, транссудата, воздуха;
- нарушение механизмов регуляции дыхания на уровне дыхательного центра или его афферентных и эфферентных путей, что наблюдается при травме продолговатого мозга, сдавлении головного мозга при его отеке или воспалении, кровоизлияниях в вещество мозга, опухоли продолговатого мозга, при острой выраженной гипоксии различного генеза и др.
Проявлениязаключаются в появлении патологического дыхания — апнейстического, дыхания Биота, Чейна—Стокса, Куссмауля (рис. 58).
Дыхание Биотапроявляется непродолжительными периодами
интенсивных дыхательных движений (как правило 4—6), чередующихся с периодами aпноэ в течение нескольких секунд.
Дыхание Чейна—Стокса характеризуется нарастающим увеличением частоты и глубины дыхательных движений с последующим их прогрессирующим снижением и развитием периодов апноэ длительностью 5—20 с.
Рис. 58. Типы патологического дыхания.
Дыхание Куссмауля проявляется редкими неглубокими вдохами и шумными выдоха-i ми с последующим периодом апноэ.
Гипервентиляция легких характеризуется превышением вентиляции легких за единицу времени в сравнении с необходимой opганизму.
Причинамi могут быть неадекватная искусственная вентиляция легких, например при сотрясениях, кровоизлияниях, внутречерепных опухолях и др.
Причины возникновения хронических заболеваний дыхательных путей
Дыхательные пути обогащают кислородом органы человека, что является важнейшим процессом в его жизнедеятельности.
Острые и хронические заболевания органов дыхания зачастую опасны своими осложнениями и последствиями.
Запущенный насморк способствует попаданию бактерий в носоглотку, гортань, трахею, бронхи.
В итоге человек может столкнуться с рядом заболеваний органов дыхания, таких как: трахеит, бронхит и многие другие.
Не до конца вылеченный бронхит позволяет патогенным организмам проникнуть в легочную ткань и вызвать пневмонию.
При гриппе или простуде иммунитет человека сильно ослаблен, сил на борьбу с вирусами и бактериями может не хватать. В данном случае многие заболевания дыхательной системы могут стать хроническими.
Важно, помнить, что при возникновении признаков или симптомов заболеваний, следует немедленно обращаться за консультацией к врачу. При своевременной диагностике болезней органов дыхания в большинстве случаев их лечение является успешным.
При своевременной диагностике болезней органов дыхания в большинстве случаев их лечение является успешным.
К самым распространённым хроническим заболеваниям дыхательных путей и других легочных структур можно отнести следующие:
- астма;
- хроническая обструктивная болезнь легких (ХОБЛ);
- профессиональные заболевания легких и легочная гипертензия;
- респираторная аллергия;
- хронические бронхиты.
С хроническими респираторными заболеваниями каждый день сталкиваются миллионы людей.
Профилактика хронических заболеваний дыхательных путей:
- Полный отказ от курения. Часто курильщики подвержены такому заболеванию как хронический бронхит, специалисты даже выделяют его в отдельную форму и называют хроническим бронхитом курильщика. Во время курения в дыхательную систему попадают никотин и токсичные смолы, которые повреждают и разрушают слизистую оболочку органов дыхания. Так нарушается работа клеток, а в большинстве случаев может начаться их перерождение, что вызовет злокачественные новообразования.
- Правильное дыхание. Заключается оно в том, чтобы человек дышал носом. Полость носа является начальным звеном дыхательных путей. Попадая в нее, воздух согревается, а благодаря реснитчатому эпителию, которым покрыта слизистая, он очищается от микроорганизмов, аллергенов и иных ненужных примесей. Они попросту задерживаются на этих ресничках, а потом с чиханием выводятся из организма.
- Климат и микроклимат. Воздух внутри помещения должен быть максимально чистым и увлажненным, по возможности рекомендуется избавиться от открытых книжных полок, ковров и других вещей, на которых собирается много пыли. Регулярные проветривания помещения и влажная уборка так же окажут благотворное влияние на состав воздуха.
- Здоровый образ жизни. К данному пункту можно отнести правильное питание, закаливание, физическую активность.
- Ароматерапия с эфирными маслами, ванны с морской солью, поездки на морское побережье и пребывание в соляных пещерах. Это оказывает благотворное влияние на всю дыхательную систему человека и является прекрасной профилактикой хронических заболеваний дыхательных путей.
- Применение пастилок Исла может быть рекомендовано для профилактики хронических заболеваний дыхательных путей. Экстракт исландского мха, входящий в состав пастилок Исла, содержит полисахариды, которые обволакивают слизистые оболочки верхних дыхательных путей, увлажняют их и защищают от действия вредных внешних факторов, таких как сухой воздух в жилых или офисных помещениях с недостаточным уровнем влажности, повышенная нагрузка на голосовые связки.
Список литературы:
— Чикина С. Ю. Кашель: основные принципы диагностики и лечения // Лечебное дело. 2010. №3. URL: http://cyberleninka.ru/article/n/kashel-osnovnye-printsipy-diagnostiki-i-lecheniya — Терещенко Юрий Анатольевич, Терещенко Сергей Юрьевич Хронический кашель: обзор современных лечебно-диагностических алгоритмов // Практическая пульмонология. 2005. №3. URL: http://cyberleninka.ru/article/n/hronicheskiy-kashel-obzor-sovremennyh-lechebno-diagnosticheskih-algoritmov , — Крюков А. И., Туровский А. Б. Кашель как симптом ЛОР-заболеваний // Лечебное дело. 2008. №4. URL: http://cyberleninka.ru/article/n/kashel-kak-simptom-lor-zabolevaniy — Высочина И.Л., Петренко Л.Л., Дитятковский В.А. Кашель: дифференцированные подходы к лечению // ЗР. 2014. №1 (52). URL: http://cyberleninka.ru/article/n/kashel-differentsirovannye-podhody-k-lecheniyu , — Терещенко Юрий Анатольевич, Терещенко Сергей Юрьевич Хронический кашель: обзор современных лечебно-диагностических алгоритмов // Практическая пульмонология. 2005.
Что такое лечение инфекции верхних дыхательных путей?
Как описано выше, большинство случаев инфекции верхних дыхательных путей вызваны вирусами и, следовательно, не требуют специального лечения и самоограничиваются. Люди с инфекциями верхних дыхательных путей обычно диагностируют себя и лечат свои симптомы дома, не требуя посещения врача или отпускаемых по рецепту лекарств.
Отдых — важный шаг в лечении инфекций верхних дыхательных путей. Обычные виды деятельности, такие как работа и легкие упражнения, могут быть продолжены, насколько это допускается.
Как правило, повышенное потребление оральных жидкостей рекомендуется избегать потери жидкости от насморка, лихорадки и плохого аппетита, связанного с инфекциями верхних дыхательных путей.
Лечение симптомов инфекции верхних дыхательных путей обычно продолжается до тех пор, пока инфекция не разрешится.
Некоторые из наиболее распространенных верхних респираторных инфекций или холодных лекарств, используемых для лечения этих симптомов, следующие:
- Ацетаминофен (Tylenol) можно использовать для снижения температуры и болей в теле.
- Нестероидные противовоспалительные препараты, такие как ибупрофен (Motrin, Advil), могут использоваться для болей в теле и лихорадки.
- Антигистамины, такие как дифенгидрамин (Бенадрил), полезны при уменьшении носовых секретов и скоплений.
- Назальный ипратропий (местный) можно использовать для уменьшения носовых секретов.
- Кашель (противокашлевые средства) можно использовать для снижения кашля. Многие лекарства от кашля коммерчески доступны, такие как декстрометорфан, гвайфенезин (Robitussin), и кодеин все показали преимущества в снижении кашля при инфекциях верхних дыхательных путей.
- Мед может использоваться для снижения кашля.
- Стероиды, такие как дексаметазон (Декадрон) и преднизон перорально (и назально), иногда используются, уменьшают воспаление дыхательных путей и уменьшают набухание и скопление.
- Противозастойные средства, такие как псевдоэфедрин (Sudafed) Активированный оральный, фенилэфрин (носо-синефриновый нос), могут использоваться для уменьшения заложенности носа (обычно не рекомендуется у детей в возрасте до 2 лет и не рекомендуется для лиц с высоким кровяным давлением).
- Оксиметазолин (Afrin) представляет собой противозастойное средство, но его следует использовать только в краткосрочной перспективе.
- Комбинированные препараты, содержащие многие из этих компонентов, также широко доступны через прилавки.
Некоторые лекарства от кашля и простуды могут вызвать чрезмерную сонливость с осторожностью в отношении детей в возрасте до 4 лет и пожилых людей. Антибиотики иногда используются для лечения инфекций верхних дыхательных путей, если подозревается или диагностируется бактериальная инфекция
Эти состояния могут включать стрептококковое горло, бактериальный синусит или эпиглоттит. Противовирусные препараты иногда могут быть рекомендованы врачами у пациентов с ослабленным иммунитетом (плохая иммунная система). Лечащий врач может определить, какой антибиотик будет лучшим вариантом для конкретной инфекции
Антибиотики иногда используются для лечения инфекций верхних дыхательных путей, если подозревается или диагностируется бактериальная инфекция. Эти состояния могут включать стрептококковое горло, бактериальный синусит или эпиглоттит. Противовирусные препараты иногда могут быть рекомендованы врачами у пациентов с ослабленным иммунитетом (плохая иммунная система). Лечащий врач может определить, какой антибиотик будет лучшим вариантом для конкретной инфекции.
Поскольку антибиотики связаны со многими побочными эффектами и могут способствовать устойчивости к бактериям и вторичным инфекциям, их нужно использовать очень осторожно и только под руководством лечащего врача. Ингаляционный адреналин иногда используется у детей с тяжелым спазмом дыхательных путей (бронхоспазм) и в крупах, чтобы уменьшить спазм
Ингаляционный адреналин иногда используется у детей с тяжелым спазмом дыхательных путей (бронхоспазм) и в крупах, чтобы уменьшить спазм.
Редко хирургические процедуры могут быть необходимы в случаях осложненных инфекций синуса, скомпрометированных дыхательных путей с затрудненным дыханием, образования абсцессов за горлом или образования абсцессов миндалин (абсцесс перитониллара).