Выпадение прямой кишки — симптомы и лечение
Содержание:
Диагностические мероприятия
Обнаружить данную патологию для родителей не составляет труда, если они ответственно относятся к здоровью ребенка. В большинстве случаев именно родственники обращаются к врачу с подозрением на развитие ректального пролапса. Но несмотря на то что болезнь можно диагностировать самостоятельно, предпринимать попыток самолечения не рекомендуется.
Заключительное слово всегда остается за специалистом. Дело в том, что первые признаки выпадения прямой кишки неосведомленному в медицине человеку можно спутать с другой патологией. Кроме того, совместно с ректальным пролапсом у ребенка могут быть и другие проблемы, к примеру, полипы в прямой кишке.
При некоторых заболеваниях может потребоваться дополнительная ректальная диагностика. Она производится способом пальпации или с помощью применения специального медицинского оборудования.
Методы лечения ректального пролапса у детей
В отличие от взрослых пациентов, у детей патологический процесс в большинстве случаев можно устранить с помощью консервативного лечения. Это еще одна немаловажная причина, почему нужно обращаться к врачу, пока болезнь еще находится не в запущенной форме.
В зависимости от сложности ситуации, после диагностики доктор назначает способ лечения. Существует 3 вида методики избавления от ректального пролапса:
- консервативная терапия;
- склерозирующая методика;
- хирургическое лечение.
Консервативные методы в первую очередь подразумевают устранение проблемы, которая вызывает выпадение прямой кишки. Основной упор делается на правильном питании и нормализации характера стула.
Употребляемые ребенком продукты должны легко перевариваться и снабжать организм всеми необходимыми для нормального развития питательными веществами. Если причину запоров не удается устранить таким способом, ребенку назначают специальные препараты. Они способствуют нормальному процессу переваривания пищи и делают каловые массы менее твердыми, что упрощает дефекацию.
После нормализации стула тазовая мускулатура постепенно начнет восстанавливаться. В этот период не рекомендуется, чтобы ребенок опорожнял кишечник в привычном месте, то есть на унитазе или горшке. От их использования следует отказаться. Испражняться можно будет только в положении стоя или лежа на боку.
При наличии воспалительных процессов или формировании на слизистой микротрещин дополнительно прописываются ректальные свечи. Они обладают антибактериальным и противовоспалительным действием, что поможет избежать осложнения заболевания.
На начальном этапе кишка может выпадать, поэтому родителям нужно строго следить за этим, чтобы сразу вернуть выпавший орган на прежнее место.
Склерозирование подразумевает введение в околопрямокишечную клетчатку специального препарата. После инъекции наблюдается отечность тканей с последующим развитием некроза в клеточных элементах. По завершении искусственно созданного воспалительного процесса начинается второй этап развитие соединительной ткани. В проблемной области начинает образовываться рубцовая ткань. Она станет надежным фиксатором и не даст прямой кишке выйти наружу в будущем. Для успешного лечения может потребоваться несколько процедур.
Некоторые специалисты скептически относятся к такому методу решения проблемы ректального пролапса. Объясняется это тем, что в процессе терапии могут возникать другие осложнения. Иногда частые инъекции склерозирующего препарата оказывают такое побочное явление, как некроз стенки прямой кишки.
Хирургическая методика лечения базируется на:
- подшивании слизистой;
- пластике тазового дна и поддерживающих связок.
Иногда пациенту может быть показано комбинирование обеих хирургических методик. Лечение ректального пролапса, как правило, всегда имеет положительный прогноз при условии соблюдения всех рекомендаций врача. После успешно завершенной терапии родители должны всячески стараться предотвратить новое появление провокаторов патологии.
Часто маленький ребенок после дефекации начинает плакать и жаловаться на боль в анусе. При его осмотре родители обнаруживают небольшое выпячивание в области заднего прохода. Эта красноватая шишка говорит о том, что у малыша выпадение прямой кишки или ректальный пролапс. Давайте разберемся, отчего это происходит и как вылечить эту болезнь.
Диагностические критерии и дифференциальный диагноз
Proctalgia fugax рассматривается как часть спектра функциональных расстройств кишечника. По определению она связана с болью, которая длится 30 минут или меньше. Функциональная аноректальная боль, продолжающаяся более 30 минут, классифицируется как синдром levator ani, когда возникает сопутствующая болезненность при пальпации мышц тазового дна или неуточненная функциональная аноректальная боль.
Диагноз ставится на основании характерной истории болезни вместе с исключением других причин анальной боли.
Диагностические критерии прокталгии фугакс:
- Рецидивирующие эпизоды боли, локализованные в аноректуме.
- Эпизоды длятся от секунд до минут, с максимальной продолжительностью 30 минут.
- Между эпизодами нет аноректальной боли.
- Исключение других причин аноректальной боли.
Дифференциальная диагностика прокталгии fugax проводится в отношении:
- геморроя;
- колоректального рака;
- анальной трещины;
- проктита;
- синдрома раздраженного кишечника;
- цистита;
- простатита;
- ретроректальных кист;
- аногенитальных кондилом;
- болезни Крона/язвенного колита;
- наличия инородных тел в прямой кишке;
- дивертикулярной болезни;
- кокцигодинии;
- тромбоза сосудов аноректальной области;
- опухоли спинного мозга.
Часто встречающиеся патологии – анальная трещина, геморрой, перианальные гематомы и анальный рак, могут быть связаны с болевым синдромом прокталгии фугакс, но симптомы, характерные для этих заболеваний встречаются чаще, имеют более продолжительный характер и связаны с отклонениями, выявленными при осмотре.
Боль при наличии анальной трещины почти всегда начинается с дефекации, но может длиться еще много часов после нее. При наружном анальном осмотре трудно диагностировать трещину, но она обычно видна после легкого растяжения с выворотом анального края и после проведения проктоскопии.
Рак кишечника
Для дифференциальной диагностики и соответственно исключения/подтверждения прокталгии фугакс применяются различные исследования:
- пальцевое ректальное обследование;
- ректороманоскопия;
- колоноскопия;
- ирригоскопия;
- УЗИ малого таза.
Клинические признаки прокталгии фугакс
Пациенты часто описывают характерную историю внезапной, сильной боли в аноректальной области, которая длится от нескольких секунд до нескольких минут, а затем полностью исчезает. Обычно синдром описывается как острая, колющая или спазмоподобная боль. Боль может быть неправильно принята как необходимость акта дефекации.
Приступы редки, как правило, менее пяти раз в год, хотя у некоторых пациентов боль может возникать каждый день. Часто болевой приступ очень сильный. Многие больные описывают симптомы, возникающие именно ночью.
Боль, как правило, возникает спонтанно без триггера, но некоторые описывают обостряющие факторы, такие как положение сидя, дефекация или психологический стресс. Аналогичным образом, облегчающие факторы в основном отсутствуют, но сообщается о расслаблении, при наложении тепла на анальную область.
В некоторых исследованиях сообщается, что у 7% пациентов боль распространялась на другие области – ягодицы или таз, а у 19% был связанный симптом – потоотделение или ощущение слабости. Часть пациентов констатировали потерю сознания из-за сильной боли.
Предполагается, что существует корреляция с тревожным типом личности, а также возможная связь с другими функциональными желудочно-кишечными расстройствами, такими как синдром раздраженного кишечника.
Методы лечения
Почти всем больным врач-проктолог назначает хирургическое лечение заболевания. Именно поэтому многие стараются вылечиться самостоятельно, не прибегая к столь радикальной мере. В ход идет не только медикаментозное лечение, но и народное. Консервативное лечение назначается в основном детям.
Первым делом необходимо избавиться от запоров и от привычки сильно тужится. Это поможет в будущем избежать возврата к этой проблеме.
При начальных стадиях заболевания хорошо помогают ванночки с отваром ромашки, подорожника и мелисы. Отвары трав комнатной температуры необходимо налить в таз и сесть в него. Делать такую процедуру нужно не менее трех раз в день.
Самым эффективным методом в начале заболевания, является операция Зеренина – Кюммеля. В данном методе операции стенки прямой кишки фиксируют к передней продольной связке позвоночника в области крестца. Зачастую, параллельно проводится операцию по укреплению мышц тазового дна, что способствует улучшению работы сфинктера.
При большом риске осложнений проводится операция Тирша. В этом методе проводится имплантация серебряной проволоки под кожу над анальным отверстием.
Но самыми широко применяемыми способами являются операции:
- Микулича (отсечение выпавшей кишки),
- Нелатона (лоскутное отсечение прямой кишки),
- Делорма (отсечение слизистой оболочки прямой кишки с наложением швов, создающих некую сборку мышц в виде валика, который помещают над анальным отверстием.
В остальных случаях применяется заднепетлевая фиксация прямой кишки к кресцу при помощи тефлоновой сетки.
Операции несут минимум осложнений. В послеоперационный период показано воздержание от тяжелых физических нагрузок, нормализация питания и устранение запоров.
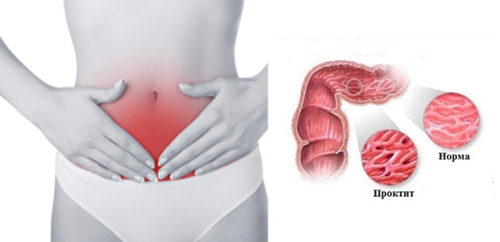
Причины проктита
Существует немало факторов, которые способны спровоцировать развитие проктита:
- инфекционные болезни – кишечные инфекции, спровоцированные патогенными микроорганизмами, сифилис, гонорея, глистные инвазии, туберкулез и т.д.;
- травматические повреждения прямой кишки, возникшие вследствие оперативных вмешательств при геморрое или анальных трещинах, нетрадиционного полового акта, несчастных случаев, травм при родовой деятельности, сопровождающихся разрывом промежности и стенок прямой кишки, введения инородных тел в анус или наличия острых непереваренных частиц в кале;
- заболевания пищеварительного тракта, при которых в прямую кишку попадают непереработанные остатки продуктов питания. Слизистая оболочка начинает производить слизь в избытке, что провоцирует воспаление. К таким болезням относится гепатит, цирроз печени, холецистит (воспалительное заболевание желчного пузыря), панкреатит (воспалительный процесс в желчном пузыре), гастриты, язвенная болезнь, кишечный дисбактериоз;
- погрешности питания: так называемый алиментарный проктит может возникнуть у людей, в рационе которых преобладают острые и пряные блюда. Также одной из причин такого заболевания часто становится злоупотребление спиртным. Развитие патологического процесса происходит вследствие раздражения слизистой оболочки кишечника и выработки чрезмерного количества слизи;
- сосудистые патологии также способны стать провоцирующим фактором для развития проктита. Нарушению оттока крови способствуют застойные явления в геморроидальных венах. При этом слизистая не получает достаточно кислорода и не может в полном объеме выполнять свои функции. Также она становится более уязвима для различного рода инфекционных агентов. Таким образом, в число причин проктита могут входить такие патологические состояния, как геморрой, варикозное расширение вен, венозная недостаточность, развивающаяся в основном у людей, ведущих малоподвижный образ жизни, сердечная недостаточность;
- злокачественные процессы в прямой кишке;
- длительная лучевая терапия при лечении злокачественных опухолей любой локализации;
- интоксикация организма вследствие отравления тяжелыми металлами;
- некоторые заболевания аутоиммунной природы (хронический неспецифический язвенный колит, болезнь Крона).
Также можно выделить ряд факторов риска, которые не вызывают воспаление прямой кишки напрямую, но способствуют созданию благоприятных условий для развития патологического процесса. Так, риск возникновения проктита возрастает у людей с ослабленным иммунитетом, подверженным частым инфекционным заболеваниям, у лиц с воспалительными заболеваниями мочеполовой сферы (цистит, вагинит и т.д.) и нарушениями стула.
Как лечить синдром раздраженного кишечника у детей: симптомы, лечение, диета – МЕДСИ
Синдром раздраженного кишечника (СРК) – общее название функциональных расстройств желудочно-кишечного тракта, не вызванных органной патологией. Встречается у взрослых и детей, на планете болеют порядка 30% людей.
Характеристика недуга
Под СРК подразумевают нарушения пищеварения в толстой кишке, связанные с этим изменения перистальтики и эвакуации переработанной пищи. Заболевание часто носит хронический характер, но протекает доброкачественно, легко поддается коррекции с помощью диеты и здорового образа жизни.
Причины возникновения
- Нарушения микрофлоры кишечника (баланса бактерий): ранний перевод ребенка на искусственное вскармливание, антибактериальная терапия
- Особенности нервной системы (вегетососудистая дистония, частые стрессы)
- Нарушения режима питания, распорядка (перекусы, переедания, гиподинамия, недостаточный сон)
- Несбалансированная диета (нехватка пищевых волокон, клетчатки)
- Генетическая предрасположенность
- Эндокринные болезни
- Инфекции (различные колиты), паразиты
Таким образом, лечение синдрома раздраженного кишечника у детей будет направлено против причины, его вызвавшей.
Симптомы и признаки
- Спазмы гладкой мускулатуры кишечника с болью внизу живота (справа или слева), дискомфорт при надавливании на живот; ночью (во сне) боли исчезают
- Тимпанит (барабанный звук) над областями скопления газов
- Боли в подреберной области справа, отдающие в лопатку и шею
- Диспептический синдром (тошнота, отрыжка, скорое насыщение)
- Слизь в кале
Лечение синдрома раздраженного кишечника у ребенка обязательно будет включать симптоматическую терапию.
Осложнения и последствия
Если при наличии синдрома раздраженного кишечника у ребенка лечение не было доведено до конца, болезнь становится хронической. В более взрослом возрасте могут появиться такие осложнения, как:
- Геморрой, трещины прямой кишки
- Кишечная непроходимость
- Нарушения всасывания (авитаминоз, анемия, расстройство метаболизма)
- Заболевания верхних отделов желудочно-кишечного тракта (дуодениты, гастриты)
Диагностика и анализы
Учитывая схожесть СРК с другими заболеваниями желудочно-кишечного тракта и возможность осложнений, рекомендуется провести обследование ребенка, которое будет включать:
- Исследование кала (бактериальное) на дисбактериоз и копрограмму (состав кала)
- Общий клинический анализ мочи и крови
- Биохимический анализ крови (на белок, ферменты, электролиты)
- Абдоминальное УЗИ (печень, желчный пузырь, селезенка и поджелудочная железа)
- ФГДС (осмотр желудка и двенадцатиперстной кишки)
- Колоноскопия (осмотр толстого кишечника с помощью эндоскопа)
Прогноз
Течение болезни и прогноз благоприятные: своевременное медицинское вмешательство и последующее наблюдение у детского гастроэнтеролога поможет избежать последствий во взрослом возрасте – как правило, при соблюдении врачебных рекомендаций, симптомы СРК исчезают после полового созревания.
Меры профилактики
Чтобы не допустить функциональных нарушений пищеварения у детей, особенно склонных к заболеванию СРК, нужно:
- Как можно дольше сохранять грудное вскармливание, а позднее – внимательно следить за рационом
- Соблюдать режим сна
- Обеспечить необходимое время для прогулки
- Создать спокойную доброжелательную атмосферу в семье
- Серьезно относиться к инфекционным и паразитарным заболеваниям, соблюдать личную гигиену, вовремя обращаться к докторам
Преимущества процедуры в МЕДСИ
- Чуткие доктора: прием ведут опытные гастроэнтерологи педиатрического профиля
- Наличие современной аппаратуры: детская эндоскопия (ФГДС, колоноскопия), в т. ч.
эндоскопия во сне с записью на диск или флэш
- Детские диагносты
- Собственная лаборатория, которая выполняет широкий спектр клинических, биохимических, бактериологических исследований
- Для записи на прием звоните по телефону 8 (495) 7-800-500 (работает круглосуточно)
- Возможность посещения специалиста после получения результатов в одном и том же месте, скидки на повторный прием
Лечение ректального пролапса
В зависимости от степени и тяжести заболевания лечение выпадения прямой кишки осуществляется либо консервативной терапией, либо методом оперативного вмешательства.
При компенсированной и субкомпенсированной стадии болезни ректальный пролапс устраняется при помощи медикаментозных лекарственных средств, направленных на нормализацию акта дефекации и усиление мышечных стенок прямой кишки. В основном, это лекарственные формы слабительного (Дюфалак, Прелаксан, Сенаде), противомикробного, противовоспалительного и антидиарейного действия (Смекта, Ларемид, Имодиум), а также препараты, устраняющие основной провоцирующий фактор.
Смекта – противодиарейный препарат с адсорбирующим действием
Кроме того, дополнить комплексное лечение поможет народная медицина.
В терапевтическую схему лечения также входит оздоровительная программа по укреплению мышц тазового дна. Разработан целый комплекс лечебно-профилактических упражнений при выпадении прямой кишки, которые при регулярном выполнении значительно усилят мышечный тонус кишечного тракта.
Особое значение в комплексной терапии ректального пролапса играет правильное питание.
Хирургическое лечение выпадения прямой кишки
Клиницисты отмечают, что эффект комплексного терапевтического воздействия на кишечный тракт должен быть достигнут в течение 1,5-2 лет, при условии отсутствия осложняющих факторов и конструктивных изменений в анатомическом строении. В случае невыполнения этих условий, назначают хирургическое лечение ректального пролапса.
В зависимости от характера нарушений кишечного тракта и изменения в строении прямой кишки, подбирается наиболее эффективный способ хирургического воздействия:
- Пластическая коррекция тазового дна со сшиванием леваторов.
- Резекция прямой кишки.
- Внутрибрюшное оперативное вмешательство в область дистального отдела кишечника.
- Фиксация прямой кишки тефлоновой сеткой по методу Рипштейна.
Все эти радикальные меры оперативной коррекции проводятся по исключительным медицинским показаниям.
Однако, в большинстве случаев проводятся малоинвазивные операции при выпадении прямой кишки. Среди щадящих методов оперативного лечения, наиболее актуальной и эффективной формой хирургического вмешательства является лапароскопия прямой кишки, которая не требует длительной реабилитации.
Лечебное питание при выпадении прямой кишки
Правильно выбранная диета при ректальном пролапсе – это залог успешного выздоровления
Приоритетными являются продукты питания с высоким содержанием растительной клетчатки и грубых волокон.
Больному следует обратить внимание на следующие продукты и постоянно их употреблять в ежедневном рационе:
- Свежие овощи – тыква, морковь, белокочанная капуста, брокколи, горошек, любые виды зелени (укроп, петрушка, кинза, салат и т. д.).
- Свежие фрукты – клубника, персики, груша, банан, яблоко, абрикос и прочие.
- Грецкий орех, миндаль.
- Крупы – гречневая, кукурузная, овсяные хлопья, отруби.
Лечебный эффект при ежедневном употреблении этих продуктов наступает уже после 1-2 недель применения, при условии дополнения терапевтического лечения. Который назначит консультирующий врач.
Источник растительной клетчатки
Лечение выпадения прямой кишки в домашних условиях
Народные средства лечения ректального пролапса помогут избавиться от основной болевой симптоматики заболевания. Однако проблема выпадения прямой кишки все же решается на уровне официальной медицины.
Среди наиболее эффективных и действенных рецептов народной медицины можно выделить следующее лечение:
- Травяная ванна. Для осуществления лечебной процедуры понадобятся следующие ингредиенты, взятые по 1 ст. л.: спорыш, шалфей и лабазник. Сухие растительные компоненты смешиваются между собой и настаиваются в литре кипятка. После остывания до температуры комфорта можно проводить сидячие ванночки. Курс лечения определяется лечащим врачом.
- Водно-паровые ванночки с настоем ромашки. Из расчета одна чайная ложка на стакан кипятка, можно приготовить целебное домашнее средство. Отвар выливается в подходящую ёмкость, чтобы было удобно доставить пар к анальному отверстию.
- Для внутреннего употребления очень эффективно использовать лекарственный настой с манжетки обыкновенной. На одну чайную ложку сухого лекарственного продукта берется 500 мл кипяченой воды. Настаивается лекарство 1,5-2 часа, после чего принимается 3 раза в день по 100 мл.
При появлении рецидивов следует прекратить лечение и обратиться за помощью к врачу.
Этиология и патогенез
В основе заболевания лежит понижение мышечного тонуса прямой кишки, мускулатуры тазового дна и заднего прохода, а также недостаточность подвешивающего и поддерживающего кишку фасциально-связочного аппарата. В условиях физиол, повышения внутрибрюшного давления при акте дефекации или физ. напряжении атоничные, расслабленные ткани не в состоянии оказать достаточного сопротивления, и остро или постепенно наступает выпадение органа. В происхождении В. п. к. у детей большое значение имеют возрастные анатомические особенности: большая, чем у взрослых, подвижность прямой кишки, слабо выраженный крестцово-копчиковый изгиб, в результате чего прямая кишка расположена более вертикально. Причинами В. п. к. у детей могут быть острые жел.-киш. заболевания, коклюш, а также недостаточный контроль со стороны взрослых за дефекацией (дети подолгу сидят на горшке).
У взрослых расслабление фиксирующих прямую кишку мышечно-фасциальных образований чаще всего возникает вследствие предшествующих острых (брюшной тиф, дизентерия) или хрон, кишечных заболеваний. Реже изменения в мышцах тазового дна или сфинктера могут наступить в результате травмы промежности, в частности у женщин после тяжелых родов; при этом иногда возникает сочетанное выпадение матки и прямой кишки.
Непосредственной причиной В.п.к. является чрезмерное повышение внутрибрюшного давления (тяжелый физ. труд, усиленное натуживание при поносах или запорах, при затрудненном мочеиспускании или упорном кашле).
Известную роль в механизме В. п. к. отводят анатомо-топографическим особенностям, обусловливающим избыточную подвижность кишки (глубокое расположение прямокишечноматочного пли прямокишечно-пузырного углубления; вертикальное стояние копчика или малая вогнутость крестца, характерные для мужского таза; большая длина сигмовидной кишки и ее брыжейки).
Полипы – признак рака?
Полип – это не рак, и далеко не все полипы могут стать злокачественными. Критерии, которые позволяют гастроэнтерологу / эндоскописту принять решение о дальнейших действиях (удаление полипов, метод удаления, сроки повторной колоноскопии) – локализация, количество, структура и гистологическая структура.
Удаление полипа
Простым и понятным способом полипы можно разделить на два типа:
- Гиперпластические полипы. Доброкачественные, маленькие (обычно до 1 см), часто множественные разрастания, практически без возможности злокачественного образования. В большинстве случаев такие полипы легко идентифицируются при колоноскопии. Один из них берут биопсией для гистологического подтверждения.
- Аденомы. Это доброкачественные новообразования различных размеров (до 5-7 см) и формы, потенциально способные к злокачественному образованию. Эти полипы составляют две трети всех полипов толстой кишки.
Чтобы аденома превратилась в колоректальный рак, может пройти от 7 до 10 и более лет. Всего лишь 5% аденом прогрессируют до рака, но это зависит от каждого пациента индивидуально, от размера полипа, локализации, гистологического строения. Аденомы обычно удаляются во время колоноскопии. В редких случаях также требуется хирургическое вмешательство.
Диагностика
Для диагностики заболевания и выявления причины его возникновения необходимо обратиться к врачу проктологу. Врач проведет необходимый осмотр пациента, в который входит:
- осмотр в положении на корточках;
- осмотр на смотровом кресле с использованием пальцевого исследования кишки и ректороманоскопии.
Особое внимание врач уделяет изучению сфинктера, геммороидальных узлов и наличию полипов в кишечнике. Дальнейшее обследование и лечение назначается исходя из итогов этого осмотра
Часто назначается эндоскопическое исследование толстой кишки и рентген. При помощи этих исследований можно найти первопричину, а также сопутствующие заболевания кишечника.
Классификация, симптоматика, осложнение ректального пролапса
Выпадение прямой кишки у взрослых и детей может проявиться внезапно, но в части случаев её развитие происходит постепенно. Главный симптом — непосредственно выпадение части кишечника, что в подавляющем большинстве случаев происходит во время акта дефекации в результате сильных напряжений организма. Патология характеризуется такими клиническими проявлениями, как:
- недержание каловых масс — до восьмидесяти процентов случаев;
- нарушения стула в виде запоров — до пятидесяти процентов случаев;
- несущественные кровотечения;
- повреждения слизистой, сопровождающиеся некротизацией её тканей.
В зависимости от симптоматики специалисты выделают четыре стадии выпадения сфинктера.
|
Стадия |
Клинические проявления |
Лечение |
|
Первая |
В процессе дефекации слизистая оболочка немного выворачивается, но в обычном состоянии никаких симптомов не наблюдается. |
Применяют консервативные методики. Прямая кишка восстанавливает нормальное положение самостоятельно в течение недлительного периода времени. |
|
Вторая |
В процессе дефекации слизистая оболочка немного выворачивается, но в обычном состоянии никаких симптомов не наблюдается. |
Используют консервативные методики. Прямая кишка восстанавливает положение самостоятельно, но для этого требуется длительный период времени. |
|
Третья |
Слизистая выпадает не только при дефекации, но и при любом натуживании: во время кашля, поднятия тяжести, при чихании. Симтоматика заключается в следующем:
|
Лечение требует оперативного вмешательства. Прямая кишка не восстанавливает своё нормальное положение самостоятельно. Её нужно вправлять пальцами. |
|
Четвёртая |
Выпадение кишки из заднего прохода происходит без напряжения. Выпадать может не только прямая, но и сегменты сигмовидной кишки. Слизистая грубеет и некротизируется, в области ануса появляется сильный зуд. |
Лечение требует оперативного вмешательства. Прямая кишка не восстанавливает своё нормальное положение самостоятельно; сделать это можно лишь приложив немало усилий. |
В случае, если прямая кишка была вправлена неправильно, грубо или не вовремя, может развиться её ущемление, которое сопровождается следующими осложнениями:
- быстро развивающимся отёком;
- нарушение кровоснабжения тканей и их отмиранию;
- смещением тонкой кишки и развитием её острой непроходимости и перитонита.
План обследования пациентов
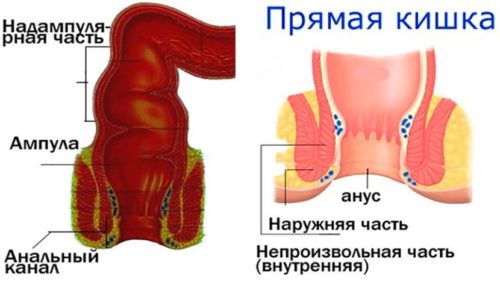
Перед тем как лечить больных, нужно поставить правильный диагноз и исключить другую патологию. Изначально проводится ректальный осмотр. В ходе него врач оценивает состояние сфинктера и слизистой прямой кишки. Возможны следующие изменения:
- зияние заднего прохода;
- отек;
- покраснение;
- наличие язв;
- кровь;
- большое количество слизи;
- выпавший участок длиной несколько сантиметров.
Последний имеет цилиндрическую или конусовидную форму. Цвет его — ярко-красный. Возможен синюшный оттенок. В центре располагается щелевидное отверстие. Так выглядит выпавший участок кишки. Исследование проводится в состоянии покоя и при натуживании. Обязательно нужно исключить выпадение узлов при геморрое. Для этого потребуется пальцевое исследование.
Узел можно прощупать. Он небольшого размера и плотный. Это расширенный участок геморроидальной вены. Требуются следующие инструментальные исследования:
- ректороманоскопия;
- колоноскопия;
- биопсия;
- ирригоскопия;
- аноректальная манометрия.
Эндоскопический осмотр позволяет исключить геморрой и другие болезни. Данное исследование помогает обнаружить инвагинацию. При ректороманоскопии оценивается состояние сигмовидной и прямой кишки. К этому исследованию нужно подготовиться. Необходимо очистить кишечник с помощью клизмы и исключить прием пищи перед процедурой.
Врач должен не только отличить пролапс от другой патологии, но и установить причины его возникновения. Для этого понадобится колоноскопия. Она позволяет осмотреть весь толстый кишечник. Нередко обнаруживается дивертикулит или опухоль. В случае выявления язвы проводится гистологическое исследование. Для этого берется фрагмент тканей. Обязательно устанавливается степень пролапса. От этого зависит лечебная тактика.
Прогноз
Прогноз выздоровления напрямую связан с индивидуальными особенностями пациента. Хирургическое вмешательство эффективно только в 70% случаев. Иногда операция дает только временный результат.
 Пациентам необходимо ввести в свой рацион питания растительную пищу с высоким содержанием клетчатки
Пациентам необходимо ввести в свой рацион питания растительную пищу с высоким содержанием клетчатки
Консервативная терапия наименее эффективна. Хороший результат возможен только в 30% случаев. У остальных 70% пациентов патология продолжает стремительно развиваться. Будет назначена операция.
Заболевший должен тщательно соблюдать все предписания доктора. Только благодаря этому можно устранить патологию или замедлить ее развитие. Симптоматика становится менее выраженной.
При отсутствии лечения прогноз менее благоприятный. Патология стремительно развивается и приводит к формированию необратимых осложнений. Решать, что делать, если прямая кишка вылезла, может только врач.
Просмотрев видео, вы более детально узнаете о признаках, причинах и способах лечения ректального пролапса:
https://youtube.com/watch?v=iLq8rOeq-UA
Лечение опущения прямой кишки
Многие люди закрывают глаза на симптомы опущения прямой кишки и привыкают жить с ними. Это опасное отношение, чреватое большими проблемами в будущем: ведь если опущение началось, оно будет только прогрессировать и усугубляться и рано или поздно приведет к осложнениям, которые необратимо испортят ваше здоровье и качество жизни.
Опущение прямой кишки необходимо лечить. Как именно – определит ваш лечащий врач по результатам тщательной предварительной диагностики.
Лечение может быть консервативным и оперативным. Операцию назначают тогда, когда другие – неоперативные – методы лечения не дают результата.
Консервативное лечение
Бандаж
Специальное приспособление, которое удерживает органы малого таза, кишечник и прямую кишку в нормальном анатомическом положении. Бандаж подбирает лечащий врач исходя из степени опущения и ваших индивидуальных особенностей
Очень важно правильно пользоваться бандажом: надевать и снимать его следует только в лежачем положении.
Лечебный массаж
Проводится только специалистом. Помогает укрепить мышцы тазового дна и, как следствие, вернуть прямую кишку в нормальное положение.
Специальная гимнастика
Восстанавливает тонус тазовых мышц и возвращает опущенным органам нормальное положение. Проводится в домашних условиях
Важно пройти обучение у специалиста, который покажет, как делать упражнения.
Диета
Необходимо исключить пищу, которая вызывает газообразование и запоры. Диету, подходящую именно вам, подберёт диетолог, к которому вас направит ваш лечащий врач.
Лечебные препараты
Важно не только убрать причину заболевания, но и снять неприятные симптомы, которые портят качество жизни. В этом помогут различные обезболивающие и слабительные препараты, которые лечащий врач подберет индивидуально исходя из интенсивности их проявления, вашей непереносимости тех или иных лекарств и общего состояния вашего организма.. Когда эти методы лечения не помогают, и ваше состояние ухудшается, лечащий врач направит вас на операцию, с помощью которой хирурги зафиксируют прямую кишку в правильном анатомическом положении
Методика операции подбирается в зависимости от степени опущения, наличия или отсутствия опущения других органов, сопутствующих заболеваний, вашего общего состояния и ряда других факторов.
Когда эти методы лечения не помогают, и ваше состояние ухудшается, лечащий врач направит вас на операцию, с помощью которой хирурги зафиксируют прямую кишку в правильном анатомическом положении. Методика операции подбирается в зависимости от степени опущения, наличия или отсутствия опущения других органов, сопутствующих заболеваний, вашего общего состояния и ряда других факторов.
Профилактика
Снизить риск развития выпадения прямой кишки можно с помощью уменьшения запоров. Это достигается с помощью питания с высоким содержанием клетчатки, употребления достаточного количества жидкости. Также следует избегать напряжения при дефекации.
Людям с длительной диареей, хроническими запорами или геморроем нужно пройти лечение этих заболеваний, чтобы уменьшить риск развития патологии.
Хотя считается, что выпадение прямой кишки – редкое заболевание, его частота может быть недооцененной, особенно у пожилых людей, которые не обращаются за медицинской помощью при данной проблеме.
Наличие этой болезни может очень сильно снизить качество жизни. На поздних стадиях выпадения эффективного консервативного лечения не существует, необходимо проведение хирургических вмешательств.
Симптомы
Клинические проявления ректального пролапса развиваются по-разному. В некоторых случаях болезнь начинается внезапно и сопровождается интенсивной болью, которая вызвана натяжением брыжейки вследствие увеличения давления внутри брюшины.
В большинстве случаев наблюдается постепенное развитие болезни. На начальных стадиях болезни небольшое выпадение сегмента становится следствием натуживания во время испражнения, но сам орган еще обладает способностью возвращаться в нормальное положение.
В дальнейшем приходится выполнять какие-то манипуляции, чтобы вправить его. Ситуация со временем повторяется все чаще, и состояние усугубляется.
Следует отметить, что пролапс проходит зачастую безболезненно. Но если происходит ущемление, сопровождающееся воспалением слизистой прямой кишки, то появляются следующие симптомы:
- болезненные ощущения;
- наличие слизи и крови;
- недержание каловых масс и газов;
- диарея;
- ложные позывы к дефекации;
- повышение температуры;
- метеоризм.
Усиливается дискомфорт. Длина выпавшего сегмента может составлять до 20 см. Возможно нарушение мочеиспускания: редкий или прерывистый акт. Выпавший сегмент становится причиной ощущения инородного предмета в области заднего прохода. Неприятные и болезненные ощущения проходят после восстановления кишки на место.