Ручное исследование состояния матки и придатков
Содержание:
Результаты
УЗИ через влагалище позволяет получить точную информацию о состоянии внутренних органов мочеполовой системы пациентки. В процессе проведения такой процедуры сонолог оценивает размеры и структуру матки, шейки матки, яичников, места выхода маточных труб
Также медик может определить количество полностью созревших фолликулов, что важно для лечения бесплодия
Любые отклонения в эхо-картине могут свидетельствовать о развитии тех или иных заболеваний. При вагинальной диагностике матки у здоровой пациентки должны быть следующие показатели:
- Незначительный наклон органа вперед (антефлексио). Если матка не наклонена, женщине очень сложно забеременеть, она часто страдает от хронических запоров.
- Четкие и ровные контуры матки. Если присутствует какое-либо воспаление мышечных тканей, контуры детородного органа становятся неровными. Если орган отражается нечетко, можно предположить развития доброкачественного или злокачественного новообразования.
- Стандартный размер матки – длина 70 мм, ширина 60 мм, диаметр 40 мм. При инфантильности органа его размеры меньше нормы. Увеличение матки может свидетельствовать о беременности, миоме или развитии новообразования.
- Пропускная способность стенок для ультразвука должна быть однородной.
- Толщина эндометриального слоя слизистой в матке составляет от 3 до 20 мм – в зависимости от фазы менструального цикла. Чем ближе время новой менструации, тем толще становится эндометрий.
- У здоровой женщины однородная структура маточной полости. Если это не так, медик может предположить развитие эндометрита.
Нормальная длина шейки матки составляет 3,5 – 4 см. Она имеет однородную эхоструктуру, Цервикальный канал полностью заполнен слизью, диаметр отверстия 2-3 мм. При любых отклонениях от нормы гинеколог назначает дополнительное обследование. Патологическая эхо-картина может свидетельствовать о развитии воспаления, эндометриозе или онкологии.
За задней стенкой матки не должно быть свободной жидкости. Небольшое ее количество допускается только в первые дни после овуляции. В противном случае это отклонение сигнализирует о развитии инфекционной патологии.
Стандартные размеры яичников у взрослой женщины составляют 25х30х15 мм. Объем органа около 6-8 см. куб. При увеличении яичников диагностируется патология поликистоз или воспаление.
Контуры органов должны быть четкими, слегка бугристыми. Очаги фиброза небольшие. В норме вырабатывается несколько фолликулов. Самой большой из них достигает 20мм. Если у пациентки есть фолликулярная киста, доминантный фолликул больше 25 мм.
Маточные трубы во время УЗИ не определяются. Если они хорошо различимы даже без красителя, это свидетельствует о воспалении или внематочной беременности.
Патологии
Внимательно изучив эхо-картину пациентки после проведения трансвагинального УЗИ, медик может сделать объективные выводы о состоянии здоровья мочеполовой и репродуктивной системы. При помощи такого метода диагностики можно выявить следующие патологии:
- Миома. При таком заболевании матка увеличена в размерах, у нее нечеткие контуры. Если присмотреться, можно увидеть узел в мышечной ткани.
- Эндометриоз. Патология сопровождается образованием небольших «пузырьков» на половых органах пациентки (матке и шейке, трубах, яичниках).
- Полипы. Новообразования достаточно объемные, различимы в полости матки. Контуры детородного органа при такой патологии становятся нечеткими.
- Онкология. Эхо-картина схожа с образованием полипов, но дополнительно присутствует отечность. Если есть подозрение на рак, нужно дополнительно делать биопсию измененных тканей.
- Эндометрит. При воспалительном заболевании матка увеличивается в размерах, а ее стенки утолщаются.
- Киста. Новообразование на яичнике, которое может достигать диаметра 2,5 см.
- Воспаление придатков матки. При такой патологии происходит уплотнение маточных труб, границы яичников становятся расплывчатыми, органы малоподвижны.
Трансвагинальное УЗИ практически не имеет противопоказаний. Это безопасная и безболезненная процедура, которая позволяет диагностировать серьезные гинекологические патологии на ранних сроках их развития. Не рекомендуется проводить исследование только на поздних сроках беременности, а также пациенткам, у которых есть индивидуальная чувствительность к латексу.
Запах женщины: здоровый и не здоровый
Проблемы гигиены оставим за бортом обсуждения — тут и так всё понятно. В остальных случаях сильный неприятный запах чаще всего связан с инфекциями влагалища или бактериальным вагинозом. Последний, к слову, не относится к инфекциям и воспалительным заболеваниям.
В появлении этого запаха виновны особые вещества, амины, появляющиеся в результате жизнедеятельности «плохих» микробов. Заболевание не заразно, но справиться с ним не так просто — без гинеколога не обойтись. От неприятного запаха избавляют только антибиотики, после которых приходится восстанавливать полезную микрофлору.
Подготовка к влагалищному исследованию
Подготовка к процедуре должна начаться с тщательной гигиены полового органа. Накануне лучше воздержаться от интимных отношений без предохранения, чтобы избежать ненужных выделений из влагалища во время осмотра. Проводить осмотр можно в любой день менструального цикла, кроме тех дней, когда идет менструальная кровь. Лобковую зону и зону бикини лучше привести в порядок, удалив лишнюю растительность.
С собой на прием к гинекологу необходимо взять гинекологический одноразовый набор, приобрести который можно в аптеке. Такой набор обычно включает все необходимые инструменты и материалы, необходимые врачу для влагалищного исследования (одноразовая пеленка, бахилы, зеркальца для осмотра).
Накануне проведения процедуры лучше отказаться от приема пищи, которая способствует повышенному газообразованию, чтобы не оказаться в неловкой ситуации.
Поскольку данный метод заключается только в пальпационном исследовании, именно знания и практика гинеколога помогут достоверно и правильно оценить состояние половых органов женщины, выявить возможные заболевания. Если при осмотре возникнет подозрение на наличие патологических процессов, то потребуются дополнительные обследования половых органов (УЗИ и т.п.).
Нормальная эхографическая картина
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см. Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см. У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см
Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
Важно! При оценке положения матки следует учитывать, что наполненный мочевой пузырь вызывает некоторое отклонение от ее нормального положения. На УЗ-снимке: матка на 19 день менструального цикла
Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
На УЗ-снимке: матка на 19 день менструального цикла. Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм. Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки. Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника. После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки. Маточные трубы в норме на УЗИ не определяются. Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см). К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна. В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см. В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Важно! Обнаружение желтого тела и утолщенного эндометрия в начале менструального цикла, при отсутствии плодного яйца в полости матки, может служить косвенным признаком внематочной беременности. На УЗ-снимке: матка на 25 день менструального цикла
Толщина эндометриального слоя составляет 1,0 см
На УЗ-снимке: матка на 25 день менструального цикла. Толщина эндометриального слоя составляет 1,0 см
Как делают вагинальное УЗИ?
Вагинальное УЗИ, которое могут проводить для осмотра половой системы женщины, позволяет получить массу информации. Для того чтобы начать процедуру, пациентке необходимо снять одежду ниже пояса и прилечь на кушетку. Ноги в этом случае необходимо согнуть в коленях и развести в стороны. Доктор надевает презерватив на специальный датчик аппарата, который иначе называется «трансдюсером», и смазывает его гелем. Гель должен устранить воздух между датчиком и органами, а также служит смазкой для более легкого введения. Датчик после этого аккуратно вводится во влагалище, и доктор изучает изображение, которое выводится на экран.
2.Тесты функциональной диагностики (тфд).
Для
определения гормональной функции
яичников и определения эстрогенной
насыщенности организма используются
тесты функциональной диагностики. К
ним относятся: измерение базальной
температуры, исследование шеечной слизи
и кольпоцитология, симптом зрачка,
симптом папоротника (кристаллизации
шеечной слизи), растяжение шеечной
слизи.
А.
Измерение базальной температуры
(рис.120)
.
Тест
основан на гипертермическом воздействии
прогестерона на центр
терморегуляции, расположенный в
гипоталамусе.
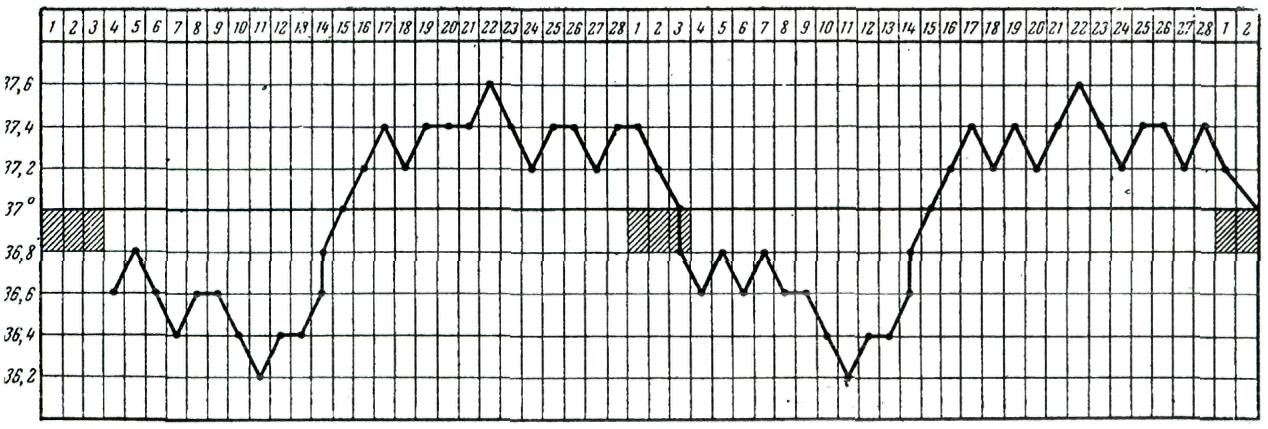
Рис.
120.а. Базальная (ректальная) температура
при нормальном двухфазном менструаль-ном
цикле.

Рис.
120.б. Базальная (ректальная) температура
при однофазном (ановуляторном)
менстру-альном цикле.
Данная манипуляция
выполняется пациенткой самостоятельно.
Базальная ректальная
температура измеряется в течении 3
месяцев каждый день. Данные изображают
графически.
Температуру
измеряют утром, не вставая с постели,
после не менее чем 6-ти часового ночного
сна, не включая света.
Алгоритм измерения
базальной температуры.
-
Необходимо заранее
приготовить термометр (проверить его
целостность, при необходимости протереть
насухо чистой салфеткой), пластмассовый
резервуар для термометра. -
Пациентке необходимо
лечь на бок, ноги согнуть в коленных и
тазобедренных суставах. -
Термометр поместить
в пластмассовый резервуар, смазанный
вазелином. -
Ввести
пластмассовый резервуар с термометром
в анальное отверстие на глубину 3-4 см,
оставив на 8 -10 минут. -
Извлечь пластмассовый
резервуар с термометром из анального
отверстия, протереть салфеткой. -
Термометр извлечь
из пластмассового резервуара, считать
результат. -
Термометр поместить
в лоток. -
Обработать
термометр согласно принятым
санитарно-гигиеническим правилам. -
Вымыть и осушить
руки. -
Сделать
соответствующую запись о результатах
выполнения в тетрадке.
Полученные
данные изображают графически. В норме
кривая двухфазная (рис. 130-а). Нормальный
менструальный цикл имеет хорошо
различимые термические фазы:
1-гипотермическую (ниже 37оС,
которая соответствует фолликулярной
фазе); 2 – гипертермическую (37,2оС,
которая соответствует лютеиновой фазе).
Температура повышается на 0,4 — 0,8С во
вторую фазу цикла под действием
прогестерона. Следовательно, овуляция
произошла, и образовалось желтое тело,
которое и начало вырабатывать гормон
прогестерон. Отсутствие подъема
температуры во вторую фазу цикла
(монотонная кривая) или значительные
размахи температуры, как в первую, так
и
во вторую половину цикла с отсутствием
стабильного подъема свидетельствуют
об ановуляции (рис. 130-б).
Б.
Исследование шеечной слизи.
Метод
основан на том, что в течение нормального
менструального цикла физико-химические
свойства слизи подвержены характерным
изменениям. Количество секрета колеблется
от 60-90 мг/сутки в раннюю фолликулиновую
фазу, до 600-700 мг/сутки в период овуляции.
Количество слизистого секрета зависит
в основном от эстрогенной насыщенности
организма. Наименьшее количество секрета
наблюдается перед менструацией,
наибольшее — в период овуляции. К моменту
овуляции увеличивается активность
ферментов слизи и появляется ее текучесть,
что связано с уменьшением вязкости
слизи.
В.
Симптом «зрачка».
Основан
на изменении количества и вязкости
слизи в цервикальном канале под действием
гормонов. При осмотре шейки матки в
зеркалах в момент овуляции наружный
зев выглядит темным и напоминает зрачок.
При эрозии, эндоцервиците, деформации
шейки матки тест не характерен. Оценку
производят по трехбалльной системе:
небольшая точка или полоса -1 балл (+),
0,2 — 0,25 см — 2 балла (++), 0,3 — 0,35см
—
3 балла (+++). После произошедшей овуляции
с уменьшением секреции эстрогенов
симптом «зрачка» постепенно
ослабевает и исчезает к 20-23 дню
менструального цикла. Слабовыраженный
феномен «зрачка» в течение
менструального цикла свидетельствует
о гипоэстрогении (недостаточной
выработке эстрогенов), сохранение его
в течение цикла на высоком уровне (3
балла) — о гиперэстрогении (большом
количестве эстрогенов в организме).
Г.
Натяжение шеечной слизи.
Слизь забирают
пинцетом, который вводят в канал шейки
матки
Натяжение определяется при
осторожном разведении браншей пинцета
после его извлечения. Длину слизистой
нити измеряют в сантиметрах и оценивают
по трехбалльной системе: до 6 см — 1 балл
(+), 8 — 10 см — 2 балла (++) , более 12см — 3 балла
(+++)
Максимальная длина нити бывает в
период овуляции. Метод основан на
уменьшении вязкости слизи и появлении
текучести в зависимости от эстрогенной
насыщенности организма.
Рис.
121. Микрос-копия шеечный слизи: а — симптом
«папоротника»:
а — «+++», б — «+».
ХОРОШО ПОДГОТОВИЛАСЬ
Это только на первый взгляд кажется: прими душ , надень чистые трусики — и вперед. На самом деле нюансов много. Как показывает практика , чаще всего девушки беспокоятся вот о чем.
Нужно ли сбривать волосы в интимной области? Модель интимной прически на качество диагностики не влияет. Но короткие волосы ( или вовсе гладкая кожа) дольше сохраняют свежесть в течение дня.
Надо ли спринцеваться перед визитом к гинекологу? Нет! Достаточно принять душ. Слишком тщательные гигиенические процедуры не позволят доктору получить истинное представление о состоянии твоей микрофлоры. Кремы и гели для интимной гигиены лучше не использовать: красители и отдушки могут повлиять на качество анализов.
Что делать , если я еду к доктору вечером после работы? Воспользуйся влажными салфетками. Лучше детскими: в специальных салфетках для интимной гигиены могут содержаться антисептики , которые влияют на влагалищную флору и , следовательно , на качество лабораторных исследований.
Можно ли заниматься сексом накануне визита? Нельзя. Желательно воздерживаться 2−3 дня. На результаты анализов может повлиять не только семенная жидкость , попавшая во влагалище , но даже спермициды или смазка с презерватива.
В кабинет надо заходить с полным мочевым пузырем или с пустым? Мочевой пузырь располагается перед маткой и в наполненном состоянии будет мешать пальпации , так что лучше его опорожнить. Но для сдачи некоторых анализов рекомендуется не мочиться 2−3 часа — смоешь бактерии. Этот вопрос можно обсудить уже на приеме гинеколога.
Об этом большинство девушек даже не догадываются. Для планового осмотра у гинеколога лучше выбрать первые дни после менструации. В это время иммунитет немного снижается , и можно обнаружить даже скрытые хронические инфекции. К тому же основные исследования шейки матки наиболее достоверны именно в первой фазе цикла.
За 2−3 недели до посещения врача лучше не принимать лекарства. Даже если ты уверена , что причина твоих беспокойств просто молочница , не следует сразу бежать в аптеку за чудодейственной капсулой. Ты можешь ошибаться , а противогрибковые препараты , как и антибиотики , изменяют микрофлору влагалища , и анализы могут дать ложный результат. К искажению картины может привести также прием иммуномодуляторов и гормонов — их тоже не следует пить в течение 2−3 недель до визита. Но если у тебя есть хронические заболевания и ты принимаешь таблетки постоянно , то , разумеется , не стоит делать перерыв.
О чем говорят результаты
В ходе обследования врач заносит результаты в историю родов. В ней будет подробно описано состояние шейки (есть ли разрывы, какова длина, готова ли она к родовому процессу). Наличие воспалительных реакций во влагалище (белые или красные выделения), а также расположение плода, размер таза.
Некоторые беременные считают, что проходить внутреннее акушерское исследование опасно, особенно для плода. Но это далеко не так.
Первую процедуру необходимо выполнять на 4 месяце. Врач сможет определить срок, когда еще не округлился живот; поставить примерную дату рождения ребенка, а также обнаружить воспалительные процессы в шейки матки во время беременности. На поздних сроках определяется готовность родовых каналов, периодичность и степень раскрытия.
Материал подготовленспециально для сайта kakrodit.ruпод редакцией врача Павленко М.Л.Специальность: акушер-гинеколог высшей категории.
Подготовка к обследованию
Перед тем как идти на УЗИ малого таза, у каждой женщины возникают вопросы о том, как подготовиться к мероприятию. От тщательности следования пациентки рекомендациям гинеколога напрямую зависят итоговые показатели и качество терапии.
На какой день цикла лучше делать
УЗИ любого типа рекомендуют проводить на 5–7-й день менструального цикла. Состояние яичников и желтого тела лучше устанавливать на 14–21-й день при повторном сканировании.
Во время менструаций исследование делают в редких случаях, если пациентка страдает от острых нестерпимых болей, для быстрого установления диагноза. Также обследование не откладывается на потом при явных паталогических отклонениях. В таком случае день не имеет значения.
Беременным советуется записаться на УЗИ через 14–21-й день после задержки менструаций. На 4–6-й неделе беременности плод отчетливо виден на мониторе аппарата.
Диета и питьевой режим
Воздух в кишечной полости препятствует правильному отображению импульсов ультразвука. Поэтому за 2–3 дня перед мероприятием следует соблюдать диету, чтобы снизить газообразование. Кушать предпочтительно быстроперерабатываемую и легкоусвояемую еду.
Список разрешенных продуктов:
- гречка, овсянка, ячневая и льняная каши (на воде);
- говядина, птичье мясо, нежирная рыба (на пару, в духовке, в вареном виде);
- омлет, яйца всмятку (не больше 1 шт. в день);
- отстоявшиеся кисломолочные напитки;
- зернистый творог, твердый нежирный сыр.
Продукты, повышающие активное образование газов, нужно убрать из рациона.
Запрещенные продукты:
- овощи и фрукты в сыром виде;
- хлебобулочные, сдобные изделия, печенье;
- цельное молоко;
- квашеная капуста;
- бобовые (фасоль, горох, чечевица, соя, арахис);
- жирное мясо и рыба;
- сладости;
- газировка, кофе, соки и алкоголь.
Самый лучший вариант — перейти на дробное питание (4–5 приемов пищи через каждые 3–4 часа). Ужин в 18:00 или за 3 часа до сна. За день следует выпивать достаточное количество негазированной воды (1,5–2 литра).
Делать УЗИ предпочтительнее утром натощак. За 6 часов до исследования можно сделать последний прием пищи.
При трансвагинальном и трансректальном способе мочевой пузырь должен быть пустым, поэтому нельзя пить воду за 30 минут до диагностирования. Перед процедурой хорошо сходить в туалет.
Трансабдоминальное УЗИ, напротив, проводят с наполненным мочой пузырем. Поэтому незадолго до процедуры необходимо выпить 5–8 стаканов воды и не опорожняться. В экстренных ситуациях пузырь наполняется с помощью катетера. Таким образом изображение мочевой системы будет контрастным.
Прием препаратов
Кроме диетического питания помочь страдающим метеоризмом может прием активированного угля или препаратов на основе симетикона за 3–4 дня до диагностики. Для улучшения пищеварения подходят фестал, мезим, панкреатин.
Основной принцип подготовки при трансректальном ультразвуке — очищение кишечника. В случае запоров врач прописывает слабительные средства или микроклизмы. Также приемлемо введение свеч с бисакодилом и очистительная клизма за несколько часов до диагностирования.
Что взять с собой в кабинет
Готовясь отправиться на исследование, важно побеспокоиться о личной гигиене половых органов — принять ванну или душ и сменить белье. Заранее продумайте, что надеть
Одежда должна быть свободной, чтобы ее можно было легко снять при обследовании.
Что понадобится в кабинете:
- В кабинете УЗИ пригодятся полотенце или пеленка, а также салфетки.
- Нелишними будут бахилы или сменная обувь.
- При внутреннем сканировании возьмите презерватив.
- При наружной эхографии возьмите с собой воду (1–2 л).
- Если УЗИ приходится проводить во время менструальных выделений, не забудьте взять с запасом гигиенические прокладки и тампоны.
Во время диагностики не стоит волноваться. Положительный настрой поможет сохранить спокойствие и обеспечит достоверное заключение.