Тромбоз глубоких вен нижних конечностей (в том числе голени): симптомы, лечение
Содержание:
Симптомы
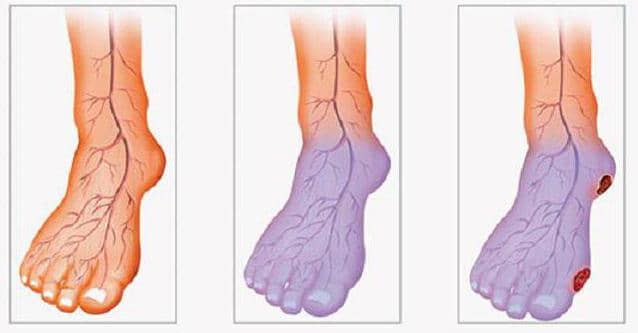
На ранних стадиях заболевание может не иметь выраженных признаков. Пациент жалуется на чувство тяжести и боли в ногах, которые имеют ноющий характер. При поднятии конечностей они исчезают, однако после принятия исходного положения появляются вновь.
В это время начинают прощупываться уплотненные участки вен. Кожа над ними становится синюшной.
Хронический
Эта форма заболевания имеет волнообразное течение, периоды обострения сменяются ремиссией. Наличие признаков тромбофлебита зависит от тяжести течения и количества тромбов. Кровяные сгустки в таком случае могут изменять свои размеры. Они полностью или частично перекрывают просвет вены. Нередко происходит отрыв тромба и его проникновение в другие отделы кровеносной системы. Вышеописанные патологические процессы имеют собственные симптомы. К общим проявлениям хронического тромбофлебита относят:
- боли в пораженной области;
- субфебрильную температуру;
- отеки мягких тканей;
- покраснение кожи нижних конечностей;
- появление сосудистых сеток;
- уплотнение и расширение вен.
Боли при хронической форме тромбофлебита возникают только при пальпации. Выраженные симптомы появляются при обострении или увеличении размеров кровяного сгустка. Они будут следующими:
- снижение чувствительности кожи;
- нарушение функций конечности;
- парестезии;
- ноющие боли в нижних конечностях;
- озноб;
- повышение локальной температуры;
- признаки некроза тканей;
- синюшность кожных покровов;
- воспаление близлежащих лимфоузлов.
К общим проявлениям хронического тромбофлебита относят боли в пораженной области.
Острый
Острая форма тромбофлебита отличается стремительным развитием, для нее характерны следующие симптомы:
- локальное повышение температуры. Иногда она достигает фебрильных значений. Воспаление быстро распространяется, поражая вторую конечность. В таком случае развивается лихорадочный синдром;
- покраснение кожных покровов. При остром тромбофлебите появляются полоски. Сосуды редко закупориваются на всей протяженности, кровяные сгустки обнаруживаются на небольших участках кровеносной системы. Этим объясняется неравномерность покраснения;
- появление подкожных уплотнений. Из-за воспаления и закупорки пораженные участки вен приподнимаются, приобретая рельефную структуру;
- боли и судорожный синдром. При остром тромбофлебите неприятные ощущения отличаются высокой интенсивностью и длительностью. Боль и судороги больше всего беспокоят пациента в ночное время;
- отечность нижних конечностей. Острый воспалительный процесс сопровождается накоплением межтканевой жидкости. Она застаивается после длительного пребывания в положении стоя, ходьбы, длительных статических нагрузок. При стремительном развитии тромбофлебита разница объемов здоровой и больной конечностей превышает 3 см. Человек сталкивается с трудностями при выборе одежды и обуви, выполнении привычных действий;
- кожные высыпания. При остром тромбофлебите появляются признаки раздражения кожи, мокнущие язвы и рожистое воспаление. Это усугубляет тяжесть течения заболевания, приводит к некрозу мышц и подкожной клетчатки.
Острая форма тромбофлебита отличается стремительным развитием. При этом у человека образуются отеки.
Симптомы поверхностного тромбофлебита нижних конечностей
О начинающемся воспалительном процессе в венах могут свидетельствовать первые признаки, которые необходимо вовремя распознать:
- появление отечности нижних конечностей;
- боли в икроножных мышцах при обычной нагрузке;
- ощущение дискомфорта и тяжести ног;
- участки покраснения на коже ног.
К сожалению, большинство заболевших обращаются к врачам только тогда, когда болезнь начинает прогрессировать. Обычно это выражается в развитии острого процесса тромбофлебита, либо перехода заболевания в хроническое течение со стадиями обострения.
Острый тромбофлебит поверхностных вен нижних конечностей характеризуется внезапным началом (казалось бы, без определенной причины). В редких случаях болезнь начинается в результате травмы ноги, что обязательно отмечает больной. Также может наблюдаться связь с вирусными инфекциями, употреблением пероральных контрацептивных препаратов и пр. Чаще всего острый тромбофлебит бывает связан с варикозным расширением вен.
В большинстве случаев пациенты сразу обращают внимание на наружные признаки патологии, так как общее состояние может быть не нарушено. Больные отмечают появление боли вдоль пораженного венозного сосуда, невозможность полноценно ходить
Кожа над веной заметно краснеет, местная температура повышается, что указывает на развитие воспалительной реакции.
Если попытаться прощупать пораженную вену, то можно обнаружить уплотненный, шнурообразный тяж: прикосновение к нему вызывает сильные болевые ощущения. При поражении варикозных вен узлы также уплотняются и могут зрительно увеличиться в объеме. В зоне поражения может сформироваться воспалительный отек (при тромбофлебите глубоких вен его обычно нет).
Общая клиническая картина может быть представлена повышением температуры до субфебрильных цифр, ощущением дискомфорта.
Хроническая форма тромбофлебита характеризуется продолжительным течением, с регулярными обострениями. Рецидив (обострение) представляет собой клинику острого тромбофлебита, а в период стихания процесса симптомы могут исчезать практически полностью.
Повторяющиеся воспалительные процессы в разных по локализации венах называются мигрирующим тромбофлебитом. Такой нестабильный флебит требует тщательной диагностики, так как иногда он наблюдается на фоне онкологических болезней.
При прогрессировании острой или хронической формы патология может расширять свое присутствие вдоль большой поверхностной вены до паховой области. Такое развитие заболевания определяется как восходящий тромбофлебит поверхностных вен нижних конечностей. Аналогичная ситуация может случиться и в подвздошном венозном сосуде, что представляет непосредственную угрозу открепления кусочка тромба и возникновения тромбоэмболии легочной артерии.
Кроме этого, выделяют септический гнойный тромбофлебит, возникающий с присоединением инфекции (как результат травм или системных инфекционных заболеваний). Септическое воспаление может привести к абсцессам, флегмонам и сепсису.
Последствия и осложнения тромбофлебитов поверхностных вен
Осложнения при поверхностных тромбофлебитах развиваются не так уж часто. Конечно, наибольшую опасность представляет отрыв части тромба и следствие такого отрыва – тромбоэмболия. Однако, врачи отмечают, что воспалительный процесс, характерный для поверхностного поражения, способствует «прилипанию» тромба к сосудистой стенке, что сводит возможность его открепления и попадания в кровяное русло к минимуму (чего не скажешь о поражении глубоких вен, для которого воспаление не характерно). Помимо этого, поверхностно расположенные сосуды не подвергаются воздействию мышц, так как расположены ближе к кожным покровам. Это благоприятствует спокойному положению тромба, без смещений и сжатий.
Несмотря на возможное благоприятное течение болезни, нужно быть очень внимательным к её проявлениям. Если признаки патологии не проходят и даже прогрессируют, то необходимо обязательно проконсультироваться с врачом. Должны насторожить такие симптомы, как высокая температура, бледность и отечность кожных покровов ног, общий озноб. При отсутствии лечения (или при недостаточном лечении) могут развиться трофические нарушения, которые будут проявляться в виде кожной сыпи, экземы, абсцессов и флегмон. Воспалительный процесс может затронуть лимфатическую систему, нервные волокна, соматические органы. Иногда развивается общее септическое состояние.
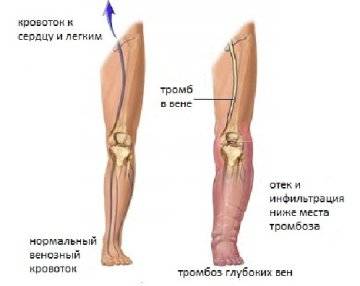
Тромбоз подколенной вены: лечение
Если говорить о том, чем опасен тромбоз подколенной вены, то в первую очередь стоит упомянуть его осложнения. От них погибает больше 10% больных. Если болезнь не лечить, тромбы могут отрываться и перемещаться по сосудам. Когда они попадают в легкие, то полностью закупоривают просвет легочной артерии. Это и приводит в большинстве случаев к летальному исходу.
Именно опасность осложнения и учитывается при выборе способа лечения. Большинству пациентов рекомендуют лечиться в стационаре. Если риск тромбоэмболии у них высок, лечение будет длиться дольше. В первые дни лечения (от 3 до 10 дней) пациент должен соблюдать постельный режим. При этом пораженная конечность все время должна быть приподнята
Это особенно важно, если врачи не могут провести полное обследование.
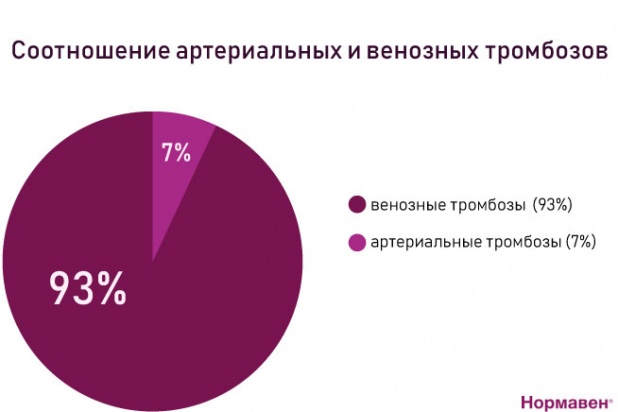 Соотношение венозных и артериальных тромбозов
Соотношение венозных и артериальных тромбозов
Если консервативное лечение тромбоза не дает эффекта, врачи рекомендуют пациенту пройти операцию.
Многим пациентам назначают медикаментозное лечение тромбоза в сочетании с использованием компрессионных эластичных бинтов, которые помогают защитить клапаны и увеличивают отток крови. Для повышения эффективности лечения используют местные препараты наружного применения. Такие средства (кремы, мази, венотонизирующие тоники) рекомендуется регулярно применять и после обострений, в качестве профилактики.
Также лечение сопровождается внутренним приемом лекарств. Пациенту прописывают антикоагулянты для замедления свертываемости крови и защиты от возникновения тромбов. При сильных болях прописывают также анальгетики. Чтобы увеличить отток крови от ног, используют флеботоники.
Мнение эксперта
В лечении данного заболевания широко используются ангиопротекторы. Это специальные препараты комплексного действия. Они подавляют воспалительный процесс, восстанавливают сосудистые стенки, улучшают состав крови и ускоряют микроциркуляцию. Также такие средства помогают бороться с отеками. .
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
В некоторых случаях в лечении применяют и антибиотики. Подходящую терапию врач разрабатывает в каждом случае индивидуально.
Чтобы уменьшить проявления тромбоза подколенной вены, в качестве дополнительной меры рекомендуется использование средств Нормавен. Апробация Крема для ног доказывает, что применение его в течение 3 месяцев позволяет добиться уменьшения чувства тяжести и усталости в нижних конечностях, минимизации судорог и отечности, а также сокращения выраженности сосудистого рисунка. Средство было разработано специалистами фармацевтической компании ВЕРТЕКС и имеет необходимые документы и сертификаты.
 Лечение тромбоза народными средствами
Лечение тромбоза народными средствами
Основные причины
Причины тромбоза конечностей обусловлены действием следующих факторов:
- Повреждение внутренней стенки вен и сосудов, спровоцированное механическим, химическим, аллергическим фактором или инфекционным возбудителем.
- Причины тромбоза конечностей могут быть связаны с нарушение нормального функционирования системы кровообразования.
- Злоупотребление алкогольными напитками, курение.
- Глубокий тромбоз конечностей может развиваться из-за замедления тока крови. Подобная реакция может быть спровоцирована большим числом факторов. В том случае, если вязкость крови увеличивается, замедляется движение крови по сосудам и возникает риск образования кровяного сгустка (тромба).
- Причина тромбоза глубоких вен также может быть обусловлена образованием даже совсем небольших тромбов, которые впоследствии провоцируют развитие воспалительных процессов.
- Известно, что поражение нижних сосудов конечностей происходит в результате возрастных изменений организма. В данном случае стенка сосуда постепенно истончается и растягиваться, кровь перестает нормально циркулировать, что приводит к такому заболеванию как тромбоз глубоких вен.
- Не стоит забывать о наследственной предрасположенности к развитию подобного заболевания. Пациенты, склонные к сосудистым патологиям должны систематически обследоваться у врача на предмет своевременного выявления тромбозов.
Причина тромбоза глубоких вен также может быть связана с наличием застойных явлений в области пораженной конечности. Причиной застоя крови в области нижних вен может стать продолжительное нахождение в положении лежа в период реабилитации.
Пусковыми механизмами, которые могут спровоцировать развитие тромбоза являются:
- Травмы, хирургические вмешательства, систематические интенсивные физические перенапряжения.
- Вынужденное длительное пребывание в неподвижном состоянии в ходе терапии неврологических и терапевтических заболеваний.
- Болезни инфекционного происхождения.
- Риск развития заболевания возрастает, когда человек вынужден подолгу находиться в положении сидя, а его конечности при этом опущены вниз. Образование тромбоза глубоких вен может произойти после продолжительных перелетов.
Глубокий тромбоз может развиваться у женщин в период после рождения ребенка, а также у пациенток, которые осуществляют прием гормональных противозачаточных препаратов.
В некоторых случаях развитие тромбоза глубоких вен происходит у возрастных пациентов, которые подолгу сидят перед телевизором или ведут малоподвижный образ жизни. К этой же категории можно отнести и молодых людей, которые вынуждены подолгу находиться в сидячем положении из-за особенности своей работы.
Патогенез
До середины 19 века тромбоз был загадкой для врачей, они пытались понять, что же это такое. Разгадать тайну удалось немецкому патологоанатому Рудольфу Вирхову. Он изучил механизмы возникновения тромбоза, выявив три базовых принципа. С тех пор прошло полтора столетия, но открытие берлинского врача по-прежнему актуально. Эту теорию принято называть триадой Вирхова.
Рудольф Вирхов сформулировал три основных причины возникновения тромбоза. Первая – ухудшение состояния стенок сосудов. Это могут быть последствия травмы или хирургического вмешательства. Вирхов заметил, что тромбы чаще всего образуются там, где повреждена внутренняя структура сосудов. Вторая причина – замедление кровотока. Тромбы скапливаются там, где меняется скорость потока крови. Изменение вязкости крови также провоцирует тромбоз. В «густой» крови тромбы образуются чаще, чем в «жидкой».
Итак, в основе возникновения тромбов лежат три явления.
Первое — травма сосуда. Это может быть явное повреждение в итоге механического влияния, удара, перелома кости, размозжения мягких тканей, так и результат хирургического или диагностического вмешательства, когда деструкция имеет минимальную площадь, но и этого часто оказывается вполне достаточно. Кровь выходит, сгущается, формирует патологическое образование.
Второй весомый фактор тромбообразования, снижение скорости кровотока в системе, или потенциально вовлеченном в процесс сосуде. Причины такого явления самые разные: от тяжелого течения беременности, варикоза, эндокринных заболеваний до рака, злокачественных опухолей, иммобилизации (длительного нахождения в положении лежа, прикованным к постели).
Третья составляющая патогенеза представлена снижением реологических свойств крови. Жидкая соединительная ткань становится густой, вязкой, плохо двигается по сосудам. Гиперкоагуляция сопровождается риском образования эмболы (оторвавшегося тромба), а то и не одной.
В системе эти факторы повышают опасность до максимума. По отдельности также вероятность больше.
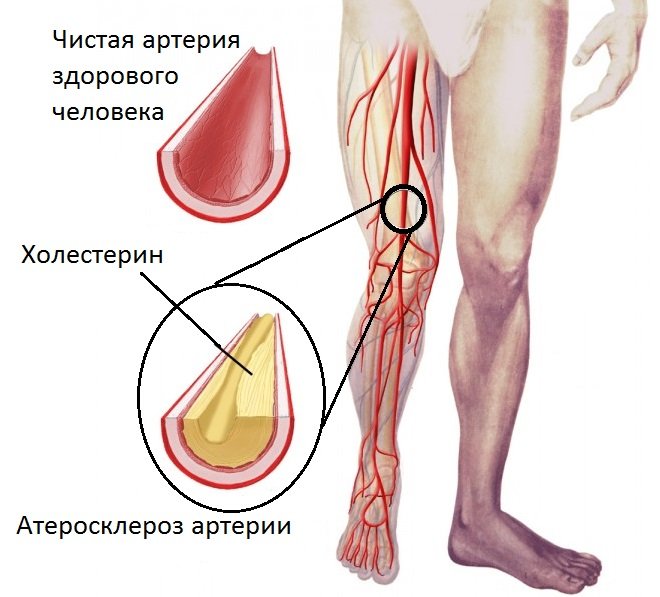
Нужно знать, что тромбы не имеют четкого, размера. Это аморфные неправильной формы структуры, а не шарообразные образования, как может показаться на первый взгляд. В отличие от схожего расстройства, атеросклероза, с постепенной закупоркой сосудов холестериновой бляшкой, в данном случае имеет место острый, неотложный процесс. Кроме ситуаций, когда размер тромба малый, а диаметр сосуда, где застрял сгусток — большой. Тогда симптоматика может быть менее выраженной.
Профилактика тромбоза
Прежде всего, для профилактики тромбоза следует предпринимать все меры для своевременного лечения варикозного расширения вен и других заболеваний вен
Очень важно знать, имеет ли место семейная предрасположенность к тромбозам. Если подобные заболевания встречались у родных, человеку стоит провести исследование крови на тромбофилию
Подобное исследование нужно пройти и людям, которые имеют некоторые факторы риска тромбоза. Это заядлые курильщики, люди, страдающие ожирением, болезнями вен ног. Также факторами риска считается постоянная сидячая работа и высокий уровень холестерина.
Важно вовремя проводить терапию заболеваний сердечно-сосудистой системы, онкологических недугов, сахарного диабета. В процессе профилактики тромбоза одним из определяющих шагов является обеспечение должного уровня каждодневной активности и постоянные умеренные физические упражнения
Здоровый образ жизни следует вести постоянно, а в определенные периоды жизни (при физических перегрузках, хирургических операциях) нужно принимать специальные препараты
В процессе профилактики тромбоза одним из определяющих шагов является обеспечение должного уровня каждодневной активности и постоянные умеренные физические упражнения. Здоровый образ жизни следует вести постоянно, а в определенные периоды жизни (при физических перегрузках, хирургических операциях) нужно принимать специальные препараты.
Людям, имеющим склонность к тромбозу, следует принимать все меры, чтобы активизировать работу венозного сердца
В процессе сидячей работы важно делать регулярные перерывы, которые сопровождаются выполнением нескольких упражнений. Полезны пешие прогулки на свежем воздухе
В качестве профилактики тромбоза важен и питьевой режим, ведь для поддержания водного баланса нужно употреблять достаточно жидкости.
В качестве мер профилактики необходим полный отказ от курения, здоровая пища. Людям, склонным к варикозу, нужно носить компрессионный трикотаж, принимать препараты никотиновой кислоты, витаминные комплексы (важны витамины группы В, фолиевая кислота).
Симптомы болезни
В некоторых случаях тромбоз протекает бессимптомно, но чаще всего сопровождается сразу несколькими признаками:
- наличие сильной мышечной боли в ноге;
- повышенная температура в воспаленном участке;
- покраснение кожи в месте, где расположен тромб;
- отек пораженной ноги, который не проходит даже после ночного отдыха;
- ощущения распирания нихних конечностей.
Иногда тромбофлебит голени сопровождается образованием на ноге сетки из вздутых вен. Статистика показывает, что тромбоз голени правой ноги встречается значительно реже по сравнению с левой.
Часто недуг является осложнением варикозной болезни, поэтому ни в коем случае нельзя пренебрежительно относиться к имеющейся проблеме. При появлении первых признаках, следует сразу же обратиться к доктору.
Классификация тромбофлебита нижних конечностей
При всей многофакторности патогенеза данного заболевания классификация тромбофлебита нижних конечностей учитывает только локализацию патологии и клиническую форму болезни.
Поверхностный тромбофлебит нижних конечностей возникает в большой или малой подкожных венах, реже во внешней яремной вене; врачи-флебологи чаще определяют его как тромбофлебит подкожных вен нижних конечностей (ТПВ). По многолетним наблюдениям, поверхностный тромбофлебит при отсутствии варикозных вен развивается относительно редко (5-10% всех случаев). Специалисты отмечают, что тромбофлебит большой подкожной вены (на который приходится в среднем 70% случаев) может прогрессировать в глубокую венозную систему.
Тромбофлебит глубоких вен нижних конечностей (ТГВ) развивается в венах, находящихся между мышцами (например, в передних и задних большеберцовых, малоберцовых, бедренной вене). Данная разновидность болезни может именоваться как внутренний тромбофлебит нижних конечностей.
Оба вида тромбофлебита почти в 57% случаев диагностируются одновременно у одного пациента. Обычно они имеют хронический характер (отек и боли выражены незначительно с усилением после физических нагрузок), но отличаются рецидивирующим течением (в 15-20% случаев). Поэтому бывает периодическое обострение тромбофлебита нижних конечностей – с усилением проявления симптомов.
Отдельно рассматривается неожиданно возникающий острый тромбофлебит вен нижних конечностей, который может быть как поверхностным, так и глубоким. Боль может развиваться и прогрессировать быстро в течение нескольких часов; в патологический процесс может быть вовлечен только изолированный сегмент вены либо затронут весь сосуд. Данная клиническая форма заболевания, по мнению исследователей, чаще всего связана с патологической гиперкоагуляцией.
Если сгусток крови и ткани стенки подкожной вены воспаляются и подвергаются некрозу, то их гнойное расплавление вызывает гнойный тромбофлебит нижних конечностей (чаще всего в него трансформируется острый поверхностный тромбофлебит). Септический гнойный тромбофлебит может быть диагностирован у пациентов с постоянной бессимптомной бактериемией (наличием бактерий в кровяном русле) или имеющих периваскулярные воспаления.
Травматическим (химическим) тромбофлебитом нижних конечностей принято считать тромбофлебит, который развивается после склеротерапии, применяемой для лечения варикозного расширения вен.
Посттравматический тромбофлебит нижних конечностей – следствие переломов костей или повреждения мягких тканей, к примеру, ее гиперкомпрессии при ушибах. При злокачественных заболеваниях, поражающих поджелудочную железу или желудок, может развиваться мигрирующий тромбофлебит ног (синдром Труссо) с характерным появлением небольших тромбов в разных местах поверхностных вен.
Хирурги также делят тромбофлебит нижних конечностей в зависимости от отсутствия или наличия варикозного расширения вен.
Диагностика
Для выявления тромбофлебита внутренних вен ног используются следующие процедуры:
Первичный осмотр. Флеболог или сосудистый хирург назначает ряд функциональных тестов и проб, помогающих определить степень нарушения кровотока в глубоких сосудах нижних конечностей. Замеры объемов ног позволяют оценить состояние вен.
Биохимический анализ крови
Особое внимание обращают на концентрацию форменных элементов, время свертываемости, количество магния, кальция и калия. При остром течении воспаления выявляется увеличение числа лейкоцитов и лимфоцитов, ускорение СОЭ.
Рентгенография нижних конечностей
В ходе процедуры обнаруживаются естественные препятствия на пути кровотока — сгустки, эмболы, новообразования.
Допплерография и дуплексное сканирование. Эти точные и безопасные процедуры используются для определения скорости и активности кровотока в венах нижних конечностей.
МРТ и КТ. Назначаются на поздних стадиях заболевания, когда воспалительный процесс протекает не только в стенках сосудов, но и в мышцах, и в нервных окончаниях. На монитор подаются изображения тканей конечности в различных проекциях.
Эндоваскулярные методы диагностики с введением контраста используются редко.
Методы лечения тромбофлебита
Лечение тромбофлебита поверхностных вен
В этом случае специалист может рекомендовать лечение в амбулаторных условиях. В список рекомендаций могут входить препараты:
- оказывающие противовоспалительное действие (нестероидные противовоспалительные средства например: Нимесил, Ибупрофен, Диклофенак, Найз и пр.);
- местные средства (компрессы и мази);
- методы компрессионного воздействия (эластичные бинты или компрессионный трикотаж и пр.);
- флеботонические средства (Детралекс, Флебодия, Антистакс, Вазокет и пр.).
При тромбофлебите поверхностных вен пациент редко нуждается в госпитализации и, при правильном лечении, а также тщательном соблюдении врачебных рекомендаций обычно быстро наступает облегчение.
При прогрессировании поверхностного тромбофлебита (роста границы тромба) может потребоваться хирургическая профилактика тромбоэмболии (отрыва и миграции тромботических масс в сосуды легких) и распространения тромбоза на систему глубоких вен. Оперативное вмешательство в таком случае выполняется по срочным показаниям и чаще всего заключается в перевязке тромбированной поверхностной вены (большой или малой подкожной вены) в месте её впадения в систему глубоких вен и, при такой возможности, удалении варикозных (тромбированных и нетромбированных) вен.
1. Лекарственная терапия
Инъекции разжижающих кровь препаратов — антикоагулянтов (гепарин или его современные аналоги: клексан, фраксипарин, фрагмин). После терапии гепарином может быть назначен длительный прием таблетированной формы другого разжижающего кровь препарата — варфарина. Лечение антикоагулянтами проводится с целью предотвращения роста тромба и профилактики рецидива венозного тромбоза.
Если доктор назначил вам варфарин, строго следуйте рекомендациям по приему препарата и контролю за свертыванием крови.
Варфарин — сильное лекарственное средство, которое может вызвать ряд опасных побочных эффектов в случае несоблюдения врачебных рекомендаций.
2. Компрессионная терапия
Применение эластичных бинтов и подобора индивидуально компрессионного трикотажа — один из основных инструментов лечебного воздействия, а также профилактики при тромбозе глубоких вен. Проконсультируйтесь у специалиста о возможных, в вашем случае, методах компрессионной терапии.
3. Имплантация кава-фильтра
В некоторых случаях, особенно при наличии противопоказаний к разжижающим кровь препаратам или их неэффективности, приспособление кава-фильтр может быть установлено в главной вене тела пациента (нижней полой) для предотвращения миграции оторвавшихся фрагментов тромбов из вен нижних конечностей в сосуды легких. Кава-фильтр действует как ловушка для оторвавшихся тромбов. Фильтр может быть установлен на определенный период времени (3-4 недели) или постоянно. Эта процедура чаще всего выполняется под местной анестезией и не требует длительного пребывания пациента в стационаре.
4. Хирургическое лечение
Тромбэктомия, венозная ангиопластика и венозное шунтирование.
В некоторых случаях может потребоваться выполнение хирургического вмешательства направленного на удаление тромботических масс крупных венозных стволов (тромбэктомия) в области нижних конечностей, таза или живота. Для лечения длительно существующей закупорки иногда выполняется шунтирование или малотравматичное вмешательство (стентирование) пораженного сегмента магистральной вены.
Объем и характер оперативного вмешательства при тромбозе глубоких вен определяется сосудистым хирургом индивидуально.
5. Тромболизис
Растворение тромботических масс с помощью особых препаратов —тромболитиков (урокиназа, актилизе и пр.). Эта процедура может быть выполнена только на ранних стадиях заболевания и имеет ряд особых противопоказаний.
Этиология: причины и условия развития тромбофлебита
До средины прошлого века образование тромбов внутри сосудов было абсолютной загадкой. Почему, та же самая кровь, в одних случаях бежит по сосудам беспрепятственно, в других – закупоривает сгустками их просвет?
Знаменитый немецкий врач, Рудольф Вихров, работая в берлинской клинике Шарите, занимался изучением различных механизмов, влияющих на изменение структуры форменных элементов плазмы и выявление предпосылок к развитию тромбозов.
Он выделил основные составляющие развития болезни, оставшиеся в практике современной медицины под определением триединства Вихрова (Trias) Его составляющая обусловлена:
1. Изменением сосудистой структуры, непосредственно внутренней выстилки сосудов
Немаловажным фактором являются любые деструктивные изменения внутренней сосудистой оболочки, включающие травматическое воздействие. Было замечено, что скопление кровяных сгустков всегда происходит в зонах явных структурных изменений в сосудистых стенках. Изначально гладкая, здоровая поверхность эндотелия приобретает шершавость в болезненных и поврежденных местах.
- воспаление венозных стенок (флебит);
- воспалительные реакции, поражающие артерии (артериит);
- воспалительные процессы в сердечной структуре (эндокардит).
Способствуют деструктивным изменениям эпителиального внутрисосудистого слоя, микроорганизмы различных инфекций. Вследствие попадания огромной токсической массы в плазму крови, резко повышается возможность формирования тромбов, что вполне может стать причиной тромбофлебита
развитие тромбофлебита, фото
2. Изменение скорости кровотока
Доктором Вихровым было установлено: самые частые места в сосудистых руслах, где образуются сгустки – зоны неравномерного течения плазмы крови и изменение ее скорости. К примеру, течение в центральной части просвета – быстрое, а по краям сосуда ход замедляется, образуя завихрения.
Такая особенность кровотока характерна в местах суженых, либо расширенных зонах сосудистого русла. Что может быть следствием аневризмы или варикоза. Наиболее предрасположены к образованию тромбозов – места сосудистых разветвлений, где завихрения потока крови частое явление.
Нарушению скорости кровотока способствуют:
- травмы нижних конечностей, вследствие которых накладываются сдавливающие мягкие или гипсовые повязки;
- длительная обездвиженность конечностей;
- застой крови при сердечных патологиях, обусловленных несостоятельностью перекачки полного объема крови;
- системные и сосудистые заболевания, влияющие на процесс кровотока.
3. Гипервискозный синдром (густая кровь)
Еще одной причиной тромбофлебита нижних конечностей Вихров назвал «густую кровь». Сегодня такого термина в медицине нет, говорится об уровне ее вязкости. Эталонных нормативов не существует, у каждого из нас, уровень вязкости разный. Но, бывают обстоятельства, когда у одного пациента вязкость плазмы крови на разных сосудистых участках разный.
Основная причина тромбофлебита – аномальная потеря жидкости, обусловленная недостаточным поступления или избыточным выделением: сильная потливость, большие нагрузки, вызывающие жажду, или заболевания в сопровождении жара. Кроме того, на развитие тромбофлебита влияют показатели плазменных факторов противосвертывающей и свертывающей системы.
При совершенно идентичных обстоятельствах, уровень гиперкоагуляции (свертываемости) может показывать разные показатели – очень высокие, повышенные или пониженные, каждый конкретный случай обусловлен – особенными свойствами кроветворения (гемопоэза), обменными процессами, недостатком специфического протеина, затягивающего процесс свертывания плазмы (иногда, это врожденный дефект).
Частая причина развития тромбофлебита, кровь с нарушением гемостаза (растворение тромбов). Нарушению функции гемостаза способствуют:
- инфекционные заболевания;
- гормональные дисфункции;
- онкологические заболевания.