3 стадии диабетической ретинопатии
Содержание:
Классификация патологии + степени
Патологию классифицируют в соответствии со следующими критериями:
- локализация поражения (относительно зрительного нерва);
- обширность процесса;
- стадии болезни — всего выделяют 5 стадий, из которых на первых двух возможно самоизлечение заболевания, что и бывает у 65–75% детей; 3 стадия — пороговая, после неё заболевание переходит в рубцовую фазу (4–5 стадии) и в это время ребёнок нуждается в срочном хирургическом лечении;
- клиническое течение — имеет 3 фазы:
- активная (острая);
- регресса;
- рубцовая.
В 80% случаев заболевание имеет классическое течение и поочерёдно проходит все 5 стадий. Но иногда ретинопатия протекает атипично.Высокая степень агрессивности патологии и быстрая скорость её развития обозначается специальным термином «плюс-болезнь». Клинически этот симптом характеризуется расширением и сильной извитостью сосудов сетчатой оболочки в районе зрительного нерва, обширными кровоизлияниями. Появление этих признаков может случиться на любой стадии болезни, очень часто они появляются ещё до начала 1 стадии. Это свидетельствует о том, что патология имеет молниеносный, злокачественный характер.Существует также симптом пре – «плюс-болезнь» — пограничное состояние между нормально развитыми сосудами и изменениями, происходящими при «плюс-болезни».Отдельно выделяют редкую, тяжёлую, быстропрогрессирующую форму — заднюю агрессивную ретинопатию недоношенных. Эта форма является самостоятельным вариантом течения активной фазы заболевания. Она имеет крайне неблагоприятный прогноз и часто приводит к необратимой слепоте.
Видео — Что представляет собой ретинопатия недоношенных
Активная фаза, как правило, продолжается от 1 месяца до полугода и может закончиться полным регрессом симптомов болезни (в первых 2 стадиях) или рубцовой фазой с разными изменениями глазного дна вплоть до полного отслоения сетчатой оболочки.
Рубцовые изменения могут иметь 5 степеней:
- 1 степень — минимум изменений в отдалённых от центральной зоны глазного дна частях, зрительные функции при этом практически полностью сохранены;
- 2 степень — характеризуется смещением центральной части сетчатой оболочки и дегенеративными изменениями периферических зон, которые могут впоследствии спровоцировать вторичную отслойку оболочки;
- 3 степень — проявляет себя сильным повреждением области вхождения зрительного нерва в сетчатую оболочку, её значительным смещением и дегенеративными изменениями не только периферических зон, но и центральных;
- 4 степень — образуются грубые рубцы сетчатой оболочки, приводящие к значительному ухудшению зрения;
- 5 степень — абсолютное отслоение сетчатки, приводящее к полной утрате зрения.
Рубцовые изменения сетчатки могут быть как незначительными и почти не влиять на остроту зрения, так и приводить к полной отлойке сетчатой оболочки и потере зрения
Диагностика
Врач офтальмолог быстро сможет выявить патологию на ранних стадиях
Врач ставит диагноз «Диабетическая ретинопатия» на основании анамнеза заболевания, собранных жалоб пациента и результатов обследований.
Вначале пациент проходит физикальное обследование, а затем инструментальное. Что проводит врач:
- Проверку остроты зрения (визометрию) при помощи таблиц, на которых нанесены буквы (для взрослых) или картинки (для детей).
- Определение зрительных полей (периметрию) — определение зрительного пространства, которое охватывается одним глазом, находящимся в неподвижном состоянии.
- Диафаноскопию — просвечивание светом глазного яблока для выявления таких патологий, как отслойка сетчатки, рубцовых изменений и прочего.
- Измерение внутриглазного давления.
- Исследование глазного дна под пятнадцатикратным увеличением при помощи офтальмоскопа.
- Биомикроскопию глаза, которая позволяет исследовать под увеличением структуры глаза. Она включает в себя:
-
биомикроскопию переднего глазного отрезка и стекловидного тела;
-
биомикроскопию глазного дна при помощи Гольдмановской линзы;
-
биомикроскопию с широким зрачком.
-
При помутнении хрусталика или стекловидного тела дополнительно проводят ультразвуковую диагностику глаза, электрофизиологические исследования глазного дна и сетчатки. Важнейшим инструментальным исследованием, позволяющим оценить нарушение микроциркуляции в сосудах глаза и выявить ишемию сетчатки с появлением новых сосудов, является флюоресцентная ангиография, возможной альтернативой которой служит оптическая когерентная томография.
Помимо этих исследований проводят оценку факторов риска развития и прогрессирования диабетической ретинопатии. Для этого врач даёт направление на:
- клинический анализ крови;
- клинический анализ мочи;
- биохимический анализ крови (оценка уровня глюкозы в крови, гликозилированного гемоглобина, липопротеидов низкой плотности, общего холестерина и триглицеридов);
- электрокардиограмму;
- ультразвуковое исследование сердца и кардиальных сосудов;
- суточное мониторирование пульса и артериального давления по Холтеру;
- ультразвуковая диагностика почек и почечных сосудов.
Такая полная диагностика позволяет на ранних стадиях выявить диабетическую ретинопатию и вовремя начать лечение.
Причины появления
Ретинопатия — мультифакторное заболевание, т. е. недуг может появиться на фоне самых различных процессов.
Важно! Основную группу риска составляют дети, которые родились до 32-недельного срока, а также имеющие вес не более 1,5 кг. Если ребенку проводили искусственную вентиляцию легких более трех дней, то риск развития ретинопатии существенно увеличивается
Можно выделить и другие факторы, которые способны повлиять на развитие болезни:
- Многоплодие.
- Наличие других патологий, в частности, речь идет об анемии, сепсисе и т. д.
- Если мать ребенка страдает от заболеваний половых органов, которые протекают в хронической стадии.
- Гестоз.
- Если во время родов открылось кровотечение.
Справка. Примечателен тот факт, что ретинопатия встречается гораздо чаще в тех странах, где медицина находится на высоком уровне. Объясняется это тем, что в этих местах четко отлажена методика реанимации недоношенных детей, но это часто приводит к нарушению зрительной функции.
Дело в том, что сосуды сетчатки должны развиваться в утробе матери, т. е. в полной темноте. Когда же ребенок рождается недоношенным, на его глаза сразу же воздействует свет и сосуды формируются с нарушениями.
Профилактика
Профилактическими мерами, благодаря которым врачи могут предотвратить диабетическую ретинопатию, являются все те методы, которые направлены на грамотное лечение сахарного диабета, стабилизацию его течения и переведение в подконтрольное русло. Это:
- правильное назначение сахароснижающих препаратов (в частности – инсулина);
- постоянный контроль уровня сахара в крови и моче;
- грамотно расписанная диета;
- превентивное применение медикаментозных средств, которые поддержат надлежащее состояние сосудов сетчатки (ангиопротекторы, витамины);
- категорический отказ от вредных привычек – в первую очередь, табакокурения в любом его виде.
Даже если все эти предписания выполняются с крайней пунктуальностью, субъективное состояние больного удовлетворяет его и лечащего врача, и нет ни малейших изменений со стороны зрения – необходимо с завидной регулярностью проходить обследование у офтальмолога. Но не поверхностное, на уровне беседы, а полное, с применением всех возможных инструментальных методов диагностики. Из-за деликатности сетчатки диабетическая ретинопатия может развиться очень быстро и так же быстро привести к необратимым изменениям в структурах глазного яблока – в первую очередь, сетчатки и стекловидного тела.
Классификация и клиническая картина недуга
Среди наиболее распространенных вариантов патологии сетчатки у взрослых выделяют:
Отдельное выделение патологического процесса у маленьких детей связано с тем, что такой вариант болезни требует особого подхода. Тактика лечения, а также прогноз несколько отличаются, о чем расскажем далее.
Среди ранних симптомов, которые позволяют заподозрить развитие фоновой ретинопатии и ретинальных сосудистых изменений у взрослых выделяют:
- постепенное снижение остроты зрения;
- снижение ясности видения, так называемое «затуманивание»;
- расстройства восприятия цветов, а также отдельных их оттенков;
- появление фотопсий – отдельных световых вспышек в полях зрения.
Так как симптоматика появляется и нарастает постепенно, больные довольно часто упускают момент начала развития болезни. Пациенты чаще обращаются за помощью позже, когда имеют место уже более грубые нарушения:
Нередко на имеющую место патологию ретинальных сосудов реагируют и другие сосуды глазного яблока. Больные, страдающие от фоновой патологии сетчатки, жалуются на частые кровоизлияния в глазах, а также на диффузное покраснение белков глаз.
Симптомы, проявляющиеся в период новорожденности, аналогичны таковым для взрослых. Разница лишь в том, что маленький ребенок не может рассказать об имеющихся проблемах, более того, он даже не в состоянии полностью осознать их. Следовательно, диагностика данного заболевания у детей раннего возраста значительно затруднена.
К методам исследования глазного дна относятся:
метод офтальмоскопии при расширенных
зрачках. С помощью офтальмоскопа
исследуется состояние сетчатки
последовательно от центра до периферии
по всем меридианам, тщательно осматривается
диск зрительного нерва, макулярная
область, разветвления крупных сосудов.
Обязательным условием является
проведение офтальмоскопии квалифицированным
специалистом, которым может быть не
только офтальмолог, но и специально
подготовленный эндокринолог.
фотографирование глазного дна с помощью
стандартной или немидриатической
камеры (Canon, Япония). Этот метод дает
возможность получить документальную
информацию о состоянии глазного дна.
Данный вид обследования может проводиться
не только офтальмологами, но и другим
медицинским персоналом с последующей
расшифровкой снимков специалистом
флюоресцентная ангиография (ФАГ)
позволяет объективно регистрировать
циркуляцию флюоресцина в ретинальных
и хореоретинальных сосудистых системах,
что важно для диагностики функциональных
и органических изменений в структурах
глазного дна. ФАГ помогает выявить
«протекающие» капилляры
В процессе исследования необходимо
выявить изменения сетчатки, указывающие
на наличие ретинопатии с риском
прогрессирующего поражения и слепоты,
свидетельствующие о вероятности
неблагоприятного исхода на протяжении
следующего года. Основной задачей
является выявление больных, которым
лечение показано для предупреждения
потери зрения.
Классификация диабетической
ретинопатии
В настоящее время
в большинстве стран используется
классификация диабетической ретинопатии,
предложенная E. Kohner и M. Porta. Согласно
данной классификации выделяют следующие
основные формы (стадии) диабетической
ретинопатии:
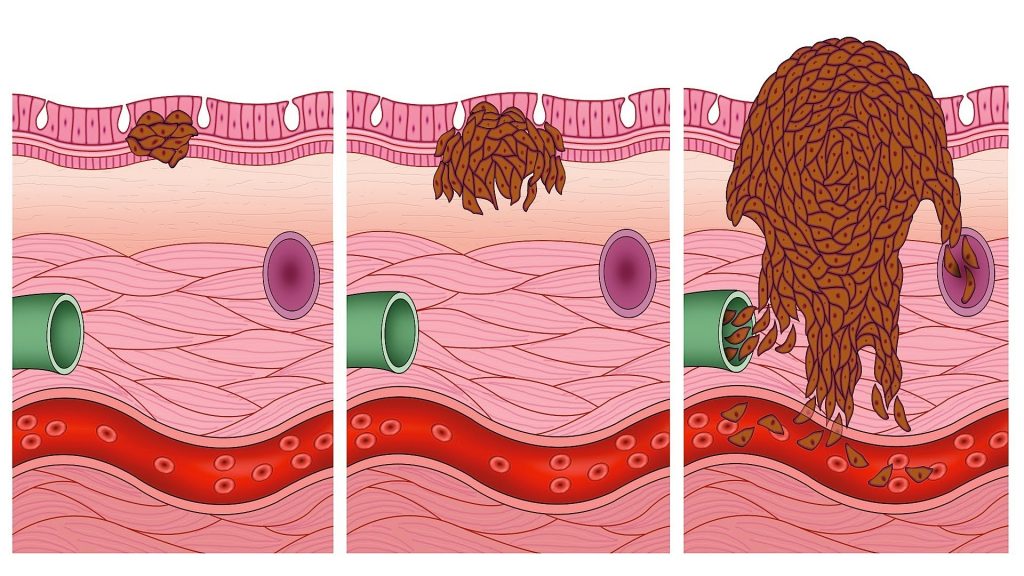
1. Непролиферативная ретинопатия
(ДР 1)
характеризуется наличием в
сетчатке патологических изменении в
виде микроаневризм, кровоизлияний,
отека сетчатки, экссудативных очагов
(рис.1). Кровоизлияния имеют вид небольших
точек или пятен округлой формы, темного
цвета, локализуются в центральной зоне
глазного дна или по ходу крупных вен в
глубоких слоях сетчатки. Также возникают
кровоизлияния штрихообразного вида.
Твердые и мягкие экссудаты локализуются,
в основном, в центральной части глазного
дна и имеют желтый или белый цвет, четкие
или расплывчатые границы. Важным
элементом непролиферативной диабетической
ретинопатии является отек сетчатки,
локализующийся в центральной (макулярной)
области или по ходу крупных сосудов.
Рис. 1
2.
Препролиферативная ретинопатия (ДР
II)
характеризуется наличием венозных
аномалий (четкообразность, извитость,
петли, удвоение и/или выраженные колебания
калибра сосудов), большим количеством
твердых и «ватных» экссудатов,
интраретинальными микрососудистыми
аномалиями (ИРМА), множеством крупных
ретинальных геморрагий (рис.2).
Рис.
2
3.
Пролиферативная ретинопатия (ДР III)
характеризуется неоваскуляризацией
диска зрительного нерва и/или других
отделов сетчатки, кровоизлияниями в
стекловидное тело, образованием фиброзной
ткани в области преретинальных
кровоизлиянии (рис.З). Новообразованные
сосуды весьма тонкие и хрупкие. В
следствие этого часто возникают новые
и повторные кровоизлияния. Образованные
витриоретинальные тракции приводят к
отслойке сетчатки. Новообразованные
сосуды радужной оболочки (рубеоз) часто
являются причиной развития вторичной
(рубеозной) глаукомы.
Рис. 3
Основные
принципы лечения диабетической
ретинопатии
Лечение диабетической
ретинопатии рассматривается как
неотъемлемая часть лечения больного в
целом и основано на следующих принципах:
-
выявление поражения сетчатки (скрининг)
и последующее динамическое наблюдение
за ее состоянием (мониторинг); -
оптимальная компенсация углеводного
и липидного обмена, контроль артериального
давления, нормализация функции почек
и т.д.; -
лечение поражения сетчатки.
Скрининг диабетической
ретинопатии
В задачу скрининга
входит выявление больных с повышенной
степенью риска в отношении развития
диабетической ретинопатии (например,
при сочетании ретинопатии с беременностью,
артериальной гипертонией, хронической
почечной недостаточностью), которые
нуждаются в тщательном наблюдении.
Лечение
Полностью вылечить ретинопатию при диабете невозможно, диагноз ставится пожизненно, так как ретинопатия – осложнение сахарного диабета. Поэтому важна своевременная профилактика и диагностика как сахарного диабета, так и начинающихся проблем со зрением.
Диагноз «сахарный диабет» и «диабетическая ретинопатия» – не приговор. Соблюдая все правила питания, медикаментозное лечение, ведя здоровый образ жизни, можно сохранить зрение, избежать операций и слепоты. Но это требует большого желания, а также самодисциплины, так что все в ваших руках.
Диабетическая ретинопатия имеет четыре направления лечения: снижение уровня сахара, нормализация артериального давления, восстановление обмена веществ, борьба и профилактика осложнений. Для достижения поставленных целей используют консервативный подход – это диета, медикаментозное лечение, народные средства, хирургические методы.
Диетотерапия
Диета и правильное питание – это половина успеха лечения сахарного диабета или его осложнений. Основная цель лечебного питания – обеспечение стабильности, равномерности в поступлении углеводов и их соответствие выполняемой физической нагрузке. При диабетической ретинопатии питание должно быть полностью сбалансированным.
Продукты, которые строго противопоказаны:
- быстрые, легкоусвояемые углеводы (сахар, кондитерские изделия, мед, фрукты, соки);
- алкоголь;
- продукты с высоким содержанием жиров (майонез, масло, сало, сливки);
- копченое;
- жареное;
- соленое;
- острое.
Медикаментозная терапия
При лечении диабетической ретинопатии из-за глубокого анатомического расположения сетчатки капли в глаза практически неэффективны. Чаще используется таблетированная форма препаратов, инъекции, которые вводятся возле глаза или в само глазное яблоко, внутримышечные, внутривенные уколы или капельницы.
Основные лекарственные средства, используемые при лечении диабетической ретинопатии:
- Ангиопротекторы – препараты, улучшающие состояние сосудов сетчатки («Пентоксифиллин», «Доксиум», «Ангинин», «Пармидин»).
- Антикоагулянты – снижают образование тромбов («Этамзилат», «Дицинон», «Фраксипарин», «Гепарин», «Флексал»).
- Ноотропные препараты для улучшения состояния нервных клеток («Церебролизин», «Пирацетам», «Трентал»).
- Противовоспалительные препараты («Ибупрофен», «Дексаметазон», «Преднизолон»).
- Блокатор фактора VEGF – это один из принципиальных препаратов при запущенной стадии диабетической ретинопатии, с пролиферацией неполноценными сосудами. Это препарат способствует устранению образования новых сосудов и исчезновению уже сформировавшихся. Единственным недостатком является его высокая стоимость. Не все пациенты имеют возможность его приобрести, а вводить его необходимо периодически, но постоянно. «Пегаптаниб» или «Макуген» (стоимость 50 000 рублей), «Ранибизумаб» или «Луцентис» (стоимость 47 000 рублей).
- Витамины группы В, С, Е, Р.
- Препараты, улучшающие обмен веществ в сетчатке: «Фосфаден», «Эмоксипин», «Тауфон».
- Если необходимо – антибактериальная терапия.
Смотрите видео о лечении диабетической ретинопатии без операции:
Народные, домашние методы
Предупреждаем, лечение народными средствами диабетической ретинопатии должно быть согласовано с вашим врачом-офтальмологом и не в ущерб основной медикаментозной терапии. Самолечение может только усугубить или осложнить заболевание.
Популярна в народной медицине обычная крапива. Ее употребляют в пищу сырой, с салатами, делают из нее сок или отвары, настаивают со сборами. На втором месте липовый чай, очень эффективно снижает уровень сахара в крови.
Хирургическое лечение
К хирургическим методам относится лазерная коагуляция сетчатки. Вид операции зависит от зоны сетчатки, которая подвергается коагуляции и типу проводимой операции, а именно бывает:
- фокальная;
- панретинальная;
- по типу решетки.
Какую из видов коагуляции и в какой области ее провести, решает ретинальный хирург, который будет делать операцию.
Суть операции в локальном воздействии лазера на определенные места сетчатки с целью формирования посткоагуляционного рубца и прекращения кровотечения, уменьшения отека. Также лазерная коагуляция используется в профилактике отслойки сетчатки.
Осложнением этой операции является отрицательный эффект в виде уничтожения зрительных клеток в местах воздействия лазера, они просто выжигаются, формируя слепые пятна на сетчатке. Так что операция не панацея, и разумнее не доводить ситуацию до оперативного вмешательства.
Смотрите видео о лечении заболевания при помощи лазера:
Причины возникновения
Долгое время врачи были уверены, что ретинопатия недоношенных возникает на этапе выхаживания из-за высоких концентраций кислорода в кувезах. Обменные процессы в сетчатке протекают в результате расщепления глюкозы — гликолиза. Под воздействием избытка кислорода этот процесс угнетается, вследствие чего сетчатка заменяется рубцовой и соединительной тканью.
Сегодня учёные выяснили, что избыток кислорода — далеко не единственная причина возникновения ретинопатии. Это заболевание могут спровоцировать следующие факторы:
- внутриутробные инфекции;
- наличие у матери тяжёлых патологий и хронических воспалительных заболеваний;
- осложнения беременности и родов: гипоксия, кровоизлияние, кровотечение при родах и т. д.;
- генетическая предрасположенность;
- патологии развития плода;
- воздействие света на незрелую сетчатку.
На детей, рождённых раньше срока, влияют сразу несколько факторов: у многих из них встречаются патологии развития либо внутриутробные инфекции, во время родов часто происходит гипоксия, а недостаточно сформированные органы, в том числе сетчатка глаз, лишь усугубляют ситуацию.
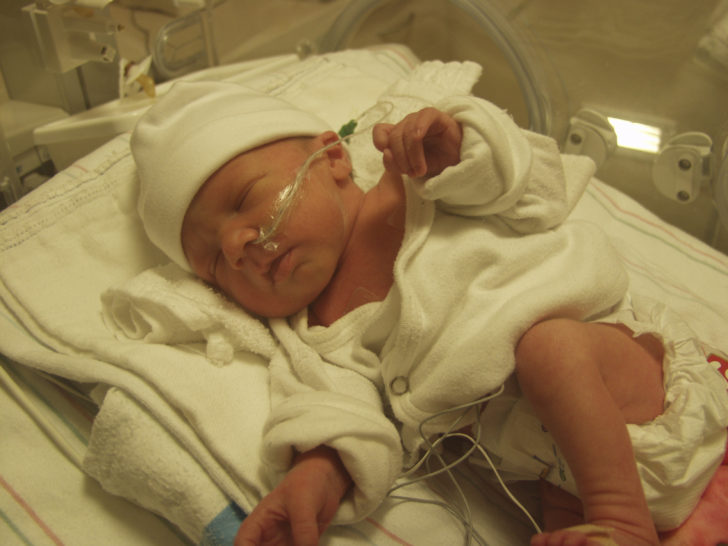 Выхаживание в кувезе — весомая, но отнюдь не единственная причина развития ретинопатии недоношенных
Выхаживание в кувезе — весомая, но отнюдь не единственная причина развития ретинопатии недоношенных
Имеет значение и то, в каких условиях будут развиваться органы зрения у родившегося младенца. Сосуды сетчатки должны формироваться внутриутробно, при отсутствии света и кислорода. Под воздействием воздуха, солнечных лучей, искусственного освещения и других факторов сосуды формируются совсем не так, как это происходило бы в естественных условиях: они вырастают ломкими и непрочными, что приводит к проблемам со зрением.
Исходя из этого основную группу риска составляют:
- младенцы, родившиеся намного раньше срока (до 32 недель гестации);
- имеющие при рождении слишком малый вес (менее 1,5 кг);
- дети с нарушениями развития кровеносной, дыхательной и нервной систем;
- малыши, находившиеся на искусственной вентиляции лёгких более 3 дней и получавшие кислородотерапию более месяца.
 Недоношенные малыши больше всего рискуют заболеть ретинопатией
Недоношенные малыши больше всего рискуют заболеть ретинопатией
Родители детей из группы риска должны очень внимательно относиться к здоровью малышей и вовремя консультироваться со специалистами, даже при отсутствии видимых тревожных симптомов.
Профилактика ретинопатии
На сегодня какой-то специальной профилактики ретинопатии глаз не существует. Однако заметно понизить риск возникновения заболевания поможет правильный образ жизни, регулярное питание, приемлемые физические нагрузки.
Здоровье человека формируется вследствие различных причин
Важно регулярно употреблять в пищу полезные продукты, которые богаты витаминными, аминокислотами, белками, углеводами, полезными жирами. Предпочтение следует отдавать диетическому питанию
Необходимо избегать жиров животного происхождения, копчёностей, продуктов с вредными добавками. Обязательно в рационе должны быть свежие фрукты, овощи, зелень, орехи, злаки, морепродукты и молочная продукция.
Важно вести активный образ жизни. Чаще гулять, выполнять несложные физические упражнения на свежем воздухе
Ведь ретинопатия чаще всего возникает из-за проблем с обменом веществ. Провоцирует подобные заболевания не только неправильное питание, но малоактивный образ жизни и вредные привычки.
Правда, если человек уже болеет на сахарный диабет, гипертонию, атеросклероз или имеет другие заболевания, ему обязательно следует регулярно проходить осмотр у офтальмолога. Ведь чем быстрее будут выявлены нарушения зрения, тем скорее удастся восстановить зрительные функции.
В деле профилактики заболевания глаз важную роль играет согласованность действий разных по профилю специалистов. Офтальмологи, травматологи, эндокринологи, педиатры, гинекологи обязаны назначать лечение исходя из общего состояния больного.
Что такое Диабетическая ретинопатия —
Диабетическая ретинопатия (или ангиоретинопатия — от греческого angeion — сосуд и латинского retina — сетчатка) — проявление сахарного диабета. Диабетическая ретинопатия развивается обычно через 7-10 лет после возникновения диабета и быстро прогрессирует.
Не все больные диабетом знают о том, что при их заболевании наиболее часто поражается сетчатка глаза. В запущенных случаях диабетическая ретинопатия приводит к неизлечимой слепоте. Диабетическая ретинопатия так же, как и макулодистрофия, приводит к разрушению центрального зрения. Очень много пожилых людей в той или иной степени страдают этим заболеванием. Опасность его состоит в том, что изменения в желтом пятне сетчатки заметны только тогда, когда заболевание уже находится в поздней стадии. Очень часто больные диабетом не обращают внимания на ранние признаки поражения сетчатки и не обращаются к офтальмологу.
Причины диабетической ретинопатии
Возникновение данного заболевания связано с повышенной проницаемостью и повреждением кровеносных сосудов сетчатки, закупоркой капилляров, ростом новых (аномальных) сосудов и как следствие, возникновением, рубцовой (пролиферативной) ткани. Могут пострадать один или оба глаза (в разной степени).
К основным факторам риска, влияющим на скорость развития заболевания, относятся следующие факторы:
- повышенный уровень сахара в крови;
- артериальная гипертензия;
- генетическая предрасположенность;
- длительный срок заболевания сахарным диабетом;
- хроническая почечная недостаточность;
- лишний вес у больного;
- метаболический синдром;
- курение и др.
Вторичный тип патологии
Вид ретинопатии, возникающий совместно с иными болезнями в организме человека. Зачастую патология развивает у лиц, имеющих:
- Травмирование ока;
- Повышенное давление;
- Диабет 1 и 2 типа;
- Ушибы и переломы грудной клетки;
- Системный атеросклероз;
- Токсикоз;
- Заболевания крови.
Рассмотрим типы патологий вторичной группы
Атеросклеротическая
Формируется в связи с нехваткой кислорода сосудов окаю. В результате образуется повреждение сетчатки. Характера для пациентов с диагнозом атеросклероз. Несвоевременное лечение заболевания провоцирует атрофию нерва глаза.
Гипертоническая
Образуется в связи с деформацией сетчатки, вызванных повышенным кровяным давлением. Ввиду сжатия мелких артерий, расположенных в области глазного дна, происходит разрыв и утечка жидкости.
Гипертоническая ретинопатия характерна для пациентов, страдающих повышенным давлением и почечной недостаточностью. Часто поражает беременных женщин в период токсикоза.
| Заболевание данной формы распространено и имеет последствия в виде стабильного ухудшения способности четкого восприятия объектов вплоть до полной слепоты. |
Патология протекает в 4 стадии:
- Агниопатия (начало течения аномалии);
- Агниосклероз (повреждение глазных сосудов);
- Ретинопатия (отек сетчатки ока);
- Нейроретинопатия (отек нерва, отслоение сетчатки).
Диабетическая
Форма ретинопатии, поражающая лиц, имеющих заболевание диабетом 1 или 2 типа. Другими причинами проявления аномалии являются избыток лишнего веса, анемия, нефропатия и гипертония. Недуг подразумевает утрату эластичности сосудов ока, кровоизлияния сетчатки.
Заболевание диабетической формы может привести к полной потере зрения в случае несвоевременного лечения.
Патология имеет трехступенчатое развитие:
- Фоновая (расширение ретинальных вен);
- Препролиферативная (образование кровоизлияний небольших и средних размеров);
- Пролиферативная (изменение стекловидного тела).
Ретинопатия, вызванная заболеваниями кровеносной системы.
Возникает на фоне различных патологий кровообращения:
- Малокровие;
- Лейкоз;
- Миелома;
- Опухоль костного мозга.
| Каждый из подтипов заболевания характеризуется своей клинической картиной, но все их объединяет возможность полной утраты способности видеть. |
Травматическая
Формируется на фоне сильного сотрясения яблока ока в результате внезапного сжатия грудной клетки. За счет передавливания артерий, вызванных травмой, в тканях сетчатки ока образуется гипоксия. С точки зрения офтальмологов, патология выглядит как помутнение белого цвета, локализирующиеся сбоку области поражения или на другой стороне глазного яблока.
| Зачастую данный тип патологии приводит к атрофии нерва ока. |
Посттромботическая
Возникает в связи с травмированием глаз, опухолями и развитием глаукомы. Патология проявляется спустя время после тромбоза сосудов, обеспечивающих кровоток в области сетчатки. В результате происходит сильное поражение сетчатки, влекущее значительную утрату способности четкого видения.
Посттромботическая форма патологии диагностируется у пожилых людей, имеющих гипертонию, ишемическую болезнь.
Фоновая ретинопатия (при болезнях крови)
Фоновая ретинопатия возникает вследствие гематологических патологий (заболеваниях крови). Например, при лейкозах, болезни Вальденстрема, анемии, полицитемии, миеломной болезни. Каждая из этих патологий имеет свою особенную офтальмоскопическую картину.
Симптомы
Симптомы фоновой ретинопатии тесно связаны с гематологической патологией. При лейкозе наблюдается искривлённость вен, диффузный отёк сетчатки, излияния крови, сосредоточение экссудата. При анемии глазное дно на вид бледное, сосуды самой сетчатки расширенные, имеются кровоизлияния и экссудативное отслаивание сетчатки. При полицитемии вены оболочки имеют темновато-бордовый оттенок, а глазное дно – цианотичный цвет. Основные признаки заболевания:
- ослабление остроты зрения;
- излияния крови;
- экссудат;
- тромбы;
- отёки;
- выпоты;
- отслаивание сетчатки.
Лечение
Лечение фоновой ретинопатии патологии сетчатки подразумевает устранение факторов основного заболевания. Больному назначается медикаментозная терапия в зависимости от тяжести ретинопатии, а также проведение лазеркоагуляции.
Симптомы и признаки у ребёнка
Единственными проявлениями ретинопатии на первых этапах развития (1–3 стадии) являются объективные данные офтальмологических осмотров, поэтому именно их принято расценивать как симптомы болезни. На ранних стадиях глазные симптомы (снижение зрения, боль в глазах) отсутствуют.
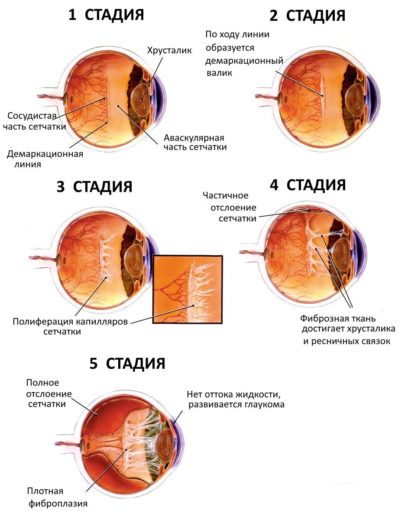
В своём развитии ретинопатия недоношенныхпроходит поочерёдно пять стадий, внешние проявления которых можно заметить, только начиная стретьей, четвёртой или пятой
Внешне заметить проявления ретинопатии можно только на последних этапах болезни — на 4 и 5 стадиях, когда уже образовались рубцовые изменения сетчатки. К таким видимым признакам относятся:
- изменение цвета зрачка (становится серым);
- развитие косоглазия (если один глаз поражён больше другого);
- нарушение поведения ребёнка:
- перестаёт фиксировать взгляд на предметах;
- не реагирует на свет;
- совершенно не различает крупные предметы, находящиеся от него на небольшом расстоянии.
Эти симптомы говорят о том, что момент, благоприятный для эффективного лечения, может быть уже упущен и процесс зашёл слишком далеко, то есть пороговая третья стадия осталась позади. Поэтому очень важна своевременная диагностика, которая заключается в первичном обследовании малыша офтальмологом (не позднее полутора месяцев) и регулярные осмотры в дальнейшем.
Развитие недуга по стадиям — таблица
| Стадии заболевания | Симптомы и проявления |
| 1 стадия | Начало заболевания: образование ограничительной (демаркационной) линии между частью сетчатки с нормально развитыми сосудами и зоной без сосудов. Патология может не развиваться дальше и здоровые сосуды могут со временемпродолжать расти правильно. |
| 2 стадия | На месте разделительной линии образуется утолщение (гребень, вал). Сосуды (неполноценные) продолжают расти, но неправильно: они извиваются, прорастают в гребень.В этот период заболевание ещё может самопроизвольно регрессировать.Зрительные функции малыша нарушаются незначительно. |
| 3 стадия | Вновь образовавшиеся сосуды прорастают в стекловидное тело; в области разделительного вала, который значительно утолщается, происходит развитие фиброзной ткани, медленно разрастающейся по всей сетчатке. Ретинопатия приобретает необратимый характер.Происходит снижение зрения, ребёнок плохо фиксирует взгляд и не следит за предметами. Возможны кровоизлияния, которые показывают себя внезапным покраснением склеры глаз. |
| 4 стадия | Начинается отслойка сетчатки (образовавшаяся рубцовая ткань буквально «сдёргивает» сетчатую оболочку со своего места). Зрительные функции резко снижаются. |
| 5 стадия | Тотальное отслоение сетчатой оболочки. Зрачок не реагирует на источник света. Зрение может быть утеряно безвозвратно. |