Признаки диабетической стопы на фото и как лечить синдром дома
Содержание:
Виды заболевания
В зависимости от того, что поражается нервы или сосуды, в медицине принята следующая классификация диабетической стопы:
- Нейропатическая. При этом виде повреждаются нервные окончания (поли невропатия), снижается их чувствительность, уменьшается болевой, температурный порог;
- Ишемическая. При этом виде происходит поражение сосудов. За счет утолщения стенок уменьшается просвет, снижается кровоснабжение, питание ног. При диабете развиваются макроангиопатия и микроангиопатия. При макроангиопатии поражаются крупные сосуды, ускоряется прогрессирование атеросклероза в сосудах сердца и нижних конечностей. При микроангиопатии повреждаются капилляры;
- Нейроишемическая, одновременное поражение нервов и сосудов. Такой тип проявляется как сочетание двух предыдущих.
На практике чаще встречаются нейропатическая (66 % случаев) и нейроишемическая формы.
Сахарный диабет и проблемы ног
Профилактический совет №1
Жизнь с сахарным диабетом требует от Вас особого внимания к своему здоровью и заболеванию. Придерживайтесь указаний Вашего врача касательно питания, физических упражнений и приема лекарственных препаратов.
Сохраняйте уровни глюкозы крови в пределах рекомендуемого диапазона – это лучшее, что Вы можете сделать для того, чтобы контролировать свое заболевание и защитить свои ноги.
Сахарный диабет и проблемы ног. Профилактический совет №2
Тщательно осматривайте свои ноги на предмет наличия покраснений, волдырей, ран, натоптышей и других признаков раздражения. Ежедневные проверки особо важны в том случае, если у Вас нарушено кровообращение.
Сахарный диабет и проблемы ног. Профилактический совет №3
Следуйте следующим советам по правильному уходу за ногами:
Ежедневно мойте ноги с нераздражающим мылом и теплой водой.
Избегайте замачивания Ваших ног.
Полностью высушивайте ноги после купания, обращая особое внимание на области между пальцами.
Не наносите лосьон в районах между пальцами.
Спросите у врача, какой вид лосьона подходит Вашей коже.
Сахарный диабет и проблемы ног. Профилактический совет №4
После купания используйте пемзу или специальное устройство для сглаживания утолщенных областей кожи на ногах (натоптышей и мозолей).
Лучше всего тереть ими в одном направлении. Посоветуйтесь с Вашим врачом о правильном способе использования пемзы или терок для ног.
Сахарный диабет и проблемы ног. Профилактический совет №5
Следуйте следующим советам по уходу, чтобы предотвратить развитие вросших ногтей:
- Один раз на неделю тщательно осмотрите свои ногти на ногах.
- Обрезайте ногти на ногах прямо, используя маникюрные ножницы.
- Не округляйте ногти и не обрезайте их боковые части
- Округлите край ногтя с помощью пилочки после обрезания.
- Посоветуйтесь со своим врачом о том, как правильно ухаживать за ногтями на ногах.
Сахарный диабет и проблемы ног. Профилактический совет №6
Помочь защитить Ваши ноги могут правильно подобранная обувь, носки и чулки. Следуйте этим советам:
- Покупайте подходящие носки и чулки, которые имеют мягкую резинку.
- Одевайте носки в постели, если Вашим ногам холодно.
- Не одевайте сандалии и не ходите босиком, даже если Вы дома.
- Носите хорошо подобранную обувь.
Сахарный диабет и проблемы ног. Профилактический совет №7
Чтобы сохранить кровоток в ногах, следуйте этим советам:
- Если это возможно – поднимайте Ваши ноги вверх, когда сидите.
- Часто шевелите пальцами ног.
- Делайте частые перерывы, чтобы размять пальцы; поводите стопой в обе стороны.
- Не перекрещивайте ноги, особенно на долгое время.
Бросьте курить, если у Вас есть эта вредная привычка. Курение ухудшает проблемы с кровообращением.
Сахарный диабет и проблемы ног. Профилактический совет №9
Люди, имеющие сахарный диабет, должны посещать врача (желательно подолога) каждые 2-3 месяца, даже если не имеют никаких проблем с ногами. На каждом осмотре попросите врача тщательно осмотреть Ваши ноги. Ежегодное обследование ног должно включать:
- Осмотр верхней и нижней части стопы и областей между пальцами.
- Изучение воспаления и покраснения кожи.
- Оценка пульса на стопе и ее температуры.
- Оценка чувствительности на ноге.
Когда следует обратиться к врачу?
Свяжитесь со своим врачом, если Вы заметили любой из следующих признаков:
- Изменения цвета или температуры кожи.
- Отек стопы или лодыжки.
- Появление мозолей, натоптышей, вросших ногтей, инфицированных ногтей, сухую и потрескавшуюся кожу.
- Боль в ноге.
- Неприятный, стойкий или необычный запах от ног.
- Вросшие ногти или ногти, зараженные грибком.
- Влажные, открытые раны с выделениями, которые медленно заживают.
Хирургическое лечение диабетической стопы
Рассказывает Андрей Игоревич Аникин, кандидат медицинских наук, заведующий отделением гнойной хирургии 17-й больницы г. Москвы:
— Обращаться к хирургу в поликлинике стоит незамедлительно при появлении трофических язв. Так врачи называют длительно незаживающие дефекты тканей (чаще всего на подошвенной поверхности), образующиеся при нарушении кровоснабжения. К хирургу диабетику стоит поторопиться, если пальцы на ноге потемнели или покраснели, появился отек стопы, повысилась температура тела. Все эти симптомы указывают на то, что начался гнойно-некротический процесс.
Чем различаются раны у обычного человека и диабетика? У последнего заживление ткани проходит тяжелее, раны хуже очищаются и требуют более длительного лечения, восстановительные возможности организма снижены. Любая трофическая язва — это входные ворота для инфекции и может привести к развитию флегмоны стопы, к остеомиелиту (воспалению кости), порой даже к гангрене. И тогда вопрос встает об ампутации стопы.
Есть две формы диабетической стопы. Нейропатическая — когда кровоток в стопе нормальный, и в такой ситуации спасти ее проще. Тогда проводится хирургическая обработка ран. Если есть остеомиелит пальца — воспаление кости, — делается операция, резекция суставов.
А вот при нейроишемической форме, когда страдает кровоток за счет диабетической ангиопатии (поражения кровеносных сосудов нижних конечностей), как правило, развивается гангрена стопы. Приходится прибегать к помощи сосудистых хирургов, они помогают восстановить кровоток — делают пластику и стентирование артерий нижних конечностей. Без восстановления кровотока спасти стопу нельзя.
Только затем делаются щадящие локальные операции, направленные на сохранение опорной функции стопы: хирургические обработки — вскрытие и дренирование абсцессов, резекции плюснефаланговых суставов, экзартикуляции пальцев, трансметатарзальные ампутации стопы (когда убираются все пальцы, но стопа при этом остается опорной).
Врачи 17-й больницы известны тем, что не первый год проводят удачные кожно-пластические операции диабетикам. Они возможны, если восстановлен хороший кровоток в стопе, купированы воспаления в ней, а рана или язва покрыты яркой тканью. Как проводится пластика кожи? Это зависит от локализации проблемы.
Если дефект на тыльной или боковой поверхности стопы, его можно закрыть с помощью пересадки тонкого слоя кожи в 0,4 мм с боковой стороны бедра той же ноги. Это достаточный эффективный способ. А вот если рана или язва расположены на подошве ноги, их надо закрывать полнослойными кожными лоскутами. Тогда выкраиваются лоскуты с окружающих больное место тканей и перемещаются на рану или язву. Создается полноценный кожный покров.
Подошвенные язвы трудно поддаются лечению, потому что должны закрываться теми же тканями, так как кожа стопы уникальна по своей структуре. В нашем отделении мы начали применять островковые медиальные подошвенные лоскуты на сосудистой ножке для закрытия пяточных дефектов. Подобная операция выполняется не в каждой московской больнице, но у нас накоплен богатый опыт и в отделении применяются почти все методы кожно-пластических вмешательств.
Но даже ампутация ноги еще не приговор для пациента. В 17-й больнице по возможности стараются выполнять ампутацию на уровне голени с сохранением функции коленного сустава. При этом операция делается в два этапа. После стабилизации состояния формируется культя под протез. Отделение сотрудничает с ортопедическим центром, который занимается изготовление протезов для пациентов после ампутации. Специалист приезжает к пациенту в больницу, осматривает его и предварительно решает вопрос о дальнейшем протезировании. Поэтому очень скоро после выписки пациент сможет передвигаться.
Но, конечно, это самый тяжелый вариант
Поэтому так важно не запускать проблемы диабетической стопы — подчас кажущиеся безобидными раны, язвы, темные пятна на стопе должны вызывать у диабетика настороженность. Необходимо как можно раньше обратиться к врачу
Симптомы и классификация заболевания.
 Патогенез заболевания кроется в процессе пагубного действия глюкозы в крови. Под область её мишени попадают не только ноги и лодыжки, а в целом многие системы и органы.
Патогенез заболевания кроется в процессе пагубного действия глюкозы в крови. Под область её мишени попадают не только ноги и лодыжки, а в целом многие системы и органы.
При наличии СДС у пациента резко возрастает вероятность получить серьезную травму, из-за мучительно долгого заживания ран на ногах, обусловленных сахарным диабетом и, как следствие, попадание различных инфекций в организм.
В зависимости от отдельных патологических компонентов, различают три формы диагноза: нейроишемическая (смешанная), нейропатическая и ишемическая виды.
Рассмотрим первые признаки и симптомы диабетической стопы при сахарном диабете, каждый вид по отдельности:
- Причины нейропатической формы СДС- поражения нервных сосудов и тканей. Ухудшается чувствительность ног, появляются признаки остеоартроза. Плюс ко всему выявляются отёки ног, глубокие подкожные язвы, всё это плохо ощущается из-за нарушенной чувствительности;
- Когда у человека ишемический вид развития патологии, то его сосуды крови преимущественно поражены. В артериях образуются кальцинаты, закупоривающие просветы и, как следствие, затрудняющие кровоток. Симптомами этого вида являются непроходящие отёки, цвет кожи, похожий на мрамор, незаживающие мозоли, язвы. Для здоровья человека необходимо хирургическое вмешательство;
- Нейроишемическая форма СДС обусловлена симбиозом симптомов как ишемической, так и нейропатической формы. В группе риска находятся люди с заболеванием сахарный диабет первого типа в течение десятка и более лет.
Несмотря на форму и виды протекания патологии СДС, можно выделить несколько стадий болезни:
- Нулевая – изменение и деформация ступни, но язв нет. Вместо них, на ноге появляются грубые мозоли, бледность. Температура ног при этом достаточно низкая;
- Первая – верхний слой кожи покрыт язвами и шелушениями, но остальные ее участки не пострадали;
- Вторая – язва поражает мышечную ткань и сухожилия;
- Третья – язва поражает настолько глубоко, что доходит до костной ткани ступни;
- Четвертая стадия и главный серьезный симптом — небольшой участок ноги приобретает черный цвет, что говорит о наличии главного признака начального этапа гангрены;
- Пятая стадия характеризуется поражением пальцев ног гангреной и язвами. Данная стадия требует срочного хирургического вмешательства;
- Шестая – гангрена поражает большой участок нижней конечности, пожирая ткани вверх к голени и колену. Данная стадия очень опасна, так как это прямой путь к ампутации конечности.
 На весь мир существует более 400 миллионов людей с диагнозом сахарный диабет, половина из них находятся относится к группе риска по относительности к данному осложнению.
На весь мир существует более 400 миллионов людей с диагнозом сахарный диабет, половина из них находятся относится к группе риска по относительности к данному осложнению.
Наиболее уязвимы пациенты со склонностями к деформациям ног, к гиперкератозам, наличию язвенных новообразований, снижению или потере чувствительности.
Также под угрозу попадают люди с повышенным холестерином, хроническим повышением артериального давления (гипертония), курящие, больные сахарным диабетом 2 типа от 45 до 64 лет.
Профилактика
Профилактика этого страшного заболевания сведёт риску диабетической стопы к минимуму. Для нормализации кровообращения в нижних конечностях необходимо делать ежедневную зарядку. Лёгкие упражнения не потребуют много сил и времени, но их результат может спасти вас от ампутации.
Купите специальные массажные тапочки, и вам не придётся задумываться о профессиональном массаже. Если вы предпочитаете обычные тапочки, то позаботьтесь о том, чтобы они были сшиты из натуральных материалов, и нога не потела при ходьбе в них.
Важно следить за гигиеной ног и ходить в удобной обуви. Обувь с ортопедическими стельками супинатором минимизирует риск возникновения мозолей
Ежедневно перед сном обследуйте ноги на наличие повреждений. При обнаружении оных незамедлительно обратитесь к врачу.
Начальная стадия диабетической стопы + фото
В стадии начального развития диабетической стопы, изменения в структурах зоны голеностопа и ступни часто называют «малой проблемой», хотя такие, на первый взгляд незначительные изменения, значительно повышают риск появления глобальных проблем, приводящих к последствиям тяжелого характера (смотрите фото).
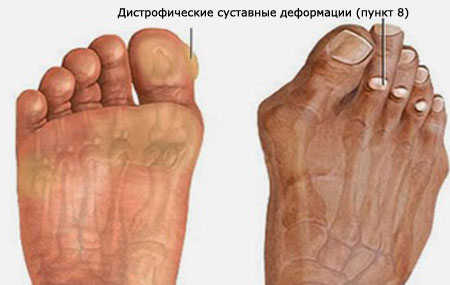
Начальная стадия диабетической стопы фото
 Что должно насторожить?
Что должно насторожить?
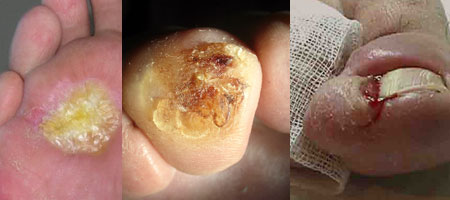
Вросшие ногти. Такой процесс провоцирует неправильное срезание уголков ногтевой пластины. В результате чего, углы ногтей врастают в ткани, вызывая болезненные нагноительные процессы.
Потемнение ногтевой пластины. Это может быть следствием подобранной не по размеру обуви, давление которой на ноготь, вызывает кровоизлияния под ногтевой пластинкой. Если такой процесс не сопровождается дальнейшим рассасыванием геморрагии, на ее месте развивается нагноительный процесс.
Поражение ногтей грибком
Это можно сразу заметить, обратив внимание на структурные изменения ногтя и его цвет. Ногтевая пластинка утолщается и становиться мутной
Процессы нагноения могут образоваться, как под пораженным ногтем, так и на соседних пластинках, вследствие давления на них утолщенного, пораженного ногтя.
Образование натоптышей и мозоли. Удаление их распариванием с последующим срезанием или с помощью специальных пластырей, в большинстве случаях заканчивается кровоизлиянием и нагноениями. В этом случае, помочь могут ортопедические стельки.
Порезы кожи в области ногтей. Снижение чувствительности к боли, часто вызывает порезы кожи у тучных и плохо видящих пациентов, которым не всегда правильно удается срезать ногти. В местах порезов, при диабете, очень легко образуются длительно и плохо заживающие язвы.
Растрескивание пяток. Образование трещин в пятках обусловлено сухостью кожи, легко поддающейся растрескиваниям при ходьбе босиком или в обуви с не прикрытой пяткой. Такие трещины легко поддаются нагноению, способствуя образованию диабетических язв.
Грибковое поражение кожи стоп способствует образованию трещин и на фоне ее сухости приводит к аналогичным результатам – язвенным образованиям.
Дистрофические суставные деформации – молоткообразные пальцы, выпирающая косточка в области основания большого пальца, способствующие мозолистым образованиям и сдавливании кожного покрова в выпирающих суставных частях.
В начальной стадии болезни, все эти нарушения могут сопровождаться:
- похолоданием и зябкостью кожного покрова в зоне голеностопа и ступни;
- ночным болевым синдромом, и болью в состоянии покоя;
- перемежающейся хромотой;
- побледнением кожи;
- отсутствием пульса на тыльных артериальных сосудах стопы.
Диагностика
Своевременное определение синдрома позволит замедлить прогрессирование состояния, подобрав верное лечение, и предотвратить необходимость проведения ампутации нижней конечности. В первую очередь специалист собирает данные об основном заболевании и уточняет наличие жалоб. Далее проводится осмотр нижних конечностей: подошвенная и тыльная поверхность, промежутки между пальцами.
Специалист уточняет цвет кожи, ее температуру, наличие волосяного покрова. Оценивает тургор и эластичность кожи, пульсацию артерий, наличие отечности и трофических дефектов. Если врач не может прослушать пульс на периферических артериях, проводят допплерографию портативным аппаратом.
Портативный допплерограф – аппарат, позволяющий прослушать наличие пульса на периферических артериях
При помощи невролога оценивается состояние чувствительности:
- тактильной – монофиламентом;
- болевой – молоточком с иглой на конце;
- вибрационной – камертоном;
- температурной – холодными и теплыми предметами.
Уточнить состояние внутренних элементов и костно-суставного аппарата позволяет рентгенография. Для лучшей визуализации используют две проекции съемки.
Пробы
Специфические способы определить наличие патологии:
- Проба Алексеева. Оценивает изменение температуры нижних конечностей после ходьбы. У пациентов, имеющих патологию кровообращения, показатели снижаются на 1-2оС через 400 м.
- Проба Марбурга. На фоне бледности подошвенной поверхности стопы хорошо видны синие пятна.
- Проба Ратшоу. Пациент лежит на твердой поверхности, поднимает обе ноги и скрещивает их. В течение нескольких минут появляется бледность стоп.
- Проба Казаческу. По передней поверхности вдоль всей ноги проводят тупым предметом. Нарушение кровоснабжения доказывает резкий обрыв гиперемии на коже.
Важно! Положительные пробы подтверждают наличие расстройств микроциркуляции и развитие осложнений основной болезни.
Обследование в стационаре
При подтверждении синдрома диабетической стопы пациента госпитализируют в эндокринологический стационар для коррекции состояния и назначения терапии. Обязательными методами исследования на этом этапе считаются:
- проведение осмотра и пальпации ног, уточнение чувствительности;
- при наличии трофических язв – бакпосев содержимого с антибиотикограммой;
- дуплексное сканирование артерий – ультразвуковое исследование, позволяющее уточнить состояние сосудов и циркуляции крови по ним;
- артериография нижних конечностей – рентгеноконтрастный метод, который осуществляется путем введения контрастного вещества и проведением дальнейших рентген-снимков;
- оксиметрия – уточнение наличия ишемии, ее степени;
- рентген, КТ, МРТ – осмотр состояния внутренних структур стопы;
- лабораторные исследования (общие анализы, кровь на сахар, биохимия, коагулограмма);
- осмотр невролога, нефролога, окулиста.
Анализ крови на глюкозу – обязательный метод диагностики, позволяющий установить степень компенсации сахарного диабета
Профилактика диабета, профилактика поражения ног…
О профилактике диабетической стопы большая часть пациентов вспоминает после того, как наличие диабета того или иного типа уже зафиксировано. К сожалению, еще некоторая часть о предупреждении осложнений или слышать не хотят, или вообще о них ничего не знают.
Между тем, разработана программа профилактики, следуя которой можно добиться значительных результатов и снизить процент заболеваемости до минимального уровня. Она состоит из нескольких важных пунктов, где, пожалуй, главными являются скрининговые исследования состояния больных, имеющих СД, и выявление пациентов, составляющих группы риска в отношении формирования СДС. В группу риска входят больные, у которых уже диагностирована:
- Нейропатия (соматическая или автономная);
- Атеросклеротическое поражение сосудов (периферических) нижних конечностей, которое чаще преследует мужчин, носящих внушительный вес своего тела;
- Деструктивные изменения стоп;
- Ранее перенесенные болезни нижних конечностей (по данным анамнеза);
- Снижение остроты зрения или его потеря;
- Проблемы с почками, причиной которых стал диабет (особенное место в этом ряду принадлежит хроническому течению почечной недостаточности, дошедшей до терминальной фазы);
- Отдельное проживание от семьи, знакомых, когда пациент находится в некоторой изоляции;
- Избыточное потребление горячительных напитков или наличие такой вредной привычки, как курение;
- Возраст за 60, а для мужчин – и того раньше.
Кроме этого, к мерам, предупреждающим развитие диабетической стопы, относят:
- Обучение пациентов: диета, контроль за уровнем сахара, введение инсулина, физическая нагрузка, режим;
- Педантичный подход к подбору обуви, особенно, предназначенной для повседневного ношения. Своевременный заказ и изготовление ее в ортопедической мастерской;
- Систематическое наблюдение лечащего врача за самим больным и его ногами. Каждый раз, посещая доктора, но не реже 1 раза в полгода, больной сахарным диабетом должен предоставить ноги для осмотра, а врач обязан их осмотреть и вынести свой вердикт.
Особенности лечения
Проблема терапии осложнений сахарного диабета не решена в полной мере. Как и прежде, половину всех пациентов, которым проводят ампутации нижних конечностей, составляют диабетики. Лечить патологию начинают с ее причины – гипергликемии
Очень важно добиться компенсации сахарного диабета, поддерживая показатели глюкозы в пределах до 6 ммоль/л, а гликированного гемоглобина – до 6,5%
Программа терапии включает разгрузку больной конечности, что считается обязательным при любом типе осложнения, особенно после хирургического вмешательства. Подобные мероприятия направлены на уменьшение воспаления, отечности, предотвращения травматизации самой язвы. Происходит скорейшее заживление. Язвы, которые не заживали по несколько месяцев и даже лет, эпителизируются за 6 недель.
Постельный режим и костыли не эффективны в этом случае. Альтернатива – терапевтическая обувь, которую можно изготовить из медицинских материалов или в домашних условиях (например, из старых кроссовок). Особенность такой обуви заключается в том, что кончики пальцев или пятка остаются открытыми.
Медикаменты, используемые в лечении синдрома:
- препараты, улучшающие кровоснабжение;
- средства, снижающие показатели холестерина в крови;
- медикаменты, влияющие на состояние тонуса стенок сосудов.
Обработка трофических язв
В первую очередь удаляют натоптыш, который образовался по краям язвы. Его иссекают скальпелем и ножницами. При необходимости вскрывают абсцессы, максимально очищают некротические зоны.
Местная обработка следует правилу: «влажные дефекты нуждаются в увлажняющих повязках, а сухие – в сухих». Центр язвы, имеющей экссудат, обрабатывают Диоксидином, гипертоническим раствором, Мирамистином, Хлоргексидином. Частота обработки подбирается индивидуально (обычно 2 раза в сутки). Разрешают смазывать дефекты йодсодержащим раствором Повидон-йод, снаружи – противовоспалительными кремами и мазями (Ибупрофен, Гидрокортизон).
Препараты для обработки «мокрых» язвенных дефектов
Важно! 5% раствор йода, зеленка, раствор марганцовки не используются для обработки язвенных дефектов. Трофические язвы и некрозы с признаками инфекции лечат антибактериальными препаратами
Выбор средства проводится после бакпосева и уточнения чувствительности микроорганизмов к антибиотикам
Трофические язвы и некрозы с признаками инфекции лечат антибактериальными препаратами. Выбор средства проводится после бакпосева и уточнения чувствительности микроорганизмов к антибиотикам.
Оперативное лечение
Вмешательство хирургии при синдроме диабетической стопы имеет следующие показания:
- инфекционный процесс, угрожающий жизни пациента;
- воспаление костных элементов, остеоартрит;
- глубокий язвенный дефект;
- значительные дефекты после предыдущих операций;
- критическая ишемия, если отсутствуют противопоказания.
При таких состояниях требуется проведение ампутации. Высоту определяет оперирующий врач в зависимости от уровня жизнеспособных тканей, критичности состояния. Коррекция артериальной недостаточности проводится с помощью ангиохирургических вмешательств: баллонной ангиопластики, установления стента, шунтирования, эндартерэктомии.
Новшество в лечении
Кубинские врачи предложили инновационный метод терапии, который направлен на предотвращение прогрессирования патологии, снижение риска гангрены, ускорение процессов регенерации тканей и заживление дефектов. Кубинский препарат Эберпрот-П представлен рекомбинантным человеческим эпидермальным фактором роста здоровых клеток. Схема лечения подбирается индивидуально в каждом клиническом случае. К сожалению, приобрести это средство в открытом доступе на данный момент проблематично.
Эберпрот-П – инъекционное средство, используемое в терапии диабетической стопы
Народные средства
Использование лекарственных растений – один из вспомогательных методов лечения синдрома. Эффективность показало использование листьев и ягод черники. Необходимо ввести в ежедневный рацион ягоды (до 3 стаканов в сутки), а из листьев заваривают ароматный целебный чай.
Важно! Применение любого средства народной медицины требует проведения консультации с лечащим врачом.
Еще одно средство – листья лопуха. Из них делают компрессы, предварительно обработав стопу раствором Фурацилина и смазав небольшим количеством меда. Сверху фиксируют листья растения. Повторяют процедуру утром и вечером.
Промывание дефектов кожи проводят отваром из сухих плодов черемухи. Столовую ложку сырья заливают стаканом кипятка, доводят до кипения и на медленном огне проваривают 15 минут и процеживают. Раствор готов к использованию.
Причины и механизмы развития диабетической стопы
Характерной особенностью сахарного диабета является повышенный уровень глюкозы в крови. Гормон инсулин, который продуцируется поджелудочной железой, отвечает за нормальный уровень концентрации глюкозы в крови здорового человека, он является своеобразной ответной реакцией на повышение уровня глюкозы в крови. Инсулин повышает резистентность тканей организма относительно глюкозы, а также способствует активизации механизмов её утилизации. У заболевших сахарным диабетом нарушается механизм регуляции уровня глюкозы в крови посредством инсулина. К примеру, при сахарном диабете І-го типа происходит уменьшение общего количества инсулина, вырабатываемого поджелудочной железой, при II-м типе сахарного диабета снижается восприимчивость тканей относительно инсулина, поэтому даже его нормальное количество не может обеспечить снижение уровня глюкозы в крови.
Такая метаболическая дисфункция оказывает отрицательное влияние на организм в целом, с одной стороны развивается голодание тканей, так как они не могут переработать глюкозу без инсулина, а вторая отрицательная сторона заключается в избыточной аккумуляции глюкозы в крови, её просачивании в стенки сосудов и накоплении в межклеточной среде.
В человеческом организме связаны все виды обмена веществ, поэтому вскоре после дисфункции метаболизма глюкозы (углеводов), в цепную реакцию вступает метаболизм белков и жиров. В результате сбоя таких процессов происходит нарушение работы кровеносных сосудов, нервных окончаний, внутренних органов, это также является причиной развития осложнений, в том числе и синдрома диабетической стопы.
Характерной особенностью сахарного диабета является повышенный уровень глюкозы в крови. Гормон инсулин, который продуцируется поджелудочной железой, отвечает за нормальный уровень концентрации глюкозы в крови здорового человека, он является своеобразной ответной реакцией на повышение уровня глюкозы в крови. Инсулин повышает резистентность тканей организма относительно глюкозы, а также способствует активизации механизмов её утилизации. У заболевших сахарным диабетом нарушается механизм регуляции уровня глюкозы в крови посредством инсулина. К примеру, при сахарном диабете І-го типа происходит уменьшение общего количества инсулина, вырабатываемого поджелудочной железой, при II-м типе сахарного диабета снижается восприимчивость тканей относительно инсулина, поэтому даже его нормальное количество не может обеспечить снижение уровня глюкозы в крови.
Такая метаболическая дисфункция оказывает отрицательное влияние на организм в целом, с одной стороны развивается голодание тканей, так как они не могут переработать глюкозу без инсулина, а вторая отрицательная сторона заключается в избыточной аккумуляции глюкозы в крови, её просачивании в стенки сосудов и накоплении в межклеточной среде.
В человеческом организме связаны все виды обмена веществ, поэтому вскоре после дисфункции метаболизма глюкозы (углеводов), в цепную реакцию вступает метаболизм белков и жиров. В результате сбоя таких процессов происходит нарушение работы кровеносных сосудов, нервных окончаний, внутренних органов, это также является причиной развития осложнений, в том числе и синдрома диабетической стопы.
Рекомендации больным
Основные рекомендации больным содержат ответы на следующие вопросы:
Что делать всегда?
- строго контролировать уровень глюкозы в крови, вовремя консультироваться у своего эндокринолога;
- отказаться от курения;
- носить хлопчатобумажные или шерстяные носки (не синтетические), свободную кожаную обувь;
- ежедневно проводить гимнастику для стоп, ходить не менее 2 часов;
- лечить у дерматолога грибковые поражения ногтей (потемнение, расслоение ногтя);
- не реже 1 раза в год (а при наличии изменений — 1 раз в месяц) обследоваться в отделении диабетической стопы.
Что делать каждым вечером?
- внимательно осмотреть стопы, используя зеркало для осмотра плохо доступных участков (при плохом зрении нужно воспользоваться помощью родных);
- вымыть ноги теплой (ни в коем случае не горячей) водой с детским мылом или слаборозовым раствором перманганата калия;
- тщательно высушить кожу личным полотенцем, особенно межпальцевые промежутки (промокать, а не тереть);
- смазать кожу смягчающим (витаминизированным, бактерицидным) кремом тонким слоем;
- межпальцевые промежутки обработать водкой;
- если нужно, очень аккуратно постричь ногти, оставляя их не очень короткими, состригая ноготь прямо (при плохом зрении самостоятельно стричь ногти запрещено).
Чего не делать?
- не ходить босиком, особенно на улице, в местах общего пользования;
- не парить ноги, не мыть их горячей водой;
- не пользоваться грелками;
- не делать солевых ванночек;
- не пользоваться мазевыми повязками без назначения врача;
- не применять средства для размягчения мозолей;
- не пользоваться чужими носками, обувью, не посещать общую баню;
- не подходить близко к открытому огню и нагревательным приборам;
- не обрабатывать ноги, не стричь ногти самостоятельно при плохом зрении;
- не заниматься самостоятельным лечением. Самостоятельно не лечить мозоли, потертости, натоптыши, гиперкератозы, трещины.
Когда обращаться к специалисту?
- при развитии вросшего ногтя;
- при ушибах, потертостях, ожогах;
- при потемнении пальцев, появлении болей в икрах при ходьбе и в покое;
- при потере чувствительности стоп;
- при ранах любого размера и любой причины;
- при язвах и нагноениях;
- когда подошел срок, назначенный врачом отделения диабетической стопы, или возникли любые вопросы, касающиеся стоп.