Дыхательная недостаточность
Содержание:
Типы Рестриктивных заболеваний легких
Рестриктивные заболевания легких часто делятся на две группы в зависимости от того, является ли их причина внутренней или внешней.
Внутренние рестриктивные расстройства легких вызывают внутреннюю аномалию, обычно приводящую к воспалению и рубцеванию тканей легких.
- Виды заболеваний и состояний, связанных с врожденными рестриктивными заболеваниями легких, могут включать:
- пневмонию
- туберкулез
- саркоидоз
- идиопатический легочный фиброз
- интерстициальную болезнь легких
- рак легких
- фиброз, вызванный радиацией
- ревматоидный артрит
- младенческий и острый респираторный дистресс-синдром
- воспалительные заболевания кишечника (ВБК)
- красную волчанку
Внешние рестриктивные заболевания легких вызваны осложнениями с тканями или структурами вне легких, включая неврологические состояния. Внешние факторы, которые вызывают внешнее рестриктивное заболевание легких, часто связаны с ослабленными мышцами, поврежденными нервами или жесткостью тканей грудной стенки.
Виды заболеваний и состояний, связанных с внешними рестриктивными заболеваниями легких, могут включать:
- скопление избыточной жидкости между тканевыми слоями, окружающими легкие
- сколиоз, или скручивание позвоночника
- нервно-мышечные заболевания или состояния, такие как болезнь Лу Герига
- мышечный склероз и мышечная дистрофия
- ожирение
- миастения Гравис, или перемежающаяся Мышечная слабость
- злокачественные образования
- повреждение ребер, особенно переломы
- асцит, или вздутие живота, связанное с рубцеванием печени или раком
- паралич диафрагмы
- кифоз, или сгорбление верхней части спины
- диафрагмальная грыжа
- сердечная недостаточность
Способы диагностики
Бронхит не всегда требует специального подтверждения. При остром течении заболевания диагноз выставляют по клиническим симптомам. Часто это заболевание не требует подтверждения, методы диагностики являются малоинформативными. Хронический бронхит требует более достоверного подтверждения.
Пациенту с подозрением на острое воспаление дыхательных путей назначают рентгенографию легких и клинический анализ крови, позволяющие исключить пневмонию.
Справочно. На рентгенограмме при бронхите рисунок бронхиального дерева усилен, у некоторых пациентов наблюдаются эмфизематозные участки просветления в легких. Если в легких видна инфильтрация, значит у пациента пневмония. В общем анализе крови при бронхите чаще лейкоцитоз с лимфоцитозом, при пневмонии – с нейтрофилезом.
Эти данные являются неспецифическими, могут встречаться при других патологиях дыхательной системы. Наиболее информативна бронхоскопия – метод, позволяющий увидеть бронхиальное дерево изнутри, оценить состояние слизистой бронхов. Применяют бронхоскопию редко, поскольку метод является инвазивным и доставляет дискомфорт пациенту.
При хроническом обструктивном бронхите необходимо не только подтвердить наличие обструкции, но и исключить другую патологию. Для подтверждения хронического бронхита используют рентгенографию и клинический анализ крови.
Справочно. Изменения, характерные для бронхообструкции при этом выявляются чаще, чем при остром течении заболевания. Основной метод подтверждения диагноза – спирометрия.
Спирометрия – это исследование функции дыхательной системы. Пациенту предлагают сделать глубокий вдох и выдох, а затем подышать в обычном темпе в специальный прибор. Компьютерная программа оценивает его результаты и распечатывает их.
В ходе спирометрии определяются два параметра (ФЖЕЛ и ОФВ1) и производится расчет их соотношения. ФЖЕЛ – это то количество воздуха, которое человек сможет выдохнуть после полного вдоха. Этот параметр показывает насколько способна растягиваться легочная ткань (от этого зависит объем вдыхаемого воздуха, что влияет на обогащение крови кислородом).
ОФВ1 – это показатель скорости прохождения воздуха по бронхам. При обструкции, то есть при закупорке бронхов скорость, конечно же снижается.
Для оценки типа нарушения был выведен показатель, который называется Индекс Тиффно. Это отношение ОФВ1 к ФЖЕЛ.
При хроническом обструктивном бронхите наблюдается уменьшение объема форсированного выдоха за первую секунду (ОФВ1) менее 80% от нормы. Индекс Тиффно уменьшается (норма 0,7).
Внимание. Такие же изменения характерны для бронхиальной астмы, потому обязательным исследованием является проба с сальбутамолом.. Пациенту выполняют спирометрию, затем дают препарат и снова выполняют спирометрию
В том случае, если показатели увеличились на 15% и более, можно говорить об обратимой бронхообструкции. При этом подтверждается бронхиальная астма. Если показатели увеличились незначительно, остались без изменений или ухудшились – подтверждается обструктивный бронхит
Пациенту выполняют спирометрию, затем дают препарат и снова выполняют спирометрию. В том случае, если показатели увеличились на 15% и более, можно говорить об обратимой бронхообструкции. При этом подтверждается бронхиальная астма. Если показатели увеличились незначительно, остались без изменений или ухудшились – подтверждается обструктивный бронхит.
Спирометрия позволяет не только подтвердить диагноз, но и определить стадию заболевания.
Лечение
Лечение хронической обструктивной болезни легких комплексное, все действия направлены на снижение обострений и сопутствующих осложнений, улучшение качества дыхательной функции и замедление развития бронхообструкции. Если главной причиной развития ХОБЛ является табакокурение, в том числе пассивное, то обязательно следует распрощаться с этой пагубной привычкой или исключить контакт больного с сигаретным дымом.
Лечение включает в себя медикаментозную терапию и физиотерапию.
Медикаментозное лечение ХОБЛ
Препараты из группы бронходилататоров
Для облегчения состояния пациента, улучшения отхаркивания мокроты и ее разжижения, профилактики осложнений и лечения сопутствующих бактериальных инфекций назначают:
- бронходилататоры – препараты, которые расслабляют гладкую мускулатуру дыхательных путей и увеличивают просвет бронхов, за счет чего уменьшаются явления обструкции;
- муколитики – группа препаратов, которые способствуют разжижению вязкой мокроты и облегчают ее отхаркивание, цена этих препаратов может быть абсолютно разной, в зависимости от состава и производителя;
- ингаляционные глюкокортикостероиды – помогают быстро снять спазм дыхательных путей и облегчить дыхание (инструкция, прилагающаяся к ингалятору, подробно описывает, как правильно его использовать);
- антибиотики широкого спектра – назначают в форме таблеток или инъекций только в период осложнения или присоединения вторичной бактериальной флоры с выраженной интоксикацией организма.

Ингаляционное введение лекарства
Физиотерапевтическое лечение ХОБЛ
В период стихания обострений бронхо-легочных заболеваний с целью улучшения оттока слизи и восстановления полноценного дыхания пациентам показано санаторно-курортное лечение, где им проводят:
- массаж;
- оксигенотерапию;
- кислородные коктейли;
- электрофорез;
- дыхательную гимнастику и ЛФК.

ЛФК
На видео в этой статье подробнее рассказывается о методах лечения ХОБЛ, однако важно понимать, что все они действенны только в комплексном применении и выполнении всех рекомендаций врача. https://www.youtube.com/embed/I1ZPJNVjvIA
Массаж при заболеваниях дыхательных путей

Массаж при заболеваниях дыхательных путей
Отличие рестриктивной от обструктивной дыхательной недостаточности
Рестрикция дыхательных путей — это болезненное состояние, которое возникает по причине нарушения процесса полноценного раскрытия легких. При дыхательной недостаточности обструктивного типа происходит патологическое сужение просвета бронхов. Подобное состояние органов дыхания может возникнуть по причине наличия бронхиальной астмы или хронического бронхита.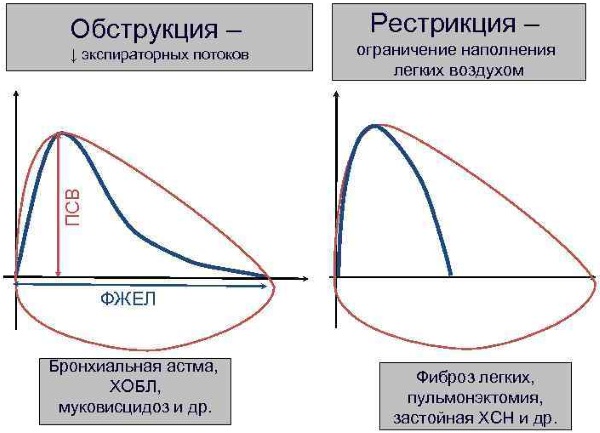
В тот же момент легочная ткань и мышцы, отвечающие за ее функциональность, являются полностью здоровыми. Обструкция характеризуется сокращением диаметра стенок верхних и нижних дыхательных путей.
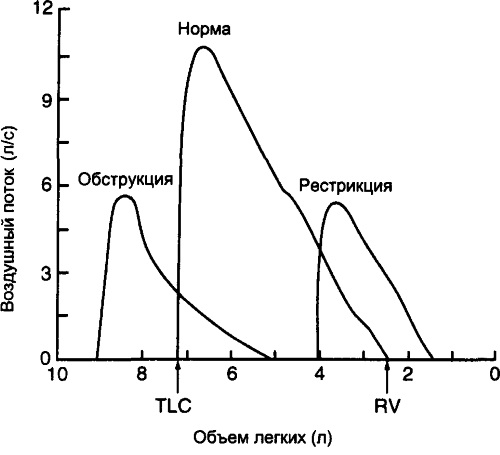 Рестрикция, обструкция дыхательных путей и норма
Рестрикция, обструкция дыхательных путей и норма
Рестрикция делает невозможным полноценное раскрытие легких с выполнением максимальной глубины вдоха. Это основное отличие двух патологических состояний организма, которые провоцируют дыхательную недостаточность.
Диагностика и медикаментозное лечение
Результаты рентгенограммы легких позволят диагностировать патологию
Диагностика заболевания всегда начинается с осмотра ребенка, прослушивания грудной клетки фонендоскопом, опроса родителей о питании и условиях, в которых живет ребенок. Чтобы назначить более узкое обследование, сначала проводится общая диагностика. Педиатр назначит анализ крови, чтобы определить присутствие воспалительного процесса в организме. Также назначается рентген грудной клетки, чтобы определить наличие новообразований и скопление жидкости в легких.
Обычно этих процедур достаточно для постановки диагноза. Однако если диагностика затруднена, назначается МРТ. МРТ легких – это довольно информативная процедура, но проводить ее маленькому ребенку сложно. Она требует полной неподвижности в течение получаса. В случае крайней необходимости процедура проводится под наркозом.
Медикаментозное лечение должен назначать педиатр. Оно включает в себя:
- Противовирусные препараты. Противовирусные препараты эффективны в самом начале болезни. Ребенку назначаются только те препараты, которые не подавляют выработку собственного иммунитета. Часто детям рекомендуют Эргоферон, Кагоцел, Анаферон, для маленьких детей- Виферон в свечах.
- Антибиотики. Антибактериальные препараты назначаются редко, так как чаще всего обструктивный бронхит протекает на фоне вирусной инфекции. Применение антибиотиков оправдано в том случае, если к бронхиту присоединилась пневмония.
- Антигистаминные препараты. Если обструктивный бронхит возник на фоне аллергии, назначают противоаллергические средства, которые блокируют рецепторы, снимают отек и спазм. Для ребенка рекомендуется Диазолин в детской дозировке, Супрастин, при длительной респираторной аллергии – Зодак в каплях.
Перед тем, как назначать лечение, необходимо определить природу заболевания, причину его возникновения. Анализы позволяет назначить эффективное лечение.
Нельзя давать ребенку муколитики и делать ингаляции. Все эти препараты направлены на разжижение мокроты и ее выведении из бронхов, в результате чего секреция желез усиливается, а количество слизи увеличивается. При обструкции бронхов это опасно.
Народные средства, диета, режим
Шалфей с молоком рекомендуется пить при приступах сильного кашля
Любое народное средство нужно обсуждать с педиатром. Отказываться от медикаментозного лечения в пользу народных рецептов не рекомендуется.
Травы и различные средства тоже могут обладать побочными эффектами. При аллергическом обструктивном бронхите любая трава может спровоцировать сильнейший приступ астмы.
Среди народных методов лечения обструктивного бронхита у ребенка выделяют:
Черная редька с медом
Это средство обладает отхаркивающим эффектом, поэтому его нужно применять с осторожностью. Сам мед может вызвать аллергию, и эффект лекарства будет обратным
Если врач разрешил применение этого средства, черную редьку нужно вырезать в виде чаши, залить туда мед и оставить на ночь. Давать ребенку по ложке 2 раза в день.
Настой мандариновой цедры. Это средство повышает иммунитет и снимает приступ кашля, но у некоторых детей может быть сильная аллергия на цитрусовые. Чтобы приготовить лекарство, нужно разделить цедру на 2 части. Одну прокипятить в воде, снять с огня и добавить вторую часть, после чего настаивать в течение 2 часов.
Шалфей с молоком. Это давно известное средство, которое помогает снять сильный приступ кашля. Шалфей добавляют в молоко и кипятят, после чего настаивают еще в течение часа под закрытой крышкой. При отсутствии аллергии перед употреблением в лекарство можно добавить ложку меда.
Из видео можно узнать основные признаки бронхита у детей:
Не менее важно соблюдать режим и следить за питанием ребенка. Необходимо обеспечить малышу отдых, постельный режим
Физическую активность необходимо ограничивать, так как она ведет к приступу одышки.
Прогулки при обструктивном бронхите рекомендованы. Свежий воздух благоприятно влияет на детское здоровье. Можно гулять по 1-1,5 ч, ребенка нужно одевать по погоде.
Рекомендуется давать ребенку больше овощей и фруктов в виде пюре. Также ребенку нужно больше пить: сладкий чай, чистую воду, морсы и соки в количестве, допустимом в данном возрасте. Не рекомендуется давать маленькому ребенку мед, так как он является сильным аллергеном.
Диагностика
На приёме у специалиста, врач выслушивает жалобы и проводит осмотр. Далее могут быть назначены такие диагностические мероприятия:
Общий анализ крови
Например, в случае развития пневмонии, будут обнаружены такие изменения показателей крови: увеличение эритроцитов (вследствие обезвоживания при тяжёлом течении), повышение лейкоцитов, повышение СОЭ. При пневмонии, вызванной бактериями, понижается количество лимфоцитов.
Рентгенография
Один из наиболее распространённых методов диагностики, который помогает выявить такие заболевания: пневмония, рак легких, плеврит, бронхит и др. Преимущества данного метода – отсутствие специальной подготовки, доступность. Недостатки – невысокая информативность сравнительно с некоторыми другими методами (КТ, МРТ).
Метод спирометрии
Также оцениваются динамические показатели: минутный объем дыхания (сокр. МОД), частота дыхания (сокр. ЧД), объем форсированного выдоха за 1 секунду (сокр. ОФВ1), дыхательный ритм (сокр. ДР), максимальная вентиляция лёгких (сокр. МВЛ) и др.
Основными задачами и целями использования данного диагностического метода являются: проведение оценки динамики заболевания, уточнение степени тяжести и состояния лёгочной ткани, подтверждение (опровержение) эффективности назначенной терапии.
КТ
Это наиболее точный диагностический метод, при помощи которого можно оценить состояние дыхательной системы (лёгких, бронхов, трахеи). Недостатком процедуры КТ является высокая стоимость, поэтому её не каждый может себе позволить.
Бронхография
Помогает более детально оценить состояние бронхов, определить наличие новообразований, каверн в лёгких. Назначение процедуры оправдано, так как рестриктивные нарушения могут возникать также в результате воздействия туберкулёза (для выявления туберкулёза может быть назначена флюорография) и онкологии.
Пневмотахометрия
Может проводиться для выявления пневмосклероза. Помогает оценить: МАХ скорость воздуха, индекс Тиффно, среднюю и пиковую скорость выдоха, жизненную ёмкость легких. Данный метод противопоказан при тяжёлых нарушениях дыхания.
Лечение хронической обструктивной болезни легких
Пока нет эффективного лекарства от ХОБЛ. Тем не менее, лечение может помочь вам во многих отношениях. По данным Национального института сердца, легких и крови, цели лечения включают в себя облегчение симптомов, замедление развития болезни, улучшение вашей способности оставаться активным, предотвращение и лечение осложнений, и улучшение общего состояния здоровья. Пациента могут направить к пульмонологу — врачу, который специализируется на заболеваниях легких — для разработки плана лечения. В зависимости от вашего индивидуального случая, образа жизни, подходы к лечению могут включать следующее:
Отказ от курения. Нужно обязательно бросить курить, если вы еще этого не сделали
Это наиболее важное изменение образа жизни. Ваш доктор может порекомендовать методы прекращения курения.
Физическая активность
Упражнения или активность на уровне, который вы можете переносить, помогает поддерживать дыхание, работу мышц и улучшает общее самочувствие.
Бронходилататорные ингаляторы. Расслабляя мышцы вокруг дыхательных путей, длинные или короткодействующее бронхолитические лекарства помогают облегчить дыхание. Комбинированное лечение может включать еще и ингаляционные стероиды для уменьшения воспаления дыхательных путей.
Вакцины против гриппа и пневмонии. Рекомендуемые для большинства пожилых людей, эти прививки особенно важны при ХОБЛ, который повышает риск развития респираторных инфекций и осложнений.
Легочная реабилитация. Реабилитация больных — это структурированная программа под руководством медицинских работников, которая может включать в себя занятия физическими упражнениями, тренинги по лечению заболеваний и психологическое консультирование.
Диетологическое консультирование и диетологическое сопровождение. Специалист диетолог может работать с вами для соблюдения здорового питания. Может возникнуть недоедание и нежелательная потеря веса, так как дыхание теперь требует больше энергии, а затрудненное дыхание затрудняет прием пищи.
Лечение обострений ХОБЛ. Даже во время лечения симптомы могут ухудшаться в течение нескольких дней или недель. Эти периоды, называемые обострением ХОБЛ, требуют незамедлительного внимания для предотвращения легочной недостаточности. Респираторные инфекции, загрязнение воздуха и отдельные триггеры могут привести к обострениям. Могут потребоваться дополнительные лекарства, такие как антибиотики или стероиды, дополнительный кислород или госпитализация.
Инъекции белка алфа-1-антитрипсина. Некоторые люди с наследственным типом ХОБЛ, у которых очень низкий уровень в крови фермента альфа-1-антитрипсина, могут извлечь выгоду из регулярного лечения.
Кислородная терапия. В случае тяжелой ХОБЛ использование небольшого портативного кислородного баллона может помочь вам лучше дышать, быть более активным и защитить свои органы от повреждений, связанных с нехваткой кислорода. Через носовые катетеры или маску для лица вы получаете дополнительный кислород периодически, большую часть дня или постоянно.
Хирургия
Для людей, у которых тяжелые симптомы ХОБЛ не реагируют на лекарства, хирургическое вмешательство, такое как следующие операции, могут быть вариантом лечения:
- Буллэктомия, при которой большие, обструктивные воздушные пространства (так называемые буллами) удаляются из легких.
- Операция по уменьшению объема легких, при которой поврежденная ткань легких удаляется.
- Пересадка легких, при которой поврежденное легкое удаляется и заменяется здоровым легким от донора.
Важно
Тип лечения, который вы получите, зависит не только от симптомов и степени тяжести вашей ХОБЛ, но также от ваших предпочтений и того, что определит ваш врач, и что будет работать лучше для вас.
ХОБЛ может оказать серьезное и всестороннее воздействие на ваше здоровье и качество жизни. Изменения образа жизни, медицинское и хирургическое лечение может помочь вам справиться с этим заболеванием, уменьшая количество госпитализаций и сохраняя максимальную активность.
Алена Парецкая, врач, медицинский обозреватель
724 просмотров всего, 3 просмотров сегодня
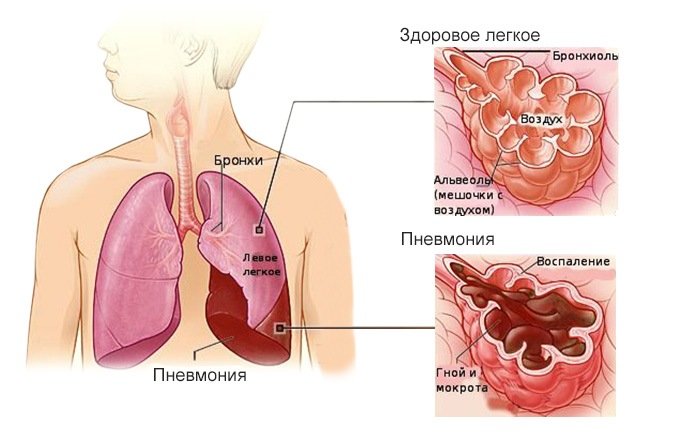
Как устроена дыхательная система
Дыхательная система состоит из дыхательных путей и легких. Поступление кислорода к клеткам организма происходит путем его переноса в альвеолы легких, а потом в кровь.
Альвеолы – структурная часть легких. Они представляют собой тонкостенные пузырьки диаметром 0,2мм, оплетенные сетью капилляров. В легких содержится около 500 миллионов альвеол. Через капилляры кислород попадает в кровь и разносится по всем системам организма. И так же через капилляры продукт жизнедеятельности – углекислый газ, доставляется из организма в альвеолы.
Нижние дыхательные пути – это трахея и бронхи. На вдохе по ним в легкие с воздухом транспортируется кислород, а на выдохе выводится углекислый газ.
Бронхи – парный орган, который ответвляется от трахеи к правому и левому легкому. Они представляют собой разветвленную сеть трубочек, которые заполняют весь объем легких. Тоненькие кончики бронхов заканчиваются множеством альвеол.
Кроме транспортной функции у бронхов есть еще одна важная – защитная. Воздух, проходя по ним, согревается, обеззараживается и фильтруется.
Защитная функция работает благодаря строению эпителия внутренних стенок бронхов и бактерицидному слизистому секрету, который продуцируется в бронхах.
Причины внелегочной формы рестриктивных расстройств следующие:
1.
Большие плевральные выпоты, гемо-,
пневмоторакс. Накопление жидкости или
воздуха в плевральной полости вызывает
компрессию легочной ткани и ограничивает
ее растяжение.
2.
Чрезмерное окостенение реберных хрящей
и малая подвижность связочно-суставного
аппарата грудной клетки.
3.
Механические ограничения подвижности
грудной клетки (синдром длительного
сдавления: сдавление землей, тяжелыми
предметами при катастрофах).
Для
рестриктивного типа нарушений характерно
поверхностное дыхание — уменьшение
глубины вдоха с увеличением частоты
дыхания за счет укороченного выдоха. В
механизме имеет значение раздражение
ирритантных и юкстакапиллярных рецепторов
легких, а также рецепторов плевры.
При
рестриктивных нарушениях отмечается:
уменьшение ООЛ, ЖЕЛ и других легочных
объемов и емкостей.
Наибольшую
значимость в диагностике рестриктивных
расстройств имеет уменьшение ЖЕЛ, ибо
непосредственно характеризует пределы
возможного расправления легких.
Диагностика и лечение
Для диагностики, помимо лабораторных исследований, применяется тест легочной функции — с его помощью измеряется объем вдыхаемого и выдыхаемого воздуха. Тест выявляет наличие и степень развития обструктивных или рестриктивных болезней легких.
1
Рентген в МедикСити
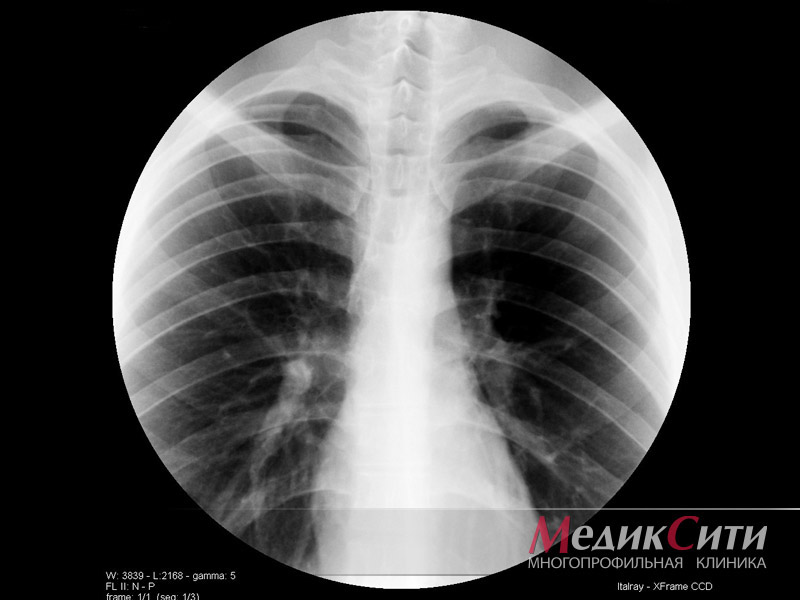
2
Рентген в МедикСити
3
Рентген в МедикСити
Также применяются рентгенологическое исследование или компьютерная томография груди. При необходимости проводится бронхоскопия, позволяющая рассмотреть дыхательные пути изнутри и взять образец ткани для исследования.
Для лечения обструктивных болезней легких применяются бронхорасширяющие препараты, назначение которых — раскрыть суженные дыхательные пути. Препарат подбирается индивидуально врачом-пульмонологом на основании проведенных исследований.
Для купирования возможных при данных заболеваниях воспалительных процессов (стенки дыхательных путей отекают и покрываются слизью) используются ингаляционные или оральные кортикостероиды.
Рекомендуются специальная лечебная физкультура и в некоторых случаях кислородная терапия.
В тяжелых случаях в качестве единственно возможного метода лечения может рассматриваться трансплантация легких.
Для лечения большинства причин рестриктивных болезней легких существует не так много препаратов. Применяются лекарства, подавляющие иммунную систему (напр., кортикостероиды).
Некоторым пациентам может требоваться кислородная терапия, а также искусственное дыхание.
Пациентам с ожирением рекомендуется снижение веса.
Мы рекомендуем обратиться к специалисту при первых же симптомах легочных заболеваний! Наш врач-пульмонолог поможет Вам достичь контроля над Вашим состоянием, решить проблему затрудненного дыхания при любых пульмонологических заболеваниях.
Симптомы острой дыхательной недостаточности
Различают острую и хроническую дыхательную недостаточность. Острая дыхательная недостаточность развивается в течение нескольких минут или часов и может представлять непосредственную угрозу жизни больного, требуя проведения неотложной интенсивной терапии. Для больных с острой дыхательной недостаточностью характерны самые яркие симптомы.
Слизистая оболочка характеризует выраженность патологического процесса. При расстройствах внешнего дыхания снижается количество оксигемоглобина и, соответственно, увеличивается процент восстановленного гемоглобина. Артериальная кровь становится «венозной» (темной); кожа, слизистая приобретают сине-фиолетового цвета (цианоз). Сначала синеют губы, ногтевые ложа, кончики ушей, затем лицо и другие участки тела. У больных с анемиями, при уровне гемоглобина ниже 60 г / л кожа остается бледной даже при выраженной дыхательной недостаточности. При отравлении цианистыми соединениями или угарным газом кожа, ногтевые ложа и слизистая оболочка приобретают ярко-розового цвета, хотя у больных — выраженная гипоксия. Важным признаком нарушения дыхания с накоплением в крови углекислоты (гиперкапния) выступает повышенная влажность кожи. При выраженной острой дыхательной недостаточности, угрожающей жизни больного, кожа приобретает землистый цвет, холодная на ощупь и покрыта клейким потом.
Расстройства внешнего дыхания — наиболее характерные признаки дыхательной недостаточности. У таких больных может наблюдаться:
- полная остановка дыхания (апноэ);
- редкое дыхание, <12 в минуту (брадипноэ);
- учащенное дыхание, > 20 в минуту (тахипноэ);
- поверхностное дыхание (дыхательный объем — менее 5 мл в пересчете на 1 кг массы тела);
- дыхательная «анархия» (нерегулярное дыхание с паузами и неодинаковой амплитудой дыхательных движений);
- патологические типы дыхания:
а) дыхание Чейн-Стокса (периоды апноэ сменяются хаотическим частым дыханием),
б) дыхание Биота (чередование периодов апноэ и частого дыхания одинаковой амплитуды),
затрудненное дыхание (слышное на расстоянии, с нарушением соотношения фазы вдоха и выдоха, с активным сокращением вспомогательных дыхательных мышц:
а) инспираторная одышка (затруднен вдох) — у больных резко удлиняется вдох, при этом втягиваются межреберные промежутки, яремная и подключичные ямки,
б) экспираторная одышка (затруднен выдох) — при таких состояниях больные с усилиями выдыхают воздух; выдох становится удлиненным, шумным, слышным на расстоянии, грудная клетка максимально расширяется, набирает бочкообразной формы.
Сердечно-сосудистая система при расстройствах внешнего дыхания сначала реагирует компенсаторной гипердинамией. У больных увеличивается минутный объем крови, частота сердечных сокращений, возрастает систолическое и диастолическое артериальное давление. В тканях организма ускоряется кровоток, что позволяет более эффективно обеспечивать поставки клеткам КИСЛОРОДА и выведения из тканей углекислого газа. Однако по мере нарастания гипоксии наблюдается падение тонуса сосудов, угнетение сердечной мышцы. Артериальное давление снижается до критического уровня, нарушается деятельность сердца и при неэффективном лечении дыхательной недостаточности кровообращение останавливается.
Признаки угрожающих состояний, которые требуют немедленного проведения искусственной вентиляции легких (ИВЛ):
• апноэ;
• отсутствие сознания (кома), судороги;
• серо-синюшная окраска холодной кожи, покрытой клейким потом;
• замедление дыхания (<6 в минуту) или учащение его (более 40 в минуту) при нормальной температуре тела, что сопровождается значительным снижением альвеолярной вентиляции легких;
• чрезмерная экскурсия грудной клетки, сокращение различных групп мышц, не подкрепленные ростом вентиляции;
• появление патологических типов дыхания;
• снижение гемодинамических показателей до критических цифр (систолическое артериальное давление до 60 мм рт.ст.), грубые нарушения сердечного ритма;
• снижение РаО2 до 60 мм рт.ст. или рост РаСО2 более 60 мм рт.ст.
Диагностика
Врач обычно выполняет или заказывает тест легочной функции для оценки общей емкости легких (TLC) или общего количества воздуха, которое легкие принимают, когда человек вдыхает. Общая емкость легких обычно снижается при рестриктивном заболевании легких.
Другие тесты могут быть необходимы для полной диагностики и обеспечения правильного плана лечения. Конкретные используемые тесты обычно определяются тем, является ли предполагаемая причина рестриктивного заболевания легких внутренней или внешней.
Обычно используемые тесты для рестриктивных заболеваний легких включают в себя:
- Тест форсированной емкости легких (ФЖЕЛ), который включает вдох и наполнение легких как можно большим количеством воздуха, а затем выдох с максимально возможной силой. ФЖЕЛ лиц с рестриктивными заболеваниями легких обычно снижается. Значение ФЖЕЛ меньше или равно 80 процентам от ожидаемого может быть признаком рестриктивного заболевания.
- Объем форсированного выдоха за 1 секунду (ОФВ1): тест, который измеряет количество выдыхаемого воздуха в течение первой секунды теста ФВК. Большинство людей выдыхают около трех четвертей воздуха, вдыхаемого в течение этого начального периода выдоха. При рестриктивном заболевании, поскольку ФЖЕЛ обычно снижается, ОФВ1 будет ниже, пропорционально.
- FEVI к тесту отношения FVC, который сравнивает количество воздуха, выдыхаемого в течение первой секунды выдоха (FEV1) к общему количеству воздуха, выдыхаемого во время теста FVC. Это соотношение часто бывает нормальным или даже повышенным у лиц с рестриктивными заболеваниями легких.
- Рентген грудной клетки, который создает изображения всей области грудной клетки и легких для оценки.
- Компьютерная томография (КТ)
- Бронхоскопия, при которой гибкая трубка с камерой вводится через нос или рот в дыхательные пути легкого для обследования.