Какие прививки в 3 месяца делают младенцам
Содержание:
Почему важно вакцинировать детей?
Вакцинация нужна, чтобы защитить ребенка от опасных заболеваний, которые могут стать причиной тяжелых осложнений, инвалидности или даже смерти. Так, полиомиелит грозит параличом, корь — энцефалитом, пневмококковая инфекция — пневмонией и менингитом. Многие родители, принимая решение о вакцинации, опасаются поствакцинальных осложнений, но они встречаются гораздо реже тяжелых последствий заболеваний, от которых прививают малышей. Не говоря уже о медикаментозной нагрузке на печень, почки и другие внутренние органы в процессе лечения от вакциноуправляемых инфекций.
Эффективных средств лечения некоторых инфекций и вовсе не существует. В отношении других болезней существующее лечение может оказаться неэффективным (возбудители с каждым годом все активнее вырабатывают устойчивость к антибиотикам), и ребенок может пострадать. Выполнение обязательных прививок – самая надежная профилактика подобных трагедий.
Младенца первых месяцев жизни защищают от инфекций антитела мамы, полученные через плаценту и с молоком при грудном вскармливании, но этой защиты недостаточно и со временем она ослабевает. Проведение вакцинации детей помогает уберечь их от опасных заболеваний. Даже если малыш растет в благополучной среде, риск заражения опасными инфекциями сохраняется. Полностью контролировать все его контакты, исключить нахождение с другими людьми в помещениях и передачу возбудителей не удастся.
Важно! В России вакцины от основных заболеваний бесплатны. Детям они вводятся по определенному графику – национальному календарю вакцинации
Полный курс вакцинопрофилактики позволяет сформировать иммунитет от двенадцати наиболее опасных инфекционных заболеваний. Вакцинацию детей проводят под обязательным врачебным контролем с учетом ряда условий: состояния здоровья, противопоказаний, наличия аллергии. Это позволяет исключить риск осложнений и сформировать устойчивый иммунитет.
Отказываться от прививок не стоит еще и потому, что это влечет за собой ряд ограничений:
- в случае угрозы эпидемии школы и детские сады могут отказать в посещении непривитым детям. Если карантины вводятся последовательно по разным поводам, а инкубационные периоды заболеваний продолжительны, срок изоляции может составить до нескольких месяцев. Нарушение карантина для малыша, который не прошел вакцинацию, опасно повышенным риском заражения;
- ребенок, не получивший вакцину против полиомиелита, должен быть отделен от детей, привитых оральной полиовакциной, на 60 дней (живой вакцинный вирус полиомиелита может передаваться от ребенка к ребенку и крайне редко способен вызывать симптомы болезни, если ребенок не получил до этого инактивированную вакцину);
- ребенку без обязательных прививок может быть запрещен въезд в некоторые страны.
Последствия отказа от вакцинации могут аукнуться и во взрослом возрасте. При приеме на работу, связанную с риском заражения, или в организации, которые контролируют здоровье сотрудников, соискатель не пройдет медкомиссию.
Дополнительный аргумент в пользу вакцинации — формирование коллективного иммунитета. Если не менее 80-95% населения привито, инфекция не может распространяться, а значит, риск заболеть снижается для каждого, включая тех, кто не может пройти вакцинацию из-за противопоказаний (рис. 2).
Рисунок 2. Как формируется коллективный иммунитет. А — вакцинированных людей нет, и инфекция поражает почти всех. В — Вакцинированных людей мало, заболевают почти все непривитые. С — вакцинированных людей много, инфекция плохо распространяется. Источник
Ложные противопоказания к проведению профилактических прививок:
Помимо инфекций, при которых оправдана отсрочка вакцинации до выздоровления, существует большой спектр состояний (таких как перинатальная энцефалопатия, аллергия, анемия), которые являются основными неоправданными причинами задержек проведения вакцинации.
- Острое заболевание легкой степени тяжести, без температуры.
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиотиков широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз «дисбактериоз» не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от «нормы» не является поводом для отмены или отсрочки прививки).
- Перинатальная энцефалопатия — собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогрессирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления — являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты.
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спреем или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные, сердечные, противоаллергические препараты), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом после стрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
- Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок: Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полиомиелитной вакцины используют инактивированную и новорожденного дополнительно обследуют до введения ему БЦЖ).
Надеюсь, эта статья поможет родителям определиться в решения вопроса, прививать или нет своего ребенка, ведь его здоровье в Ваших руках.
Вакцинация по датам
Ребёнку не просто делают прививки в какой-то случайной последовательности и по неопределённому расписанию – важно делать это умным образом. За многие годы медицинских исследований было выявлено оптимальное расписание, которое позволяет добиться наилучшего результата. Если придерживаться предлагаемых дат, можно достичь того, что все основные опасные и негативные заболевания обойдут ребёнка стороной
Если придерживаться предлагаемых дат, можно достичь того, что все основные опасные и негативные заболевания обойдут ребёнка стороной.
Необходимый график, которого нужно придерживаться, делая прививки вроде АКДС, обязательно опишут врачи, но всё же не будет лишним знать его лично. Рассмотрим конкретный его промежуток, а именно, какие делают каждому ребёнку прививки в 4 месяца, в 5 месяцев и 6 месяцев. Хотя в этот период малыш и является ещё совсем юным, всё же он уже больше не грудничок, а потому можно позволить делать более сложные прививки. Но какие? Рассмотрим, какие именно прививки можно делать в данном промежутке.
От каких инфекций малыша прививают в три месяца?
Национальный календарь ребенку в возрасте трех месяцев предусматривает проведение первой вакцинации от коклюша, дифтерии, столбняка и полиомиелита. А детям из группы риска прививают еще и защиту от гемофильной инфекции.
Коклюш – это инфекционное заболевание, которое чаще возникает именно в детском возрасте. И для детей коклюш очень опасен.
Возбудителем является палочка – Bordetella pertussis. Это бактерия палочковидной формы. Передается от человека к человеку воздушно-капельным путем.
Заболевание характеризуется поражением дыхательной системы. При этом страдают верхние дыхательные пути — трахея, бронхи. Сопровождается болезнь сильным, изматывающим, спазматическим кашлем в виде приступов.
Особую опасность эта инфекция представляет для детей раннего возраста. Ведь при коклюше кашель настолько сильный, что во время приступа у грудничков возможна остановка дыхания.
Дифтерия — это опасная инфекция, поражающая на начальном этапе развития болезни дыхательные пути.
Вызывается дифтерия также бактерией — дифтерийной палочкой из группы коринебактерий. В дальнейшем токсины дифтерийной палочки распространяются по организму и атакуют различные внутренние органы.
Наиболее опасна дифтерия для сердца, так как сильно поражает сердечную мышцу. Вызывает при этом миокардит и нарушения ритма сердца. В свою очередь, это может привести к остановке сердечной деятельности.
Поражение нервной системы проявляется нарушениями зрения, глотания, речи.
Инфекция часто заканчивается летальным исходом.
Столбняк является смертельно опасной инфекцией. Столбнячная бацилла, или столбнячная палочка (тоже бактерия) может обитать в почве, пыли, соленой и пресной воде, на поверхности предметов. Вообще может обитать в самых разных местах, которые загрязнены частичками почвы.
Заражение чаще происходит при попадании почвы, содержащей столбнячную палочку, на рану, царапину или ожоговую поверхность на коже. Наиболее опасны глубокие раны, проколы, рваные раны, укусы животных. Ведь для размножения возбудителя столбняка в ране необходимым условием является отсутствие кислорода.
Чем глубже рана, тем с большей вероятностью в ее глубине создастся бескислородная среда, благоприятная для развития столбнячной палочки.
Характеризуется заболевание поражением нервной системы. Проявляется в виде генерализированных судорог и спазма мышц. Отсюда и название болезни — столбняк. Из-за спазма и судорог человек теряет возможность произвольно двигаться, фиксируется в вынужденной позе.
Особенную опасность представляет спазм дыхательных мышц, что приводит к остановке дыхания.
Кстати, от столбняка прививаются не только маленькие дети. Взрослые люди, особенно имеющие контакт с почвой (а мы все в большей или меньшей степени имеем такой контакт), должны на протяжении всей жизни с определенной периодичностью прививаться от столбняка. Принимать меры после заражения уже будет поздно.
Полиомиелит – вирусная инфекция с преимущественным поражением центральной нервной системы. Поражается при этом серое вещество спинного мозга. Протекает с тяжелыми паралитическими осложнениями (парезы и параличи). В результате происходит стопроцентная инвалидизация больного.
Вовремя сделанная прививка полностью защищает от заражения.
Гемофильная или Hib-инфекция – инфекция, провоцирующая у детей гнойный менингит, отит (воспаление среднего уха), гайморит, эндокардит, остеомиелит, различные заболевания дыхательных путей (воспаление надгортанника – эпиглоттит, пневмонию, бронхит) и другие.
Дети в возрасте до 5 лет очень восприимчивы к этой инфекции. Более 90% больных Hib-инфекцией относятся именно к этой категории. Такая высокая опасность заболевания обусловлена у детей не только отсутствием иммунитета, но и анатомо-физиологическими особенностями детских дыхательных путей.
К группе повышенного риска заболевания гемофильной инфекцией относятся дети с иммунодефицитными и онкологическими заболеваниями. Также в эту группу стоит отнести детей, родившихся от ВИЧ-инфицированных матерей и проживающих в доме ребенка или интернате.
Виды вакцинации
Вакцинация против вируса гепатита А бывает активной и пассивной. В первом случае вводится вакцина, во втором – готовые антитела (иммуноглобулины, полученные от переболевшего человека). Основное их отличие состоит в продолжительности действия.
Пассивная
Пассивный способ вакцинации заключается во введении сывороточного иммуноглобулина, обеспечивает быструю иммунизацию. Проводится детям:
- контактным, общавшимся с заболевшим человеком (рекомендуемая доза составляет 0,02 мл/кг, прививку делают не позже, чем через 2 недели после контакта);
- выезжающим в эпидемиологически опасные местности (вводится в высокой дозе – 0,6 мл/кг, при этом нужно предварительно убедиться в отсутствии антител в крови).
Сывороточный иммуноглобулин можно применять даже для вакцинации грудных детей
В инструкции указано, что вакцина с иммуноглобулином обеспечивает защиту на 3–4 месяца. Вводить ее можно не более 4-х раз на протяжении жизни, но не ранее, чем через 12 месяцев после предыдущей прививки.
Если прививка сделана до контакта с больным пациентом, привитому обеспечена 100 % защита от вируса. При проведении прививки после контакта отмечается снижение эффекта. Так, если вакцину ввести через 6 дней после контакта, защита составит 80–90 %.
Людям, страдающим аллергией, введение иммуноглобулина противопоказано.
Активная
Активная вакцинация проводится препаратами, содержащими инактивированный вирус, который не может передаваться другим людям или спровоцировать заболевание у ребенка.
Вид вводимой вакцины подбирается с учетом возраста малыша:
- для детей старше года – Хаврикс (Великобритания);
- детям старше 2-х лет – Аваксим (Франция) или Вакта (Америка);
- ребятам с 3-х лет – ГЕП-А-ИН-ВАК (Россия).
Вакцина Хаврикс выпускается отдельно для взрослых (дозировка 1440 единиц) и для детей (доза 720 единиц)
Схема вакцинации для разных прививок отличается. Прививку ГЕП-А-ИН-ВАК вводят трижды по графику:
- после трехлетнего возраста;
- через месяц после предыдущей вакцинации;
- через полгода после второй прививки.
Остальные вакцины вводятся дважды с перерывом от полугода до полутора лет, поскольку после однократного введения прививки иммунитет формируется через 1–2 недели, сохраняется около 1,5 лет. При повторном проведении вакцинации от гепатита А иммунная защита сохраняется на протяжении 20 лет.
Инкубационный период при гепатите А
У детей с тяжелыми иммунными нарушениями введения вакцины по стандартному графику может оказаться недостаточно для формирования стойкого иммунитета. В этом случае может потребоваться введение дополнительных доз препарата (рассчитываются врачом).
Куда ставят прививку, также зависит от возраста прививаемого ребенка. Малышам до 1,5 лет прививка делается внутримышечно в верхнюю треть бедра, более взрослым детям – в плечо (дельтовидную мышцу). Если ребенок страдает заболеванием крови, препарат вводится подкожно.
Вакцины против гепатита А не обеспечивают защиту от других видов вирусных гепатитов. Исключение составляет вакцина Твинрикс – комбинированное средство для формирования иммунитета от возбудителей гепатитов А и В.
Правила вакцинации
Вакцину ставят малышу еще в роддоме. Самая первая вакцинация — от гепатита В — делается в первые сутки. На третьи сутки, если ребенок здоров, его прививают от туберкулеза. Следующая вакцинация осуществляется только в возрасте 7 лет. Условием для этого являются ежегодные отрицательные пробы Манту. Если же проба Манту положительна, это означает, что ребенок проконтактировал с микобактерией туберкулеза. Прививать малыша в таком случае нельзя.
Место, куда ставят прививку малышу, только одно — верхняя треть левого плеча снаружи. Сама вакцина — это порошок, который нужно развести раствором натрия хлорида. Инъекцию ставят внутрикожно при помощи инсулинового шприца. Делать инъекцию может только обученный специалист — врач или медсестра. Следующая профилактическая прививка возможна только через полтора месяца. Если прививка по каким-либо причинам не была проведена в родильном доме, ее делают в поликлинике по месту жительства. Перед вакцинированием делают пробу Манту.
Как выбрать вакцину
В прививочном кабинете поликлиники детей вакцинируют отечественными препаратами и бесплатно. Участковый педиатр может порекомендовать и выписать импортный дорогостоящий аналог. Такой вариант возможен, если у малыша снижен иммунитет, есть опасения значительных негативных реакций, а также по просьбе родителя.

Импортные препараты (вакцины) последнего поколения можно приобрести по рецепту врача или обратиться в платный прививочный центр с направлением и сданными анализами.
Препарат АКДС выпускается различными фармацевтическими компаниями и имеет отличительные особенности. Например, отечественная вакцина вырабатывается на основе солей ртути, что повышает токсичность средства. Оптимальным вариантом считается прививка с помощью препарата «Пентаксим«, который не вызывает побочных реакций и легко переносится малышами. Один укол позволяет выработать в организме сразу пять видов антител, что для детей наименее травматично.
Календарь прививок для детей до 3 лет
Все имеющиеся в распоряжении современных медиков вакцины можно условно разделить на обязательные и дополнительные (необязательные). Первые прописаны в Национальном календаре и относятся к числу процедур, пренебрегать прохождением которых доктора не рекомендуют. Дополнительные прививки относят к числу добровольных. Их действие направлено на формирование у ребенка иммунитета против менее распространенных инфекций.
По этой причине делают подобные прививки или по желанию родителей, или в случае острой необходимости (например, если планируется путешествие ребенка вместе с родителями в страну, где наблюдаются частые вспышки эпидемий определенного заболевания).
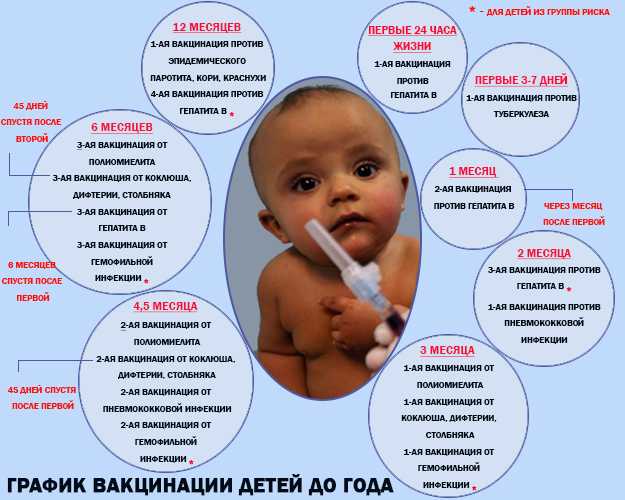
План вакцинации малышей с рождения до года по месяцам
В первый год жизни крохе, иммунитет которого еще только начал формироваться, делают максимальное количество прививок. Таким образом, к возрасту 1 года организм малыша уже успевает сформировать стойкую способность сопротивляться многим возбудителям инфекционных заболеваний.
Если расписать график вакцинации в период до 1 года по месяцам, получится следующее:
- первые 24 часа жизни – вакцинация против вирусного гепатита В;
- 3-7 день жизни – прививка против туберкулеза (БЦЖ-М);
- 1 месяц – вторая ревакцинация против вирусного гепатита В;
- 2 месяца – третья ревакцинация против вирусного гепатита В;
- 3 месяца – первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита и гемофильной инфекции (АКДС);
- 5 месяца – вторая вакцинация против дифтерии, коклюша, столбняка, полиомиелита и гемофильной инфекции (АКДС);
- 6 месяцев – третья вакцинация против дифтерии, коклюша, столбняка, полиомиелита и гемофильной инфекции (АКДС) и третья вакцинация против вирусного гепатита В;
- 1 год – вакцинация против краснухи, кори и эпидемического паротита, а также четвертая вакцинация против вирусного гепатита В.
Данный график используется только в отношении здоровых детей, родители которых согласны на проведение иммунизации.
Какие прививки делают детям до 2 лет: таблица
После достижения ребенком годовалого возраста происходит снижение интенсивности процесса иммунизации. По этой причине в период от 1 до 2 лет ребенку делают всего 2 прививки.
Прививки детям в возрасте от 1 до 2 лет:
| Возраст | Название прививки и вакцины |
| 12 месяцев | Вакцинация против краснухи, кори и эпидемического паротита. Четвертая вакцинация против вирусного гепатита В |
| 18 месяцев | Первая ревакцинация против коклюша, столбняка, дифтерии и полиомиелита (АКДС) |
| Ревакцинация против гемофильной инфекции |
Расписание проведения иммунизации до трех лет
В период от рождения до двух лет ребенку делают стандартный набор прививок, полный список которых представлен в предыдущих разделах.
В возрасте 20 месяцев к данному набору медицинских мероприятий добавляют вторую ревакцинацию против полиомиелита. При желании родители могут отказаться от прививки.
В данном случае потребуется подписание письменного отказа, который впоследствии вкладывают в медицинскую карту ребенка. Наличие данной бумаги подразумевает полную остановку процесса иммунизации.
Индивидуальный график прививок
Как бы вы ни старались строго придерживаться этого календаря, всё равно у вашего малыша может получиться свой индивидуальный график вакцинации. Иногда детки болеют простудными заболеваниями или страдают какими-либо аллергическими проявлениями.
В этих случаях сроки прививок приходится переносить. Общеизвестно, что нельзя проводить вакцинацию, если малыш болен, иначе могут возникнуть осложнения. После болезни необходимо подождать 3–4 недели. На то¸ что малышей прививают в индивидуальном порядке, могут влиять и перебои с поставкой вакцин в некоторые медицинские учреждения.
Отклонения от календаря возможны при соблюдении ряда общих правил: например, нельзя делать прививки раньше рекомендованного срока; БЦЖ в двухмесячном возрасте делается только после пробы Манту; необходимо строго соблюдать временные интервалы между прививками и т. п.
Противопоказания к вакцинации делятся на:
- Истинные — те, которые перечислены в инструкциях к применяемым вакцинам, а также в руководящих документах (международных рекомендациях и приказах). Связаны такие противопоказания с определёнными компонентами вакцин;
- Ложные — противопоказания, авторство которых принадлежит родителям маленьких пациентов и некоторым врачам. Как правило, формулируются такие противопоказания примерно так: «он такой маленький, такой болезненный», «если в семье были реакции на вакцину, значит, будут и у него», «раз часто болеет, значит понижен иммунитет» и т. д.
Примеры истинных противопоказаний:
- При аллергических реакциях на дрожжевое тесто возможны противопоказания к прививке от гепатита В, при аллергии на антибиотики — от краснухи, полиомиелита и кори; при аллергии на яйца — от гриппа и кори;
- Прививка БЦЖ противопоказана недоношенным деткам;
- При неврологических заболеваниях — судорогах, эпилепсии противопоказана прививка АКДС-вакциной, а конкретно — её коклюшным компонентом;
- При тяжёлых нарушениях иммунитета, онкозаболеваниях, тяжёлых формах анемий противопоказаны многие прививки;
- В дооперационный и послеоперационный период прививки делать нельзя.
Противопоказания
Прежде чем узнать о сроках вакцинации, родителям нужно ознакомиться с факторами, которые являются причинами не прививать малыша вообще или в течение некоторого периода.
- Препятствием для введения любой вакцины является неблагоприятная реакция на введение этого препарата в прошлом (была сильная побочная реакция или появились осложнения).
- Также никакие вакцины нельзя вводить при иммунодефицитах, злокачественных образованиях и снижении функции иммунной системы под действием лекарств.
- Противопоказанием для введения БЦЖ являются низкий вес ребенка при рождении (меньше 2 кг).
- Прививку АКДС не ставят при прогрессирующих болезнях нервной системы и наличии судорожного синдрома в прошлом.
- Вакцины против кори, , а также краснухи нельзя вводить при аллергии на аминогликозиды.
- Если у ребенка имеется аллергия на яичный белок, ему нельзя вводить препараты против краснухи, кори, гриппа, паротита.
- Вакцинировать от гепатита В нельзя при аллергии на пекарские дрожжи.

Побочные эффекты АКДС
Вопреки распространенному мнению, осложнения после АКДС возникают крайне редко. Детям вакцину вводят в ножку в районе бедра. В этом месте может возникать покраснение и отек. Если уплотнение превышает три сантиметра, беспокоит, зудит, увеличивается в размерах, можно использовать противоаллергические гели или кремы. Их наносят местно на уплотнение.
Боль в ножке может сохраняться до двух суток. Но возникает она вовсе не из-за действия столбнячного компонента, а из-за болевого синдрома после введения иглы. Ребенок может прихрамывать на эту ножку, щадить ее. Эта реакция нормальна и краткосрочна.
Не считаются отклонением от нормы:
- повышение температуры до 39,5, но терпеть ее не нужно, рекомендуется дать малышу жаропонижающее;
- капризы;
- снижение аппетита;
- беспокойный сон.
В этих случаях ребенку нужно обеспечить покой, не кормить насильно, чаще предлагать жидкость. Активность стоит ограничить, а занятия спортом отложить на три дня. Если же малыш бодр и хорошо перенес прививку, можно не отменять ежедневные прогулки и даже купание. Мочить место укола в течение суток нежелательно. Поэтому принимать ванну или плавать в бассейне не стоит, а вот принять душ перед сном можно.
По словам Мадины Абдулаевой, температура после АКДС и другие побочные реакции, как правило, проходят в течение трех-пяти дней. Обращаться к врачу при этом не нужно, такие реакции не представляют опасности для здоровья ребенка.
Помощь врача потребуется, если реакция на АКДС выражена сильно: температура поднялась выше 40 градусов или возникли судороги. В этих случаях нужно вызвать скорую или приехать с ребенком в приемное отделение детской больницы.