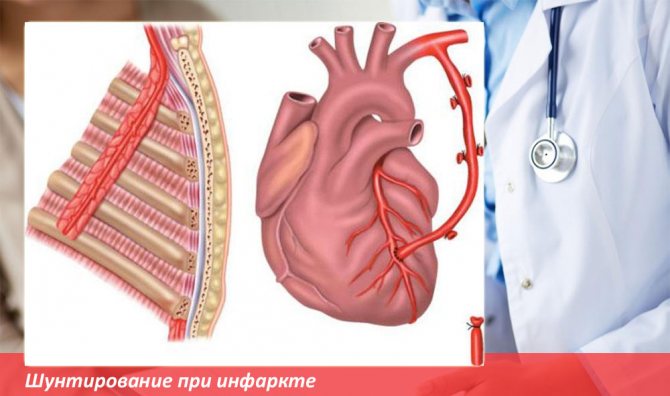
Почему причиной смерти становится постинфарктный кардиосклероз и возможно ли избежать фатальных последствий
Содержание:
Особенности клинических проявлений
Симптомы атеросклеротического постинфарктного кардиосклероза во многом зависят от того, в каком месте органа находится очаг, и до какой степени он распространен в сердечной мышце. При больших площадях рубцово-соединительных тканей остается мало функционирующих мышц миокарда. Это приводит к сбою сердечных функций, недостаточности сердца и появлению аритмии. Для болезни характерны такие проявления:
При развитии патологии первое, на что больной обращает внимание, это одышка. Она с каждым разом становится все заметнее и мешает больному нормально жить
Затем появляется тахикардия. Больной с такими патологиями не может заниматься физическим трудом, при малейшей нагрузке он начинает задыхаться. Со временем одышка появляется и в состоянии покоя в лежачем положении. Больной вынужден садиться или вставать, чтобы унять свое дыхание. В ночное время происходят приступы сердечной астмы, что заставляет человеку просыпаться и вставать. Для того чтобы отдышаться и прийти в себя, больному необходимо до 20 минут.
Если во время такого состояния у человека повышается артериальное давление, это грозит развитием острой недостаточности левого желудочка с отеком легких. Также такой синдром может возникнуть во время приступа стенокардии, но при этом может не быть боли, характерной таким приступам.
Если у больного присутствует недостаточность правого желудочка, у него появляются отеки на ногах, в плевральной полости может начать собираться жидкость и развиться водянка сердца. Визуально может наблюдаться цианоз лица и конечностей, набухание вен на шее, увеличение печени.
Даже при самых малых очагах постинфарктного кардиосклероза возникает нарушение сердечного ритма и внутренней электропроводимости, если патология затрагивает проводящую систему миокарда. Поэтому у больных с такой патологией часто наблюдается неровный пульс, неправильная работа желудочков, когда они сокращаются преждевременно или запаздывают, различные блокады, мешающие нормальной циркуляции крови. Одно из самых опасных состояний — когда сердце начинает учащенно биться, в то время как импульсы от предсердий полностью заблокированы.
Если развивается хроническая аневризма левого желудочка, значительно повышается риск возникновения тромбов и закупорки вен, что может привести к разрыву расширенного аневризмой отдела сосудов и смерти больного.
Клиника
Тяжесть поражений миокарда непосредственно влияет на выраженность заболевания. Значение имеет не только размеры рубцов, но и их локализация. Клиническая картина часто совпадает с признаками осложнений:
- сердечная недостаточность – у пациентов наблюдаются отеки, тяжелое, затрудненное дыхание, снижение активности;
- сердечная астма – сопровождается одышкой в ночное время;
- спонтанная стенокардия – боли в сердце, которые становятся ощутимыми при физическом, эмоциональном напряжении;
- гидроторакс – в пораженной области пациент ощущает тяжесть, усиливается одышка;
- акроцианоз – некоторые участки тела синеют из-за нарушенного кровообращения.
Симптомами постинфарктного кардиосклероза в случае тяжелой клиники являются:
- болевые ощущения в сердце;
- затрудненное дыхание;
- нарушение ритма;
- выраженная усталость, слабость;
- ощущение тяжести в ногах на фоне отека тканей.
Заболевание, поразившее правую часть сердца, сопровождается такими признаками:
- увеличение размеров печени;
- болевые ощущения в правом подреберье;
- скопление жидкости в брюшине, перикарде и плевральной полости;
- посинение носа, конечностей;
- набухание, пульсирование вен на шее.
Приведенная клиническая картина наблюдается даже при небольших размерах пораженного участка.
Факт!
Нарушения сердечного ритма могут серьезно угрожать жизни пациента.
В случаях, когда поражен левый желудочек органа отмечается такая клиническая картина:
- кашель с выделением мокроты с вкраплениями крови;
- одышка, которая усиливается при переходе в горизонтальное положение;
- непереносимость физических нагрузок;
- отек бронхов.
Симптомы могут дополняться приступами сердечной астмы. Состояние пациента улучшается, если он займет вертикальное положение.
Возможные осложнения
Постинфарктный кардиосклероз нередко сопровождается осложнениями разной степени тяжести. По времени возникновения различают:
- острые (первые 3 дня);
- подострые (3-14 дней);
- отсроченные последствия (более 14 дней).
| Острые | Подострые | Отсроченные |
|---|---|---|
|
|
|
Лучший способ профилактики осложнений – дисциплинированный прием препаратов, соблюдение рекомендаций врача, регулярные медицинские осмотры.
Постинфарктный кардиосклероз
Постинфарктный кардиосклероз – это болезнь, которая может развиваться после перенесенного инфаркта. Врачи рассматривают его как отдельное заболевание и чаще диагностируют уже после завершения процесса рубцевания.
Признаки постинфарктного кардиосклероза
Это заболевание может развиваться некоторое время бессимптомно. При диффузном кардиосклерозе происходит равномерное отмирание поверхности сердечной мышцы. Различают несколько постинфарктного кардиосклероза форм:
- мелкоочаговый;
- крупноочаговый.
К основным признакам недуга можно отнести следующее:
- снижение активности и работоспособности;
- увеличение сердцебиения;
- затрудненное дыхание;
- боль в области сердца;
- отек легких;
- сердечный ритм прослушивается со значительными перебоями;
- признаки сердечной недостаточности ;
- отеки конечностей.
Очень важно обращать внимание на такое проявление организма, как одышка. Именно ее появление может стать первым звонком, говорящим о появлении и развитии заболевания. На начальной стадии она появляется только при физических нагрузках, но впоследствии может присутствовать и в состоянии покоя
На начальной стадии она появляется только при физических нагрузках, но впоследствии может присутствовать и в состоянии покоя
Могут возникать и отеки, которые приводят к набуханию вен на верхней части шеи. Стоит запомнить, что при появлении постоянных болей в груди следует немедленно обратиться к врачу
На начальной стадии она появляется только при физических нагрузках, но впоследствии может присутствовать и в состоянии покоя. Могут возникать и отеки, которые приводят к набуханию вен на верхней части шеи. Стоит запомнить, что при появлении постоянных болей в груди следует немедленно обратиться к врачу.
Лечение постинфарктного кардиосклероза
Перед тем как приступить к лечению, врач должен назначить диагностику. Очень часто постинфарктный кардиосклероз выявляют на ЭКГ. Хотя в идеале диагноз могут поставить только после полного осмотра и сдачи анализов. Диагностика включает в себя:
- электрокардиограмму;
- эхокардиографию;
- исследование коронарных сосудов;
- МРТ сердца.
Постинфарктный кардиосклероз может стать причиной смерти без должного и квалифицированного лечения. Оно должно быть направлено на:
- ликвидацию недостаточности кровообращения;
- нарушения ритма и проводимости;
- улучшение и нормализацию свертываемости крови и липидного обмена.
В связи с тем, что лекарственные препараты могут вызывать привыкание, а также снижение иммунитета и появление других заболеваний, они используются в комплексе с поддерживающими витаминными средствами и физиотерапией. А вот прием лекарственных трав может снижать токсичность синтетических препаратов, что является очень важным в период реабилитации. Поэтому многие специалисты рекомендуют использовать как медикаментозные препараты, так и народные средства. Последним пунктом в тактике лечения является хирургическое вмешательство.
Причины заболевания
Основной и единственной причиной развития постинфарктного кардиосклероза всегда является инфаркт миокарда. Это острое состояние, в процессе которого нарушается кровоснабжение сердца в результате обструкции коронарных сосудов.
Вызвать внезапную закупорку коронарных сосудов могут:
- дефекты сосудистой стенки на фоне продолжительной гипертензии или диабета;
- наличие крупных атеросклеротических бляшек;
- флотирующий, а впоследствии мигрирующий тромб;
- функциональные дефекты ЦНС, провоцирующие резкий сосудистый спазм.
В результате сосудистого спазма возникает гипоксия и определенный сегмент миокарда не получает питания. Если ситуация затягивается, через 4-6 часов происходит отмирание кардиомиоцитов, формируется область будущего рубца.
Кардиологи знают, что инфаркты редко протекают без последующих осложнений и значительно сокращают продолжительность жизни.
К факторам риска по развитию инфаркта и последующего кардиосклероза относятся:
- Возраст после 45 лет.
- Мужской пол.
- Артериальная гипертензия.
- Ожирение.
- Алкоголизм.
- Курение.
- Низкая физическая активность.
- Высокий уровень стрессов.
- Постменопауза у женщин.
- Длительное течение ИБС.
В большинстве случаев причины возникновения ИМ можно устранить. Однако осознание своих поведенческих ошибок и пагубных пристрастий нередко приходит к человеку слишком поздно, уже после перенесенного заболевания.
Постинфарктный кардиосклероз как причина смерти
В последнее время очень частой причиной смерти является постинфарктный кардиосклероз.
Обусловлено это широкой распространенностью ишемической болезни сердца, отсутствием рациональной терапии основного заболевания и эффективных профилактических мероприятий против осложнений кардиальной патологии.
Основные аспекты формирования диагноза
Постинфарктный кардиосклероз (ПИКС) – последствие перенесенного крупноочагового повреждения миокарда с формированием зоны некроза (мертвой ткани), последующим замещением этих участков волокнами из соединительной ткани. Как иногда объясняют врачи, это «шрам» на сердце.
Сформировавшиеся участки не способны к сокращению, возбуждению и проведению нервного импульса. Они не поддерживают нормальное функционирование сердечной мышцы, что находит отражение в клинических симптомах, диагностических признаках.
https://youtube.com/watch?v=UhZYPDPEg2E
Таким образом, для формирования постинфарктного кардиосклероза необходимо 3 условия:
- Наличие у больного ишемической болезни сердца.
- Перенесенный острый крупноочаговый инфаркт миокарда любой локализации. Мелкоочаговый вариант патологии не сопровождается некрозом участка сердечной мышцы.
- Перестройка поврежденных участков с формированием грубых соединительнотканных структур.
Бывают случаи, что ПИКС становится первым признаком атеросклеротического поражения коронарных артерий. Выявляется он в таких ситуациях случайно при обследовании по поводу другого заболевания, либо посмертно.
Сроком формирования постинфарктного кардиосклероза в современной медицине принято считать 29 день с момента острого повреждения сердечной мышцы (с 1 дня инфаркта миокарда). До этого времени не происходит разрастания соединительнотканных волокон и реорганизации участков некроза.
Варианты терапии
Вылечить данную патологию не представляется возможным. Поэтому целью проводимой терапии служат:
- профилактика внезапной сердечной смерти;
- предупреждение угрожающих жизни аритмий;
- препятствие формированию ишемической кардиомиопатии;
- контроль за артериальным давлением и частотой сердечных сокращений;
- улучшение качества жизни пациентов;
- увеличение выживаемости больных.
Такие цели достигаются путем назначения целого комплекса мероприятий, включающих:
- немедикаментозный компонент;
- консервативную терапию;
- оперативное лечение.
К первому пункту относятся общие рекомендации по ведению здорового образа жизни, отказу от сигарет и алкоголя.
Медикаментозный блок составляет применение следующих групп препаратов:
- бета-адреноблокаторов: Метопролол, Карведилол, Бисопролол;
- ингибиторов АПФ: Лизиноприл, Эналаприл;
- сартанов: Валсартана;
- антиаритмических средств: Кордарон, Соталол;
- диуретиков: Диувер, Фуросемид, Лазикс;
- антагонисты минералококтикоидных гормонов: Верошпирон, Спиронолактон, Инспра;
- гиполипидемические лекарства: Аторвастатин, Розувастатин;
- дезагреганты: Аспирин Кардио, Кардиомагнил, Ацетилсалициловая кислота, Плавикс, Лопирел, Зилт;
- антигипоксанты: Предуктал МВ, Предизин;
- омега-3-полиненасыщенные жирные кислоты: Омакор.
Необходимую схему лечения подбирает лечащий врач.
Оперативное вмешательство показано при неэффективности консервативных мер и прогрессирующих грубых изменениях в миокарде.
Осложнения
ПИКС, провоцируя тяжелые последствия, становится частой причиной смерти. К ним относят:
- ишемическую кардиомиопатию;
- повторный инфаркт миокарда «по рубцу»;
- желудочковая тахикардия;
- нарушения проводимости по типу атриовентрикулярной блокады;
- отек легких и острая левожелудочковая недостаточность;
- внезапная сердечная смерть.
При несвоевременно оказанной неотложной помощи любое из перечисленных состояний ведет к летальному исходу.
Такие больные всегда находятся в реанимационных блоках или палатах интенсивной терапии при кардиологических отделениях.
Профилактика
Специфических мер предотвращения развития ПИКС и его осложнений не существует. Вся профилактика сводится к строгому соблюдению всех врачебных назначений и динамическому контролю. Однако даже при самой рационально подобранной схеме лечения случаются летальные исходы.
Таким образом, причиной смерти при кардиосклерозе постинфарктном может служить любое его осложнение. Эффективного лечения и специфической профилактики не существует. Выявить патологию можно лишь при прохождении инструментального обследования, что уменьшает истинные цифры распространенности болезни. Все это свидетельствует о серьезной опасности этой проблемы.
Варианты терапии
Вылечить данную патологию не представляется возможным. Поэтому целью проводимой терапии служат:
- профилактика внезапной сердечной смерти;
- предупреждение угрожающих жизни аритмий;
- препятствие формированию ишемической кардиомиопатии;
- контроль за артериальным давлением и частотой сердечных сокращений;
- улучшение качества жизни пациентов;
- увеличение выживаемости больных.
Такие цели достигаются путем назначения целого комплекса мероприятий, включающих:
- немедикаментозный компонент;
- консервативную терапию;
- оперативное лечение.
К первому пункту относятся общие рекомендации по ведению здорового образа жизни, отказу от сигарет и алкоголя.
Медикаментозный блок составляет применение следующих групп препаратов:
- бета-адреноблокаторов: Метопролол, Карведилол, Бисопролол;
- ингибиторов АПФ: Лизиноприл, Эналаприл;
- сартанов: Валсартана;
- антиаритмических средств: Кордарон, Соталол;
- диуретиков: Диувер, Фуросемид, Лазикс;
- антагонисты минералококтикоидных гормонов: Верошпирон, Спиронолактон, Инспра;
- гиполипидемические лекарства: Аторвастатин, Розувастатин;
- дезагреганты: Аспирин Кардио, Кардиомагнил, Ацетилсалициловая кислота, Плавикс, Лопирел, Зилт;
- антигипоксанты: Предуктал МВ, Предизин;
- омега-3-полиненасыщенные жирные кислоты: Омакор.
Необходимую схему лечения подбирает лечащий врач.
Оперативное вмешательство показано при неэффективности консервативных мер и прогрессирующих грубых изменениях в миокарде.
Фитотерапия
Правильное сочетание фитотерапии с синтетическими препаратами позволяет снизить дозы лекарственных трав в 8—12 раз, а синтетических препаратов — до 6 раз.
Кардиотонические лекарственные травы обязательны для приема, так как в результате выраженного атеросклероза коронарных артерий и после перенесенных инфарктов миокарда тонус сердечной мышцы снижается, а сила сердечных сокращений падает — развиваются сердечная недостаточность, нарушение сердечного ритма (Ю. И. Коршикова и соавт., 1998 и др.).
В сбор входят боярышник:
- кроваво-красный (плоды и цветки),
- трава пустырника пятилопастного,
- корень аралии маньчжурской.
Кроме трав, по схеме назначаются сердечные гликозиды с сильным кардиотоническим действием, в основном препараты наперстянки (пурпурной, ржавой и шерстистой) в таблетках или инъекциях. Отмечено, что в сочетании со сбором лекарственных трав эти препараты лучше переносятся.
Они снижают спазм коронарных сосудов, в результате чего улучшается коронарное кровообращение.
В сборы входят:
- корни валерианы,
- цветки бессмертника песчаного,
- календулы лекарственной и лист мяты перечной.
Растения с противосклеротическим (улучшающим липидный обмен) действием, способствующие выведению из организма холестерина и других липидов: лист березы белой, цветки бессмертника песчаного, боярышника кроваво-красного, трава душицы обыкновенной, трава тысячелистника.
Из растений с антигипоксантными свойствами можно рекомендовать в сбор:
- календулу лекарственную,
- липу сердцевидную,
- боярышник кроваво-красный,
- донник лекарственный,
- хвощ полевой.
Все перечисленные растения содержат флавоноиды, силантраны и другие биологически активные вещества, повышающие устойчивость организма к кислородному голоданию, которое отрицательно влияет на ткани и органы, прежде всего на миокард. Перечисленные лекарственные травы повышают также активность синтетических препаратов.
Обязательно в сбор должны входить травы, которые регулируют водно-солевой баланс в организме (обычно это те, которые используют для снижения артериального давления и для лечения недостаточности кровообращения).
Такие, как фуросемид, гипотиазид, урегит, например, способствуют выведению из организма ионов калия, магния — элементов, необходимых для полноценной сердечной деятельности, кроме того, со временем вызывают привыкание и потребность в увеличении дозировки.
Лекарственные растения лишены этих недостатков, поэтому при тяжелых отеках (анасарка) применяют комбинацию из синтетических препаратов, солей калия, магния и лекарственных мочегонных трав, например листьев и почек березы повислой, травы хвоща полевого. При снятии отеков дозу и кратность приема синтетических препаратов снижают, а прием фитопрепаратов продолжают.
Для лечения постинфарктного кардиосклероза рекомендуют сбор со следующими фармакотерапевтическими свойствами: антиатеросклеротическое, антиангинальное, сосудорасширяющее, мочегонное, содержащее калий, тонизирующее сердечнососудистую систему, регулирующее сердечную деятельность, корректирующее метаболизм, антиоксидантного действия.
Диагностика
Диагноз постинфарктный кардиосклероз может поставить только кардиолог, на основании изучения результатов инструментальных обследований. Однако первый этап диагностических мероприятий включает в себя работу клинициста с пациентом, а именно:
- ознакомление с историей болезни;
- сбор и анализ анамнеза жизни больного – для выявления факторов, которые в значительной степени повышают вероятность развития осложнений недуга;
- тщательный физикальный осмотр – обязательно должен включать в себя прослушивание пациента при помощи фонендоскопа, для определения ЧСС, пальпацию зоны под правыми рёбрами и изучение состояния кожного покрова;
- детальный опрос – для установления степени выраженности клинических признаков, что укажет на уровень тяжести протекания недуга.
Инструментальная диагностика предполагает осуществление:
- рентгенографии грудины;
- УЗИ сердца;
- ЭКГ и ЭхоКГ;
- ритмокардиографии;
- коронарографии;
- нагрузочных проб, таких как велоэргометрия и тредмил-тест;
- суточного монитора ЭКГ;
- ПЭТ;
- вентрикулографии.
Лабораторные исследования в диагностировании подобного заболевания не участвуют, поскольку не показывают никакие отклонения или незначительные изменения.
Основные аспекты формирования диагноза
Постинфарктный кардиосклероз (ПИКС) – последствие перенесенного крупноочагового повреждения миокарда с формированием зоны некроза (мертвой ткани), последующим замещением этих участков волокнами из соединительной ткани. Как иногда объясняют врачи, это «шрам» на сердце.
Сформировавшиеся участки не способны к сокращению, возбуждению и проведению нервного импульса. Они не поддерживают нормальное функционирование сердечной мышцы, что находит отражение в клинических симптомах, диагностических признаках.
Таким образом, для формирования постинфарктного кардиосклероза необходимо 3 условия:
- Наличие у больного ишемической болезни сердца.
- Перенесенный острый крупноочаговый инфаркт миокарда любой локализации. Мелкоочаговый вариант патологии не сопровождается некрозом участка сердечной мышцы.
- Перестройка поврежденных участков с формированием грубых соединительнотканных структур.
Бывают случаи, что ПИКС становится первым признаком атеросклеротического поражения коронарных артерий. Выявляется он в таких ситуациях случайно при обследовании по поводу другого заболевания, либо посмертно.
Сроком формирования постинфарктного кардиосклероза в современной медицине принято считать 29 день с момента острого повреждения сердечной мышцы (с 1 дня инфаркта миокарда). До этого времени не происходит разрастания соединительнотканных волокон и реорганизации участков некроза.
Уникальных симптомов, свойственных кардиосклерозу, не существует. Длительное время патология может не проявлять себя и протекать бессимптомно.
Однако при тщательном расспросе больные предъявляют следующие жалобы:
- тяжесть в левой половине грудной клетки;
- боли в области сердца сжимающего характера, возникающие и усиливающиеся при физической перегрузке, стрессе, купирующиеся после приема нитратов;
- одышка чаще носит постоянный характер;
- высокий пульс;
- ощущение неправильного биения сердца, чувство замирания при очередных сокращениях;
- слабость, утомляемость;
- низкая работоспособность;
- отсутствие выносливости при физических усилиях;
- повышение или понижение величин артериального давления;
- отечность.
Данные симптомы у каждого пациента имеют свою степень выраженности. Они не определяют диагноз, а лишь указывают на тяжесть состояния.
Классификация
Кардиосклероз классифицируют по причинам, которые будут перечислены и описаны ниже в соответствующем разделе, по интенсивности процесса и по локализации. В зависимости от классификации меняется течение болезни, поражаются разные функции сердца.
По интенсивности и локализации выделяют:
- очаговый кардиосклероз;
- диффузный кардиосклероз (тотальный);
- с поражением клапанного аппарата сердца.
Очаговый кардиосклероз
Очаговое поражение сердечной мышцы наблюдается после перенесённого инфаркта миокарда. Реже очаговый кардиосклероз формируется после локализованного миокардита. Характерно чёткое ограничение очага поражения в виде рубцовой ткани, которую окружают здоровые кардиомиоциты, способные полноценно выполнять все свои функции.
Факторы, влияющие на тяжесть заболевания:
- Глубина поражения. Определяется типом перенесённого инфаркта миокарда. При поверхностном поражении повреждаются только внешние слои стенки, и после формирования рубца под ним остается полноценно функционирующий мышечный слой. При трансмуральном поражении некроз поражает всю толщу мышцы. Рубец формируется от перикарда и до полости камеры сердца. Этот вариант считается наиболее опасным, т.к. при нём высок риск развития такого грозного осложнения, как аневризма сердца.
- Размеры очага. Чем больше площадь поражения миокарда, тем выраженнее симптоматика и хуже прогноз для пациента. Выделяют мелкоочаговый и крупноочаговый кардиосклероз. Одиночные мелкие включения рубцовой ткани могут не давать абсолютно никаких симптомов и не влиять на работу сердца и самочувствие пациента. Крупноочаговый кардиосклероз чреват для пациента последствиями и осложнениями.
-
Локализация очага. В зависимости от расположения очага определяют опасные и не опасные. Расположение небольшого участка соединительной ткани в межжелудочковой перегородке или в стенке предсердия считается неопасным. Такие рубцы не влияют на основную работу сердца. Поражение левого желудочка, который выполняют основную насосную функцию, считается опасным.
Количество очагов. Иногда диагностируется сразу несколько небольших очагов рубцовой ткани. В данном случае риск осложнений прямо пропорционален их числу. - Состояние проводящей системы. Соединительная ткань не только не обладает нужной эластичностью, в сравнении с мышечными клетками, но и неспособна проводить импульсы с нужной скоростью. Если рубцовая ткань затронула проводящую систему сердца, то это чревато развитием аритмий и различных блокад. Даже если в процессе сокращения отстаёт всего одна стенка камеры сердца, снижается фракция выброса – основной показатель сократительной способности сердца.
Из вышеописанного следует, что присутствие даже небольших очагов кардиосклероза может привести к негативным последствиям. Требуется своевременная и грамотная диагностика повреждений миокарда для подбора соответствующей тактики лечения.
Диффузный кардиосклероз
Соединительная ткань скапливается в сердечной мышце повсеместно и равномерно, что затрудняет выделение определённых очагов поражения. Диффузный кардиосклероз чаще всего встречается после токсических, аллергических и инфекционных миокардитов, а также при ишемической болезни сердца.
Диффузный кардиосклероз
Характерно чередование нормальных мышечных волокон и соединительной ткани, что не даёт сердечной мышце полноценно сокращаться и выполнять свою функцию. Стенки сердца теряют свою эластичность, плохо расслабляются после сокращения и плохо растягиваются при наполнении кровью. Такие нарушения часто относят к рестриктивной (сдавливающей) кардиомиопатии.
Кардиосклероз с поражением клапанного аппарата
Крайне редко склероз поражает клапанный аппарат сердца. Клапаны вовлекаются в процесс при ревматологических и системных заболеваниях.
Виды поражения клапанов:
- Клапанная недостаточность. Характерно неполное закрытия и смыкание створок, что затрудняет выброс крови в нужном направлении. Через неполноценно функционирующий клапан кровь возвращается назад, что снижает объём перекачиваемой крови и ведет к развитию сердечной недостаточности. При кардиосклерозе клапанная недостаточность формируется из-за деформации створок клапана.
- Стеноз клапана. Из-за разрастания соединительной ткани просвет клапана сужается. Кровь не поступает в достаточном объёме через суженное отверстие. Давление в полости сердца повышается, что ведет к серьёзным структурным изменениям. Наблюдается утолщение миокарда (гипертрофия), как компенсаторная реакция организма.
При кардиосклерозе клапанный аппарат сердца поражается только при диффузном процессе, который вовлекает эндокард.