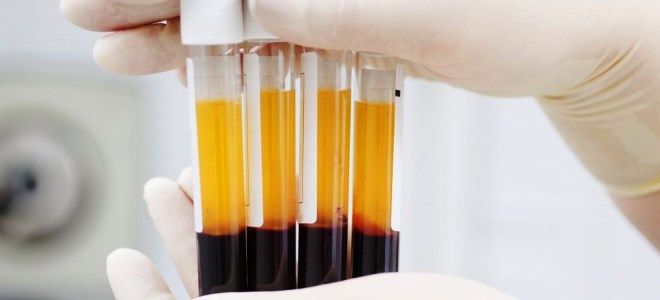
Жидкая часть крови человека — плазма
Содержание:
Польза сдачи плазмы для организма человека
В медицине активно используют переливание. Как правило, среди показаний к процедуре называют опасные состояния:
- кардимиопатию;
- шок;
- травмы, сопровождающиеся обширной кровопотерей.
Это объясняет важность донорства и его востребованность. В последние годы наиболее популярна сдача плазмы крови
Указанный вариант манипуляции относится к щадящим процедурам. Для ее выполнения используют стерильное оборудование. При сдаче фракции организм донора восстанавливается в течение двух недель. Перед процедурой необходимо пройти соответствующее обследование, чтобы снизить риск появления возможных осложнений.
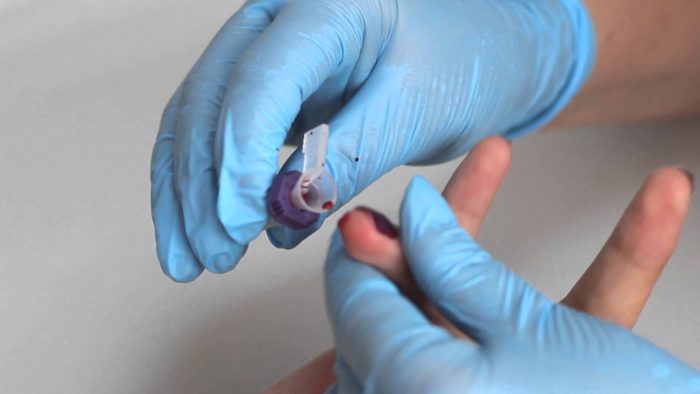
 Сдача плазмы крови является инвазивной манипуляцией, которая имеет определенные последствия для организма
Сдача плазмы крови является инвазивной манипуляцией, которая имеет определенные последствия для организма
Ценность процедуры обусловлена составом переливаемой фракции. Плазма представляет собой жидкую составляющую крови. Она занимает до 60% от циркулирующего по сосудам объема. Эритроциты и лейкоциты составляют приблизительно 50%.
Фракция также богата белками. Их содержание достигает 85 г/л. Белки выполняют следующие функции:
- иммунная;
- транспортная;
- питательная.
Важно! Благодаря плазме осуществляется циркуляция витаминов, микроэлементов, аминокислот, глюкозы и других компонентов.
Сдача биоматериала напоминает стандартный забор крови. Во время процедуры отбирают только непосредственно плазму. Остальные компоненты возвращаются донору обратно посредством специальной одноразовой системы.
Примечательно, что организм сразу реагирует на потерю клеточных элементов. После процедуры сразу запускаются процессы самовосстановления.
Называют следующие положительные эффекты донорства:
- профилактика атеросклероза и ишемической болезни;
- снижение риска инсультов и инфарктов;
- предупреждение развития заболеваний поджелудочной железы и печени воспалительной природы.
Научно доказано, что сдача плазмы крови продлевает жизнь приблизительно на пять лет. Донорство стимулирует вести правильный образ жизни. Известно, что забор биоматериала не производят у людей, страдающих алкоголизмом и наркоманией.
Переливание не донорской крови: утильная, плацентарная, фибринолизная кровь
Конечно, ни плазма, ни кровезаменители не могут целиком заменить переливания крови, так как в них не содержатся переносчики кислорода — эритроциты, введение которых раненому, больному необходимо при обильной кровопотере или тяжелом хроническом малокровии.
Русским ученым принадлежит заслуга использования для переливания не донорской крови. С. И. Спасокукоцкий первый, в 1938 г., выдвинул эту идею и предложил пользоваться так называемой «утильной» кровью (источником ее получения могут служить кровопускания, производимые с лечебной целью, у перенесших закрытую травму черепа, у некоторых сердечных больных и др.).
Идея С. И. Спасокукоцкого оказалась весьма плодотворной, но использование такого источника получения не донорской крови не вошло в широкую практику, встретив некоторые затруднения. М. С. Малиновский в 1933 г. предложил брать для переливания плацентарную кровь, т. е. ту, что можно взять из последа (плаценты) после родов.
Ученые и врачи Санкт-Петербурга (тогда Ленинграда) и других городов страны осуществили множество переливаний плацентарной крови еще в довоенное время, но повсеместного распространения этот метод не получил. Главным образом из-за трудности уберечь плацентарную кровь от попадания в нее инфекции в момент извлечения. Ныне плацентарная кровь весьма широко используется с целью получения весьма ценных лечебных препаратов: протеина, гамма-глобулина и др.
Мысль использовать для переливаний кровь погибших, что было подкреплено целой серией убедительных опытов на животных, принадлежит В. И. Шамову (1928 г.) и С. С. Юдину. Выдающийся ученый, хирург С. С. Юдин загорелся смелой идеей: «Кровью мертвых лечить живых»; он осуществил и внедрил ее в лечебную практику (1933 г.) и вместе со своими сотрудниками (М. Г. Скундина, Р. Г. Сакаян и другие) многое сделал в этом направлении.
В чем суть такого метода? Кровь, взятая в первые шесть часов после внезапной гибели от несчастного случая (закрытой травмы) или мозгового удара, сохраняет все ценные биологические свойства, по существу является живой. Исходя из этого переливание ее применяется в хирургии, а впоследствии вошло и в терапевтическую практику.
Ученые сделали следующее интересное наблюдение. Такая кровь, набранная в сосуд без противосвертывающего вещества, либо вовсе не свертывается, либо, сначала свернувшись, затем вновь переходит в жидкое состояние. Объясняется это происходящим в ней фибринолизом.
Иногда извлеченную посмертно кровь называют «фибринолизной» и применяют без лротивосвертывающих веществ. Совершенно ясно, что получение ее и использование находятся под самым жестким и тщательным контролем, гарантирующим полную безвредность для реципиента.
Теперь, когда различные органы погибших современная наука все шире использует для спасения живых, уже не кажется удивительным переливание подобной крови. И следует подчеркнуть, что сама эта идея была впервые осуществлена в нашей стране еще в середине прошлого века.
Как переливание крови явилось первой успешной пересадкой живой ткани другому человеку, так и переливание фибринолизной крови — первым удачным использованием для этой цели тканей и органов умершего.
Процедура сдачи плазмы крови
Те, кто планирует становиться донорами, очень часто испытывают психологический стресс перед первой сдачей, потому что не представляют, как доноры сдают плазму и что происходит в процессе. Подробно расскажем о том, что происходит перед процедурой, во время сдачи плазмы и после дотации.
Приехав в клинику или пункт переливания крови, донор попадает в регистратуру. При первичном приеме ему заводят карту, где указывают основную информацию.
Затем производится предварительный медицинский осмотр. Он включает в себя общий анализ крови, проверку на антитела к ВИЧ, гепатиту, сифилису, выявляют группу крови, резусную принадлежность и келл-антиген.
После того, как анализы сданы, донор отправляется к терапевту, который просмотрит результаты анализов, измерит кровяное давление и температуру и примет решение о том, допускается ли донор к сдаче плазмы. После этого врач коротко расскажет, как происходит сдача плазмы крови и ответит на все возникающие вопросы.
После этого донор приступает непосредственно к сдаче плазмы. Процедуру проводят в положении лежа, из одной руки производится забор крови, она поступает в специальную центрифугу, где разделяется на отдельные компоненты: тромбоциты и эритроциты отделяются от клеток собственно плазмы. Клетки крови, отделенные от плазмы, поступают во вторую руку.
Донация длится от 40 минут до часа, после окончания рекомендуется некоторое время полежать, не делать резких движений, выпить стакан крепкого сладкого чая для восстановления сил. В течение получаса не стоит уходить из клиники на случай, если возникнут такие проблемы, как головокружение или потеря сознания.
После сдачи плазмы накладывается повязка, которую нельзя снимать около двух или трех часов, чтобы не возникло кровотечение.
В течение двух суток после донации лучше исключить физические нагрузки, тяжелую работу, не заниматься в спортзале.
Польза и вред донорства плазмы
В современных клиниках для забора плазмы используется только стерильное оборудование, а доноры проходят обследование перед процедурой, поэтому риска для здоровья процесс сдачи плазмы не представляет. Но необходимо помнить, что это инвазивная манипуляция, которая всегда имеет определенные последствия для организма.
Плазма – это жидкая составляющая человеческой крови, которая занимает 52-60 процентов от общего объема, циркулирующего по сосудам. 40-48 процентов занимают красные кровяные тельца (эритроциты) и белые клетки крови (лейкоциты).
В плазме большое содержание белков 60-85 граммов на литр, они выполняют питательную, транспортную, иммунную функции. Именно благодаря плазме циркулируют аминокислоты, липиды, гамма глобулины, глюкоза, витамины, микроэлементы.
Функции плазмы крови
Белки выполняют сразу несколько важнейших функций в организме, одной из которых является питательная: кровяные клетки захватывают протеины и расщепляют их посредством особых ферментов, благодаря чему вещества лучше усваиваются. Биологическая субстанция контактирует с тканями органов через внесосудистые жидкости, тем самым поддерживая нормальную работу всех систем – гомеостаз. Все функции плазмы обусловлены действием белков:
- Транспортная. Перенос питательных веществ к тканям и органам осуществляется благодаря данной биологической жидкости. Каждый тип белка отвечает за транспортировку того или иного компонента. Важным также является перенос жирных кислот, лекарственных активных веществ, пр.
- Стабилизация осмотического кровяного давления. Жидкость поддерживает нормальный объем субстанций в клетках и тканях. Появление отеков объясняется нарушением состава белков, что влечет сбой оттока жидкости.
- Защитная функция. Свойства плазмы крови неоценимы: она поддерживает работу иммунной системы человека. Жидкость из плазмы крови включает в состав элементы, способные определять и ликвидировать чужеродные вещества. Данные компоненты активизируются при появлении очага воспаления и защищают ткани от разрушения.
- Свертывание крови. Это одна из ключевых задач плазмы: многие белки принимают участие в процессе сворачивания крови, предупреждая ее значительную потерю. Кроме того, жидкость регулирует противосвертывающую функцию крови, отвечает за предупреждение и растворение образующихся тромбов посредством контроля тромбоцитов. Нормальный уровень этих веществ улучшает регенерацию тканей.
- Нормализация кислотно-щелочного баланса. Благодаря плазме в организме поддерживает нормальный уровень рН.
Белки плазмы в качестве лабораторных показателей
В лабораторных условиях для определения концентрации плазменных белков можно работать с плазмой (кровь берут в пробирку с антикоагулянтом) или проводить исследование сыворотки, отобранной в сухую посуду. Белки сыворотки крови ничем не отличаются от плазменных протеинов, за исключением фибриногена, который, как известно, в сыворотке крови отсутствует и который без антикоагулянта уходит на образование сгустка. Основные протеины меняют свои цифровые значения в крови при различных патологических процессах.
Повышение концентрации альбумина в сыворотке (плазме) – редчайшее явление, которое случается при обезвоживании либо при чрезмерном поступлении (внутривенное введение) альбумина высоких концентраций. Снижение уровня альбумина может указывать на истощение функциональных возможностей печени, на проблемы с почками либо на нарушения в желудочно-кишечном тракте.
Увеличение или снижение белковых фракций характерно ряду патологических процессов, например, острофазные протеины альфа-1- и альфа-2-глобулины, повышая свои значения, могут свидетельствовать об остром воспалительном процессе, локализованном в органах дыхания (бронхи, легкие), затрагивающем выделительную систему (почки) либо сердечную мышцу (инфаркт миокарда).
Особенное место в диагностике различных состояний отводится фракции гамма-глобулинов (иммуноглобулинов). Определение антител помогает распознать не только инфекционное заболевание, но и дифференцировать его стадию. Более подробные сведения об изменении значений различных белков (протеинограмма) читатель может почерпнуть в отдельном материале по глобулинам.
Отклонения от нормы фибриногена проявляют себя нарушениями в системе гемокоагуляции, поэтому данный белок является важнейшим лабораторным показателем свертывающих способностей крови (коагулограмма, гемостазиограмма).
Что касается других важных для организма человека белков, то при исследовании сыворотки, используя определенные методики, можно найти практически любые, которые интересны для диагностики заболеваний. Например, рассчитывая концентрацию трансферрина (бета-глобулин, острофазный белок) в пробе и рассматривая его не только в качестве «транспортного средства» (хотя это, наверное, в первую очередь), врач узнает степень связывания протеином трехвалентного железа, высвобождаемого красными кровяными тельцами, ведь Fe3+, как известно, присутствуя в свободном состоянии в организме, дает выраженный токсический эффект.
Исследование сыворотки с целью определения содержания церулоплазмина (острофазный белок, металлогликопротеин, переносчик меди) помогает диагностировать такую тяжелую патологию, как болезнь Коновалова-Вильсона (гепатоцеребральная дегенерация).
Состав плазмы крови
Плазму из крови выделяют с помощью центрифуги-сепаратора.
Плазма содержит в себе воду, которая содержит белки, и минеральные и органические соединения.
Белки плазмы:
- Альбумины. Низкая молекулярная массой. Составляет 5% от общей массы белков;
- α1 – глобулины;
- α2 – глобулины;
- β – глобулин;
- G – глобулин; Крупномолекулярные. Составляют 3% от общей массы белков;
- Фибриногены. Глобулярные белки. Составляют 0,4% от общей массы белков.
Питательные вещества плазмы:
- Глюкоза;
- Липиды;
- Гормоны;
- Ферменты;
- Витамины;
- Продукты обмена веществ;
- Неорганические вещества.
Неорганические элементы составляют 1% от общего состава плазмы крови. К ним относятся катионы натрия, калия, кальция, магния, и анионы хлорид, фосфат, карбонат. Эти ионы поддерживают нормальное состояние клеток и регулируют кислотно-щелочной баланс.
Группы небелковых веществ, плазмы крови:
1 группа содержит азотосодержащие вещества. В их состав входит 50% азот мочевины, 25% азот аминокислот; остальные 25% составляют пептиды, креатин, креатинин, индикан и билирубин.
Высокий уровень азотосодержащих элементов сопроваждают патологию почек и обширные ожоги.
2 группа содержит органические безазотистые вещества. К ним относятся углеводы, липиды, продукты метаболизма, минеральные элементы крови.
Плотность плазма равна 1,025-1,029. рН плазмы – 7.
Как проходит процедура
Сама по себе операция не представляет собой сложного вмешательства, требующего серьезного технического оснащения. Для обменного переливания крови пунктируют подкожные сосуды на руках. Если предстоит долгая трансфузия, используют крупные артерии – яремную или подключичную.
Перед тем, как приступить к непосредственному вливанию крови, доктор не должен иметь ни малейших сомнений в качестве и пригодности внедряемых компонентов. Обязательно проводится детальный осмотр контейнера и его герметичность, корректность оформления сопроводительных документов.
Первым этапом при переливании плазмы крови является однократное введение 10 мл трансфузионной среды. Жидкость вводится в кровоток реципиенту неспешно, при оптимальной скорости 40-60 капель в минуту. После вливания пробных 10 мл донорской крови за состоянием больного наблюдают в течение 5-10 минут. Биологическую пробу повторяют дважды.
Опасными признаками, которые указывают на несовместимость биоматериалов донора и реципиента, являются внезапная одышка, учащение сердцебиения, сильное покраснение кожи лица, снижение артериального давления, удушье. В случае появления такой симптоматики манипуляцию останавливают и сразу же оказывают больному необходимую лечебную помощь.
Если никаких негативных изменений не произошло, приступают к основной части гемотрансфузии. Одновременно с поступлением в организм человека компонентов крови необходимо следить за температурой его тела, осуществлять динамический кардиореспираторный мониторинг, контролировать диурез. Скорость введения крови или ее отдельных компонентов зависит от показаний. В принципе допускается струйное и капельное введение со скоростью около 60 капель ежеминутно.
В ходе переливания крови иглу может застопорить тромб. В этом случае нельзя проталкивать сгусток в вену. Процедуру приостанавливают, тромбированную иглу извлекают из кровеносного сосуда и заменяют ее новой, которую уже вводят в другую вену и восстанавливают подачу жидкой ткани.
Что такое плазмотерапия
Рассмотрим этот вопрос подробнее. Начнем с того, что, говоря о косметологических процедурах, употреблять этот термин не совсем правильно, хотя название «плазмотерапия» прижилось.
Что такое плазмотерапия на самом деле? Это лечение плазмой крови различных заболеваний путем ее введения внутривенно. Применяется плазмотерапия в общей медицине.
Плазмолифтинг произошел от другой медицинской процедуры – PRP-терапии. PRP означает – “богатая тромбоцитами плазма”, а сама терапия представляет собой применение тромбоцитарного геля в хирургии для заживления мягких тканей.
А вы знаете что? У метода имеется множество названий – плазмобиоревитализация, плазмаревитализация, аутоплазменная терапия кожи. Но самое яркое – дракула-терапия!
Плазмолифтинг является модификацией этого метода, и основан на регенерирующем свойстве тромбоцитов.
Хоть плазма в косметологии используется недавно – метод был запатентован российскими врачами в 2004-ом году, – прекрасный результат от ее применения быстро сделал процедуру востребованной.
Что такое плазма крови
Наша кровь состоит из форменных элементов – клеток, и биологической жидкости, в которой клетки «плавают» – плазмы. На 92% плазма состоит из воды, в которой содержатся такие составляющие:
- белки;
- липиды (жиры);
- аминокислоты;
- ферменты;
- глюкоза;
- витамины;
- микроэлементы.
Как видите, состав человеческой плазмы очень богат, поэтому сама по себе она может быть использована в виде качественного мезококтейля.
Однако, основной омолаживающий эффект дает обогащение этой жидкости тромбоцитами.
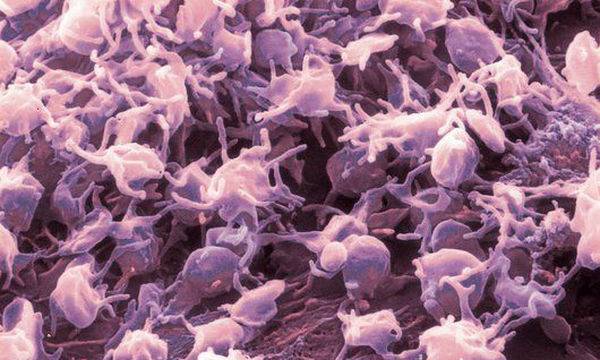
Как действуют тромбоциты
Тромобоциты – плоские бесцветные кровяные тельца, задача которых при травмах остановить кровопотерю, обеспечить скорейшее заживление мягких тканей, обеззаразить место поражения и доставить питание к поверхности сосудистой стенки.
При нарушении целостности ткани, тромбоциты немедленно устремляются к ране, уничтожая попавшие в нее болезнетворные бактерии и образуя сгусток, закупоривающий отверстие. Позже они начинают выделять особые белки – факторы роста, которые стимулируют деление и рост клеток в месте травмы. Таким образом происходит заживление раны.
Если доставить к определенной зоне повышенное количество тромбоцитов, мозг это воспримет как сигнал – «тут была травма, срочно обновляем ткани!». Это запускает процесс активной выработки «строительного материала» для клеток кожи – коллагена, эластина, гиалуроновой кислоты.
Таким образом, выполнив инъекции, обогащенной тромбоцитами плазмы, вы не просто насытите кожу витаминами, аминокислотами и минералами, но и запустите собственные процессы восстановления.
Преимущества плазмотерапии
Методика аутологичного клеточного омоложения довольно молода, но ее преимущества очевидны.
Коллаген, эластин, гиалуроновая кислота и прочие строительные элементы клеток кожи вырабатываются самим организмом, а не привносятся извне.
Так как пациенту вводится его собственная плазма, вероятность аллергических реакций и побочных эффектов сведена к минимуму.
Омоложение носит не визуальный, «фасадный» характер, а действительно происходит изнутри, за счет активации местного иммунитета и регенерационных процессов. Эффект от процедуры сохраняется до 2-х лет, после чего ее можно повторить. Имеет широкий диапазон воздействия, и применяется в качестве реабилитационной и лечебной программы.
Хотя инъекции плазмой не назовешь комфортной манипуляцией – все-таки это множественные уколы – она гораздо менее болезненна, чем обычная мезотерапия. Относительная безболезненность процедуры достигается за счет нейтрального кислотно-щелочного баланса крови и ее биосовместимости.
Польза и вред
Сдача плазмы выглядит, как обычный забор крови, во время которого из нее отбирают только плазму, а остальные полезные составляющие возвращаются обратно донору. Для этого кровь пропускается через специальную одноразовую систему. Организм немедленно реагирует на потерю клеток, и занимается самовосстановлением. Также к пользе от сдачи плазмы относятся:
- профилактика разного рода ишемий и атеросклероза;
- снижение риска инфаркта и инсульта;
- предупреждение воспалительных заболеваний печени и поджелудочной железы;
- правильный образ жизни (у пьющих, наркоманов, больных СПИДом, гепатитом или туберкулезом кровь не забирают);
- продление срока жизни, примерно на 5 лет (научно доказано)
К тому же постоянным донорам, сдавшим кровь более 60 раз, с благотворительной целью и получившим статус почетного донора предусмотрено ряд льгот:
- право выбора времени для отпуска в нужный период года;
- внеочередное получение путевок на оздоровление в санаториях и профилакториях каждый год;
- ежегодное получение денежной премии, которая постоянно увеличивается;
- постоянное медицинское обследование и наблюдение.
К вредным проявлениям донорства относятся:
- риск развития анемии;
- возможность вымывания кальция;
- слабость и гриппоподобное состояние несколько дней после процедуры;
- риск инфицирования из-за нарушений правил асептики и антисептики.
Состав и задачи небелковых соединений в плазме
В плазме содержится:
- Органические соединения, основу которых составляет азот. Представители: мочевая кислота, билирубин, креатин. Повышение количества азота сигнализирует о развитии азотомии. Это состояние возникает из-за проблем с выведением мочой продуктов обмена либо из-за активного разрушения белка и поступления большого количества азотистых веществ в организм. Последний случай характерен для сахарного диабета, голодания, ожогов.
- Органические соединения, не содержащие азот. Сюда входит холестерин, глюкоза, молочная кислота. Компанию им составляют еще липиды. Все эти компоненты должны отслеживаться, так как они необходимы для поддержания полноценной жизнедеятельности.
- Неорганические вещества (Ca, Mg). Ионы Na и Cl отвечают за поддержания постоянного Ph крови. Они также следят за осмотическим давлением. Ионы Ca принимают участие в сокращении мышц и стимулируют чувствительность нервных клеток.
Состав плазмы крови
Альбумин
Альбумин в плазменной крови – основной компонент (более 50% ). Он отличается небольшой молекулярной массой. Местом образования данного белка является печень.
Предназначение альбумина:
- Переносит жирные кислоты, билирубин, лекарственные средства, гормоны.
- Берет участие в обмене веществ и образовании белка.
- Резервирует аминокислоты.
- Формирует онкотическое давление.
По количеству альбумина медики судят о состоянии печени. Если содержание альбумина в плазме снижено, то это указывает на развитие патологии. Низкое содержание этого белка плазмы у детей увеличивает риск заболеть желтухой.
Глобулины
Глобулины представлены крупными молекулярными соединениями. Они вырабатываются печенью, селезенкой, тимусом.
Выделяют несколько видов глобулинов:
- α – глобулины. Они взаимодействуют с тироксином и билирубином, связывая их. Катализируют образование белков. Отвечают за транспортировку гормонов, витаминов, липидов.
- β – глобулины. Эти белки связывают витамины, Fe, холестерол. Переносят катионы Fe, Zn, стероидные гормоны, стерины, фосфолипиды.
- γ – глобулины. Антитела или иммуноглобулины связывают гистамин и принимают участие в защитных иммунных реакциях. Они производятся печенью, лимфатической тканью, костным мозгом и селезенкой.
Насчитывают 5 классов γ – глобулинов:
- IgG (около 80% всех антител). Для него характерна высокая авидность (соотношение антитела к антигену). Может проникать через плацентарный барьер.
- IgM – первый иммуноглобулин, который образуется у будущего малыша. Белок отличается высокой авидностью. Он первый обнаруживается в крови после вакцинации.
- IgA.
- IgD.
- IgE.
Под влиянием тромбина белок преобразуется в фибрин – нерастворимую форму фибриногена.
Остальные белки и функции
Незначительные фракции белков плазмы после глобулинов и альбуминов:
- Протромбин,
- Трансферрин,
- Иммунные белки,
- С-реактивный белок,
- Тироксинсвязывающий глобулин,
- Гаптоглобин.
Задачи этих и других белков плазмы сводятся к:
- Поддержанию гомеостаза и агрегатного состояния крови,
- Контролю за иммунными реакциями,
- Транспортировке питательных веществ,
- Активации процесса свертывания крови.
Для чего вливают плазму крови
В медицине для переливаний чаще используют не цельную кровь, а ее конкретные компоненты и плазму. Получают ее путем центрифугирования, то есть отделения жидкость части от форменных элементов, после чего кровяные клетки возвращаются человеку, который согласился на донорство. Описанная процедура занимает около 40 минут, при этом ее отличие от стандартного переливания заключается в том, что донор переживает значительно меньшую кровопотерю, поэтому на его здоровье переливание практически не отражается.
Из биологической субстанции получают сыворотку, используемую в терапевтических целях. Данное вещество содержит все антитела, способные противостоять патогенным микроорганизмам, но освобождено от фибриногена. Для получения прозрачной жидкости в термостат помещают стерильную кровь, после образовавшийся сухой остаток отслаивают от стенок пробирки и держат в холоде на протяжении суток. После посредством пастеровской пипетки отстоянную сыворотку переливают в стерильный сосуд.

Эффективность процедуры вливания плазменной субстанции объясняется относительно высокой молекулярной массой белков и соответствием тому же показателю биожидкости у реципиента. Это обеспечивает небольшую проницаемость плазменных белков через мембраны кровеносных сосудов, вследствие чего перелитая жидкость долго циркулирует в русле реципиента. Введение прозрачной субстанции эффективно даже при тяжелом шоке (в случае, если нет большой кровопотери с упадком уровня гемоглобина ниже 35%).
Общие сведения
Препараты крови, к которым относится плазма, являются эффективными лечебными средствами, которые получают из крови доноров. Это важный класс препаратов, без которых невозможно обойтись в медицине, а донорство считается почетным делом любого человека.
Разновидностью является реконвалесцентная плазма — это плазма людей, переболевших инфекционным заболеванием и содержащая антитела. В организме человека в ответ на бактериальный или вирусный агент вырабатываются антитела, что помогает победить любую инфекцию. Антитела — это защитные иммуноглобулины, которые вырабатывают B-лимфоциты, появляются во время болезни и сохраняются в крови различное время в зависимости от инфекции. Плазмотерапия позволяет передать антитела заболевшим и обеспечить таким образом защиту.
Плазма выздоровевших от вирусных заболеваний применялась раньше (эпидемии SARS, MERS и Эбола) и отдельные отчеты по ее применению позволяют предположить, что она может защитить от вируса. Такие трансфузии предотвратили смертность больных при тяжелом течении инфекции, вызванной вирусом SARS-CoV-1 (атипичная пневмония). В отчетах указано, что прошедшие процедуру выжили и процесс выздоровления проходил быстрее, чем у не получавших такого лечения. При вспышке инфекции, вызванной вирусом MERS-CoV, реконвалесцентную плазму переливали трем больным, но эффективной она была только у двоих. При лечении лихорадки Эболы трансфузия оказалась еще менее эффективной.
В связи с новой инфекцией, вызванной SARS-CoV-2, появились предположения о возможности лечения таким методом, поэтому он активно исследуется.
Что такое плазма крови для лечения коронавируса?
Это плазма, полученная от переболевшего не ранее чем через две недели после клинического и лабораторного излечения, которая содержит специфические антитела к вирусу SARS-CoV-2. Исследователи считают, что переливание плазмы крови при коронавирусе может стать наиболее эффективным методом лечения. Полагают, что антитела могут нейтрализовать вирусы или стимулировать иммунные клетки больного для более активной борьбы с ним. Плазма переболевших коронавирусом с антителами рассматривается как пассивная иммунотерапия.
В случае с конкретным возбудителем могут быть особенности иммунного ответа, которые пока недостаточно изучены. Таким образом, на сегодняшний день этот метод лечения не изучен до конца и не прошел необходимых клинических исследований. Однако, есть информация, которая свидетельствует о том, что «антиковидная плазма» может облегчить состояние, ускорить выздоровление и позволит избежать осложнений. В этом вопросе необходимы дальнейшие исследования, которое бы доказали эффективность реконвалесцентной плазмы при COVID-19.
Во всяком случае, пока достоверно не известна эффективность данной процедуры, медики, основываясь на теории, склоняются к мнению, что польза должна быть и она превышает возможный вред. Особенно это касается больных с тяжелым течением или угрожающим жизни состоянием. Предполагается, что антиковидная плазма может быть не только средством лечения, но и профилактики инфекции. Она может использоваться у лиц с высоким риском заражения — медицинских работников. Переливание ее даст эффект вакцинации, то есть обеспечит временную защиту от возможного заражения.
Переливание для детей
Возрастных ограничений к проведению гемотрансфузии нет. При объективной необходимости манипуляцию могут назначить и новорожденному. Переливание плазмы крови в раннем возрасте имеет аналогичные показания. Кроме того, при выборе метода лечения решение в пользу гемотрансфузии принимается в случае стремительного прогрессирования болезни. У детей первого года жизни переливание крови может быть вызвано желтухой, увеличением размеров печени или селезенки, а также повышением уровня эритроцитов.
Основным аргументов в пользу данной манипуляции считают показатель билирубина. Например, если у новорожденного он превышает 50 мкмоль/л (материал для исследований берут из пуповинной крови), за состоянием малыша начинают пристально следить, так как данное нарушение сигнализирует о необходимости введения донорской крови в ближайшем будущем. Врачи следят не только за показателями билирубина, но и за скоростью его накопления. Если она значительно превосходит норму, ребенку назначают гемотрансфузию.
Глобулины
Остальные белки плазмы относятся к глобулинам, которые являются крупномолекулярными. Вырабатываются они в печени и в органах иммунной системы. Основные виды:
- альфа-глобулины,
- бета-глобулины,
- гамма-глобулины.
Альфа-глобулины связывают билирубин и тироксин, активизируют производство белков, транспортируют гормоны, липиды, витамины, микроэлементы.
Бета-глобулины связывают холестерол, железо, витамины, транспортируют стероидные гормоны, фосфолипиды, стерины, катионы цинка, железа.
Гамма-глобулины связывают гистамин и участвуют в иммунологических реакциях, поэтому их называют антителами, или иммуноглобулинами. Существует пять классов иммуноглобулинов: IgG, IgM, IgA, IgD, IgE. Вырабатываются в селезенке, печени, лимфоузлах, костном мозге. Они отличаются друг от друга биологическими свойствами, структурой. Имеют разные способности по связыванию антигенов, активированию иммунных белков, имеют разную авидность (скорость связывания с антигеном и прочность) и способность проходить через плаценту. Примерно 80% всех иммуноглобулинов оставляют IgG, которые обладают высокой авидностью и являются единственными из всех, способными проникать через плаценту. Первыми у плода синтезируются IgM. Они же появляются первыми в сыворотке крови после большинства прививок. Обладают высокой авидностью.
Фибриноген является растворимым белком, который образуется в печени. Под воздействием тромбина он превращается в нерастворимый фибрин, благодаря которому формируется сгусток крови в месте повреждения сосуда.
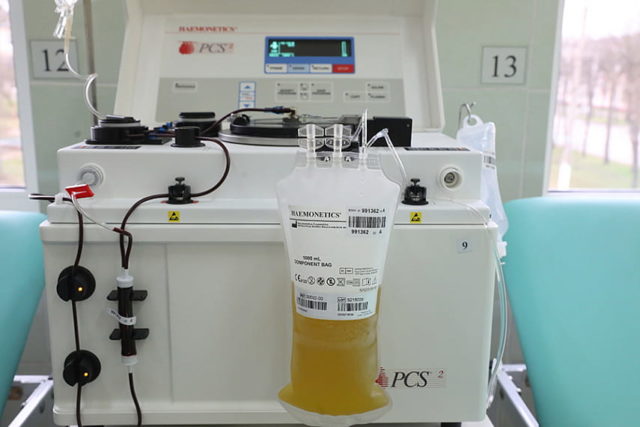
Донорство плазмы крови
Чтобы избежать многочисленных реакций со стороны организма, принимающего кровь, и для быстрого восполнения объема крови медики осуществляют переливание плазмы. Донорство плазмы представляет собой сложную процедуру, которая состоит из 3-4 циклов, длящихся 30-40 минут. Предварительно у донора забирают образец крови, который исследуют на отсутствие инфекции, вирусов. После этого осуществляется непосредственно сама процедура автоматизированного донорства:
- У пациента забирают 350 мл крови.
- Полученную кровь разделяют в специальном колоколе до получения плазмы в объеме 230 мл.
- Клеточные элементы возвращают обратно в общий кровоток.
Данные этапы повторяются автоматической установкой 3-4 раза, до получения плазмы в объеме 600 мл. После окончания процедуры донору вводят 500 мл физиологического раствора, что стимулирует быстрое восстановление общего объема плазмы. Отделенную плазму помещают в быстрозамораживатель, где ее охлаждают до температуры –30 градусов в течение нескольких часов. С помощью шоковой заморозки удается сохранить вещества плазмы от разложения, что позволяет сохранить процесс свертывания крови.