Саркома кости (остеосаркома): симптомы, лечение
Содержание:
Диагностика
Диагноз «остеосаркома» может быть поставлен после тщательного обследования, лабораторных и инструментальных методов исследования. Не всегда остеосаркома, на ранних стадиях болезни, проявляет себя отечностью в области наличия опухоли. При первом осмотре, врача настораживает наличие необъяснимых болей в суставах, что является поводом направить пациента на дополнительное обследование. На сегодняшний день существуют несколько видов диагностики. Рассмотрим их:
Общий анализ крови. Этот довольно таки простой анализ позволяет выявить патологические изменения, указывающие на раковую опухоль в костях. Так, показатели СОЭ и фосфатазы увеличиваются в разы, в 50% случаев количество лейкоцитов также повышено. Низкий уровень гемоглобина свойственен и остеосаркоме, как и многих другим видам онкологических заболеваний;
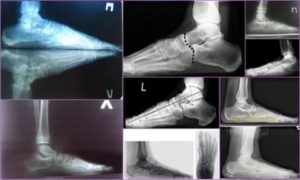
Рентгеновское обследование является одним из самых эффективных методов диагностики. На снимке специалист, при наличии болезни, обнаруживает так называемый «треугольник Кодмэна», представляющий собой треугольный козырек
Кроме того обнаруживаются игольчатые спикулы;
Биопсия (забор ткани), как самый достоверный метод обследования, при остеосаркоме делается с большой осторожностью. Выполняется данная процедура хирургом
На сегодняшний день хорошо зарекомендовала себя трепанобиопсия, при которой, вероятность задевания близлежащих с опухолью тканей сводится к минимуму;
Компьютерная томография (КТ) – современный метод диагностики, позволяющий в точности определить место локализации опухоли, ее размеры и степень распространения. В отличие от рентгенологического исследования, КТ позволяет выявить не только метастазы больших размеров, но и микрометастазы;
Магнитно-резонансная томография еще более точный вид диагностики, к которому часто прибегают, чтобы оценить результат применяемых методов лечения. В организм вводится специальное контрастное вещество, которое накапливается вокруг новообразования. Аппарат выдает результат, подсчитывая количество раковых клеток в процентном соотношении, что позволяет оценить результат химиотерапии до и после ее применения;
Остеосцинтиграфия – еще один вид диагностики остеосаркомы, при котором о наличии или отсутствии раковых образований можно судить по содержанию изотопа. Чаще всего применяется для оценки результативности применения химиотерапии. Если количество изотопов после терапии стало меньше, врачи констатируют положительный гистологический результат на лечение химиотерапией;
Ангиография применяется для определения уровня распространенности новообразования на сосуды. Чаще всего это делается до хирургического вмешательства. Если в сосудах присутствуют раковые клетки, то врачи прибегают к удалению органа.
Диагностика саркомы кости
Диагностика саркомы кости осуществляется на основании того что сопоставляются в комплексе такие клинические данные как симптоматика боли, наличие плюс-ткани – как говорят об опухолевом образовании, а также отмечающиеся нарушения в функционировании пораженного органа. Помимо этого анализируются данные полученные в результате рентгенографии и исследования морфологии.
Рентгенографическая картина саркомы кости приблизительно в 40 % случаев отображает остеолитическую саркому, 20 % наблюдений свидетельствует о саркоме остеопластической. В оставшееся количество входят различные костные саркомы смешанного типа.
Остеолитическая саркома кости представляется как очаги деструкции с отслаивающейся надкостницей, локализацией которых являются конечные отделы костей. Саркоме остеопластического типа присуще образование облакоподобного уплотнения кости, при котором эта кость утрачивает свою структуру, а также имеет место наличие незначительных очагов остеопороза.
В качестве одного из самых ранних признаков, по которым можно сделать предположение о саркоме кости способно служить выявление спикул – тонких пластинок надкостницы, расходящихся радиально от поверхности кости.
Очень незначительный процент встречаемых случаев (от 1 до 1,5 % первичной онкологии кости) составляет саркома кости юкстакортикальная или параосальная. Основу ее развития представляет прилегающая к костям соединительная ткань. Новообразование имеет место в длинных трубчатых костях вблизи коленного, локтевого, тазобедренного сустава.
Диагностика саркомы кости, как можно подытожить все выше приведенное, предусматривает прежде всего проведение исследования рентгенологическим способом, а также анализ морфологического материала. Получение образцов для морфологии происходит посредством пункции, для которой используется игла с мандреном.
В постановке окончательного диагноза принимаются во внимание данные полученные при исследовании гистологического среза под микроскопом
Остеосаркома
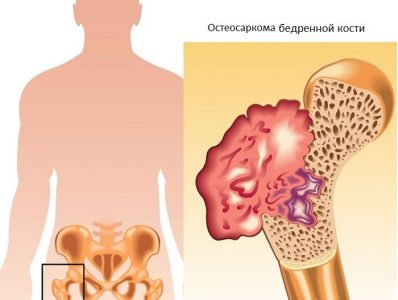
Остеосаркома (osteosarcoma) — злокачественное новообразование, поражающее костную систему человека и стремительно развивающееся с образованием множественных метастазов. Опухоль встречается преимущественно среди молодых людей. Саркома зарождается в основном в метафизе — отделе длинных трубчатых костей, прилегающем к эпифизарной пластинке. Склонность к раннему метастазированию делает это заболевание чрезвычайно злокачественным и опасным.
Большую часть пациентов с остеосаркомой составляют молодые мужчины до 25-30 лет. Всплеск болезни наблюдается в период полового созревания и ускоренного роста скелета. Трубчатые кости нижних конечностей поражаются в несколько раз чаще, чем верхних. Как правило, патологический очаг охватывает бедренные, плечевые или большеберцовые кости.
Симптомы заболевания
Именно остеогенная саркома будет, прежде всего, давать о себе знать болью в суставе или на определенном участке кости. Чем дольше тянуть с обращением к врачу, тем больше будут усиливаться боли и их нельзя будет заглушить обезболивающими препаратами, потому что при саркоме они неэффективны. Но сопутствующими симптомами саркомы будут общая слабость, потеря веса и быстрая утомляемость, по которым всегда угадывается рак.
Симптомы при саркоме челюсти
Если говорить конкретно об остеогенной саркоме челюсти, то здесь симптомом будет считаться боль и дискомфорт при пережевывании пищи. Одним из симптомов может послужить повышенная температура именно в самой опухоли. Другими симптомами саркомы являются повышенная температура, нарушение сна, повышенный травматизм, анемия. В некоторых случаях остеогенная саркома определенный период развивается практически без симптомов, что затрудняет ее выявление. А далее проявляется во всей красе и требует неотложного лечения.
Случается, что на костях появляются опухоли, но они не всегда могут свидетельствовать о саркоме. Они могут быть результатом неправильного костеобразования, со временем могут самостоятельно исчезнуть. Также не стоит путать саркомы с гематомами. В этом случае стоит учитывать, что гематома проходит за несколько недель, а опухоль, образованная вследствие заболевания саркомой, будет только увеличиваться в размерах и болевые ощущения будут усиливаться.
Симптомы саркомы
На начальных стадиях развития злокачественного новообразования саркома имеет небольшие размеры. Она практически не причиняет беспокойства человеку. По мере роста опухоли появляется деформация пораженной кости, асимметрия грудной клетки. Патогномоничным характерным признаком является появление болевых ощущений. Вначале они усиливаются только при прощупывании пораженной кости, затем становятся интенсивными и постоянными. На поздних стадиях заболевания боль невозможно устранить при помощи обычных обезболивающих средств анальгетиков. Также появляются другие симптомы остеосаркомы ребер, грудины или ключицы:
- Отеки подкожной клетчатки и мягких тканей различной выраженности в области поражения.
- Покраснение кожи над опухолью, которое называется гиперемия.
- Повышение температуры тела, что свидетельствует о развитии интоксикации.
- Ухудшение аппетита вплоть до отказа от приема пищи.
- Похудание, прогрессирующее до истощения – кахексия.
- Выраженная общая слабость, которая усиливается по мере прогрессирования интоксикации.
- Плохое психоэмоциональное состояние, затяжные депрессии.
- Сонливость днем, которая может сменяться бессонницей ночью.
Локализация опухоли зависит от пораженной кости. Наиболее часто изменения затрагивают грудину, реберную дугу, реже развивается саркома ключицы, поражается шея. У женщин опухоль нередко выявляется во внутренних половых органах, включая матку.
Саркома ребра
Саркома ребра – злокачественная опухоль, поражающая костную и хрящевую ткани. Является наиболее распространенным онкологическим заболеванием костей. Для опухоли характерны агрессивный рост и раннее метастазирование.
Саркома ребра является довольно редким заболеванием и чаще встречается у детей в возрасте до 15 лет. Опухоль диагностируется в 5-7% случаев от общего числа костных видов опухолей у детей.
Ввиду стремительного развития саркомы ребра и гематогенного пути распространения ее метастазов, даже самые инновационные методы лечения заболевания не могут дать гарантию, что у пациента не возникнет рецидив в течение последующих трех-пяти лет после наступления ремиссии. Саркома ребра представляет большую опасность для здоровья и жизни больного также из-за близкого расположения ребер к самым жизненно важным органам: сердцу, легким, стволам центральной нервной системы и др.
Саркома ребра: причины
Точные причины возникновения саркомы ребра на сегодняшний день не изучены, однако выделяют факторы, которые способны спровоцировать развитие заболевания:
- генетическая предрасположенность,
- травмы грудной клетки,
- ионизирующее излучения,
- канцерогены.
Саркома ребра: симптомы
На ранних стадиях заболевание протекает бессимптомно, что крайне затрудняет его диагностику. В ходе развития саркомы у больного появляются жалобы на систематические боли в области грудной клетки. Во многих случаях болевые ощущения возникают лишь при дыхательных движениях.
По мере роста саркомы болевой синдром усиливается. Появляются приступы в вечернее и ночное время. Если опухоль растет во внешнюю среду, то врач при осмотре может выявить костное уплотненное разрастание, покрытое истонченной кожей.
На поздних стадиях развития болезнь может проявлять себя постоянным чувством усталости, общим недомоганием, снижением аппетита и массы тела, чрезмерно повышенной утомляемостью.
В случаях, когда в ходе развития заболевания повреждается вегетативная система, наблюдается появление ряда симптомов:
- чрезмерная раздражительность,
- постоянное чувство беспокойства, нарастающее с усилением болевого синдрома,
- чувство страха и тревоги, способное перерастать в манию преследования, депрессии, чрезмерную подозрительность и др.,
- повышенная возбудимость.
По мере развития заболевания у больных наблюдается повышение температуры тела до 40 градусов по Цельсию, покраснение участков кожи, расположенных над опухолью.
Саркома ребра: виды
В зависимости от происхождения опухолей их разделяют на:
- остеосаркому — образуется из клеток костной ткани,
- хондросаркому – локализуется в хрящевых компонентах ребра,
- ретикулосаркому – развивается из сосудистых компонентов,
- фибросаркому – злокачественное новообразование сухожильно-связочного аппарата грудной клетки.
Саркома ребра: диагностика
Диагностируют заболевание после визуального обследования больного, клинических данных, а также лабораторных и инструментальных исследований.
Окончательный диагноз ставится по результатам проведенных дополнительных исследований, а именно:
- рентгенографии органов грудной клетки,
- магнитно-резонансной и компьютерной томографии,
- биопсии.
Саркома ребра: лечение
Лечение проводят методами:
- хирургической операции,
- лучевой терапии,
- химиотерапии.
Основной метод противораковой терапии – оперативное вмешательство. Хирургическое иссечение патологических тканей проводят с максимальным сохранением здоровых. В ходе проведения операции удаляют злокачественное новообразование и региональные лимфоузлы во избежание развития рецидивов.
Лучевая терапия применяется с целью стабилизации роста раковых клеток в предоперационный период. В качестве основного метода лечения лучевая терапия применяется на поздних стадиях развития саркомы ребра. Доза излучения определяется врачом индивидуально для каждого пациента в зависимости от степени распространения заболевания.
Химиотерапия является дополнительным методом лечения саркомы ребер, и применяется в случае множественных метастазов.
Способы диагностики хондросаркомы
Возможности современной медицины позволяют выявлять опухоли костей уже на начальной стадии развития. Но поскольку хондросаркома редко обнаруживается на раннем этапе роста, диагностика бывает запоздалой. Боль, воспаление и прочие ранние признаки болезни многие пациенты и доктора принимают за артроз, бурсит, травмы и не спешат проводить подробное обследование. А от своевременности диагностики во многом зависит исход лечения и дальнейший прогноз заболевааия.
Среди современных и востребованных методов диагностики при хондросаркоме можно выделить следующие:
- рентгенологическое обследование: на снимках обнаруживаются очаги деструкции с участками обызвествления, сама опухоль и признаки ее прорастания в мягкие ткани;
- остеосцинтиграфия;
- магнито-резонансная, компьютерная томография;
- биопсия ткани опухоли с дальнейшим изучением ее под микроскопом.
Пациенты с хондросаркомами должны обследоваться в крупных диагностических центрах, имеющих современное техническое оснащение и профессиональный штат специалистов, владеющих техникой расшифровки полученных результатов диагностики.
Центральные хондросаркомы часто имеют внутрикостные участки деструкции. На рентгеновском снимке с такими новообразованиями диагностируются характерные обызвествления. По краям новообразования нередко диагностируются участки обызвествления.
Причины и признаки
Причины возникновения новообразований костной ткани до конца не выяснены. В некоторых случаях их развитие провоцируют канцерогенные вещества, воздействие радиации и токсинов, ультрафиолетовых лучей. Существуют предположения, что образование дефектных клеток связано с активным ростом тканей, так как саркома Юинга и остеогенная саркома чаще всего образуются у подростков.
Наследственный фактор играет не менее важную роль: близкие родственники многих больных страдали от злокачественных опухолей, а недавно ученые выявили генетические мутации, которые могут повлечь за собой развитие саркомы.
Толчком к росту опухоли также иногда становится травма или заболевания, негативно влияющие на состояние костей и соединительной ткани в целом: болезнь Педжета, при которой нередко развивается остеосаркома лобной кости, фиброзная дисплазия и нейрофиброматоз.
Несмотря на существующие между разновидностями саркомы кости различия, симптомы во всех случаях практически одинаковы.
Чаще всего опухоль локализуется в длинных трубчатых костях: большеберцовой, бедренной, плечевой, в области локтевого сгиба. Новообразования пластинчатых костей головы, позвоночника, ребер, лопаток встречается значительно реже. Беспричинные переломы, вызванные тем, что разрушенная опухолью кость теряет свою природную прочность, часто возникают еще в самом начале патологического процесса и становятся первым поводом для обращения к врачу.
На ранних стадиях развития образование не доставляет никакого дискомфорта, кроме возникающей в ночное время тупой боли, которая не снимается с помощью обезболивающих.
Стоит обратить внимание на то, что иногда боль самопроизвольно становится слабее, но со временем, по мере роста опухоли, непрестанно усиливается, не позволяя пользоваться пораженной конечностью в полной мере и приводя к контрактурам. Так, развившаяся у эпифиза бедренной кости саркома может препятствовать подвижности тазобедренного сустава и лишить больного возможности самостоятельно передвигаться
Так, развившаяся у эпифиза бедренной кости саркома может препятствовать подвижности тазобедренного сустава и лишить больного возможности самостоятельно передвигаться.
Поражение позвонков ведет не только к болям, но и к неврологическим нарушениям. Саркома в области крестца проявляется синдромом конского хвоста: болями в ногах, распространяющимися по внутренней стороне бедер, потере коленного рефлекса, слабости сфинктеров ануса и мочевого пузыря, импотенции.
Когда опухоль достигает значительных размеров, то вызванная ей деформация кости становится заметна невооруженным глазом.
Окружающие ее ткани чаще всего бывают воспалены, на коже над новообразованием просматривается сетка выступающих кровеносных сосудов, наблюдаются отеки. В некоторых случаях активный рост новообразования приводит к повышению температуры и лихорадке. Позже к местным симптомам добавляются признаки общей интоксикации организма: резкая потеря веса вплоть до истощения, слабость, анемия.
По мере образования метастазов нарушаются функции пораженных ими органов.
При метастазах в костном мозге подавляется кроветворная функция, в легких – начинается кашель с кровохарканьем, затрудняется дыхание, при поражении печени наблюдаются боли в подвздошной области, желтуха, проблемы с пищеварением.
Некоторые саркомы, такие, как паростальная саркома достаточно медленно, но в большинстве своем они быстро развиваются и активно метастазируют. Поэтому при малейшем подозрении на развитие новообразования кости следует обратиться к специалисту для получения диагноза и своевременного лечения.
Не тратьте время на бесполезный поиск неточной цены на лечение рака
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Прогноз жизни при остеосаркоме у детей
При остеогенной саркоме у детей прогноз зависит от нескольких факторов:
- размера онкоопухоли и наличии метастаз;
- гистологического типа саркомы;
- ее расположения;
- объема удаления образования;
- реакция на проведенную химиотерапию.
Прогнозы для людей с раком костей рук или ног немного выше, чем при расположении новообразования в области туловища и головы.
Высокая продолжительность жизни при остеосаркоме у детей, которым была проведена радикальная операция, а ответ на химиотерапию показал хорошие результаты. Статистика показывает, что плохой ответ на химиотерапию уменьшает шансы на выживаемость почти в 2 раза. Также значительно ухудшает прогноз рецидив остеосаркомы.
В общем, 5-летняя продолжительность жизни наблюдается у 60-70% маленьких пациентов, прошедших комплексное лечение. Молодой организм быстрее восстанавливается, главное вовремя заметить признаки болезни и своевременно начать терапию.
Классификация: виды, типы и формы остеогенной саркомы
Костная саркома отличается чрезвычайной злокачественностью и ранним распространением метастазов. По формам онкообразование бывает остеопластическим, остеолитическим и смешанной формы.
При остеолитической саркоме присутствует один очаг деструкции ткани кости с неправильными и размытыми формами. Онкопроцесс быстро разрушает ткани и распространяется вдоль кости и в ширину. Одновременно он захватывает мягкие ткани и посредством гематогенного пути метастазирует в любые органы.
Остеопластическая остеогенная саркома кости характерна доминированием роста и формирования образования над процессом разрушения костной ткани. При этом опухолевая ткань видоизменяется и заполняет пустоты в губчатом костном веществе игольчатыми или веерообразными разрастаниями. Пораженные лицо и участки тела больного необратимо морфологически: снаружи и внутри изменяются.
Развитие саркомы смешанной формы происходит при сочетании процессов деструкции и формирования в разных пропорциях патогенных структур костей. Заболеть может человек в любом возрасте, но чаще наблюдают костную онкологию у маленьких и детей подросткового возраста 7-14 лет, у молодых людей 14-30 лет (60-65%).
Гистологическая классификация
Остеосаркомы, исходящие из кости, продуцируют патологическую кость.Гистологическая классификация относит костеобразующие опухоли в группу, что насчитывает 12 наименований остеосарком, что подтверждает многообразие их форм. Часть из них внесена в классификацию ВОЗ. Существует также макроскопическое многообразие, поскольку опухоли созидают и разрушают ткань кости в разной степени. В микроскопическом плане они, при разном клеточном составе, имеют не одинаковое количество остеоида и тканей: кости, хряща, фиброзной и миксоматозной. Однако только для остеосарком присуще прямое (без хрящевой фазы) образование опухоли кости.
Гистологической классификацией отражается морфологические виды онкообразования. Стадия и распространенность, клиника и лучевая диагностика не учитываются. В классификацию входят остеосаркомы:
- обычная остеосаркома;
- телеангиоэктатическая;
- высокодифференцированная внутрикостная;
- интракортикальная;
- мелкоклеточная остеосаркома;
- паростальная (юкстакортикальная);
- периостальная;
- низкодифференцированная поверхностная;
- мультицентрическая;
- челюстная остеосаркома;
- на фоне болезни Педжета;
- постлучевая остеосаркома.
Гистологическая классификация имеет двухуровневую систему градации степеней злокачественности: низкую и высокую. Обычно используют 3-4-х- уровневую системы градации. В данной классификации низкой степени градации злокачественности соответствует 1 степень (Grade 1 трехуровневой системы), или 1 и 2 степени (Grade 1 и 2 четырехуровневой системы). Степени 3 и 4 (Grade 3 и 4)соответствуют высокой степени.
Классификация ВОЗ
Последняя классификация ВОЗ включает более 20 костных опухолей:
Хрящевой ткани:
- хондросаркому: центральную, первичную и вторичную, периферическую (периостальную), дифференцированную, мезенхимальную и светлоклеточную.
Костной ткани:
- остеосаркому: обыкновенную (хондробластическую, фибробластическую, остеобластическую);
- телеаниоэктатическую;
- мелкоклеточную;
- центральнуюнизкой степени злокачественности;
- вторичную;
- параостальную;
- периостальную;
- поверхностную высокой степени злокачественности.
- Фиброзные: фибросаркому.
- Фиброгистиоцитарные опухоли: злокачественную фиброзную гистиоцитому.
- Саркому Юинга / ПНЭО.
- Кроветворной ткани:
- плазмоцитому (миелому);
- злокачественную лимфому.
- Гигантоклеточную:озлокачествленную гигантоклеточную.
- Опухоли хорды: «дедифференцированную» (саркоматоидную) хордому.
- Сосудистые опухоли: ангиосаркому.
- Гладкомышечные опухоли:лейомиосаркому.
- Опухоли из жировой ткани: липосаркому.
Классификация по месту локализации включает следующиевиды остеогенной саркомы:
- черепа, челюсти;
- длинных костей на ногах и руках;
- крестца, бедер, позвоночника;
- суставов: коленного, локтевого, плечевого;
- подвздошной кости.
Диагностика рака костей
Чтобы определить, какая стадия развития проблемы и подобрать лечение, врач проводит диагностику рака костей, которая позволяет узнать точную локализацию проблемы, определить степени выраженности и возможные осложнения. Среди методов диагностики предпочтение отдают следующим:
- Анализ крови – показывает наличие определенных белков – онкомаркеров, которые говорят о наличии любого рода опухолей;
- Компьютерная и магниторезонансная томография – позволяет рассмотреть локализацию опухоли, распознать ее размеры, формы и степень выраженности;
- Рентген – с помощью данного метода можно сделать выводы о состоянии кожи, а также мышечных тканей, которые к ней прилегают;
- Биопсия – берут забор тканей в месте опухоли, чтобы определить наличие заболевания, а также стадию выраженности рака.
Рак ребер также определяется с помощью таких методов, позволяя в максимально быстрые сроки предотвратить развитие проблемы, минимизировать осложнение и сделать все, чтобы избавиться от данной проблемы. Если возникает рак ребер, человек теряет форму, поражаются внутренние органы, работа организма выходит из строя. Симптомы рака ребра также проявляются в сильных болевых ощущениях, анемии, слабости.
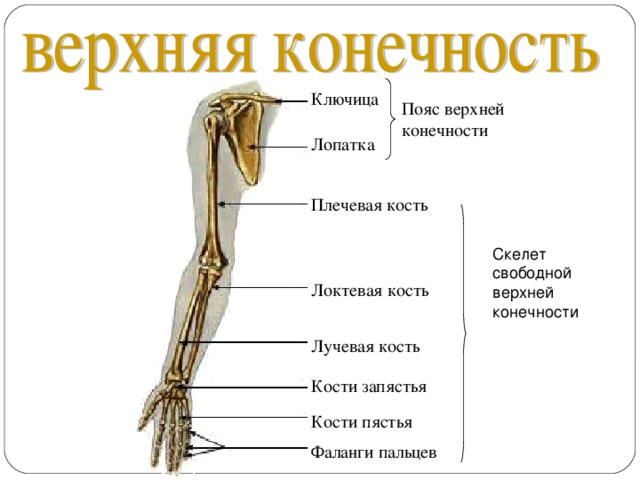
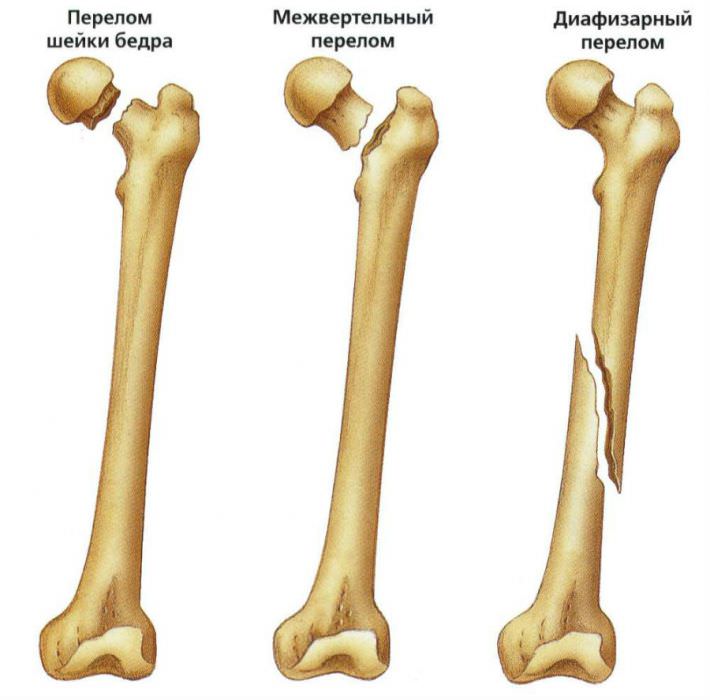
1 Локализация остеосаркомы
Остеосаркома в первую очередь поражает длинные трубчатые кости. По этой причине чаще всего диагностируют рак бедренной кости. Самая активная зона локализации — дистальный конец. Короткие и плоские кости подвергаются злокачественному процессу лишь в 20% случаях. При этом вероятность того, что будут поражены нижние конечности, нежели верхние, в 5-6 раз больше.
Кисти, стопы, позвоночник и плоские кости остеосаркома поражает намного реже. При расположении наиболее вероятных локализаций опухоли по убыванию получается следующая картина:
- бедренные;
- большеберцовые;
- плечевые;
- тазовые;
- малоберцовые;
- кости плечевого пояса;
- локтевые;
- ребра и кости черепа: лобная, челюсти и т. д.(в большинстве случаев поражаются у детей и пожилых людей).
Обычно остеосаркома располагается в области метафиза — зона кости, находящаяся между диафизом и суставным концом. В 10% случаев при бедренной остеосаркоме опухоль локализуется в диафизарной части, не затрагивая метафиз.
Лечение Остеогенной саркомы:
Лечение остеогенной саркомы включает в себя следующие стадии:
1. Предоперационная химиотерапия для подавления микрометастазов в легких, уменьшения размеров первичного очага опухолеобразования и оценки гистологического ответа опухоли на химиотерапию, что определяет дальнейшую методику лечения. Для лечения остеогенной саркомы в настоящее используются следующие препараты: высокодозный метотрексат, адрибластин, ифосфамид, препараты платины, (карбоплатин, цисплатин), этопозид.
2. Обязательная операция. Если ранее прибегали к обширной операция, зачастую включающую в себя ампутацию всей конечности, то в настоящее время ограничиваются щадящей операцией. При этом удаляют лишь части кости с заменой её на имплантат из пластика, металла или трупной кости. От органосохраняющей операции отказываются в тех случаях, когда опухоль прорастает сосудисто-нервный пучок, если произошел патологический перелом, а также при больших размерах опухоли и её прорастании мягких тканей. Наличие метастазов не является противопоказанием к органосохраняющей операции. Крупные метастазы в легких также удаляются хирургически.
3. Послеоперационная химиотерапия с учетом результатов предоперационной химиотерапии.
Лучевая терапия для лечения малоэффективна в силу того, что клетки остеогенной саркомы малочувствительны к ионизирующему излучению. Лучевую терапию проводят в том случае, если по какой-либо причине операция невозможна.
Прогноз
Появление новых подходов, которые предусматривают адъювантную и неоадъювантную химиотерапию и радиотерапию в дополнение к хирургическим вмешательствам и развитие щадящих методов значительно повышают выживаемость больных остеогенной саркомой. Значительно повысились шансы на лечение больных с легочными метастазами.
Радикальная операция с сохранением конечности (возможно у более чем 80 % больных) совместно с предоперационной и послеоперационной химиотерапией дает наилучшие результаты. При лечении больных с локализованной остеогенной саркомой 5-летняя выживаемость превышает 70%. Выживаемость больных с чувствительными к химиотерапии опухолями варьирует в пределах 80-90%.
Факторы прогноза (по данным исследований COSS-77-91)
1. Определение объема опухолевой массы.
Производится до начала лечения.
Для опухолей эллипсоидной формы: длина х ширина х толщина х 0,52
Для опухолей дискретного типа: длина х ширина х толщина х 0,785
Пациенты распределяются по группам, в зависимости от объема опухолевой массы:
1 группа — 70 мл и менее — благоприятная.
2 группа — 71 — 150 мл — промежуточная.
3 группа — более 150 мл — высокого риска.
При объеме опухоли более 200 мл у половины больных развиваются вторичные метастазы.
2. Гистологический ответ опухоли на химиотерапию.
Этот показатель выражается в процентном содержании живых опухолевых клеток во всей опухолевой ткани, которая удаляется во время операции после проведенной предоперационной химиотерапии (ХТ). Гистологический ответ опухоли на ХТ определяет прогноз заболевания и тактику дальнейшего лечения. В зависимости от количества живых опухолевых клеток определяются 6 степеней гистологического ответа (Grad.n.Salzer- Kuntschik, Wien):
I — полное отсутствие жизнеспособных опухолевых клеток;
II — единичные живые опухолевые клетки или участок с живыми опухолевыми клетками III- IV — 10% — 50% живых опухолевых клеток;
V — >50% живых опухолевых клеток;
VI — нет ответа на химиотерапию.
Вспомогательные прогностические факторы:
— уровень щелочной фосфатазы (высокий уровень ухудшает прогноз заболевания)
— локализация опухоли (центральная локализация и проксимальная часть бедра — наиболее неблагоприятные локализации).
Распределение больных по группам риска (в зависимости от них определяется степень интенсивности лечения) — (COSS-96).
Группа низкого риска — пациенты с объемом опухоли 70 мл и менее, независимо от степени гистологического ответа опухоли на ХТ (выживаемость в этой группе при адекватном лечении составляет 97%).
Группа высокого риска — с объемом опухоли более 150 мл при 5 и 6 степени гистологического ответа (выживаемость при стандартном лечении составляет 17%).
Стандартный риск — все остальные (выживаемость — 67%)
Каждая группа риска требует определенной терапии — более длительной и интенсивной при высоком риске, и менее интенсивной — в группе низкого риска.
Диагностика
Диагноз опухоли семейства Юинга основывается на тщательной клинической оценке, выявлении характерных симптомов и физических данных, подробном анамнезе пациента и различных специализированных тестах. Такое тестирование включает в себя микроскопическую оценку опухолевых клеток и пораженной ткани (гистопатология) и молекулярный анализ в поисках транслокации EWS-FLI1.
— Клиническое тестирование и обследование.
Первоначально может быть проведена рентгенограмма, особенно если есть ощутимая масса. Рентген используется для получения изображений опухоли или пораженного участка. Более специализированные методы визуализации могут быть использованы для оценки размера, расположения и распространения опухоли (например, в мягкие ткани или костный мозг), чтобы определить, распространилась ли опухоль (метастазировала) в другие области тела (например, легкие и другие кости), и служить в качестве помощи для будущих хирургических процедур. Такие методы визуализации могут включать в себя компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и сканирование костей. Биопсия костного мозга может показать, распространилась ли опухоль на костный мозг.
Диагноз саркомы Юинга может быть поставлен путем хирургического удаления (биопсии) и микроскопической оценки части пораженной ткани. Специализированный поверхностный белок, известный как CD99, обнаружен в большинстве опухолей семейства опухолей Юинга. Обнаружение присутствия этого белка может помочь в постановке диагноза саркома Юинга.
Другим тестом, используемым для диагностики саркомы Юинга, является полимеразная цепная реакция (ПЦР). ПЦР — это лабораторный метод, который был описан как «фотокопирование». Она позволяет исследователям увеличивать и многократно копировать последовательности ДНК. В результате они могут тщательно анализировать ДНК и легче идентифицировать гены и генетические изменения, такие как реципрокная транслокация, которая характеризует саркому Юинга. Этот тест доступен на исследовательской основе.
Патогенез (что происходит?) во время Остеогенной саркомы:
Важную роль в патогенезе остеогенной саркомы играет мутация опухоль-супрессирующего гена Р-53. В некоторых случаях на развитие опухоли оказывает влияние также и инактивация других опухоль-супрессирующих генов — RBL (ретинобластома-супрессирующий ген, что подтверждает определенную связь этих заболеваний), DCC ген, выделенный из клеток колоно-карциномы (предполагают, что этот ген локализован в длинном плече 18 хромосомы, которое часто отсутствует в клетках человеческой остеосаркомы)
В настоящее время внимание исследователей привлекает изучение активности MDR гена, определяющего резистентность к лекарственной терапии, которая связана с Р-гликопротеинами, выделяемыми клетками остеосаркомы. Эти протеины обеспечивают защиту опухолевой клетки, снижая аккумуляцию ею химиопрепаратов.
2 Стадии
Чтобы точно оценить риски, необходимо установить стадию рака. Выделяют локализованную и метастатическую остеосаркому, отталкиваясь от клинико-анатомических особенностей опухоли. Это означает, что в первом случае рак не переходит за пределы первичной пораженной части, во втором — метастазирует на другие участки тела.
Проведя анализ гистологического типа, темпов роста и на наличие метастаз, специалисты подразделили остеосаркому на 3 стадии:
- IA — высоко дифференцируемая опухоль, не метастазирующая и не прорастающая в сосудах;
- IB — высоко дифференцируемая неоплазия, распространяющаяся за пределы кости, но не метастазирующая;
- IIA — низко дифференцируемая опухоль, не метастазирующая и не выходящая за пределы пораженной части;
- IIB — низко дифференцируемая остеосаркома без метастазирования;
- III — метастазирующая остеосаркома без учета степени дифференцировки опухоли.