Причины, симптоматика нарушений мозгового кровообращения
Содержание:
Осложнения нарушения спинномозгового кровообращения
Нарушения спинномозгового кровообращения — опасное заболевание, поскольку может сопровождаться тяжелыми осложнениями. Неврологическим осложнением считается отек спинного мозга, при котором в клетках и межклеточном пространстве накапливается избыток жидкости, что в итоге приводит к увеличению мозга. У больного при этом наблюдаются расстройства дыхания и кровообращения, снижение реакции зрачков, может случиться спинальный шок.
К соматическим осложнениям нарушения спинномозгового кровообращения относят пролежни, сепсис и вторичные инфекционные заболевания. Наиболее тяжелым осложнением можно назвать сепсис, поскольку он может стать причиной летального исхода пациента. Это тяжелое состояние, спровоцированное попаданием в кровь больного возбудителей инфекции. Для него характерно появление воспаления во всем организме.
Диагностические критерии
Для того чтобы диагностировать нарушение кровообращения нижних конечностей и назначить соответствующее лечение, специалисту важно уточнить ряд факторов: причина, место и глубина локализации, тип (частичное или полное закрытие сосуда) и степень. В настоящее время существует классификация по стадиям развития нарушения кровотока, которые зависят от симптомов:
В настоящее время существует классификация по стадиям развития нарушения кровотока, которые зависят от симптомов:
- Первая – происходит полная компенсация. При этом наблюдается зябкость в стопах, покалывание, онемение и утомляемость, которая наступает только после физических нагрузок.
- Вторая – недостаточность, образовывающаяся при функциональных нагрузках. При этом наблюдаются все симптомы первой стадии, а также может развиться, перемежающая хромота.
- Третья – в состоянии покоя наблюдается недостаточность. Наблюдаются болевые ощущения, которые не проходят в состоянии покоя и в ночное время суток.
- Четвертая – в ногах происходят язвенно-некротические изменения. При этом развитие патологии сопровождается признаками гангрены и ишемическими болевыми ощущениями. Для того чтобы облегчить состояние пациентам назначаются обезболивающее на наркотической основе.
Для того чтобы провести диагностику, специалисты применяются самые разнообразные методы, среди которых, пальпация, очный осмотр, аустулькация и перкуссия. Кроме этого проводятся дополнительные исследования:
- доплерография сосудов ультразвуком;
- ангиография;
- капилляроскопия;
- измеряется температура кожи;
- МРТ с контрастом и магнитно-резонансная ангиография.
Прогноз и последствия нарушения кровообращения
Нарушение кровоснабжения ног по причине атеросклероза, протекающего без явных симптомов, повышает риск инфаркта миокарда и инсульта в среднем на 40%. Вероятность смерти от сердечно-сосудистых осложнений возрастает в 2–6 раз. Сахарный диабет значительно усугубляет течение болезни. При его отсутствии и правильном лечении прогрессирование патологии замедляется, состояние стабилизируется на длительный срок.
Осложнение венозной недостаточности — тромбоэмболия легочной артерии. В случае отсутствия лечения трофические язвы и гангрена грозят больным с любым видом недостаточности кровообращения нижних конечностей.
Тромбоэмболия легочной артерии
Мозговой инсульт
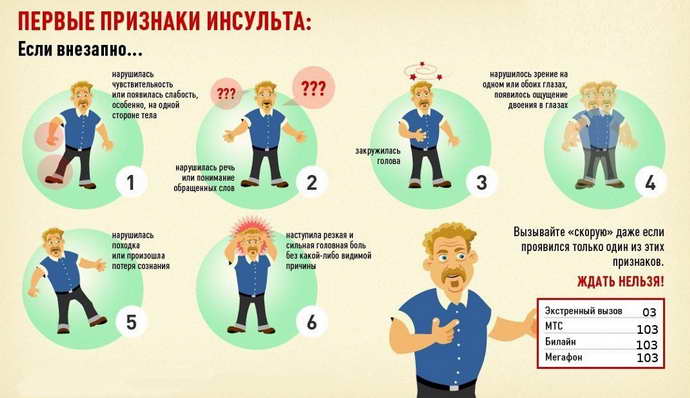
Инсульт, или острое нарушение мозгового кровообращения, возникает внезапно с развитием стойких неврологических симптомов. По течению патологии выделяют прогрессирующие и завершившиеся инсульты. Для прогрессирующего течения характерно нарастание симптомов. Завершившиеся инсульты головного мозга характеризуются стабилизацией симптомов после пика их развития.
Геморрагический инсульт
Иначе геморрагический инсульт называется кровоизлиянием в вещество или в оболочки головного мозга. По статистике геморрагический инсульт в 90% случаях возникает в больших полушариях мозга. Остальные 10% приходятся на мозговой ствол и мозжечок. Выделяют также смешанные формы кровоизлияний. Основными причинами кровоизлияния является гипертоническая болезнь и разрыв аневризмы. В редких случаях патология развивается на фоне лейкозов, заболеваний крови, инфекций (эндокардит), опухолей головного мозга.
Часто во время кровоизлияния при разрыве сосуда образуется полость, заполненная кровью. Возникновение такой полости приводит к сдавливанию соседних участков головного мозга, изменению размеров борозд, уплощению извилин. В редких случаях происходят кровоизлияния по типу пропитывания кровью всего вещества мозга. Характерное отличие такой патологии — отсутствие границ и слияние множества мелких очагов.
Симптомы нарушения мозгового кровообращения в результате кровоизлияния возникают в основном днем, когда человек находится в активном состоянии. Нередко перед инсультом человек физически нагружает себя, находится в состоянии стресса или переживает сильные эмоции. Такие причины способствуют повышению артериального давления.
При кровоизлиянии больной резко теряет сознание и падает. В тех случаях, когда человек остается в сознании, он жалуется на сильную головную боль. Уже в первую минуту после инсульта может появиться рвота. Лицо больного становится красным, дыхание нарушено, пульс в большинстве случаев замедлен.
Нарушения мозгового кровообращения приводят к гемипарезу и гемиплегии. Степень поражения мозга при этом намного больше, чем при . Клиническая картина зависит от таких факторов:
- величина гематомы;
- локализация;
- степень отека головного мозга;
- вовлечение в патологический процесс других мозговых структур.
В большинстве случаев кровоизлияние приводит к коматозному состоянию. У больного нарушаются функции жизненно важных органов. При неглубокой коме у пациента сохраняется реакция зрачков на свет, сухожильные и глоточные рефлексы, наблюдаются патологические рефлексы, изменения мышечного тонуса. Глубокая кома, как правило, заканчивается летальным исходом.
Ишемический инсульт
Ишемические нарушения мозгового кровообращения вызывают тромбозы и эмболии мозговых сосудов. Инсульт, вызванный тромбами, возникает чаще в ночное время, во сне. Больной утром просыпается уже с неврологическими патологиями (нарушение речи, парез). При развитии патологии в дневное время наблюдают постепенное прогрессирование неврологических симптомов. Нередко ишемическому инсульту предшествуют транзиторные нарушения мозгового кровообращения.
При эмболическом инсульте неврологическая симптоматика развивается быстро. У больного появляется головная боль, потеря сознания, парез. Клиническая картина зависит от того, какой участок мозга оказался пораженным. Основные признаки поражения бассейна сонных артерий:
- слабость конечностей;
- опущение уголка рта;
- смещение языка в парализованную сторону.
У больных могут возникать нарушения ориентации в пространстве и речи, выраженный паралич и парез. Поражение затылочных долей сопровождается нарушением зрения, слепотой, гиперчувствительностью. При ишемии ствола мозга наблюдают затруднение глотания, двоение в глазах, косоглазие, парезы. Закупорка базилярной артерии приводит к развитию комы.
В случаях закупорки мелких сосудов, которые питают глубокие ткани мозга, наблюдается медленное нарастание следующих симптомов:
- гемипарез;
- нарушение согласованных движений;
- нарушение речи.
У пациентов может возникнуть отек мозга на 3-й день после инсульта. Нарастание симптомов может быть связано с кровоизлиянием в зону инфаркта, дисфункциями органов, инфекционными осложнениями выделительной и дыхательной систем. Примерно четверть больных после ишемического инсульта умирает в течение месяца. В 90% выжившие пациенты становятся инвалидами.
Улучшение кровоснабжения с помощью изменения образа жизни
Первое, что может существенно облегчить состояние при нарушении кровообращения, — изменение образа жизни. И сделать это надо при появлении первых признаков патологии.
Физическая активность
Как поможет улучшить кровообращение ног физкультура? Особенно актуален активный образ жизни при венозной недостаточности. Сокращаясь, икроножные мышцы способствуют продвижению венозной крови от периферии к центру, устраняя застой крови в нижних конечностях. Нормализация венозного оттока способствует улучшению артериального кровоснабжения. Лучший вид физической активности — ходьба. Врач ЛФК разработает индивидуальный гимнастический комплекс в зависимости от степени поражения и физических возможностей пациента. Полезно плавание, катание на велосипеде, аквааэробика.
Отказ от курения и спиртного
Для кровообращения важно здоровье сосудов. Сигареты содержат около 4000 химических соединений
Они влияют на биохимию организма. В результате негативных процессов стенки сосудов повреждаются и истончаются. Смолы увеличивают вязкость крови и риск образования тромбов. Никотин повышает давление, силу и частоту сердечных сокращений, вызывает спазм средних и мелких сосудов.
Алкоголь не менее опасен для кровеносной системы. Он сначала расширяет, затем сужает сосуды. В результате происходит расширение вен нижних конечностей. Оказывая мочегонное действие, спиртное вымывает из организма необходимые минералы. Отказ от вредных привычек в несколько раз снижает риск развития сосудистой патологии.
Здоровое питание и нормализация веса
Здоровое питание значительно снижает вероятность нарушения кровообращения и улучшает кровоток, если патология уже имеется. Восстановить кровообращение помогут продукты, содержащие кремний. Он необходим для синтеза коллагена и эластина и укрепления сосудистых стенок. Для этого в рационе должны быть крупы, бобовые, кукуруза.
Нежирное мясо, кабачки, чернослив, яйца, чеснок — поставщики не менее важных веществ, снижающих риск развития тромбоза и флебита. Овощи и фрукты — источник витаминов и минералов, которые необходимы для нормального кровообращения. Исключаются из употребления продукты с синтетическими добавками и повышающие уровень холестерина.
Ожирение — главный враг сердечно-сосудистой системы. Для улучшения кровообращения необходимо избавиться от лишних килограммов. Это можно сделать, уменьшив калорийность пищи до 1500 ккал в сутки.
Массаж и иглоукалывание
С помощью коррекции образа жизни и немедикаментозных методов лечения можно значительно улучшить состояние сердечно-сосудистой системы и нормализовать кровоток в нижних конечностях. Сделать это помогут массаж и иглорефлексотерапия. Проведение массажа допустимо на начальных стадиях до образования трофических язв. Процедура способствует устранению венозного застоя, расширяет артерии, что улучшает питание и доставку кислорода к тканям.
Массаж поясницы снимает варикозные боли в нижних конечностях. Плохое, медленное кровообращение в ногах вызывает судороги, отеки, тяжесть. Избавиться от этих симптомов, а также предупредить появление варикозных узлов можно с помощью массажа стоп. Иглоукалывание при нарушении венозного кровообращения проводится в области селезенки и желудка. В результате снижаются болевые ощущения и уменьшаются венозные узлы.
Проверенные и эффективные способы
Перелейте перечисленные настойки и добавьте в общую емкость цветки сушеной гвоздики (десяти будет достаточно). Полученную смесь закройте и поставьте в темное место на 14 суток. Емкость надо периодически встряхивать.
Принимать лекарство надо по 30 капель на 100 мл воды, три или четыре раза в сутки за 30 минут перед едой.
Смесь на основе лимона и чеснока
Особенно эта смесь полезна, если у вас атеросклероз.
Пропустите 5 зубцов чеснока через чесночницу, добавить нерафинированное масло и поставить в темное место настаиваться пару-тройку дней. Для приема смеси каждый раз добавляется по чайной ложке сока лимона. Трех раз в сутки перед едой будет достаточно. Продолжительность приема – от одного до трех месяцев.
Корень ятрышника
Десяти корешков вам будет достаточно для приготовления спиртовой настойки. Разрезать корни, поместить в емкость из темного стекла и залить спиртом медицинским (200 мл). Выдержать настойку надо 14 дней. Принимать по утрам по одной чайной ложке.
Приблизительная длительность приема – 1-2 месяца. Однако, при ухудшении самочувствия курс лучше остановить.
Апельсин с лимоном
Этот рецепт подойдет тем, кому противопоказан алкоголь в любых количествах или есть аллергия на чеснок. При помощи мясорубки сделайте кашицу из этих двух фруктов, поместите это в стеклянную емкость и добавьте 2 столовые ложки меда, перемешайте и поставьте в холодильник.
Такую смесь принимать 2 или 3 раза в сутки по 1 столовой ложке. Можно запивать чаем.
Клюква с медом и хреном
Также для нормализации кровотока в головном мозге и тем самым, для повышения памяти и остальных когнитивных функций, потребуется 500 грамм клюквы перемешать с 350 граммами меда и натереть в емкость корень хрена (150 грамм будет достаточно).
Итоговую смесь лучше перемешать миксером и поставить в холодильник настояться. Средство принимается по 2-3 чайных ложки до трех раз в сутки после приема пищи. Можно запить чаем для вкуса.
БАД Гинго Би
Отлично подойдет препарат-стимулятор на растительной основе. Для активизации мозговой работы есть готовые средства на основе листьев дерева Гинкго. Препараты питают нейроны кислородом и глюкозой.
Кора рябины
Стаканом кипятка (до 250 мл) залить 1 столовую ложку коры рябины красной и прокипятить в течение 10 минут. После чего отвар настаивается на протяжении 5 часов и принимается по 20 мл трижды в сутки длительностью в 35 дней. При повышенной свертываемости крови это рецепт не рекомендуется.
Три составные части процесса
Под кровообращением понимают движение крови внутри сосудистого русла через вены и артерии. Суть процесса – достаточное питание и кислородоснабжение тканей, внутренних органов для выполнения функций, которые свойственны каждому из них. Чем активнее, свободнее кровоток, тем лучше здоровье человека, быстрее заживают его раны, нервы в порядке, мышцы сильные, энергообмен оптимален.
Улучшить кровообращение организма в целом можно по трем направлениям:
- минимизацией воспалительных процессов, которые влияют на диаметр сосудов, сужая их, провоцируя сердечно-сосудистую недостаточность или аутоиммунные процессы с дегенерацией, гибелью клеток: сахарный диабет, полиартрит, рак, синдром Альцгеймера (специфические индикаторы хронического воспаления: гомоцистеин и липопротеин);
- балансированием вязкости крови, что достигается сбалансированным питанием и питьевым рационом;
- поддержкой артерий в оптимальном состоянии: гибкими, эластичными, обладающими нормальным тонусом, способным контролировать артериальное давление.
Что такое заболевания кровеносной системы
- Насыщение клеток и тканей питательными веществами и кислородом, необходимыми для их жизнедеятельности и обеспечения обменных процессов.
- Перераспределение продуктов метаболизма.
За транспортировку крови от сердца к сосудам и капиллярам, расходящимся по всему телу, отвечает аорта – самый крупный сосуд человеческого организма, основа большого круга кровообращения. Малый круг обеспечивает газообменные процессы в легочных тканях. обеспечивая стабильность дыхательной функции. К основным заболеваниям кровеносной системы относят следующие нарушения и патологии:
- Нарушения или недостаточность сердечной функции.
- Пороки развития сердца и сосудов.
- Нарушения сердечного ритма: тахикардию (учащенное сердцебиение), экстрасистолию (внеочередные сердечные сокращения), брадиаритмию (снижение частоты сердечных сокращений).
- Сердечную блокаду (нарушение проводимости электрических импульсов сердечной мышцей).
- Кардиты (болезни из-за воспаления миокарда и околосердечной оболочки)
- Кардиомиопатию (патологии миокарда, не связанные с воспалительными процессами).
- Нарушения показателей артериального давления: артериальная гипертензия (болезнь гипертония) – повышенное давление и гипотензия – пониженное давление.
- Нестабильность миокарда, вызывающая нарушения ритма сердца.
- Цереброваскулярные и другие болезни вен, лимфатических сосудов и узлов.
Причины
Внутренние и внешние факторы, провоцирующие развитие нарушений кровообращения, можно разделить на прямые и косвенные. Причины нарушения кровообращения, непосредственно влияющие на возникновение сбоев в работе кровеносной системы, носят физиологический характер, к ним относятся:
- Атеросклероз (хроническое заболевание, развивающееся вследствие нарушения липидного обмена), ведущий к ишемической болезни сердца.
- Инфекции различного типа (стрептококковая, стафилококковая, энтерококковая), провоцирующие развитие ревматизма, миокардита, перикардита, эндокардита.
- Врожденные болезни, возникающие во внутриутробном периоде развития, например, пороки сердца.
- Сильная потеря крови, например, при травмах, провоцирующая сердечно-сосудистую недостаточность.
Провоцирующими факторами, усугубляющими риск возникновения болезни кровообращения и провоцирующими ее ускоренное развитие, кардиологи считают следующие моменты:
- Высокий уровень повседневного стресса, вследствие которого развивается постоянное психическое нервное перенапряжение.
- Ведение нездорового образа жизни – гиподинамия (недостаточность физической нагрузки), нарушенный режим питания, избыточный вес и ожирение, вредные привычки (табакокурение, злоупотребление спиртными напитками).
- Наследственная предрасположенность.
Диагностика нарушения спинномозгового кровообращения
Во время диагностики заболевания врачи ориентируются на результаты осмотра больного и его анамнез. Обязательно используются инструментальные диагностические методики. Для точной постановки диагноза применяется МРТ позвоночника. Если по показаниям провести его невозможно, метод заменяет КТ позвоночника. Обе методики также позволяют дифференцировать нарушения спинномозгового кровообращения от воспалительных и опухолевых процессов, а также определить геморрагический или ишемический характер инсульта.
Диагностировать патологические изменения в сосудах и окончательно принять решение о необходимости хирургического вмешательства позволяет спинальная ангиография. Для определения степени поражения нервных волокон врач может назначить электрофизиологические методы (электромиография, транскраниальная магнитная стимуляция, электронейрография, вызванные потенциалы).
По показаниям назначаются дополнительные методы диагностики: клинический и биохимический анализ крови, коагулограмма, рентгенография грудного и шейного отделов позвоночника. Больному могут также потребоваться консультации терапевта, эндокринолога, хирурга, уролога, нейрохирурга.
Опухоли сосудов
Одной из причин ухудшения состояния вен и артерий являются доброкачественные (гемангиомы) и злокачественные опухоли кровеносных сосудов. Доброкачественные опухоли развиваются в основном в утробе матери из эндотелиальных клеток, что образуют внутреннюю оболочку сосудов . В основном являют собой деформированные переплетенные капилляры в виде единичных или множественных образований как на коже, так и внутри организма.
Основными причинами появления доброкачественной опухоли сосудов считают наследственность, сильный токсикоз или прием некоторых лекарств при беременности, повышенное количество эстрогенов в крови. Появления доброкачественной опухоли могут спровоцировать бактериальные или вирусные инфекции, большое количество в организме свободных радикалов из-за экологии.
Злокачественные опухоли сосудов встречаются реже, в основном после сорока лет. Среди основных причин называют влияние экологии, никотина, алкоголя, других вредных привычек. По классификации существует два вида образований: гемангиоперицитомы и гемангиоэндотелиомы, которые врачи часто объединяют в одну группу – ангиосаркому. В основном недуг развивается в тканях ног. Опухоль характеризуется быстрым ростом, склонностью прорастать сквозь кожу, язвами, метастазированием в разные органы.
На ранних этапах злокачественную опухоль диагностировать трудно, поскольку симптомы не дают о себе знать. Наличие недуга врачи могут заподозрить по его склонности к изъявлению, после чего для диагностики назначают соответствующие обследования и лечение. Если опухоль обнаруживается на конечности, прибегают к радикальному методу лечения – ампутации, что приводит к инвалидности, человек часто нуждается в сестринском уходе.
Прогноз для жизни негативный: в большинстве случаев опухоль замечают на поздних стадиях, поэтому больной умирает в течение двух лет после диагноза, и лишь около пяти процентов пациентов живут более пяти
Поэтому очень важно после сорока лет сдавать , которые позволят вовремя заметить патологию и принять меры для устранения недуга
(так называются отложения на внутренних стенках кровеносных сосудов) выступают в просветы сосудов, тем самым сужая их и препятствуя кровотоку. Кроме того, бляшка часто образует поверхность, которая может инициировать образование кровяного сгустка, увеличивая риск развития тромбов или эмболии, вызывающих уменьшение кровоснабжения тканей или органов (ишемии) или отмирание тканей (некроз).
В стенках пораженных атеросклерозом артерий также происходят дегенеративные процессы, и со временем сосуды теряют свою эластичность и затвердевают. На этой стадии атеросклероза возникает опасность разрыва сосуда под натиском артериального давления.
Атеросклероз зачастую тесно связан с рационом питания человека, в котором присутствует большое количество вредных жиров. Помимо этого, данное заболевание возникает чаще у людей, страдающих повышенным кровяным давлением, ожирением, а также у курильщиков и людей, ведущих малоподвижный образ жизни. Эмоциональные и генетические факторы также могут повышать риск развития атеросклероза.
Основные причины кислородного дефицита
Экзогенными причинами дефицита кислорода являются:
- разряженный воздух в окружающей среде. Такое явления характерно для высокогорных климатических районов, непроветриваемых помещений.
- дегидратация (обезвоживание) организма, вследствие воздействия высоких температур (перегрева), на фоне недостаточного употребления воды.
Условно, к экзогенным факторам можно отнести специфические пристрастия и условия, вызывающие повышенную потребность в кислороде:
- никотиновая зависимость;
- увлечение подводными видами спорта или альпинизмом;
- интенсивные спортивные тренировки и иные физические перегрузки;
- избыточная масса тела;
- голодание и кахексия (истощение организма);
- тяжелые условия труда (работа в помещениях, закрытых от доступа внешней среды с недостаточной искусственной вентиляцией).
Эндогенные причины кислородного голодания связаны с различными патологиями органов дыхания, сердца, сосудов, кровеносной системы.
Дыхательная система
Артериальная гипоксемия сопровождает заболевания, для которых характерно снижение вентиляции легких:
- пневмосклероз (замещение паренхимы легких соединительной тканью);
- пневмония (воспаление легких);
- плеврит (воспаление легочной оболочки);
- обструкция органов дыхания (бронхов или легких), вследствие хронических заболеваний (астма, бронхит и т.д.);
- перелом или сильный ушиб грудной клетки.
При бронхо-легочных патологиях количество расходуемого oxygenium превышает его поступление в кровь, что вызывает симптомы диспноэ (одышки) и боли в груди
Сердечно-сосудистая система
Циркуляторными причинами, провоцирующими дефицит кислорода, являются:
- врожденный дефект межжелудочковой перегородки сердца, при котором происходит смешивание артериальной и венозной крови;
- угнетение способности миокарда перекачивать кровь, иначе сердечная недостаточность;
- воспалительные болезни миокарда (миокардит, перикардит, эндокардит);
- ИБС (ишемическая болезнь сердца) и некроз участка миокарда (инфаркт);
- иммунопатологические воспаления сосудов;
- тромбоз, тромбофлебит, варикоз, атеросклероз.
Любые хронические патологии сердца и сосудов могут привести к гипоксии.
Кровеносная система
Повышенная потребность в кислороде возникает при утрате способности гемоглобина присоединяться к эритроцитам. Гемическая гипоксия может быть вызвана онкогематологическими болезнями (злокачественное поражение крови и лимфатической системы), гематологическим синдромом, иначе анемией (пониженное содержание гемоглобина в крови).
Справка! Анемия может возникать по нескольким причинам: дефицит железа в организме, внешние и внутренние кровотечения, недостаточный синтез эритроцитов в костном мозге, либо их стремительное разрушение.
Отдельно выделяют ночной и техногенный вид нехватки кислорода. Ночной вариант представляет собой апноэ – временную остановку дыхания, обусловленную чрезмерным расслаблением глотки вследствие храпа.
Техногенная гипоксия является результатом длительного пребывания или постоянного проживания в неблагополучных экологических условиях (искусственное загрязнение атмосферы промышленными отходами).