Лейкоз
Содержание:
- Признаки лейкемии
- Симптомы лейкоза по стадиям
- Признаки заболевания
- Первые симптомы
- Побочные эффекты лечения
- Осложнения при лейкозе
- Острый лимфобластный лейкоз у детей: что это такое?
- Хронический миелобластный лейкоз
- Диагностика и лечение лейкемии
- Пересадка костного мозга
- Степени рака крови.
- Применяемые методы терапии
- Лимфосаркома: формы, типы
- Диагностика и анализы
- Лечение лейкоза
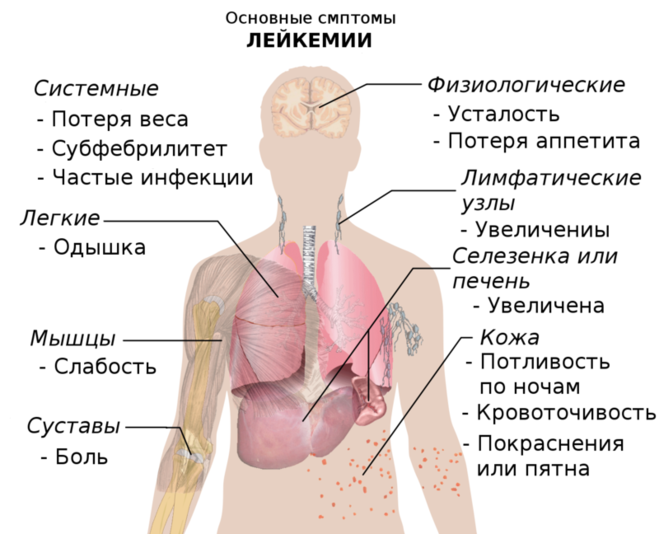
Признаки лейкемии
При лейкемии можно выделить характерные признаки данного онкологического заболевания общего и местного проявления.
К этим симптомам лейкемии у взрослых можно отнести: быструю утомляемость и слабость; бессонницу либо постоянное желание спать; ухудшение концентрации внимания и памяти; бледность кожных покровов и тёмные круги под глазами; незаживающие раны; образование на теле различных гематом без видимых на то причин; кровотечения из носа; часто возникающие ОРВИ и инфекции; спленомегалию и увеличение лимфоузлов, а также печени, подъём температуры.
В лабораторных анализах крови выявляют понижение или повышение СОЭ, различного вида лейкоцитозы, тромбоцитопения и анемии.
Имеющийся один или несколько вышеперечисленных признаков ещё не говорят о лейкемии. А в целях исключения или подтверждения диагноза целесообразно обследоваться в специализированной клинике и проконсультироваться у профессионалов.
Симптомы лейкоза по стадиям
Лечение лейкоза определяется специалистами исходя из тех симптомов, которые являются свидетельством одной из стадий болезни крови у взрослых:
- На начальном этапе опираются на нехарактерную ранее утомляемость человека, обострение патологий, ранее пребывающих в ремиссии, активизации простудных, герпесных поражений. Проведение анализа крови подтверждает либо опровергает предварительный диагноз лейкоза.
- Этап развернутых признаков — самочувствие взрослого человека страдает в значительной мере. На первый план выходит поражение системы кроветворения — на фоне поражения раком лейкоцитов падают иммунные барьеры, появляются мигрирующие суставные боли, страдает деятельность нервных структур. Стадия все еще обратима — лейкоз удается или излечить, или же он переходит на следующий этап.
- Терминальная стадия — система кроветворения угнетена настолько, что самочувствие взрослого человека оценивается как крайне тяжелое. Его беспокоят постоянные интенсивные боли, упорные головокружения, тошнота, постоянная слабость, нарушается сознание. Раком поражены все органы и системы, ведь атипичные клетки с током крови разносятся по всем тканям.
По наблюдениям специалистов, типичные для лейкозов симптомы у людей старше 18–25 лет появляются уже через 5–7 лет от момента первичного сбоя в системе кроветворения. Поэтому проводить лечебные мероприятия на позднем этапе рака представляется затруднительным – опухолевым процессом уже затронут весь организм в целом. Тогда как при раннем обращении и диагностировании хронической формы лейкоза дается больше возможностей для лечебных мероприятий и более благоприятный прогноз.
Признаки заболевания
К острой форме могут относиться следующие симптомы лейкемии:
- Увеличивается количество раковых патогенов в структуре опухоли.
- Накопление злокачественных гранулоцитов в структуре костного и головного мозга с другими внутренними органами.
Первые признаки болезни носят основные характеристики любого недуга:
- Мышечная слабость и общее недомогание после лёгкой физической нагрузки.
- Повышение температуры тела до термальных показателей.
- Болевые ощущения в суставах.
- Снижение или полное отсутствие аппетита.
- Повышенное потоотделение.
- Систематическое проявление капиллярных кровоизлияний на верхних слоях кожи, синяки.
На развернутой стадии признаки лейкоза у взрослых отличаются выраженным проявлением:
- Пролимфоцитарный синдром характеризуется внешним увеличением лимфатических узлов с миндалинами, лёгких, селезёнки с печенью, тканей головного мозга, слюнных желёз, почек, отмечаются дерматиты.
- Геморрагические симптомы отличаются кровоизлияниями во внутренние органы и слизистые оболочки, в верхние слои дермы, профузные выделения крови из носа, матки и других.
- Анемичные проявления – недостаток микроэлементов, сопровождающийся повышенным сердечным ритмом, одышкой и головокружением.
- Поверхность кожи и слизистые приобретают бледный оттенок.
- Прогрессирующее снижение веса.
- Лихорадочное состояние.
- Сильное потоотделение в ночное время.
- Сильная тошнота с рвотными позывами.
- Повышен порог утомляемости.
Первые симптомы
Первые признаки лейкемии очень слабые, но с течением времени начинают немного нарастать. Самое главное, даже при малейших симптомах сразу же обратиться к врачу.
- Потливость во время сна.
- Увеличение лимфатических узлов. Чаще увеличенные лимфоузлы находят на шеи и в подмышечных впадинах. Они безболезненны, подвижны при пальпации.
- Повышенная температура
- Постоянная утомляемость, сонливость
- Частые беспричинные синяки, кровоподтеки на коже, кровотечение из носа, кровотечение десен при острых течениях заболеваний.
- Тяжесть под ребрами. При обследовании обнаруживают увеличенную селезенку, печень
- Частые простудные заболевания. Нормальных лейкоцитов мало, преобладают в большей степени злокачественные, поэтому, организм не может сопротивляться воздействиям внешней среды. Люди начинают болеть серьезными вирусными и бактериальными заболевании: герпес, пневмония, бронхит и т.п.
Побочные эффекты лечения
Любой подход к лечению сопряжен с определенными рисками для пациента. При этом если для всех препаратов, за исключением химиотерапевтических, выраженные побочные эффекты – повод для отмены лечения, то противоопухолевую терапию не приостанавливают. В зависимости от выбранной формы лечения могут возникнуть разные негативные реакции:
- при химиотерапии – облысение, анемия, кровоточивость, тошнота, рвота, появления язв во рту и на слизистых кишечника;
- при биологическом лечении – появление гриппоподобных симптомов (сыпи, повышения температуры тела, кожного зуда);
- при проведении радиотерапии – усталость, сонливость, покраснение кожных покровов, облысение, сухость кожи;
- после трансплантации костного мозга – отторжение донорского образца (реакция «трансплантат против хозяина»), поражение печени, желудочно-кишечного тракта.
Осложнения при лейкозе
Для онкологических болезней характерно внезапное возникновение. Первое время человеку кажется, что это обычная простуда. Далее признаки респираторных и вирусных инфекций усиливаются. Эти же ощущения возможны и после лечения. Слабость, насморк, проблемы с дыханием, фебрильный мандраж. Изменяется состав крови, который потом очень тяжело восстановить. Снижается иммунная система. Любые побочные эффекты могут еще больше ослабить организм. Онкологические больные подвержены инфекциям, вирусам, и другим патологическим процессам:
- менингит;
- гепатит;
- сепсис;
- кровоизлияние в мозг;
- миелома;
- некроз;
- пневмония;
- тромбоцитопения;
- инфаркт селезенки;
- нейтропения;
- патологические процессы в ротовой полости, желудке, кишечнике;
- воспаление лимфатической ткани;
- интоксикация.
При пересадке мозга могут возникнуть свои осложнения:
- кровотечение;
- проблемы с работой сердца;
- закупорка сосудов;
- кровотечение;
- озноб, недомогание;
- заражение кожных покровов в местах соприкосновения с медицинским оборудованием, сыпь;
- нехватка кислорода (ощущение);
- паника;
- инфицирование;
- сепсис;
- боли в суставах, сердце, костях.
К сожалению, бывают такие случаи, когда костный мозг не приживается
Очень важно поддерживать иммунную систему в период онкологии
Острый лимфобластный лейкоз у детей: что это такое?
Суть заболевания заключается в следующем. До того, как пойти по одному из путей развития и стать полноценным лимфоцитом, клетка находится в красном костном мозге в зародышевом состоянии. Ее называют клеткой-предшественницей или незрелой клеткой.
Если на этой стадии клетка подверглась мутации, она перестает развиваться по предусмотренному сценарию и приобретает черты атипичности. Такие видоизмененные клетки называют бластами или лимфобластами.
Бластная клетка начинает активно делиться и размножаться, угнетая деление других, здоровых клеток. Множественные лимфобласты заполняют собой костный мозг, затем выходят за его пределы, в кровяное русло пациента, и с током крови разносятся по всему организму. В результате состав крови меняется, а органы и ткани не получают нужного питания. Первыми в такой ситуации страдают лимфоузлы, печень, селезенка и головной мозг – именно сюда в первую очередь направляются лимфобласты.
Сопутствующей патологией, ускоряющей развитие злокачественного процесса в красном костном мозге и крови, являются мутации генов, отвечающих за апоптоз, – гибель клеток с нарушениями в ДНК.
В среднем, время от начала деления бласта до появления первых выраженных симптомов при ОЛЛ составляет 2-3 года.
Стадии ОЛЛ у детей
Теперь, рассказав в целом о том, что это – лимфобластный лейкоз у детей, можем детализировать информацию. В медицинской классификации выделяют несколько стадий этой онкологической патологии.
- Начальный период со слабовыраженными симптомами. На этом этапе ОЛЛ у детей диагностируется в единичных случаях.
- Развернутая стадия патологии. Ее также называют первично-активной. Симптомы становятся заметными, более того, они появляются одновременно или один за другим. Именно на этой стадии у детей чаще всего и выявляют острую лейкемию лимфобластного типа.
- Стадия ремиссии. Для нее характерно удовлетворительное самочувствие пациента и снижение количества бластных клеток в крови. Если этот показатель колеблется в пределах 5-20%, принято говорить о неполной ремиссии. Если же атопичных клеток в крови больного менее 5% — можно вести речь о полной ремиссии.
- Стадия рецидива. О ней врачи говорят при обострении болезни в стадии ремиссии, а также при проявлении вторичных нарушений, связанных с основным заболеванием.
- Терминальная стадия. Самый сложный и тяжелый этап детского рака крови по лимфобластному типу с большим количеством бластных клеток, критичным угнетением кроветворной системы и жизнеугрожающими состояниями.
- Стадия выздоровления. Встречается нечасто, чаще всего, у пациента наступает длительная устойчивая ремиссия. Тем не менее в отдельных случаях врачи имеют основание говорить о полном выздоровлении. Его подтверждают нулевой уровень бластов в крови, полное отсутствие клинических проявлений ОЛЛ и последствий заболевания.
Детская острая лейкемия лимфобластного типа: предпосылки возникновения
Достоверно причины острого лимфобластного лейкоза у детей до сих пор не известны. При одинаковых исходных данных и жизненных обстоятельствах у одного ребенка процесс может запуститься, а у второго – нет.
Предположительно предпосылками для проявления ОЛЛ являются:
- наследственные факторы. Сюда входят генетические мутации, хромосомные патологии, врожденные дефекты генов, а также наличие иных генетических заболеваний, например, синдрома Дауна, анемии Фанкони, некоторых других;
- врожденный иммунодефицит;
- воздействие ионизирующего излучения (радиации) как на самого ребенка, так и на мать во время беременности;
- накапливание в организме солей тяжелых металлов, а также пестицидов, гербицидов и промышленных канцерогенов;
- определенные вирусы – Эпштейн-Барр, вирус папилломы человека некоторых видов, герпес и другие;
- прием ребенком или женщиной во время вынашивания плода большого количества нестероидных противовоспалительных препаратов и антибиотиков, а также иммуносупрессоров и цитостатиков, например, в рамках лечения другого онкологического заболевания.
В группу высокого риска по острому лейкозу лимфобластного типа входят дети мужского пола европеоидной расы в возрасте от 2 до 5 лет, близким родственникам которых уже было диагностировано данное заболевание.
Хронический миелобластный лейкоз
Для миелобластного хронического лейкоза характерно постепенное развитие болезни. При этом наблюдаются следующие признаки:
- Снижение веса, головокружения и слабость, повышение температуры и повышенное выделение пота.
- При этой форме заболевания нередко отмечаются десневые и носовые кровотечения, бледность кожных покровов.
- Начинают болеть кости.
- Лимфатические узлы, как правило, не увеличены.
- Селезенка значительно превышает свои нормальные размеры и занимает практически всю половину внутренней полости живота с левой стороны. Печень также имеет увеличенные размеры.
Лечение миелоза
Лечебная терапия хронического миелобластного лейкоза выбирается в зависимости от стадии развития заболевания. Если оно находится в стабильном состоянии, то проводится только общеукрепляющая терапия. Пациенту рекомендуется полноценное питание и регулярное диспансерное обследование. Курс общеукрепляющей терапии проводится препаратом Миелосан.
Если лейкоциты начали усиленно размножаться, и их количество значительно превысило норму, проводится лучевая терапия. Она направлена на облучение селезенки. В качестве первичного лечения используется монохимиотерапия (лечение препаратами Миелобромол, Допан, Гексафосфамид). Они вводятся внутривенно. Хороший эффект дает полихимиотерапия по одной из программ ЦВАМП или АВАМП. Самым эффективным лечением лейкоза на сегодняшний день остается трансплантация костного мозга и стволовых клеток.
Диагностика и лечение лейкемии
Первое, что назначит врач на приеме, это общий анализ крови. На основании его показателей можно с высокой долей вероятности предположить диагноз «лейкемия». В его пользу будут свидетельствовать отклонения в количестве лейкоцитов, эритроцитов, тромбоцитов и других клеток крови, а также СОЭ.
Кроме того, для определения, насколько далеко зашло заболевание, назначают биохимический анализ крови. Его результаты информируют о состоянии внутренних органов и работе всех систем организма.
Также показательным исследованием в постановке диагноза «рак крови» является забор и исследование костного мозга. Как правило, забор осуществляют из тазовой кости под местной анестезией. Процедура достаточно простая, практически безболезненная и не требует госпитализации.
Помимо вышеперечисленных исследований, исходя из особенностей состояния больного, врач может рекомендовать:
- биопсию селезенки либо лимфоузла – для определения экспрессии антигенов В-лимфоцитов;
- цитогенетическое исследование – с его помощью определяют кариотип злокачественных клеток;
- другие молекулярные и генетические обследования.
В большинстве случаев основные методы диагностики дополняются аппаратными исследованиями: рентгенографией, КТ, ПЭТ-КТ, МРТ, УЗИ внутренних органов, в первую очередь, печени, селезенки и лимфоузлов. На основании обобщенных данных устанавливается диагноз «лейкемия», а также определяются форма и стадия заболевания.
Лечение системных гемобластозов напрямую зависит от того, какая форма заболевания имеется у пациента, на какой стадии выявлен патологический процесс, каково общее состояние организма больного и какие он имеет сопутствующие хронические заболевания.
В целом, в протокол лечения входят:
- медикаментозная химиотерапия с использованием препаратов-цитостатиков. Она назначается курсами с перерывами и может длиться от нескольких месяцев до года. Препараты вводятся внутривенно, принимаются перорально или поставляются в организм иными методами. Химиотерапия уничтожает мутировавшие клетки и постепенно восстанавливает нормальный состав крови. Проблема подобного лечения заключается в том, что цитостатики – препараты с очень низким избирательным действием, поэтому вместе с раковыми они уничтожают и здоровые клетки. Вследствие этого самочувствие больного ухудшается, ему необходимо дополнительное восстановительное лечение;
- лучевая терапия. Она позволяет уничтожать раковые клетки с помощью ионизирующего излучения. Проблема здесь в следующем: облучение всего организма крайне нежелательно – оно может привести к образованию вторичных опухолей. Поэтому радиологи предпочитают действовать точечно, чаще всего воздействуя только на костный мозг. Оптимальный результат дает сочетание лучевой терапии с химиотерапией;
- трансплантация клеток костного мозга. Цель процедуры заключается в том, чтобы заселить костный мозг здоровыми донорскими стволовыми клетками. Для того, чтобы их не вытеснили раковые элементы, в процессе подготовки к пересадке пациент проходит несколько курсов высокодозной химиотерапии и облучения.
В качестве дополнительных методов борьбы с болезнью может назначаться целевая терапия, позволяющая отслеживать специфические изменения в клетках и предотвращать их пролиферацию, а также биологическая терапия, направленная на контроль развития заболевания.
В отдельных случаях, когда селезенка увеличена до критических размеров, ее удаляют посредством оперативного вмешательства.
Если лейкоз крови обнаружен на поздней стадии и не подлежит излечению, пациент получает паллиативную терапию, направленную на купирование болевого синдрома и поддержание приемлемого качества жизни в течение максимально возможного времени.
В заключение стоит сказать, что прогноз на жизнь всецело зависит не только от формы онкологического заболевания, возраста и общего состояния организма пациента, но и от того, насколько рано был установлен диагноз и начато адекватное лечение. Поэтому, имея представление о том, что это за заболевание – лейкоз крови, каждый человек должен осознавать его серьезность, не игнорировать изменения в самочувствии и своевременно обращаться к профильным специалистам за качественной медицинской помощью.
Пересадка костного мозга
Метод относится к иммунотерапии, является пересадкой костного мозга или его стволовых клеток. Подобные операции делаются лишь в самых передовых клиниках, которых насчитывается небольшое количество. В них обращаются пациенты всего мира. Для самой операции в основном используют биологический материал близкого родственника, но нередко донорами становятся посторонние люди.
Внимание!
Клиники дают возможность онкологическим больным после выздоровления иметь здоровое потомство. Это делается посредством забора и хранения здоровых клеток, отвечающих за репродукцию. К сожалению, такие операции очень дорого стоит.
Степени рака крови.
Определение стадии заболевания необходимо для прогнозирования течение болезни и выживаемости людей при онкологии. Существует 4 стадии. Выживаемость самого больного зависит от стадии.
Первая стадия характеризуется начальными симптомами, четвертая — конечными симптомами с распространением в организме метастазов. Чем раньше обнаружить онкологию – тем больше шансов на выздоровление.
По результатам диагностических и цитологических исследований определяют стадию рака. Учитывают также количество пораженных лимфоузлов и распространение метастазов в органах.
| Стадии белокровия | Симптомы | Прогноз выживаемости |
|
1 стадия лейкоза, лейкемии (разница названий рака крови не имеет значения).
Начальный процесс образования атипичных клеток, возникающий из-за сбоя в иммунной системе. Хватит одной мутированной клетки для того, чтобы началось целое заболевание. |
· Ухудшение состояния пациента.
· Изменение химического состава крови. · Частые хронические инфекционных заболевания. |
Выявление рака на данной стадии позволяет достигнуть хороших результатов. В 95% — полное выздоровление. |
|
2 стадия. Происходит более активное деление атипичных клеток. В крови наблюдается скопление злокачественных масс. |
· Ухудшение состояния.
· Печень и селезенка увеличены. · Сыпь на коже. |
Выздоровление сравнительно высокое и составляет 75 % |
| 3 стадия. Агрессивный рост атипичных клеток. Бластные клетки вместе с кровью и лимфой перемещаются и образуют метастатические опухоли в тканях и органах. | · Анемия обычная.
· Желтого оттенка: слизистые и кожа. · Инфекционные заболевания. · Одышка. · Брадикардия, аритмия. · Пальпаторно прощупываются лимфатические узлы. · Боли в костях. |
5 лет с момента выявления и обнаружения болезни выживаемость составляет 30% |
|
4 стадия. Не обратимый этап онкологии. Полное излечение невозможно. Метастазы распространились уже на многие органы: кости, паренхиматозные органы и т.д. Происходит поражение ЦНС.
Лечение направлено на устранение симптомов. Иногда пересаживают костный мозг и трансплантируют стволовые клетки, но такие операции очень дорогие. |
· Сильные боли.
· Множественные синяки на кожи. · Инфекционные осложнения. · Нарушение. · Координации из-за нарушения системы спинного мозга. |
Пятилетняя выживаемость — 8% |
Опасность онкологии крови заключается в том, что нет видимой опухоли, которую можно было бы удалить, раковые клетки распространяются повсюду.
Применяемые методы терапии
Лечение лейкоза у детей важно начать как можно раньше поскольку это онкологическое заболевание развивается быстро и может вызвать необратимые последствия в организме. При проведении терапевтических действий ребенка госпитализируют в специализированную клинику, поскольку важно соблюдение всех правил лечения:
все вещи, используемые ребенком должны быть стерильными
На фон развития заболевания, иммунная система у детей ослаблена и любая инфекция может ухудшить состояние пациента;
при проведении терапии, важно чтобы малыш потреблял обильное количество жидкости;
соблюдение, сбалансированной всеми питательными веществами, диеты;
при развитии инфекционного процесса в организме, пациенту назначают срочный прием антибиотических препаратов.. Цель проводимого лечения, это: уничтожить патологические клетки в организме ребенка, нормализовать функциональность иммунной системы и восстановить количество эритроцитов и тромбоцитов
Для этого применяются следующие методики лечения:
Цель проводимого лечения, это: уничтожить патологические клетки в организме ребенка, нормализовать функциональность иммунной системы и восстановить количество эритроцитов и тромбоцитов. Для этого применяются следующие методики лечения:
- предварительная – устранение патологических клеток крови с помощью приема химиопрепаратов;
- индуктивная – комплексное применение нескольких препаратов, для полного уничтожение пораженных клеток и достижения стадии ремиссии. Курс лечения составляет 1.5-2 месяца;
- консолидация в комплексе с интенсивным лечением – закрепление стадии ремиссии, с исключением возможного рецидива;
- повторное проведение индуктивной терапии – чаще всего применяется при возможных рецидивах, но иногда проводится для профилактики рецидива;
- поддерживающая терапия – нацелена на нормализацию общей функциональности организма и иммунной системы;
- в запущенных случаях возможно проведение оперативного вмешательства, а именно пересадка костного мозга.
Это не доказано и является всего лишь догадкой. Но все-таки существуют некоторые факторы риска, которые могут повлиять на развитие заболевания:
- болезнь Дауна и другие хромосомные отклонения в организме человека;
- отягченная наследственность;
- в качестве последствия после радиоактивного облучения, вызванного взрывом атомной бомбы, аварии техногенного характера или проживанием вблизи АЭС;
- вирусные заболевания, спровоцировавшие нарушения в структуре ДНК;
- потребление большого количества сигарет и пассивное курение.
По статистике, мальчики более подвержены развитию лейкемии, чем девочки. Обычно заболевание диагностируется в период: 2-5 и 10-13 лет, но назвать возрастной показатель или половую принадлежность фактором риска нельзя.
Лимфосаркома: формы, типы
Лейкемия может быть острой и хронической. Острая форма характеризуется весьма быстрым прогрессированием недуга и ярко выраженной симптоматикой. При остром лейкозе в организме человека незрелых раковых клеток в несколько раз больше чем зрелых и правильно функционирующих.
Что касается хронической формы, то здесь все несколько сложнее. Болезнь прогрессирует очень медленно и признаков, которые могли бы свидетельствовать о данной патологии, как таковых, нет.
О хронической форме лейкемии, в виду не такого агрессивного течения, по сравнению с острой формой, люди, как правило, узнают ненароком, к примеру, во время осмотра.
В зависимости от того, какой конкретный тип белых кровеносных тельцов вовлечен в патологический процесс различают следующие типы патологий:
- хронический лимфолейкоз;
- хронический миелолейкоз;
- острый лимфолейкоз;
- острый миелолейкоз.
Диагностика и анализы
Важным критерием диагностики является видовая идентификация гемобластоза (дифференциация), потому как, определенный вид патологии имеет свой протокол лечения. Одним из основных методов диагностического обследования являются – показатели анализа крови на лейкемию, включающие морфологическое, генное и хромосомное исследование:
- Цитогенетическое и цитохимическое исследование позволяющие обнаружить в пробах крови патологически измененные хромосомы и определить вид и форму заболевания.
- Иммуннофенотепированное выявление мутационных клеток и их тип, что играет важную роль для правильного назначения терапии.
- Пункционное обследование, позволяющее идентифицировать морфологический тип болезни.
- Миелограмму, определяющую дисбаланс между здоровыми и злокачественными клетками, позволяющую сделать оценку степени прогрессирования болезни.
Инструментальные методики:
- КТ – оценка распространенности процесса и выявление метастаз.
- Рентгенография – выявление очагов болезни и инфекции в легочной ткани.
- МРТ – выявление возможных патологических очагов в черепно-мозговых тканях.
- Биопсия – подтверждает, либо опровергает наличие злокачественных клеток в различных органах.
Лечение лейкоза
Чтобы назначить соответствующее лечение больному с лейкозом, необходимо правильно провести оценку состояния пациента после тщательного медицинского обследования онкологами. Также для подтверждения окончательного диагноза назначают биохимический и общий анализ крови, а дополнительно – материал на биопсию и пункцию.
Выбор тактики лечения и лекарственных средств осуществляются в зависимости от обнаруженной формы лейкоза при постоянном контроле и наблюдении специалистов.
Полного излечения от злокачественной онкологии на данный момент практически не удаётся достичь. Поэтому лечение лейкоза может присутствовать в течении всей жизни больного.
Таким образом, для разных форм лейкоза применяется соответствующая тактика лечения. При диагностировании острого лейкоза проводят срочную госпитализацию больных. В некоторых случаях при достоверном диагнозе назначают сразу лечение препаратами цитостатического действия в амбулаторных условиях.
Для достижения положительной ремиссии используют лечение патогенетическими методами с применением комбинированной полихимиотерапии, чтобы ликвидировать все предполагаемые и имеющиеся очаги патологического процесса. Однако иногда наблюдается депрессия кроветворения с выраженным характером. При остром лейкозе ремиссия наступает тогда, когда тромбоциты и лейкоциты повышаются, а содержание бластов в костном мозге снижается до 5%, лимфоцитов до 30% и не определяются лейкемические пролифераты.
Для лечения детей с острой формой лимфобластного лейкоза назначают эффективную комбинацию Винкристина с Преднизолоном. Используя такую терапию, ремиссию удаётся достичь практически у 90% детей в среднем за пять месяцев. А после достигнутой ремиссии проводят профилактику нейролейкемии. Для проведения первой спинномозговой пункции, которую выполняют сразу же после подтверждения диагноза, применяют Метотрексат (Аметоптерин), вводимый интралюмбально. Такие пункции ставят повторно через каждые две недели до получения положительного результата. Кроме применения полихимиотерапии приступают к специальному профилактическому курсу с облучением головы при захвате первого и второго шейных позвонков. Обязательным условием манипуляции является защита глаз, лица, рта. Одновременно, в течение трёх недель облучения, проводят введение Метотрексата.
Если на момент постановки диагноза определяют нейролейкемию, то лучевое облучение головы не проводят. А при введении препарата через люмбальную пункцию добавляют ещё два препарата, таких как Метотрексат и Цитозар.
У детей на момент ремиссии острой формы лимфобластного лейкоза проводится непрерывное лечение препаратами цитостатического действия с использованием 6-Меркаптопурина, Циклофосфана и Метатрексата на протяжении четырёх – пяти лет.
Для лечения острой формы лимфобластного лейкоза среди взрослых и больных с неблагоприятным исходом назначают Рубомицин, Преднизолон и Винкристин, а также одну из цитостатических схем, таких как POMP, CHOP или СОАР. Схема СОАР включает Циклофосфан, Цитозар, Винкристин, Преднизолон. Схема CHOP – это Преднизолон, Адриамицин, Циклофосфан и Винкристин. Схема POMP – Пуринетол, Преднизолон, Метотрексат, Винкристин.
Любая эта схема используется в самом начале ремиссии, чтобы провести её консолидацию. А после подъёма количества лейкоцитов проводят поддерживающую непрерывную терапию. Для этого назначают такие препараты, как Циклофосфан, 6-Меркаптопурин и Метотрексат.
Для лечения больных с хроническим лимфолейкозом, который проявляется лейкоцитозным ростом и лимфаденопатией, применяют Хлорбутин. А Циклофосфан назначают при значительно увеличенных лимфоузлах. Терапия с использованием стероидных препаратов применяется для лечения геморрагического синдрома, осложнений аутоиммунного свойства, а также при неэффективности некоторых цитостатических препаратов. Для этого комбинируют Циклофосфан, Хлорбутин и Преднизолон. Однако длительное лечение хронического лимфолейкоза стероидами противопоказано.
Если в опухолевый процесс вовлекаются лимфоузлы брюшного пространства, то назначают комбинацию препаратов ВАМП, а также такие цитостатики как Винбластин, Циклофосфан, Винкристин и Преднизолон (CVP или СОР). Затем назначается лучевая терапия с облучением селезёнки, лимфоузлов и кожи.
В последнее время широко стали использовать лейкоцитоферез при лечении лимфолейкоза. А при волосато-клеточном лейкозе в 75% эффективно проведение спленэктомии. При цитопении, не имеющей связи с увеличенным кроветворным органом, таким как селезёнка или другими изменениями, а также лимфаденопатией, целесообразно назначение Интерферона.