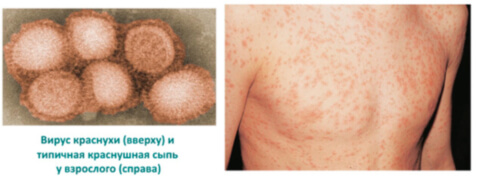
Корь
Содержание:
Диагностика кори
На ранней стадии заболевания проводится анализ на корь, позволяющий выявить иммуноглобулины M (IgM). Это ранние антитела, указывающие на начальную стадию заболевания и свидетельствующие, что организм уже начал бороться с вирусом.
Анализ на корь показывает нарастание титра IgM не менее чем в 4 раза. Первый раз его назначают при появлении характерных признаков заболевания, а второй – спустя 2-3 недели, чтобы подтвердить заражение подобной инфекцией. К прочим процедурам для диагностики кори, проводимым в АО «Медицина» (клиника академика Ройтберга), относятся:
- серологический анализ крови;
- общий анализ мочи;
- рентгенография грудной клетки на предмет выявления осложнений.
Патогенез
Инкубационный период (8-17 дней). Проникновение вируса в клетки эпителия слизистых оболочек рото- и носоглотки, конъюнктив глаз, ВДП, ЖКТ. Репликация вируса в области входных ворот инфекции с образованием симпластов. Лимфогенная диссеминация с увеличением числа очагов репликации вируса в области входных ворот. Сенсибилизация макроорганизма.
Начальный период (катаральный) период, 3-4 (до 8) дня. Иммуноопосредованный цитолиз контаминированных в инкубационном периоде эпителиоцитов в области входных ворот. Выделение провоспалительных цитокинов. Развитие интоксикационного, респираторного (ринита, фарингита, ларингита, трахеита, бронхита) синдромов, конъюнктивита, появление энантемы. Виремия. Гематогенная диссеминация вируса с образованием вторичных очагов репликации вируса, в том числе в слизистых ВДП, ЖКТ, эпителии мальпигиевого слоя кожи лица, туловища и конечностей, крайне редко — в нейроглии.
Период разгара (период сыпи) 3-4 дня. Продолжающаяся виремия. Иммуно-опосредованный цитолиз во вторичных очагах репликации вируса — в том числе последовательно кожи головы, шеи, туловища, конечностей. Поэтапное (“сверху вниз”) распространение экзантемы. Нарастание интоксикационного, респираторного синдромов, возможно появление диареи. Проявление иммуносупрессивного действия вируса. Формирование “коревой анергии”. Анергия проявляется, в том числе, исчезновением кожно-аллергических реакций на туберкулин, токсоплазмин у инфицированных лиц. Риск появления бактериальных осложнений.
Период реконвалесценции (период пигментации) 5-8 дней. Дальнейшее формирование иммунитета. Элиминация вируса. Десквамация, пигментация эпителия кожи. Репаративные процессы в органах- мишенях.
Проявления кори у детей на третьей стадии и осложнения заболевания
Примерно через трое суток проявление кори у детей начинают угасать и исчезать — причем в том же порядке, в каком появлялись. Болезнь вступает в свой заключительный период — период пигментации, или реконвалесценции (выздоровления). Угасание сыпи проявляется в том, что она утрачивает яркость, обретает синюшный оттенок, уплощается, бледнеет и наконец, превращается в пятна светло-коричневого цвета. Последние, также угасая, могут держаться до 2 недель. Нередко угасающая сыпь шелушится (отрубевидное шелушение). Даже после полного исчезновения описанных симптомов кори у ребенка еще могут отмечаться остаточные явления — раздражительность, повышенная утомляемость, вялость.
Вероятность развития осложнений при кори у детей велика: наиболее часто их можно наблюдать у детей в возрасте до 2 лет. Способствуют возникновению осложнений гиповитаминоз, дистрофия, экссудативный диатез, а также сопутствующие хронические заболевания — вроде рахита. Самыми частыми осложнениями кори являются осложнения со стороны дыхательной системы — ларингит (коревой круп), бронхит, пневмония, бронхоэктазии, эмфизема плевры. Могут быть также осложнения со стороны органов пищеварительной системы — стоматиты, колиты, диспепсия. Возможные осложнения со стороны нервной системы — серозные менингиты, энцефалопатии, энцефалиты. Часто последствиями кори у детей могут быть отиты (катаральные или гнойные), кератиты, блефариты. При присоединении вторичной инфекции к воспалительному процессу в коже развиваются импетиго, фурункулы и прочие гнойничковые поражения кожи.
Какие симптомы в начале болезни
Корь – продолжительное заболевание, которое протекает в несколько этапов, у детей в первую очередь появляются симптомы насморка, кашля, гипертермии. Выздоровление и лечение продолжительное, поэтому родителям необходимо в осенне-зимний период предпринять соответствующие методы профилактики.
Катаральный период кори у детей (3-5 дней) проявляется следующими признаками:
- Гипертермия. Повышение температуры свидетельствует о реакции организма на проникновение вируса. У детей может отмечаться гипертермия до 39 градусов.
- Психомоторное возбуждение. Маленькие дети начинают капризничать, без повода плакать, раздражаются на все происходящее вокруг. Это признак поражения вирусом ЦНС.
- Насморк. Вирус повреждает стенки капилляров, откуда протекает жидкость. Слизистая носа в этот период начинает продуцировать особые белки, которые защищают слизистую от поражения вирусом. Если инфекция добралась до слизистой носоглотки, ребенок ощущает зуд, першение в горле, чихание.
- Кашель. Это симптом воспаления глотки. Кашель громкий, лающий, сухой. У ребенка появляется осиплый голос. Инфекция может дальше распространиться на голосовые связки, тем самым вызвать отек и спазм гортани.
- Конъюнктивит. Вирус поражает слизистую глаз. Внутренняя оболочка глаз воспаляется, сквозь стенки пораженных сосудов вытекает жидкость. Это благоприятная среда для размножения различных вирусов и бактерий, которые провоцируют конъюнктивит.
- Опухлость лица. В первую очередь вирус проникает в лимфатические узлы, развивает в них воспаление. Шейные лимфаузлы в первую очередь воспаляются, в них отмечаются застойные явления, все это сопровождается опухлостью.
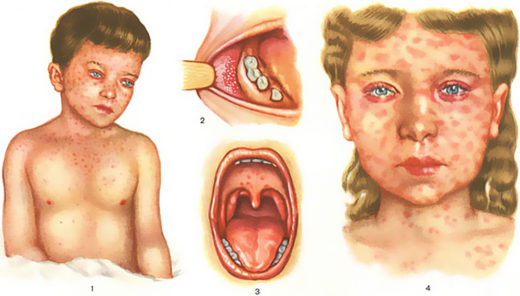
- Энантема. Уже на 2-3 сутки на слизистой неба появляются красные пятна диаметром 0,5 см. Спустя еще 2 суток горло становится красным, происходит сливание пятен.
- Пятна Вельского-Филатова-Коплика. На внутренней стороне щек появляются белесые пятна, которые плотно фиксированы и окружены белой окантовкой. На внешний вид они напоминают манную крупу.
- Боль в области живота. У ребенка пропадает аппетит, он жалуется на боль в животе. Стул учащается, становится жидким. Иногда все это сопровождается тошнотой, переходящей в рвоту. Этот процесс вызван поражением вируса кори слизистой кишечника.
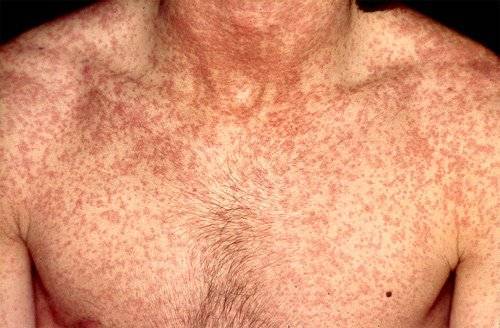
Следующий этап кори у детей сопровождается симптомами сыпи на кожном покрове. На этой стадии выздоровления еще ждать рано и лечение дополняется устранением кожного зуда. Своевременная профилактика позволяет ослабить течение болезни (представленное фото кори поможет ее распознать) у мальчиков и у девочек.
Экзантема появляется на 3-4 сутки начала патологии. Первые пятна появляются на лице, за ушами, постепенно распространяясь на шею и верхнюю часть туловища.
На следующий день после появления первых высыпаний пятна покрывают все тело, в том числе пальцы рук и ног. Пятнисто-папулезная экзантема. Пятна на внешний вид напоминают розовые узелки неправильной формы. Они слегка возвышаются над кожным покровом. Папулы с ровной поверхностью, вокруг которых располагаются пятна красного цвета. Они стремительно увеличиваются в размерах, сливаясь между собой в одно большое пятно.
Новые появления экзантемы сопровождаются насморком, кашлем, высокой температурой. На четвертый день появления кожной сыпи состояние ребенка улучшается, он считается уже не опасным для окружающих.
Следующий этап кори у детей – реконвалесценция (пигментация), его симптомы проявляются на кожном покрове пигментацией красных пятен в светло-коричневые, шелушением на месте поражения участка кожного покрова. Выздоровление уже близко и лечение дает больший результат (на фото можно увидеть, что корь имеет большие отличия от краснухи).
После появления чешуек в местах поражения на коже температура у ребенка стабилизируется, ослабевает кашель, проходит першение в горле. Организм поэтапно освобождается от вируса. Но родителям нужно помнить, что корь у детей очень сильно угнетает иммунную систему, симптомы еще остаются и лечение продолжается до полного выздоровления.
А дальше ребенку требуется профилактика респираторных инфекций, так как организм сильно подвержен повторному инфицированию.
На фото кожный покров ребенка, переболевшего корью.
Вакцинация от кори
Прививка от кори взрослым назначается для проведения в возрасте до 35 лет. Вакцинация носит обязательный характер вне зависимости от возраста для людей, работающих с детьми. В целом прививка необходима, поскольку в зрелом возрасте есть риск серьезных осложнений, а также из-за тяжелого протекания инфекции.
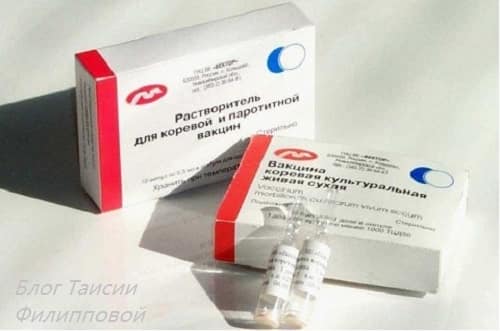
Считается, что вакцина от кори способна обеспечить человеку иммунитет в среднем на 20 лет. Прививку делают дважды с промежутком в 3 месяца. Современная вакцина от кори имеет одно-, двух- или трехкомпонентный состав, т.е. она делается от одного или нескольких заболеваний: кори, кори-паротита, кори-паротита-краснухи.
Профилактика
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. Глобальная смертность от кори снизилась на 73 % — с 548 000 случаев смерти в 2000 году до 145 700 случаев в 2013 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины, так как примерно у 15 % вакцинированных детей после первой дозы иммунитет не вырабатывается.
В соответствии с российским национальным календарём прививок, который утверждён приказом Министерства здравоохранения РФ № 125н от 21 марта 2014 г., вакцинация против кори проводится комбинированной живой вакциной от кори, краснухи и паротита одновременно в возрасте 12 месяцев, ревакцинация — в 6 лет.
В соответствии с тем же приказом вакцинация против кори и ревакцинация против кори показана всем детям и взрослым в возрасте от 1 года до 35 лет в том случае, если они не болели, не привиты, привиты однократно против кори или не имеют сведении о прививках против кори. В возрастной категории 36-55 лет при тех же условиях вакцинация от кори показана представителям некоторых профессий.
Вакцина против кори очень эффективна. После введения одной дозы 85 % детей девятимесячного возраста и 95 % детей двенадцатимесячного возраста получают иммунитет. Почти все, у кого не развивается иммунитет после введения первой дозы, приобретают иммунитет после введения второй дозы.
При охвате вакцинации в какой-либо местности более 93 % вспышек кори, как правило, больше не происходит, однако они могут вновь начаться при снижении охвата..
Защитное действие вакцины длится много лет. Остается неясным, становится ли она менее эффективной в течение длительного времени. Кроме того, вакцина может защитить от заболевания при введении в течение нескольких дней после заражения.
Безопасность
Вакцина, как правило, безопасна, в том числе для пациентов с ВИЧ-инфекцией. Побочные эффекты обычно слабо выражены и быстро проходят. К ним относятся боль в месте инъекции или небольшой жар. Зарегистрирован один случай анафилаксии на примерно сто тысяч вакцинаций. Увеличения случаев синдрома Гийена-Барре, аутизма и воспалительных заболеваний кишечника не выявлено.
Лекарственная форма
Вакцина применяется самостоятельно или в комбинации с другими вакцинами, включая вакцину против краснухи, вакцину против паротита и вакцину против ветряной оспы (в составе комбинированных вакцин MMR и MMRV). Вакцина работает одинаково хорошо во всех лекарственных формах. Всемирная организация здравоохранения рекомендует проведение вакцинации детям в возрасте девяти месяцев в тех регионах, где это заболевание является распространенным, и в возрасте двенадцати месяцев — в тех регионах, где заболевание встречается редко. Это живая вакцина. Вакцина производится в виде порошка, который необходимо смешивать непосредственно перед введением подкожно или внутримышечно. Проверка эффективности вакцины осуществляется по анализу крови.
При случае болезни всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин.
С целью создания активного иммунитета проводится плановая вакцинопрофилактика живой коревой вакциной (ЖКВ) в соответствии с календарём прививок, а также детям и взрослым при отсутствии у них противокоревых антител. Комплекс противоэпидемических мероприятий в очаге инфекции включает выявление источника инфекции, контактных, имевших факт безусловного или вероятного общения с больным, для установления границ очага.
Источник инфекции изолируется на весь заразный период (до 4-го дня высыпаний). Бывшие с ним в контакте дети и взрослые, работающие с детьми (за исключением лиц, ранее болевших корью, привитых, серопозитивных с титром противокоревых антител 1:5 и выше), подвергаются разобщению с другими детьми на 17 дней (при введении иммуноглобулина — 21 день).
Экстренная профилактика нормальным иммуноглобулином человека проводится в первые 5 дней после контакта детям от 3 до 12 мес. и беременным.
Желательно дифференцированное серологическое обследование с целью выявления серонегативных лиц с последующей вакцинацией ЖКВ или другими противокоревыми вакцинами.
Возбудитель кори
Вирус кори представляет собой одну нитку РНК, свернутую в спираль. Ее окружает оболочка (капсид) из белков и липидов. А сверху этот организм покрыт еще одной защитной оболочкой с выростами, похожими на шипы. Вирус имеет правильную круглую форму и небольшие размеры 120-230 нм.
Свойства вируса кори:
- Поражает в основном клетки эпителия верхних дыхательных путей, что проявляется в воспалении конъюнктивы, горла, гортани, трахеи. Также корью поражаются клетки нервной системы. С этим связывают сильную интоксикацию, иногда судороги и потерю сознания, воспаление оболочек мозга (менингит). Страдает и слизистая оболочка кишечника, что вызывает расстройство пищеварения.
- Белковые частички оболочки вируса вызывают аллергическую реакцию, которая лежит в основе большинства симптомов болезни: пятна Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, сыпь на коже и слизистой неба.
- Снижение иммунитета, связывают с тем, что вирус поражает лимфоидную ткань и структуры мозга, которые отвечают за иммунные реакции.
- Вирус снижает активность макрофагов, которые считаются пожирателями бактерий и обеспечивают защиту от инфекций. В связи с этим 30% случаев заканчиваются бактериальными осложнениями (пневмониями, отитами, энцефалитами)
- Гемагглютинирующая активность вируса (склеивает эритроциты в хлопья) помогает лаборантам определить вирус кори в крови.
- Гемолитическая активность вируса (вызывает разрушение эритроцитов в крови и сопровождается выделением в кровь гемоглобина) также используется в лабораторной диагностике.
- Вирус вызывает образование многоядерных гигантских клеток. Они появляются в результате слияния соседних клеток в небных миндалинах, лимфатических узлах, слизистой оболочке дыхательных путей. Их функция – производить новые вирусы.
- Возбудитель кори повышает проницаемость капилляров. Через их стенку выходит жидкая составляющая крови, что вызывает насморк, влажный кашель, конъюнктивит, отек на поверхностных участках кожи.
- Полнокровие сосудов и повреждение вирусом их стенок, вызывает кровоизлияния на коже и в глазах.
- Проникая в клетку, вирус кори перестраивает ее таким образом, что она превращается в фабрику по производству новых вирусов. В клетке производятся спирали РНК и белковые оболочки для капсидов.
- Когда вирус попадает в окружающую среду, то гибнет довольно быстро. Он плохо переносит солнечный свет, УФ-облучение, высокие температуры, и любые кислоты и дезрастворы. Самостоятельно погибает через 2-3 часа, поэтому дезинфекцию при кори можно не проводить.
Источником заражения является больной человек. Он становится заразен уже в последние 2 дня инкубационного периода, когда еще нет признаков болезни. Вирус выделяется из организма до 4 дня высыпаний. То есть человек остается опасным для окружающих 7-10 дней. Вирус кори передается по воздуху воздушно-капельным путем, с каплями слюны и слизи, при кашле и разговоре.
Как вирус кори ведет себя в организме
Вирус попадает в организм здорового человека через слизистую оболочку дыхательных путей. А оттуда выходит в кровь, которая заносит его в лимфатические узлы и селезенку, где он активно размножается. Это происходит во время инкубационного периода, который длится 7-17 дней. Поле этого новое поколение вирусов второй раз выходит в кровь и рассеивается по организму. Они поражают кожу, конъюнктиву, слизистую оболочку полости рта, дыхательных путей, кишечника и ЦНС. Вирус кори размножается на отдельных островках, образуя воспалительные инфильтраты. На этих участках происходит разрастание клеток, при этом их оболочки растворяются, и образуются многоядерные клетки.
Лечение кори
Больных с тяжелым течением кори госпитализируют, но в большинстве случаев удается обойтись лечением в амбулаторных условиях. На период лихорадки назначается строгий постельный режим. В целом лечение кори направлено на предотвращение развития осложнений и облегчение симптоматики. Эффективной этиотропной терапии на сегодняшний день не существует.
Чтобы ускорить выведение из организма токсинов, необходимо обильное питье. Также пациентам рекомендуется избегать яркого света, тщательно следить за гигиеной глаз и рта. В качестве симптоматических и патогенетических методов лечения могут применяться жаропонижающие и антигистаминные средства, адаптогены и витамины, интерферон.
Народные способы лечения кори
В домашних условиях больные корью могут прибегать к помощи рецептов народной медицины:
- 1 ст.л. высушенной малины залить стаканом кипящей воды. Настаивать на протяжении 30 минут. Принимать по 20 мл 2-3 раза в день. По желанию в настой можно добавлять натуральный мед. Данное средство помогает повысить иммунитет и нормализовать температуру тела.
- 1 ст.л. цветков липы залить стаканом кипятка. Держать на водяной бане 10 минут. Пить по 1/2 стакана 2 раза в день перед едой. Лекарство снимает симптомы интоксикации, лечит кашель, снижает температуру.
- Засыпать в термос 2 ст.л. сухих цветков фиалки. Залить 400 мл кипятка. Настаивать на протяжении 2 часов. Полученный настой процедить и пить на протяжении всего дня (желательно перед едой). Он позволяет уменьшить распространение сыпи, очистить кровь и устранить головные боли.
- 1 ст.л. цветков калины залить стаканом кипятка. Настаивать в термосе 4 часа. Пить по 3-4 ст.л. 3 раза в день. Средство характеризуется противовоспалительными свойствами, богато витамином С.
- Корни петрушки (свежие либо сухие) измельчить и залить кипятком. Настаивать 3 часа. Принимать по 100 мл 3-4 раза в день. Растительное лекарство уменьшает сыпь и предотвращает сливание ее элементов. Также оно обладает мочегонным действием, поэтому ускоряет выведение токсинов.
Профилактика кори
Специфическая профилактика, позволяющаяся большей части населения избежать заражения вирусом кори, состоит в плановой вакцинации. Первую прививку от кори делают в возрасте 12-15 месяцев. Ревакцинация проводится в 6 лет.
Вакцина КПК (корь, краснуха, паротит) применяется врачами уже более 50 лет. Сегодня ее безопасность и эффективность научно доказаны. Риск развития осложнений в результате введения ребенку лекарственного препарата близок к нулю. Именно благодаря массовой вакцинации врачи сумели превратить корь из смертельно опасной патологии в обычную инфекцию.
Моновакцины содержат ослабленный вирус кори, который не способен вызвать заболевание, но знакомит организм с его возбудителем. В результате начинают вырабатываться антитела, формируется иммунитет. Если в будущем привитый человек встречается с вирусом, он уже не заражается. Если прививка от кори не была сделана в детстве, ее можно сделать во взрослом возрасте.
Симптомы кори после прививки КПК
У 5-15% детей после введения вакцины КПК возникают симптомы кори:
- кашель;
- насморк;
- повышение температуры тела;
- незначительная сыпь на лице.
Но это не значит, что ребенок заразился. Все симптомы проходят самостоятельно за несколько дней. При этом изолировать малыша от окружающих не нужно – он не заразен.
Если кто-то в семье болеет корью
Лица, привитые от кори, могут не бояться контактировать с больным человеком. Дополнительно они могут обратиться к врачу с просьбой ввести им противокоревой иммуноглобулин, чтобы исключить заражение на 100% (лекарство имеет смысл вводить только в течение первых 5 суток с момента общения с зараженным корью).
При этом больного необходимо изолировать до четвертого дня от начала появления первых высыпаний. При общении с окружающими он должен надевать ватно-марлевую повязку. Заразившемуся необходимо выделить отдельную посуду, полотенце. Пока он не выздоровеет, все члены семьи должны принимать витамины С и А.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Прививки
Самый надёжный и эффективный метод профилактики заболевания — прививка от кори, которая представляет собой искусственное, ослабленное инфицирование маленького организма вирусом, в результате чего вырабатывается защитный иммунитет. Что должны знать родители об этой вакцинации:
Периоды развития болезни
Первая вакцинация должна проводиться в возрасте от одногонадцати до четырнадцати месяцев, а вторая — в возрасте от 15 до 23 месяцев. Для взрослых, чей статус вакцинации неясен или когда вакцинация не была выполнена полностью и в которой не было инфекции с корью в детском возрасте, также рекомендуется базовая иммунизация.
Существует также возможность постэкпозиционной вакцинации. Это означает, что вакцинация проводится после контакта с человеком, инфицированным корью, с тем чтобы предотвратить начало заболевания с помощью кори. Это возможно через три-пять дней после контакта. Это полезно, если инфекция не была сделана до сих пор и не было проведена предварительная безопасная вакцинация.
- после прививки с 6 по 20 день может подняться температура, появиться конъюнктивит, образоваться мелкие высыпания на теле — всё это неопасно и проходит в течение 2–3 дней;
- первая вакцинация детям против кори проводится в 1 год, вторая — в 6 лет;
- при этом врачами используются моновакцины или тривакцина (краснуха, корь, эпидемический паротит);
- прививка гарантирует стойкий эффект защиты от кори в течение 15 лет;
- противопоказаниями к вакцинации от кори относятся такие заболевания, как: острые инфекции, патологии крови, поражения сердца, ревматизм, острый нефрит.
Несмотря на тяжесть заболевания, прогноз при детской кори благоприятный. Крайне редко наступает летальный исход — только при развитии осложнений из-за позднего или неправильного лечения.
Также полезной является пост-экспрессивная иммунизация в общинных учреждениях. Все невакцинированные и никогда больные люди вакцинированы, чтобы предотвратить распространение патогена. В целом, люди, страдающие от кори, не должны посещать общественные учреждения, по крайней мере, до пяти дней после появления сыпи, чтобы предотвратить заражение.
Поскольку люди являются единственным хозяином вируса кори и подходящей вакцины против вируса, наиболее эффективная защита по-прежнему является основной иммунизацией с двумя вакцинациями в детском возрасте. Характеристика острого воспалительного ответа при инфекции кори. Многонациональный обзор фактической диагностики и лечения подобозависимого склерозирующего панэнцефалита.
В последние десятилетия участились вспышки кори во многих регионах России. Причем нередко эта болезнь поражает не только детей, но и взрослых. Характер течения данного заболевания у зрелых людей намного тяжелее, чем у малышей. Одной из причин роста случаев заболеваний корью среди жителей РФ специалисты считают то, что многие родители в 90-х отказывались делать своим детям прививки от данной инфекции. Какие симптомы заболевания корью у взрослых, особенности течения этого заболевания?
Причины мужественной болезни
Тот, кто прошел корь, всю свою жизнь невосприимчив к этому заболеванию. Корь может, однако, приводить к осложнениям, а также к смерти, вопреки частому мнению о том, что это безопасное детское заболевание. Вакцинация против кори могла бы помочь. Передача вируса кори связана с капельной инфекцией, т.е. он кашляет, чихает или говорит. Но даже в воздухе вирус все еще заразителен в течение одного-двух часов.
Все люди, которые еще не страдали от кори или были вакцинированы против нее, могут заразиться вирусом. Младенцы, когда мать невосприимчивы к корью, защищаются антителом матери после рождения до пяти месяцев. Есть два этапа. Первый этап называется стадией простаты, в которой наблюдаются общие симптомы, подобные гриппу.
ЛЕЧЕНИЕ КОРИ.
Специфические методы терапии нет.
- Необходим постельный режим, соблюдение правил гигиены;
- Симптоматические средства;
- При осложнениях бактериальной природы — антибиотики.
- Лечение пневмоний, крупа, энцефалита проводится по общим правилам.
Госпитализация больных осуществляется при тяжелых формах, осложнениях.
Прогноз в основном благоприятный. Смертельные исходы кори очень редки и наблюдаются главным образом при коревом энцефалите.
Профилактика.
- Надежным и эффективным методом профилактики кори является вакцинация. Надежным методом предупреждения кори является иммунизация живой вакциной. Прививка обеспечивает защитный эффект в течение примерно 15 лет. Живую вакцину не назначают беременным женщинам, больным туберкулезом, лейкозом, лимфомой, а также ВИЧ-инфицированным.
- Корь можно предупредить и пассивной иммунизацией (однократное введение иммуноглобулина в дозе 0,25 мл/кг в первые 5 дней после контакта с больным). Пассивная иммунизация показана детям до 3 лет, беременным женщинам, больным туберкулёзом, лицам с ослабленной иммунной системой. Дети старше 3 лет, не болевшие корью, не привитые ранее и не имеющие клинических противопоказаний, подлежат прививкам в срочном порядке противокоревой вакциной.
- Детей, контактировавших с больными корью, не допускают в детские учреждения в течение 17 дней с момента контакта, а получавших профилактически иммуноглобулин — 21 день. В очаге инфекции ежедневно проводят профилактический осмотр и термометрию детей, которые находились в контакте с тем, кто заболел. Всех обнаруженных больных корью срочно изолируют.