Компрессионный перелом грудного отдела позвоночника когда можно ходить
Содержание:
Диагностика
При КПП, полученном в результате механической травмы, как правило, вызывается скорая помощь. В случае осложнений онкологии или остеопороза, патология может быть выявлена случайно при обследовании пациента на другие заболевания, либо больной обращается к врачу с жалобами на боль в спине.
Переломами позвонков занимается врач ортопед или травматолог. Первая консультация с доктором заключается в осмотре и опросе пациента. После врач устанавливает предварительный диагноз, который требует подтверждения (либо опровержения) по результатам диагностики.
Обследование при подозрении на компрессионный перелом тела позвонков предполагает прохождение аппаратных методов диагностики.
- Рентгенография (боковой и прямой снимок). По полученному снимку специалист может определить, какие позвонки подверглись повреждению, квалифицировать перелом и установить наличие осложнения, связанные с костно-суставной системой.
- Компьютерная томография. Процедура необходима для получения более точных данных о травмировании позвоночного канала и ближайших органов.
- Миелография. Дополнительный метод исследования спинного мозга на наличие возможных повреждений.
- МРТ. Процедура проводится при тяжелых переломах, сопряженных изменением структуры всего позвоночного столба.
- Денситометрия. Диагностический метод, применяемый при компрессионном переломе позвоночника у пожилых людей, с подозрением на остеопороз, а так же на наличие метастаз.
Диагностика позволяет выявить патологию, максимально точно определить ее характер, установить причины и обнаружить осложнения. В экстренных случаях обследование может включать только рентген. Однако, после оказания первой помощи больной все равно проходит полную диагностику.
Диагностика
Врач выслушивает жалобы пациента, проводит пальпацию зоны повреждения с определением наибольшей степени болезненности, проверяет сухожильные рефлексы, мышечную силу, натяжение нервных корешков, чувствительность отдельных участков тела и конечностей.
При необходимости параллельно больного осматривает травматолог, нейрохирург, невропатолог, после чего человек направляется на инструментальное обследование:
- Рентгенографию грудного отдела в нескольких проекциях, позволяющих оценить общую степень и локализацию повреждения;
- КТ и МРТ, помогающие тщательно изучить выявленный травмированный участок, проверить степень повреждения нервных корешков, а также оценить состояние спинного мозга;
- Дополнительные виды диагностики, от денситометрии (выявление остеопороза как дополнительного патогенного фактора) до миелографии.
Только после проведения данных процедур врач сможет поставить точный диагноз и выявить степень повреждения.
Прежде, чем поставить диагноз и принять решение относительно предстоящего лечения, врач может назначить пройти комплекс диагностических процедур:.
На сегодняшний день самыми информативными являются методы: МРТ (магнитно – резонансная томография), УЗИ (ультразвуковое исследование), ЭКГ (электрокардиография работы сердечно-сосудистой системы), а так же лабораторные исследование спинномозговой жидкости и крови.
исследование органов пищеварительной системы;
электрокардиограмма.
На сегодняшний день самыми информативными являются методы: МРТ (магнитно — резонансная томография), УЗИ (ультразвуковое исследование), ЭКГ (электрокардиография работы сердечно-сосудистой системы), а так же лабораторные исследование спинномозговой жидкости и крови.
Первое, что выполняет доктор — это наружный осмотр. Осуществляется он путем пальпации. Травмированная часть выявляется в том месте хребта, где пострадавший испытывает сильный болевой синдром. Если в результате травмы появились осколки позвонка, их также можно выявить методом пальпации.
Чтобы подтвердить изначальный диагноз пациента направляют к рентгенологу и неврологу. Первый делает снимок хребта, где хорошо видны масштабы полученных повреждений. Необходимо сделать снимок в нескольких проекциях: косой, боковой и прямой. Невролог проверяет работу спинного мозга и нервных окончаний.
Когда снимок готов, необходимо осуществить его интерпретацию. Врач внимательно изучает положение суставов, их размеры и форму. Чтобы провести диагностирование максимально точно нужно использовать специальные приемы. Один из них заключается в соединении позвонков контуром. Эта методика дает возможность четко определить степень отклонения, и масштабы деформации линии хребта.
Дополнительные обследования позволяют не допустить неправильного срастания костных тканей, в результате которых, к примеру, может образоваться горб. Также необходимо осуществлять миелографию.
https://youtube.com/watch?v=SPWkbtyT-9Q
Эта процедура является разновидностью рентгеновского обследования. Ее проводят для оценки состояния спинного мозга.
Перед тем как специалист назначит лечение, ему необходимо провести диагностику перелома. Изначально, медик должен узнать жалобы и анамез (историю появления болезни от пациента, к примеру, больному нужно оповестить врача о ДТП, предшествующего заболеванию).
Врач осматривает пострадавшего, выясняет причину травмирования, характер симптоматики, уточняет жалобы. Если компрессионный перелом произошел на фоне тяжелой патологии: остеопороза, туберкулеза костей, опухолевого процесса, то нужно изучить анамнез, общее состояние на фоне вымывания кальция из костной ткани.
Важно знать, наблюдал ли пострадавший неврологические нарушения или сбой нервной регуляции появился только после травмы
Обязательны инструментальные исследования:
рентген грудной области, обязательно, в двух проекциях. При травмах часто страдает не только грудной, но и шейный, поясничный отдел. Для уточнения состояния этих участков врач назначает несколько снимков небольшого размера; проведение МРТ и КТ
Важно выявить степень поражения мягких и костных тканей, связочного аппарата, определить, есть ли повреждение спинного мозга, площадь распространения негативных процессов в паравертебральной зоне
Общие правила и методы лечения
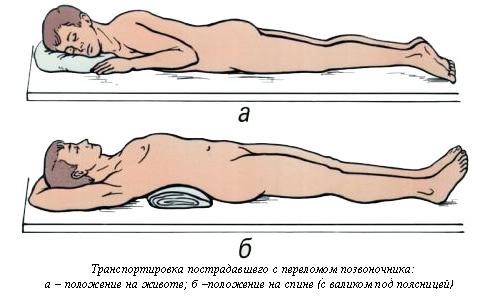
Ребенка при компрессионном переломе позвоночника нужно изолировать от любых нагрузок и как можно скорее вызвать скорую помощь. Если он не может двигаться, то его противопоказано поворачивать, дергать. До приезда врача ребенка нужно успокоить, отвлечь от мыслей о травме.
Транспортируют пациента в больницу в лежачем положении на твердой поверхности. Это предохраняет от повреждения спинного мозга возможными осколками поврежденных позвонков.
Лечение компрессионного перелома позвоночника обычно проходит в 3 этапа:
- 1 этап – до 5 дней, в течение которых купируют боли, разгружают позвоночный столб. Ребенок должен строго придерживаться постельного режима, лежать на твердой поверхности (наклон 30о).
- 2 этап – до 2 недель, восстанавливают кровоток на поврежденном участке посредством физиопроцедур (электрофорез), лечебной гимнастики.
- 3 этап – до 10 дней, укрепляется мышечный корсет, проводят физиотерапию, вытяжение, массаж, ЛФК.
Консервативная терапия
Неосложненные компрессионные переломы у детей хорошо поддаются лечению консервативными методами. Для восстановления позвонков нужно использовать корсет. Для купирования боли, как правило, назначаются опиоидные анальгетики. Препараты врач подбирает индивидуально каждому пациенту, исходя из его возраста, веса, тяжести повреждения.
При отсутствии неврологических симптомов проводится функциональное лечение. Позвоночный столб корректируется с помощью вытяжения на специальном наклонном щите. Для улучшения гибкости позвоночника применяют такой метод, как репозиция. Последовательно увеличивают угол наклона жесткой поверхности.
Реабилитация
При повреждении позвонков обязательно назначают комплекс лечебной физкультуры. Специальные упражнения позволяют улучшить мышечную силу, восстановить работу ЖКТ, органов дыхания. Около 2 месяцев благодаря ЛФК укрепляется мышечный корсет. Постепенно нагрузка на травмированную область должна повышаться, продолжительность занятий увеличивается.
Сначала ребенку даются горизонтальные нагрузки с постепенным переходом на вертикальные. Во время занятий используются отягощения и сопротивления.
Благодаря разминающему массажу при компрессионном переломе можно предупредить появление пролежней во время строгого соблюдения постельного режима.
Среди физиотерапевтических процедур во время реабилитации используют:
- парафиновые обертывания;
- магнитотерапию;
- ультравысокочастотные методики.
Детям рекомендуется плавать в бассейне для того, чтобы быстрее вернуть позвоночнику подвижность и укрепить мышечный каркас.
Хирургическое вмешательство
При умеренных и тяжелых формах компрессионного перелома у детей прибегают к операциям. Обычно это малоинвазивные методики без прямых разрезов, которые проводят под местным обезболиванием.
Способы оперативного вмешательства:
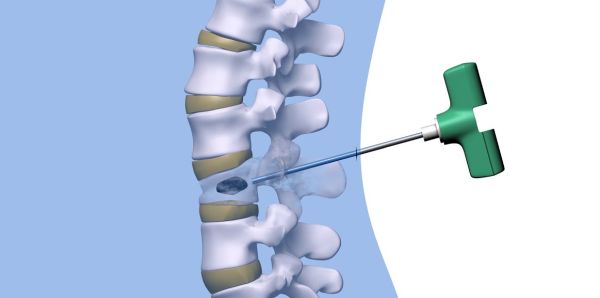
- Вертебропластика – в коже делается прокол, вводится специальный раствор, который затвердевает в поврежденном позвонке.
- Кифопластика – в травмированный позвонок вводится тонкая трубка с минибаллончиком. Он поднимает высоту позвонка, образуя в нем полость. Потом баллончик извлекают, а полость заполняют затвердевающим раствором.
Благодаря хирургическому вмешательству можно:
- уменьшить боль;
- не дать позвонку снижать высоту дальше;
- вернуть позвоночнику правильную форму изгибов;
- предупредить возможность переломов в будущем.
Если случай очень тяжелый, проводят открытые операции под общей анестезией. Стабилизация переломанного позвонка осуществляется благодаря его соединению с соседними с помощью специальных фиксаторов.
Компрессионный перелом у ребенка нельзя оставлять без внимания, даже если травма кажется незначительной и ребенок чувствует себя нормально. Несвоевременно оказанная помощь может быть чревата осложнениями в будущем, очень длительной реабилитацией. При любых падениях или ушибах позвоночника у ребенка его нужно обследовать, чтобы исключить серьезные повреждения.
В следующем видео показан комплекс упражнений, которые рекомендуется выполнять при компрессионном переломе позвонков у детей:
Симптомы
Симптоматика перелома грудного отдела позвоночника следующая:
- боли;
- ограничение движений;
- нарушение чувствительности ниже места перелома;
- локальная отечность мягких тканей;
- нарушение работы внутренних органов.
Характеристики болей:
- по локализации – отмечаются в спине в районе повреждения;
- по распространению – как таковой классической иррадиации нет, но боли в соседних локациях могут возникать из-за ушиба;
- по характеру – ноющие, тянущие;
- по интенсивности – средней интенсивности;
- по возникновению – возникают в момент травмы, усиливаются при попытке двигательной активности.
Обратите внимание
При переломе грудного отдела позвоночника характерным будет следующий признак: пострадавшие отмечают, что в момент травматического повреждения они ощутили задержку дыхания.
Ограничение движений может быть частичным или полным, оно в основном наблюдается со стороны нижних конечностей.
Локальная отечность мягких тканей возникает в районе повреждения и может нарастать в первые часы с момента получения травмы. Также в этой области может возникать гематома как следствие повреждения кровеносных сосудов.
Нарушение работы внутренних органов проявляется в виде:
- пареза кишечника;
- задержки мочеиспускания.
Парез кишечника, в свою очередь, проявляется в виде:
- метеоризма;
- задержки отхождения каловых масс.
Клинические проявления патологических переломов грудного отдела позвоночника немного другие, чем клиника травматических переломов – в целом симптоматика менее выражена. Сам момент травмы не сопровождаются:
- резкой болью;
- задержкой дыхания.
Далее клиническая картина также менее выражена:
- болевые ощущения менее неинтенсивные, нерезкие;
- отечность мягких тканей отсутствует или незначительная;
- если возникает ограничение движений, то оно зачастую незаметное.
Последняя закономерность развивается по той причине, что патологическому перелому уже предшествовало нарушение со стороны позвонков, которое также вызывало боевые ощущения. Из-за этого пострадавшие могут обратиться в клинику только через длительное время после травмирования спины.
В ряде случаев при невыраженных патологических переломах наступает консолидация (иными словами, сращение фрагментов позвонка) без медицинского вспоможения. Из-за этого последствия таких переломов впервые диагностируются во время профилактического осмотра или планового исследования при остеопорозе.
При оскольчатом типе переломов грудных позвонков клиническая картина похожа на клинику компрессионного перелома позвоночника, но при этом болевой синдром, отечность и ограничение движений более отчетливые. Общее состояние пострадавшего – средней степени тяжести или тяжелое, намного реже близкое к удовлетворительному. При оскольчатом переломе чаще возникают:
- неврологические нарушения;
- травматический шок;
- задержка мочеиспускания;
- нарушения со стороны кишечника.
При оскольчатых переломах неврологические нарушения диагностируют в около 90% всех клинических случаев.
Клинические проявления совершенно разные – в зависимости от того, были повреждены нервные корешки или спинной мозг. Это могут быть:
- парезы;
- нарушение чувствительности на ограниченном участке мягких тканей;
- нарушение функции тазовых органов разной степени;
- полный паралич (обездвиживание).
Нередко неврологические нарушения со временем прогрессируют.
Повреждение нервных корешков и спинного мозга может быть:
- одномоментным (сразу же при травме);
- постепенным.
В последнем случае неврологическая симптоматика развивается из-за того, что нарушается кровоснабжение спинного мозга – а оно страдает из-за послетравматического сужения спинномозгового канала.
Что касается компрессионных переломов, то в большинстве случаев неврологическая симптоматика не проявляется. Нарушения иннервации, как правило, проявляются при сочетании таких признаков, как узкий анатомический позвоночный канал и значительное уменьшение высоты позвонка. При этом могут возникнуть нарушения двигательной активности и чувствительности, проявления пареза кишечника и задержка мочеиспускания.
Причины
Разделяют две группы причин компрессионного перелома.
Травматические: в результате воздействия на позвоночник силы большой интенсивности:
- Опасные виды спорта, такие как гимнастика, акробатика;
- ДТП.
- Падение с высоты с приземлением на ноги и ныряние на малой глубине;
- Бытовые травмы: падение в ванной, на мокром полу, во время гололеда.
- Травмы грузчиков, летчиков, парашютистов.
Патологические, когда самое небольшое воздействие (обычный наклон, поворот, кашель) приводит к перелому. К этой группе относятся заболевания:
- Остеопороз.Самая распространенная причина. Чаще им болеют женщины в постклимактерическом возрасте. Но не минует эта патология и мужчин. При этой патологии происходит вымывание кальция и фосфора из костной ткани, в результате чего кости становятся пористыми и хрупкими.
- Злокачественные новообразования. В эту группу входят непосредственно опухоли костей, близлежащих тканей, метастатические поражения. Наиболее часто в позвоночник метастазируют опухоли легких, желудка, молочной железы, яичников, матки. Отдельно стоит миеломная болезнь. Это заболевание из группы лейкозов, но поражает костную ткань.
- Туберкулез. Туберкулезный процесс поражает кости. В месте формирования туберкуломы (очага инфекции) кость очень хрупкая.
- Другие заболевания, которые приводят к повышенной ломкости костей – дисплазии, аутоиммунные болезни, патология обмена веществ.
 Туберкулез – одна из причин компрессионного перелома позвоночника
Туберкулез – одна из причин компрессионного перелома позвоночника
Длительность восстановления
Восстановление позвоночника у детей после повреждения идёт довольно долго. В тяжёлых случаях оно растягивается на несколько лет. И состоит из четырёх обязательных этапов.
Период острой травматической компрессии некроза ткани и резорбции
В период острой травматической компрессии некроза должен соблюдаться строгий постельный режим. Лечение должно проводиться обязательно в травматологическом отделении стационара. Этот период протекает около месяца. Ему обязательно проводят массаж несколько раз в день для профилактики пролежней. Рекомендуются лёгкие упражнения в положении лёжа для сохранения силы и тонуса мышц.
Период интенсивной стимуляции остеорепарации
В течение второго месяца проходит процесс интенсивной стимуляции восстановления кости. В это время происходит интенсивное восстановления костей и связок. Ребёнок должен обязательно находиться на лечении в центре реабилитации детей с переломами позвоночника. Его в течение этого месяца готовят к переводу в вертикальное положение. Укрепляют позвонки при помощи постукивания молоточка по остистым отросткам. Больному делают массаж мышц спины, предписывают упражнения с определённой нагрузкой на конечности.
Период восстановления
Этот период занимает от трёх до десяти месяцев, больному разрешают дозировано сидеть и ходить. Сначала это делают с поддержкой для обеспечения минимальной нагрузки на позвонки. К концу этого периода переходят к занятиям лечебной гимнастикой для укрепления мышечного корсета спины.
Период остаточных изменений деформаций
В этот период ребёнок выписывается домой. Начинается амбулаторная реабилитация. Проводится физиотерапия и лечебная гимнастика для профилактики осложнений.
Реабилитация
Продолжительность реабилитационного периода зависит от вида перелома, наличия осложнений, возраста пациента.
Комплекс мероприятий направлен на:
- полное восстановление функциональности;
- повышение качества жизни пациента;
- профилактирование гиподинамических процессов.
Начинают занятия физкультурой, физиопроцедуры только после окончательного сращивания поврежденных позвонков.
Современные методики и комплексы упражнений помогают улучшить кровоток, обращение лимфы, питание тканей.
Лечебная физкультура
Начинают тренировки с дыхательных упражнений, передвижений ног в положении «лежа», не отрывая стоп от поверхности. Поднимать одновременно обе ноги при компрессионном переломе позвоночника поясничного отдела нельзя – это повышает нагрузку на травмированную область.
Спустя десять дней пациент приступает к тренировкам, направленным на укрепление мышечного корсета, подготовку к интенсивным нагрузкам.
Через полтора месяца после травмы гимнастику усложняют за счет упражнений на поднятие тяжестей. Затем постепенно переходят к заданиям из положения «стоя», чтобы восстановить толерантность позвоночного столба к вертикальным нагрузкам. Это могут быть махи ногами, приседы, перекатывания с носка на пятку.
Резкое увеличение нагрузки на неокрепшие сегменты запрещено. И также нельзя выполнять интенсивные повороты, наклоны, рывки, прыжки.
В каких случаях нельзя делать лечебную гимнастику
Противопоказаны занятия ЛФК пациентам, у которых наблюдаются:
- выраженная неврологическая симптоматика;
- не проходящие боли;
- повышенная температура тела.
Прервать тренировки следует, если у человека после них развивается астенический синдром. Состояние характеризуется повышенной утомляемостью, постоянным недомоганием.
Магнитотерапия
Из физиопроцедур для ускорения восстановления после перелома позвоночника часто рекомендуют курс магнитотерапии.
Под воздействием магнитного поля:
- снижается болезненность;
- пропадает отечность;
- исчезают мышечные спазмы;
- укрепляются ткани костей и хрящей.
Основная масса пациентов отмечает общее улучшение состояния после лечения «магнитами». Противопоказаниями к процедуре являются:
- беременность;
- развитие новообразований;
- гипертиреоз;
- наличие кардиостимулятора;
- открытая форма туберкулеза;
- гнойники на коже;
- инфекционные патологии;
- гемофилия;
- менструация;
- почечная либо печеночная недостаточность в тяжелой форме.
Не рекомендована процедура пациентам с гипотонией. Манипуляция может вызвать падение давления, сопровождающееся потерей сознания, нарушением дыхания, сердечным приступом.
Электрофорез
Данный способ используют для снятия боли в пораженном участке. Импульсы электрического тока позволяют обезболивающему препарату (например, Новокаину) проникнуть непосредственно к клеткам, чего невозможно добиться обычным приемом лекарств.
Во время реабилитационного периода пациенту назначают курс процедур электрофореза с кальцием, для обогащения костной ткани этим «строительным материалом».
Компрессионный перелом позвоночника поясничного отдела – это не приговор. Современная медицина располагает достаточным количеством методов и средств, которые позволяют пациенту вернуться к обычной жизни после самых тяжелых травм. Главное не пускать ситуацию на самотек, обращаться к врачу даже при незначительных на первый взгляд повреждениях. В противном случае разрушенный позвонок может стать причиной инвалидности, а в некоторых случаях и смерти пациента.
Период реабилитации
По завершении курса лечения начинается длительный период реабилитации. Основные задачи: возобновить нормальный обмен веществ в костях и восстановить тонус мышц грудного отдела.
На этом этапе эффективны методы ЛФК и физиотерапии.
ЛФК
Комплекс упражнений разрабатывается врачом-реабилитологом, совместно с инструктором по ЛФК. На каждом занятии инструктор следит, чтобы во время зарядки не было ошибок в технике выполнения.
Все движения должны быть плавными, медленными и давать умеренную нагрузку на позвоночник.
В ЛФК входят следующие виды занятий:
- дыхательная гимнастика;
- упражнения во время постельного режима;
- утренняя зарядка;
- гимнастика с применением различных тренажеров и других приспособлений;
- индивидуальное выполнение гимнастических упражнений;
- ходьба, прогулки;
- плавание;
- занятия в зале на тренажере.
Последние три вида ЛФК зависят от оснащенности лечебного учреждения.
В лечебной физкультуре выделяют основных 3 этапа. Пациент делает зарядку, лежа в постели. Динамическую и статическую гимнастику начинают на второй день после травмы. Основные задачи:
- предотвратить развитие застойных явлений в легких;
- нормализовать работу ЖКТ;
- устранить застой крови в нижних полых венах;
- предупредить появление пролежней.
Начинают зарядку с дыхательных упражнений. В первые три дня выполняют технику диафрагмального дыхания. Общее время на технику — не более 5 минут.
1. Этап
С 4 дня время зарядки увеличивают до 7 минут, включают грудное дыхание с попеременным подниманием ног в коленном суставе. Зарядка для суставов и связок проводится до 3 раз в день, делают 2-3 повторения, потом их число увеличится до 10.
Упражнения:
- сгибание-разгибание рук в локтевом суставе;
- сгибание-разгибание ног в колене;
- сжимание и разжимание пальцев рук и стоп;
- вращения кистями рук и стопой;
- поочередное поднимание ног до угла в 45 градусов;
- разведение прямых ног, колен в стороны;
- напряжение-расслабление мышц спины;
- скольжение стопами по поверхности кушетки, вперед-назад попеременно.
2. Этап
Начинается спустя 30 дней после повреждения. Пациенту разрешают переворачиваться на живот.
Основные задачи этапа:
- подготовка тела к увеличению объема движений;
- укрепление мышечного корсета;
- нормализация кровообращения в костных и мышечных тканях;
- восстановление связочного аппарата.
Продолжительность занятий и количество повторов увеличивается. С каждым днем добавляется новое движение.
Виды упражнений:
- сгибание-разгибание рук в локтевом, затем в плечевом суставе, разведение в стороны;
- статическое напряжение мышц всего тела лежа на животе;
- «велосипед»;
- поочередное поднимание ноги и руки, лежа на животе;
- «ножницы» руками, ногами;
- поднимание головы в упоре лежа с опорой на локти;
- сгибание ног в колене и выпрямление вверх;
- отведение ног в разные стороны.
Упражнения должны чередоваться: динамическое-статическое-дыхательное.
3. Этап
Начинается спустя 2 месяца после травмы. Человеку позволяют менять положение вначале: полулежа, полусидя, затем разрешают сидеть, вставать. Постепенно выздоравливающий переходит на свободный режим. Основные задачи этапа:
- улучшение координации;
- профилактика нарушений осанки («горба»);
- восстановление движений позвоночника;
- повышение реактивности организма.
Упражнения усложняются, разрабатывается отдельный комплекс для утренней гимнастики, для занятий в тренажерном зале. Зарядка проводится на гимнастическом коврике в положении на четвереньках, коленях.
4. Этап
На следующем этапе в процесс вовлекают движения с повышенной нагрузкой: с наклонами, приседаниями, с гантелями.
Длительность — 40-50 минут. Разрешаются недолгие пешие прогулки.
Физиотерапия
Применяют следующие методы:
- электрофорез (применяют кальций, витамин Д, новокаин) — насыщает ткани солями кальция, снимает боль, улучшает костный обмен;
- УВЧ — купирует болевой синдром, улучшает кровообращение;
- криотерапия — устраняет боль, запускает процессы регенерации;
- индуктометрия — снимает воспаление;
- массаж — улучшает питание и кровоснабжение тканей;
- магнитотерапия — ускоряет процессы регенерации.
Последствия
12-th позвонок – таким символом обозначают нужный грудной позвонок. Его размеры достигают максимума вместе с первым и вторым поясничными позвонками. Именно в этом месте, тело человека можно поперечной линией поделить как бы «пополам». Именно поэтому на данное место приходит нагрузка наибольшей силы.
Область 12-th подвергается ежедневным: сгибанием, разгибанием, растягиванием, сдавливанием и другим видам нагрузок. Но бывает, что опора организма не выдерживает, и ломается под воздействием каких-либо факторов внешней среды. К таким проблемам относиться компрессионный перелом 12 грудного позвонка.
Нередко пациенты задаются вопросом о том, какие последствия при сломанном 12 позвонке их ожидают. Специалисты единогласно утверждают, что при игнорировании лечения больной рискует столкнуться с серьезными осложнениями. Среди них следующее:
- Сегментарная дистабильность – характеризуется нарушением высоты позвонка (уменьшается свыше, чем на 30%), что провоцирует деградацию межпозвоночных дисков и костной ткани. Это в свою очередь, приводит к сильному болевому синдрому или параличу.
- Деформация кифотического типа — в грудном отделе начинает развиваться горб, который приводит к сильным болям, нарушению работы легких и сердца.
- Осложнения неврологического типа – осколки позвонка могут задеть спинной мозг и нервные корешки. Такая патология провоцирует онемение не только пораженного участка, но и конечностей.