Колоноскопия кишечника
Содержание:
Результаты обследования
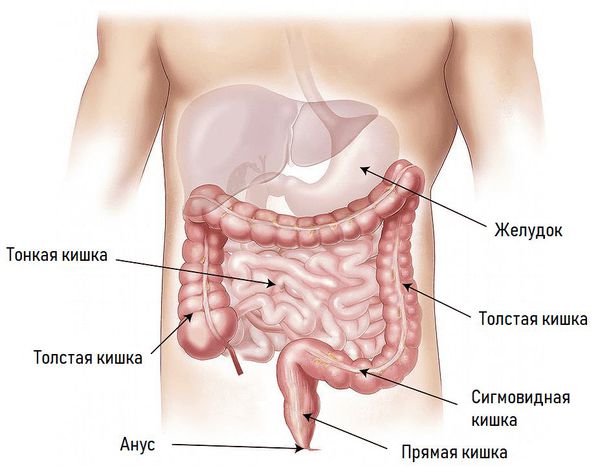
Нормальным цветом слизистой оболочки считается бледно-желтый или бледно-розовый. Какие-либо патологические состояния и воспалительные процессы сразу изменяют окрас слизистой оболочки. Неизмененная слизистая оболочка отражает свет, это означает, что вырабатывается достаточно слизи для нормального функционирования кишечника. При кишечных патологиях слизистая оболочка становится матовой.

Стенка кишки в норме гладкая, с легкими очертаниями. Кроме того, на ней не должно быть язв, бугорков и т.д. Сосудистый рисунок является важным показателем, он должен равномерно располагаться на всей поверхности стенки кишки. Участки с чрезмерный усилением сосудистого рисунка или же его отсутствием считаются патологическими.
Расшифровкой результатов занимается исключительно специалист, который оценивает:
- цвет слизистой;
- наличие дефекта тканей;
- блеск;
- характер поверхности;
- количество слизи;
- сосудистый рисунок;
- наличие дополнительных образований.
Заключение может включать:
- нормальную картину;
- полипы;
- опухоль;
- язвенное поражение слизистой;
- туберкулез кишечника;
- дивертикулез.
Нормальная картина состояния кишки представлена:
- бледно-розовой окраской слизистой;
- блеском, что свидетельствует о достаточном количестве продуцируемой слизи;
- гладкой с небольшой исчерченностью поверхностью;
- равномерным сосудистым рисунком без очагов усиления и отсутствия сосудов;
- небольшими скоплениями прозрачной слизи.
Полипы
Обнаружив полипы, врач может:
- выбрать динамическое наблюдение, взяв при этом материал для биопсии;
- удалить образование, если его диаметр не превышает 5 мм.
Дивертикулез
При исследовании врач выявляет:
- многочисленные дивертикулы;
- гипертонус пораженного отдела кишечника;
- утолщение складок;
- увеличение устьев дивертикулов до 2 см;
- кишечное отделяемое в просвете образования.
Диагноз воспалительной патологии устанавливается после визуализации таких признаков:
- ярко-красной (гиперемированной) слизистой;
- отечности тканей;
- выраженной зернистости, шероховатости слизистой;
- эрозии, язвенных дефектов на слизистой;
- гнойничков;
- сужения просвета кишки.
Для злокачественного процесса характерны следующие изменения в кишечнике:
- наличие опухоли неправильной формы;
- неравномерность окраски, шероховатость новообразования;
- контактная кровоточивость опухоли;
- отек окружающих тканей;
- усиление кровотока в зоне новообразования.
Показания для проведения колоноскопии
Колоноскопия выполняется:
- для диагностики и контроля лечения заболеваний толстой кишки (полипы, опухоли, колиты, иелиты и др.);
- при выделении слизи из прямой кишки, нарушении стула (запоры или поносы), боли или вздутии живота, повышенной утомляемости, слабости;
- при изменениях в анализе крови (снижение гемоглобина, повышение СОЭ), повышении специфичных онкомаркеров, лабораторном выявлении скрытой крови в кале;
- для выявления возможных опухолей толстой кишки при полипах желудка или прямой кишки;
- при подготовке к гинекологической или урологической операции (опухоли предстательной железы, эндометриоз, опухоли яичников, матки и др.);
- если пациент относится к группе риска возникновения таких заболеваний, как язвенный колит, болезнь Крона, полипы толстой кишки;
- если у близких родственников были опухоли или полипы толстой кишки.
При необходимости исследование проводится с одновременным применением современных видов уточняющей диагностики:
- биопсия — скусывание кусочка опухоли или слизистой оболочки толстой или тонкой кишки с помощью специальных биопсийных щипцов; после получения небольшого фрагмента размером до 2х2 мм выполняется его подготовка и патогистологическое и/или цитологическое исследование; этот метод важен для установления диагноза и правильного лечения;
- хромоскопия — эндоскопические исследования с применением красителей для выявления предраковых изменений, ранних форм онкологических заболеваний.
Колоноскопия используется не только для диагностики, но также и для лечения ряда заболеваний толстой кишки:
- удаление полипов (доброкачественных новообразований) с использованием специального эндоскопического инструмента и оборудования;
- остановка кровотечения;
- бужирование и рассечение стенозов межкишечных анастомозов.
Другие методы исследования
Кому делают исследование
Исследование состояния толстого кишечника проводится и другими методами. К примеру, МРТ. Диагностика с применением двойного контрастирования. Красящую жидкость вводят через вену или ротовую полость. Данная методика не является достаточно информативной, но часто назначается как вспомогательная процедура. При МРТ нет лучевой нагрузки, болей.
Специалисты проводят послойное фотографирование для получения трехмерного изображения на мониторе. Для изучения таким способом слизистой капсулы больному рекомендована соответствующая диета и очистительные процедуры. Длительность сеанса – до 45 минут. Фотографии делаются во время удерживания дыхания.
Еще одно обследование внутри толстой кишки – это аноскопия. Процедура предусматривает изучение конечных отделов органа при помощи аноскопа. Пред сеансом проктолог проводить пальцевое ощупывание кишки для оценки состояния проходимости.
Колоноскопия в Москве: где сделать и как подготовиться
Платная процедура проводится в стационаре отделений гастроэнтерологии или колопроктологии. Поскольку обследование предполагает проникновение в толстую кишку через задней проход, необходима предварительная подготовка пациента. Насколько точно будут выполнены рекомендации врача, настолько легче перенесутся манипуляции. Сама подготовка ограничивается несложной диетой и качественной очисткой кишечника.
Что можно при диете — молочные продукты, сваренные на воде каши, овощные и мясные бульоны, несладкие хлебобулочные изделия. От чего придется отказаться (всего 3 дня): алкоголя в любом виде, сырых овощей, фруктов с косточками, бобовых и производных от них блюд, а также от жирного, острого, соленого, копченого. Если будет проводиться колоноскопия без наркоза, что чаще всего, допускается легкий завтрак или полдник, но не менее чем за 2 часа до начала платного обследования.
Очищение толстой кишки выполняется с использованием лекарственных препаратов с действием слабительного. К наиболее результативным относят Фортранс и Флит Фосфо-сода. В первом случае используется следующая схема приема: препарат растворяется в 4-х литрах кипяченой воды, и полученный раствор выпивается на протяжение 4 часов с регулярностью 1 стакан каждые 15 минут. При использовании Флит Фосфо-сода, каждая доза будет представлять собой раствор из 45 мл препарата и 125 мл воды. Схема приема: за сутки до манипуляций на завтрак выпивается порядка 250 мл жидкости и принимается первая доза слабительного. Далее в обед необходимо выпить не менее 750 мл жидкости, на ужин снова 250 мл и после принять вторую дозу, причем сам раствор опять же запивается водой (250 мл). Эффект можно будет наблюдать в течение ближайших 4 часов. Суть очищения в освобождении кишечника от каловых масс для полноценного визуального осмотра или вмешательства.
Опасность колоноскопии и гастроскопии одновременно
Современное оборудование, тщательная подготовка пациента и профессионализм, опытность врача-эндоскописта практически сводит на нет все возможные осложнения.
Неприятные ощущения сразу после эндоскопического исследования относятся к норме, однако риски осложнений встречаются при отягощённом клиническом анамнезе:
- перфорация стенок органов пищеварения (обычно на фоне имеющихся язвенно-эрозивных поражений слизистых оболочек);
- внутренние кровотечения из-за неаккуратного введения эндоскопического оборудования;
- боли;
- инфекционные осложнения;
- сохраняющееся недомогание;
- спонтанные аллергические реакции на наркоз.
Если симптомы сохраняются длительное время, то всё это может указывать на присоединение каких-либо осложнений.
Различия в подготовительных мероприятиях
Для получения качественного результата видеоколоноскопии, очень важную роль играет правильная и качественная подготовка пациента к процедуре. Исследование толстого кишечника предполагает соблюдение общих правил подготовки, распространяющихся как на диагностику под наркозом, так и на исследование без него. Она состоит из следующих мероприятий, проходящих в 3 этапа:
- Предварительная подготовка — за 5-7 дней до диагностики прекращается прием лекарственных средств антидиарейного действия, препаратов, в состав которых входит клетчатка и железою.
- Диета – за 3 дня до назначенного срока пациент переходит на специальное диетическое питание, направленное на максимальную разгрузку кишечника. В течение этого времени исключаются из рациона питания все белковые продукты (мясо) и дающие большое количество шлаков. Это все свежие овощи и фрукты, ржаной хлеб, грибы, бобовые, орехи, некоторые зерновые каши. За сутки до обследования рекомендован прием только жидкой пищи. Это нежирный йогурт, манная каша, вегетарианские супы с измельченными овощами. Обязателен прием воды до 1,5 литров в сутки. За 17 часов до назначенного исследования прием пищи прекращается полностью. То есть последний прием пищи в обед в виде небольшой порции супа или бульона. Разрешается употреблять только воду или слабой заварки чай до 23 часов.
- Очищение кишечника – проводится за 1 день до назначенной процедуры. Используется чаще всего препарат Фортранс, который начинают принимать с утра, согласно инструкции, через 2 часа после еды. Вечером накануне исследования проводится очистительная клизма кипяченой водой с помощью кружки Эсмарха. Если пациент страдает запорами, показан прием слабительных средств.
При наличии у больного сопутствующих заболеваний, требующих постоянного приема лекарственных средств, необходимо об этом обязательно поставить врача в известность.
Кишечник считается подготовленным к процедуре, если каловые массы сохраняют прозрачность. Если диагностика проводится под наркозом, пациенту в день исследования за 2 часа до ее начала, но не позже, разрешается принять небольшое количество воды, не более половины стакана.
При диагностике без применения наркоза возможно употребление 100 мл чая с ложкой сахара или меда непосредственно перед проведением исследования.
Почему стоит пройти колоноскопию у нас:
Бережное обследование
Чтобы обследование прошло для вас максимально комфортно и безболезненно, наши специалисты помогут вам правильно подготовиться и грамотно проведут процедуру на высокотехнологичном оборудовании премиум-класса.
Тонкий и гибкий зонд видеоэндоскопа «PENTAX» практически не чувствуется внутри. А его мощная оптическая система даст четкое изображение на экран монитора, которое поможет врачу детально изучить состояние и работу толстой кишки, удалить полипы, при необходимости взять частицы ткани из патологического очага для последующего анализа в лаборатории.
Высокоточный результат
Важна не только четкость и точность картинки. Гораздо важней не пропустить тех или иных зон толстой кишки во время обследования, а главное – верно истолковать видимое на мониторе. Именно этими навыками отличаются наши специалисты – профессионалы высокого класса, которые за годы успешной практики провели тысячи колоноскопических обследований.
Проходя колоноскопию у нас, вы можете быть уверены: наши специалисты проведут обследование толстой кишки бережно и абсолютно безопасно для вашего здоровья. А самое главное – верно расшифруют результаты и поставят точный диагноз независимо от сложности вашего случая.
Помните!
Колоноскопия – самый точный способ диагностики заболеваний толстой кишки на ранних стадиях. Если чувствуете, что у вас проблемы с кишечником, не занимайтесь самолечением, которым вы можете легко усугубить ситуацию и потерять драгоценное время.
Запишитесь на приём прямо сейчас, ведь чем раньше выявить заболевание, тем проще от него избавиться.
Записаться на приём
Подробное описание по подготовке каждым слабительным (для распечатки):
Пациентам
Врач на дом
Бесплатные консультации
Форма оплаты
Отзывы
Сделайте выбор в пользу профессиональной медицины!
Врачи в наших клиниках
КМН
хирург, эндоскопист, кандидат медицинских наук, доцент, врач высшей категории
Клиника на Арбате
Клиника на Ленинском
Отзывы
эндоскопист
Отзывы
Архив акций
Запись на прием
Медицинские программы
Заказать программу
Комплексная расширенная программа наблюдения и реабилитации после пневмонии
75 600 Р
Заказать программу
Комплексная программа реабилитации после пневмонии
59 000 Р
Заказать программу
Check-up «Экспресс»
20 200 Р
Програмы
Как делают?
Колоноскопию под наркозом проводят строго в стационарных условиях. Утром перед исследованием пациента вновь осматривает врач на самочувствие, вероятность ОРВИ или простуды, окончательно определяется тип анестезии.
Алгоритм проведения выглядит следующим образом:
- Пациента укладывают на кушетку на левый бок с подтянутыми коленями к животу;
- Анальное отверстие обрабатывают анестетиком и вводят наркоз.
- Далее проводят диагностический осмотр полостей кишечника. При необходимости удаления полипов, купирования кровотечения или хирургических манипуляций используется специальный хирургический инструментарий. Удалённые фрагменты опухолей или полипозных очагов отправляют на гистологический анализ.
- После манипуляции пациента увозят в отделение для пробуждения. Всё это время состояние больного контролируется специалистами.
В отдельных случаях после общего наркоза требуется суточное пребывание в стационаре. Если колоноскопия под наркозом требуется ребёнку раннего возраста, то после манипуляции ему с одним из родителей рекомендуется остаться в стационаре 1-3 суток.
Какой наркоз применяют?
Принципиально выделяют несколько основных типов обезболивания, которые эффективно применяются при проведении колоноскопии, вне зависимости от целей исследования:
- Местное обезболивание. Во время манипуляции происходит обработка наконечника анестезирующими составами для облегчения проведения зонда, устранения выраженных болевых симптомов.
-
Колоноскопия во сне (седация). Пациент всё время процедуры находится в полудрёме, может реагировать на требования врача, не чувствует боли, ощущает движения в кишечнике. Степень погружения в сон зависит от дозировки и выбранного препарата.
Основная задача седации — расслабить организм, мышечные структуры. Преимуществом считается отсутствие влияния на дыхательные центры, возможность быстрого переведения в общий наркоз. Единственным объективным недостатком считается высокая стоимость. -
Общий наркоз. Под системной анестезией отсутствует всякая боль, сознание пациента полностью угнетено. Несмотря на абсолютное отсутствие боли, пробуждение от наркоза всегда неприятное: ощущение жажды, озноб, тяжёлая голова. Полностью отсутствует память с момента введения препарата.
Выделяют несколько типов такого наркоза: внутривенная и ингаляционная анестезия. В первом случае лекарственный препарат подаётся через вену, во втором — подача лекарственного средства происходит через кислородную маску.
Выбор анестезии зависит от множественных критериев:
- показания,
- сложность клинической ситуации,
- цели диагностического исследования,
- возраст и общая история болезни пациента.
Сколько по времени длится колоноскопия кишечника под наркозом?
Продолжительность процедуры под наркозом несколько дольше и полностью определяется целью диагностики. При необходимости удаления патологических очагов, лечения некоторых заболеваний, купирования кровотечений процедура может продлиться около часа. В случае обычной диагностики дл полноценного исследования достаточно 15-20 минут.
Таким образом, отличие коноскопического исследования с наркозом и без обусловлено лишь отсутствием болезненных ощущений. По другим критериям особенных отличий не отмечается.
Как проходит процедура
Сапунов В.В. – эндоскопист, врач высшей категории ОН КЛИНИК.
Колоноскопия — все о процедуре. Подготовка к колоноскопии, показания, как проводится процедура.
Несправедливо было бы сказать, что это совершенно безболезненная и очень комфортная процедура, в принципе. Однако в Международном медицинском центре ОН КЛИНИК мы прилагаем максимум усилий, чтобы это было именно так. Почему? Потому что наши специалисты проводят ее под «медикаментозным сном». Что это такое? Давайте разберемся по ходу дела.
Итак, Вы зайдете в кабинет специалиста.
Вам необходимо снять с себя одежду ниже пояса. Вместо нее предложат надеть специальные одноразовые шорты. Затем необходимо лечь на кушетку на бок, немного подтянув колени к груди. После чего начнется работа врача-анестезиолога. Он внутривенно введет необходимое количество вещества, действие которого погрузит Вас в поверхностный сон. В течение всей процедуры врач-анестезиолог будет присутствовать в кабинете и следить за состоянием. Параллельно с этим врач-колопроктолог выполняет свою работу. Колоноскоп вводят через задний проход и аккуратно продвигают вперед по кишечнику. После окончания Вы сразу же проснетесь. В отличие от общего наркоза, который используется для инвазивных хирургических вмешательств, «медикаментозный сон» не требует того, чтобы пациент отлеживался в палате. Поэтому сразу после окончания процедуры и получения результатов обследования Вы можете отправиться домой.
После проведения колоноскопии «во сне» Вы не будете чувствовать болезненных ощущений. Хотя легкий дискомфорт не исключен. Это объясняется тем, что для улучшения обзора в кишечник может подаваться немного воздуха – тогда появляется чувство наполнения, однако по ходу продвижения колоноскопа весь лишний воздух удаляется через прибор. Опыт специалиста и современные приборы от известных производителей позволяют свести все неприятные ощущения к минимуму.
Сразу хотим Вас успокоить: препараты, которые мы используем, абсолютно безвредны для здоровья. Уже через пару часов после исследование вещество полностью «выйдет» из организма.
Платная колоноскопия под наркозом на базе ОН КЛИНИК в Москве – это оперативность и комфортность выполнения, точные результаты и отсутствие страха.
Осложнения и основные рекомендации
 Если после колоноскопии без наркоза осложнения случаются редко, то при общем наркозе первостепенными осложнениями считаются реакции организма на вводимые для седации препараты.
Если после колоноскопии без наркоза осложнения случаются редко, то при общем наркозе первостепенными осложнениями считаются реакции организма на вводимые для седации препараты.
Основными считаются следующие проявления:
- Тошнота и рвота;
- Высокая температура;
- Озноб, повышенная потливость;
- Нарушение сознания;
- Аллергические реакции любой интенсивности.
Другим осложнением считают инфицирование тканей, например при отсутствии нормальной гигиены. В основном, осложнения возникают при несоблюдении рекомендаций врача и охранительного режима в первые дни после манипуляции, особенно, если целью исследования было хирургическое вмешательство любого объёма.
После наркоза недопустимо садиться за руль, возвращаться на работу, к обычным делам. Весь день после фиброколоноскопии кишечника рекомендуется лежать в постели, есть малыми порциями, много пить. Если состояние организма достаточно слабое, то лучше провести 1-2 ночи в стенах стационара, где помогут оказать необходимую медицинскую помощь.
Дополнительная информация о применении седации при гастроскопии, а также колоноскопии в этом видео:
Колоноскопия с анестезией серьезное малоинвазивное исследование кишечника, которое важно проводить только в специализированных центрах со всем необходимым оснащением, местами для пребывания пациентов. При появлении нетипичных отягощающих симптомов после манипуляции, следует сразу же обращаться к врачам
Как часто можно делать колоноскопию читайте в этой нашей статье.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Будьте здоровы и счастливы!
Показания и противопоказания к колоноскопии под наркозом
Основными доводами в пользу применения обезболивания становятся:
- хронические запоры;
- ощущение постороннего включения в заднем проходе;
- чувство распирания в кишечнике;
- присутствие крови в кале пациента;
- сильная слабость;
- кахексия;
- подозрение на рак;
- язвенный колит;
- болезнь Крона;
- наличие генетической предрасположенности к новообразованиям;
- перенесенное лечение от онкологического заболевания.
Существует ряд противопоказаний к использованию анестезии. К ним относится инфекционный процесс, риск развития перитонита, тромбоцитопения или спайки.
Не следует применять наркоз, а еще лучше вообще воздержаться от выполнения процедуры пациентам, перенесшим инфаркт или инсульт, а также страдающим кардиологическими патологиями.
Обезболивание при колоноскопии кишечника нельзя использовать при непереносимости средств для анестезии. Нежелательно проводить исследование лицам, страдающим психическими расстройствами, судорожной готовностью или беременным. В любом случае перед решением о применении наркоза необходимо сделать аллергопробы во избежание развития тяжелых осложнений.
Решение об использовании анестезии принимает врач, исходя из индивидуальных особенностей пациента и типа протекания у него патологии кишечника. Большую роль играет точный диагноз, который иногда не позволяет применять обезболивание.
Колоноскопия как часть диагностики
Прогрессивным способом оценки общего состояния толстой кишки у человека сегодня является процедура, которая называется колоноскопией. Она представляет собой осмотр пищеварительной системы пациентов посредством видеокамеры, которую размещают на конце гибкой трубы специального приспособления — эндоскопа. В ходе данной процедуры доктор сантиметр за сантиметром изучает кишечник пациента изнутри, попутно собирая образцы для проведения анализа, кроме того, удаляет полипы, представляющие собой различные изменения слизистой оболочки. Такие полипы могут перерождаться в злокачественную опухоль
Важно знать, как готовиться к колоноскопии. Об этом ниже
Когда эта процедура только внедрялась в практику государственных клиник, данную манипуляцию считали болезненной. Любой специалист мог причинить значительный дискомфорт пациенту во время введения трубки. Но при этом какого-либо обезболивания такая процедура не предполагала. Именно по этой причине многие люди, когда слышали о необходимости прохождения подобного обследования, старались найти возможную альтернативу из-за страха перед болью. Где сделать колоноскопию, знают не все.
Осматривать толстую кишку в действительности можно и с помощью ирригоскопии, которая представляет собой рентгеновское обследование, в рамках которого в полость органа посредством клизмы вводят контрастное вещество. Также применяют и компьютерную томографию. К недостаткам данных методов относят лучевую нагрузку на пациента наряду с меньшей информативностью, которая на сегодняшний день признается во всем мире золотым стандартом скрининга рака толстой кишки.
Суть исследования и способы обезболивания
Колоноскопия во сне или с применением местной анестезии представляет собой изучение специалистом внутренней поверхности кишечника.
Для того чтобы облегчить проведение процедуры, нередко применяется наркоз. Он осуществляется тремя основными методами:
- местным обезболиванием;
- общей анестезией;
- седацией.
Пациенту дают назначенный ему вид наркоза и он теряет чувствительность. Проведенное обезболивание позволяет ввести колоноскоп на необходимую глубину и осуществить самое тщательное обследование внутренней поверхности кишечника.
После того, как зонд продвинулся на нужное расстояние, врач оценивает состояние органа и делает снимки или видеозапись. Проведение колоноскопии нередко сочетают с биопсией или удалением доброкачественного новообразования.
Местная анестезия
Местный наркоз наиболее часто используется в поликлиниках. Он осуществляется при помощи специальных препаратов, которыми обрабатывается задний проход или с помощью эпидурального метода.
Местная анестезия не устраняет дискомфорт при проведении процедуры, а лишь избавляет от боли и страха перед ней. Поэтому при высокой степени чувствительности пациент иногда испытывает некоторые неприятные ощущения.
В целях улучшения его самочувствия врач назначает также спазмолитики и успокаивающие вещества.
Седация
Для многих пациентов термин непривычен и они часто спрашивают что такое седация при колоноскопии.
Особый вид наркоза проводится во время погружения пациента в лекарственный сон. Он позволяет избавиться от боли, тревоги и страха.
Для него используется внутривенный способ введения препаратов с применением средств под названием Мидазолам или Пропофол. Они обладают анестезирующими свойствами, позволяя человеку полностью избежать неприятных ощущений во время исследования.
Седация при колоноскопии обладает тем преимуществом, что пациент не засыпает излишне глубоко, он может самостоятельно дышать и даже выполнять указания врача.
Основным ее недостатком становится риск развития аллергической реакции или небольшой период плохого самочувствия после восстановления от анестезии.
Общий наркоз
Общая анестезия является наиболее полной. Процедура выполняется в то время, когда пациент погружается в глубокий сон. Он не испытывает никаких ощущений или боли. После окончания исследования у него не остается воспоминаний о нем.
Колоноскопия с общим наркозом позволяет перенести осмотр с комфортом и помогает врачу самым пристальным образом изучить внутреннюю поверхность кишечника.
Возможные риски и осложнения
В подавляющем большинстве ситуаций проведение колоноскопии проходит без каких-либо осложнений. Пациент не испытывает дискомфорта, боли, вздутия живота или сильной слабости. Но в том случае, если сразу или через несколько часов после данной процедуры будут отмечены эти симптомы, если у пациента повысится температура и возникнет тошнота наряду с кровянистыми выделениями из прямой кишки, то следует немедленно обратиться за медицинской помощью.
К редким, но весьма опасным осложнениям относится повреждение стенок кишечника и остановка дыхания во время наркоза, разрыв селезенки и заражение пациента гепатитом В, а также другими инфекционными заболеваниями
По этой причине крайне важно с ответственностью подойти к выбору клиники, в которой планируется пройти колоноскопию. Отдавать предпочтение следует медицинскому учреждению, которое славится безупречной репутацией, большим опытом проведения данной манипуляции
Встречающиеся последствия:
- гепатит В;
- опасность деформации и повреждения толстого кишечника при прохождении изгибов;
- разрыв селезёнки;
- остановка дыхания во время наркоза.
Если обследование проводилось под общим наркозом, то за руль в этот день желательно не садиться. Лучше всего провести остаток этого дня в постели, прислушиваясь к своим ощущениям.
В целом риск развития осложнений при колоноскопии низкий, так как используется современное оборудование, специалисты-проктологи имеют высокую квалификацию, необходимый опыт. Но в некоторых случаях возможны осложнения:
- кровотечение в месте взятия материала для дальнейшего исследования или удаления полипа;
- инфицирование кишечника;
- перфорация стенки (сквозное повреждение);
- аллергическая реакция на применяемый лекарственный препарат;
- индивидуальная непереносимость лекарственных средств.
Проктолог сам решит, какой наркоз выбрать, чтобы результат был положительным, а последствия не носили негативного отпечатка. Пациенту надо довериться врачам, тщательно выполнять их рекомендации.
Разработанные методы анестезии помогают избежать боли во время эндоскопии, но это не означает, что после обследования у пациента не могут возникнуть осложнения. Некоторые клиники предлагают больным после окончания эндоскопии провести от 2-х до 5-ти дней под стационарным наблюдением. У пожилых людей риск возникновения осложнений повышается в связи с тем, что любой наркоз воздействует на функционирование жизненно важных органов.
Чтобы избежать побочных эффектов, необходимо тщательно выбрать клинику, проконсультироваться с несколькими проктологами, посоветоваться с терапевтом, следовать рекомендациям специалиста. К вероятным осложнениям при колоноскопии под наркозом относят:
- тошноту, рвоту, возникающие во время или после принятия пищи;
- проблемы с дефекацией, кровяные выделения;
- аллергии, красные пятна на коже;
- остановку дыхания во время или сразу после диагностики;
- повышение температуры, давления;
- заражение крови;
- повреждение стенок кишечника, селезенки;
- боли в животе, боку, спине;
- обострение заболеваний сердца, легких;
- гепатит В;
- инфекционные заболевания.
Сложное эндоскопическое исследование, в некоторых случаях не проходит без последствий, к которым можно отнести:
- вздутие живота из-за остатков нагнетённого в кишечник воздуха;
- болевые ощущения и спазматические сокращения после удаления разрастаний и опухолей;
- головные боли;
- неприятное чувство дискомфорта в эпигастрии;
- рвота;
- диарея;
- повышение температуры;
- болезненные ощущения из-за небольших повреждений слизистой в результате неаккуратного введения эндоскопа.
Помимо этого, проведение колоноскопического осмотра может вызвать серьёзные осложнения:
- Нарушение целостности стенок кишечника (прободение). Содержимое кишечника при этом вытекает в полость живота и может привести к гнойному воспалению. Ухудшение состояния после проведённого обследования является сигналом для незамедлительного обращения к врачу.
- Появление кровотечения. После терапевтической колоноскопии с целью удаления разрастаний и новообразований у пациента может произойти истечение крови. В группе риска, в первую очередь, дети и люди пожилого возраста из-за тонких стенок кишечника. Кровотечение может начаться сразу или на 5–7 дней после проведения процедуры.
В очень редких случаях возможны:
- нарушения функций дыхательной системы из-за неправильного наркоза;
- заражение различными заболеваниями (ВИЧ, гепатит);
- разрыв селезёнки.
Дополнительные возможности
Гастро- и колоноскопия
При соответствующих показаниях Вы можете пройти в нашей клинике комплексное исследование желудочно-кишечного тракта — гастроскопию и колоноскопию под седацией в экспертном режиме iScan. Это позволит Вам сэкономить время: в рамках одной процедуры мы проведем диагностику состояния толстого кишечника, желудка, пищевода, двенадцатиперстной кишки.
ЭндоУЗИ
Также мы проводим высокоинформативное исследование — эндоскопическое УЗИ, которое совмещает в себе возможности эндоскопической и ультразвуковой диагностики. Процедура позволяет выявить в стенке органа растущие новообразования и глубину их распространения, планировать объем оперативного вмешательства.
Записаться на процедуру
Почему мы
- Врачи. В Клиническом госпитале на Яузе колоноскопию выполняют специалисты с большим опытом проведения диагностических и лечебных эндоскопических вмешательств.
- Точность диагностики. Мы проводим экспертную колоноскопию с применением современной технологии iScan и электронного ZOOM. Это обеспечивает высокое качество визуализации с возможностью увеличения изображения.
- Индивидуальный подход. Врач назначает обследование с учетом особенностей клинической ситуации каждого пациента.
- Комфорт пациента. Для максимального комфорта пациента колоноскопия может проводиться под седацией. Седация абсолютно безопасна, переносится значительно легче, чем обычный наркоз, и вскоре после процедуры человек может покинуть клинику.
- Экспертное оборудование. Отделение эндоскопии Клинического госпиталя на Яузе располагает эндоскопами, которые соответствуют мировым стандартам и позволяют выполнять колоносокпию, другие сложные манипуляции и инновационные исследования (эндоУЗИ).
- Атравматичные методики удаления новообразований. Мы проводим эндоскопическую резекцию доброкачественных образований, в том числе методом диссекции (раздвижения тканей).
- Комплексность. При необходимости вы сможете пройти все необходимые дополнительные консультации, исследования, а также высокотехнологичное лечение, в том числе хирургическое, в нашем госпитале.