Симптомы и методы лечения радикулита в домашних условиях
Содержание:
Профилактические мероприятия
 Рекомендуется больше плавать
Рекомендуется больше плавать
Инструкция выглядит следующим образом:
Выполнять упражнения ЛФК. Лечебная гимнастика укрепляет мышцы, что приводит к созданию естественного мышечного корсета
Нагрузка с позвоночника снимается.
Уделять внимание водным процедурам
Рекомендуется плавать в естественных водоемах, заниматься водной аэробикой
Важно избегать переохлаждения. От резких движений следует воздерживаться.
Бороться с лишним весом
Нужно отказаться от жирной и сладкой пищи.
Приступая к тяжелому физическому труду, надевать корсет. Долго находиться в наклонном положении нельзя.
Следить за осанкой. Регулярно выполнять зарядку.
Симптомы и причины появления болей при радикулите
Радикулитом принято называть общую симптоматику в виде различных проявлений, спровоцированную ущемлением нервных волокон, находящихся вдоль позвоночника. Проявления болезни заключаются в наличии следующих признаков:
- острая или тупая боль, которая может носить как периодический, так и постоянный характер;
- скованность и дискомфорт при поворотах корпуса;
- онемение и покалывание в конечностях, чувство жжения, или, наоборот, ощущение холода;
- снижение тонуса мышц. Возникает вследствие плохой проходимости импульсов головного мозга к нервным волокнам;
- хроническая усталость, плохой сон, раздражительность и низкая устойчивость к стрессам.
Конечно же, главным симптомом, который больше всего беспокоит больных, является боль. Болезненные ощущения не дают полноценно жить, работать и отдыхать. Часто случается так, что даже лежа, в состоянии полного покоя, пациент не может избавиться от сильной боли
Очень важно уже на начальных стадиях заболевания принять соответствующие меры лечения недуга, чтобы не допустить острого течения болезни и сопутствующих осложнений
Почему же возникает радикулит? На самом деле, причин появления болезни очень много и не всегда они связаны с физической нагрузкой и поднятием тяжести, как принято считать многими. Далее рассмотрим, что же может влиять на развитие недуга. К провоцирующим радикулит факторам относят следующие причины:
- травмы, падения и перенесенные операции на позвоночнике;
- частые переохлаждения и некоторые заболевания, например, такие как грипп, ОРЗ, туберкулез и другие;
- остеохондроз и позвоночные грыжи;
- отложение солей;
- нарушения в работе эндокринной системы;
- врожденные патологии позвоночника;
- чрезмерные физические нагрузки и, напротив, долгое нахождение в статическом положении.
Другие методики
Лечение радикулита народными средствами заключается в использовании различных препаратов, которые принимаются внутрь или используются наружно. Их рекомендовано готовить на основе:
Алоэ. Берется 5 нижних листиков старого цветка и измельчается с помощью мясорубки. В полученный состав добавляется пол килограмма меда и 500 миллилитров красного вина. После 5-дневного настаивания в прохладном и темном месте лекарство рекомендуется использовать для приема внутрь три раза в день перед едой. Одноразовая доза медикамента составляет чайную ложку. Такой схемы терапии нужно придерживаться неделю. После этого схема приема не меняется, но количество лекарства увеличивается в два раза.

Лопуха. Лекарство рекомендуется использовать пациентам, если радикулит сопровождается сильной болезненностью. Берется целый лист лопуха и замачивается в кипятке на минуту. После этого его прикладывают под полиэтилен к пораженному участку. Для проведения манипуляции в зимнее время пациенту рекомендуется предварительно высушить целые листы растения.

Почек березы. Берется одна часть измельченного сырья и заливается 5 частями спирта. После недельного настаивания медикамента в сухом и прохладном месте его процеживают и используют для приема внутрь по чайной ложке. Препарат обладает мочегонным эффектом, поэтому рекомендуется его применение при отечности, которая сопровождает радикулит. Также средство применяется для проведения растирок.

Соли. При радикулите рекомендуется проведение прогреваний с применением соли. Этот компонент разогревается на сковороде и помещается в мешочек из натуральной ткани и прикладывается к пораженному участку до полного остывания. Предоставляется возможность приготовления мази на основе соли. 1 килограмм компонента смешивается с ¼ стаканом воды. После этого в состав добавляется горчичный порошок в количестве двух столовых ложек. Для обеспечения необходимой консистенции рекомендуется добавить в состав молотые сухари. Наносится лекарство на поясницу под полиэтилен и укутывается. Держать его рекомендовано до полного остывания.

Пчелиного воска. Средство обладает ярко выраженным согревающим эффектом, поэтому его применение разрешается по истечению нескольких дней после возникновения болевого синдрома. Берется кусочек воска и растопляется на пару. Поясница смазывается небольшим количеством репейного масла. После достижения воском температуры тела его наносят на пораженный участок. Поверх нужно положить целлофан и укутать поясницу теплым полотенцем.

Радикулит является неприятным заболеванием, которое сопровождается болезненностью и ограничением подвижности. При заболевании можно проводить его лечение дома с применением традиционных лекарств и средств народной медицины. Для обеспечения эффективности лечения и устранения возможности развития нежелательных эффектов пациенту рекомендуется перед применением определенного лекарства проконсультироваться с врачом.
Медикаменты применяемые при радикулите
Учитывая, что основным симптомом радикулита является сильная локальная боль в позвоночнике, ограничивающая движение, то в первую очередь необходимы будут средства снимающие боль. После купирования боли для комплексного эффективного лечения необходимо подключить противовоспалительные препараты, а также принимать витамины.
Основные медикаменты можно разделить на несколько групп:
- Обезболивающие: «Баралгин», «Пенталгин», «Анальгин». Эти средства способны быстро и эффективно снять острый приступ боли в спине.
- Миорелаксанты: «Мидокалм», «Баклофен». Необходимы для локального расслабления мышц спины, что позволяет уменьшить болевой синдром и тем самым снизить воспаление мышечной ткани прилегающей к позвоночнику.
- Антидепрессанты: «Амитриптилин», «Азафен», «Дулоксетин». Данные препараты нормализуют сон, помогаю расслабиться пациенту в период острой боли.
- Витамины группы В (В1, В2, В3, В6, В7, В9, В12), к таким препаратам относится «Мильгамма», различные комплексы витаминов. Эти лекарственные средства оказывают благоприятное воздействие на нервную систему и помогают восстанавливаться в реабилитационной период.
- Нестероидные противовоспалительные средства (НПВС): «Диклофенак», «Кеторол», «Мовалис», «Кетонал», «Ортофен» и другие. Назначение НПВС может делать только врач, они противопоказаны лицам, страдающим заболеваниями ЖКТ и имеющим серьезные сердечно-сосудистые патологии.
Эффективные мази
Лечение радикулита в домашних условиях должно быть комплексным, поэтому кроме таблетированных и инъекционных форм препаратов необходимо использовать местное лечение, и наилучшим вариантом будет применение различных видов мазей.
- «Фастум гель» — относится к разряду НПВС. Основным действующим веществом является кетопрофен. Мазь обладает обезболивающим и противовоспалительным эффектом. Препарат имеет ряд противопоказаний, основным из которых является период беременности и грудного вскармливания, а также детский возраст (до 15 лет). Отпускается из аптек без рецепта, но при самостоятельном использовании курс лечения не должен превышать 14 дней.
- «Кетонал крем» — НПВС наружного применения. Аналогично «Фастум гелю» содержит в себе активное вещество кетопрофен. Обладает анальгезирующим, противовоспалительным и противоотёчным воздействием. В аптеках продаётся без рецепта. Мазь нельзя наносить на открытые раны, использовать в период беременности, применять детям не достигшим 15 лет. Имеются также и другие противопоказания.
- «Финалгон» — относится к группе местнораздражающих средств. Основные вещества в составе мази — нонивамид и никобоксил. Препарат помогает улучшить местное кровообращение, устраняет боль и обладает сосудорасширяющим воздействием. Действие мази становится максимальным, через 25-30 минут после нанесения. Имеет некоторые противопоказания, в аптеках отпускается без рецепта врача.
Медикаментозная терапия
Рассказывая о том, чем лечить радикулит в домашних условиях, первым делом необходимо сказать о препаратах, которые назначают для купирования болевого синдрома и снятия воспалительного процесса в поясничном отделе. Если у пациента отмечается острая фаза болезни, то в этом случае проводят лечение медикаментозно с применением лекарств для перорального приема и внутримышечного введения, обладающие следующими свойствами:
- устраняют мышечный спазм;
- уменьшают отечность;
- подавляют воспалительные процессы;
- улучшают трофику тканей.
Чаще всего от радикулита в острой фазе используют нестероидные противовоспалительные средства (НПВС). Они имеют несколько форм выпуска – таблетки, мази и гели для наружного применения, растворы для в/м введения. Среди них наибольшей популярностью пользуются такие препараты, как:
- Диклофенак;
- Кетопрофен;
- Кеторолак.
Эти лекарства отлично устраняют болевой синдром, но имеют один недостаток – при длительном приеме они раздражают слизистые оболочки желудка и кишечника, провоцируя появление неприятных симптомов в виде болей в животе, диареи, метеоризма, изжоги и т. д. Кроме того, прием НПВС повышает риски открытия кровотечения в 12-перстной кишке, развития инсульта, инфаркта и почечной недостаточности. Поэтому лечение радикулита в домашних условиях медикаментозно с использованием этих средств должно осуществляться более 5 дней не рекомендуется.
Чтобы устранить боль в области поясницы в домашних условиях, также назначают анальгетики. Эта группа лекарств оказывает следующие действия:
- устраняет болевой синдром (эффект длится от 2 до 12 часов);
- нормализуют терморегуляцию организма (оказывают жаропонижающее действие);
- уменьшают отек в области пораженного участка благодаря улучшению в нем кровообращения.
Все препараты обладают противопоказаниями и побочными реакциями, поэтому подбираться они должны в индивидуальном порядке
Самым популярным анальгетиком является Анальгин. Он имеет несколько форм выпуска – таблетки и инъекции для в/м введения. Эффект от препарата длится до 12 часов. Однако, у него есть ряд противопоказаний, при которых применение может спровоцировать ухудшение самочувствия. К ним относятся:
- бронхиальная астма;
- заболевания органов кроветворения;
- почечные и печеночные патологии;
- беременность.
Нужно отметить, что вылечить радикулит при помощи Анальгина или любого другого анальгетика нельзя. Действие этих средств направлено на купирования неприятной симптоматики. Но при этом болезнь продолжает прогрессировать.
Не рекомендуется принимать анальгетики слишком часто. Они вызывают привыкание и перестают помогать. И чтобы не переходить на более сильные лекарства, принимать их рекомендуется не больше 2-3 дней и не чаще 2 раз в месяц.
Также при обострении поясничного радикулита назначают миорелаксанты. Используют их, как правило, в комплексе с НПВС. Их действие направлено на снятие мышечного напряжения и расслабления тонуса скелетных мышц. Наиболее популярными среди них являются:
- Скутамил – комбинированное средство, способствующее усилению действия анальгетиков и снотворных;
- Мидокалм – препарат центрального действия, способствующий усилению периферического кровотока, снятию спазмов, устранению мышечной гипертонии.
ВАЖНО! Все лекарства для лечения радикулита поясничного отдела должны назначаться лечащим врачом! Нельзя принимать самостоятельно решение о необходимости принимать тот или иной медикамент. Неправильно подобное средство может не только не дать терапевтического эффекта, но и ухудшить состояние больного, спровоцировав появление побочных реакций и обострение других заболеваний
Профилактика ↑
Соблюдение некоторых правил поможет избежать радикулита шейного отдела позвоночника и предотвратить его возобновления.
Для этого необходимо:
- своевременно лечить все воспалительные процессы, возникающие не только в позвоночнике, но и во всем организме;
- спать на относительно жестких матрасах, желательно ортопедических;
- при работе в холодном помещении или на улице зимой укутывать шею шарфом и не допускать ее переохлаждения;
- соблюдать режим отдыха и не переутомляться;
- правильно и рационально питаться;
- заниматься дозированными физическими нагрузками по 20-30 минут в день;
- следить за осанкой во время работы за компьютером, при просмотре телевизора на кресле или диване и т.д.;
- избегать поднятия тяжестей или делать это правильно: не сгибая спины и держа шею ровной, присесть и взять нужный предмет.
Диагностическое обследование
Поскольку радикулит не является самостоятельным заболеванием, в процессе диагностики важно выяснить, что именно является причиной давления на один из корешков спинного мозга, приводящего к возникновению целого комплекса симптомов
Для точной постановки диагноза врач производит ряд мероприятий. Как правило, последовательность этапов диагностирования следующая:
- При острой боли в пояснично-крестцовой области проводится осмотр и пальпация нижней части спины, что позволяет выявить спазм паравертебральных мышц.
- Неврологический осмотр обязательно включает тестирование двигательных функций, выявление потери чувствительности различных участков нижних конечностей.
- На заключительном этапе проводится инструментальная диагностика.
Осмотр и функциональное тестирование
Дискогенная радикулопатия пояснично-крестцового отдела с явлениями ишиаса (воспаления седалищного нерва) явно проявляется в походке больного, которая становится медленной и осторожной. Пациент при ходьбе слегка наклоняет туловище вперед
Ему удобнее стоять или лежать, положение сидя у него вызывает болезненные ощущения. При выполнении теста Вальсальвы боль усиливается.
Компрессия нервного корешка разорванным диском выявляется с помощью теста с поднятием выпрямленной ноги в положении лежа на спине. Выполнение этого упражнение ограничено и вызывает боль в спине, отдающую в ногу. Болезненные ощущения усиливаются при сгибании стопы.
Тестирование двигательных функций позволяет исследовать наиболее часто поражающиеся нервные корешки.
Для это проводится оценка способности пациента к хождению на пятках и пальцах стоп, приседанию, сгибанию стопы и пальцев.
- Компрессия корешка S1 может приводить к слабости подошвенного сгибания, когда пациент теряет способность стоять на пальцах ног.
- Сдавливание корешка L5 может приводить к нарушению тыльного разгибателя стопы и большого пальца, возникновению эффекта свисающей стопы.
- Поражение нервного корешка L4 может привести к снижению силы четырехглавой мышцы, вызвать у больного при ходьбе ощущение неустойчивости в ноге.
- Патология диска L5-S1 вызывает снижение голеностопного рефлекса.
- Потеря коленного рефлекса указывает на патологию диска L3-L4.
Проверка чувствительности
Снижение чувствительности различных участков конечности может указывать на разрывы межпозвонковых дисков пояснично-крестцового отдела позвоночника:
- При грыже диска L5-S1 – возможна потеря чувствительности и онемение мизинца и наружного края стопы.
- При грыже диска L4-L5 – потеря чувствительности и онемение большого пальца ноги и внутренней части стопы.
- При грыже диска L3-L4 – снижение чувствительности в области передней поверхности бедра и голени.
Инструментальная диагностика
- В качестве инструментальных методов исследования применяется:
- рентгенография для определения степени дегенеративных изменений в позвоночнике;
- магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) для визуализации компрессии корешков;
- ЭМГ (электромиография) для выявления степени повреждения нервных волокон.
Диетотерапия
Как метод лечения радикулита диета не применяется. Исключение — пациенты с лишним весом. Им рекомендуется похудеть, чтобы снизить нагрузки на поврежденные позвоночные структуры. Для этого нужно ограничить ежедневный рацион 2000-2500 килокалориями. Необходимо исключить из него полуфабрикаты, колбасные и кондитерские изделия, жирное мясо. Их лучше заменить свежими овощами, фруктами, злаковыми кашами.
Ежедневно следует выпивать на менее 2,5 л жидкости. Это чистая вода, овощные и фруктовые соки, ягодные морсы, кисели, слабосоленые минеральные воды (Ессентуки №2, Нагутская, Славяновская, Смирновская).
Проявления
Среди всех форм радикулита наиболее распространен пояснично-крестцовый. Он имеет хронический характер, при котором периоды ремиссии и обострения постоянно меняются. Обычно аномалия проявляется сильной болью в области поясницы и затем переходит на заднюю часть ноги. Развивается болезнь остро и продолжается в течение 2 или 3 недель. Ей присущи следующие симптомы:
- Бехтерева. Человек непроизвольно сгибает ногу при перемене позы из лежачего положения в сидячее состояние.
- Ласега. Если больной, лежа на спине, поднимает выпрямленную нижнюю конечность со стороны поражения, происходит резкое усиление боли в поясничной и ягодичной области.
- Дежерина. Болевые ощущения при чихании и кашле усиливаются в поясничном отделе.
- Бонне. Сглаженность ягодичной складки на стороне поражения.
- Нери. Усиление боли в ноге и пояснице происходит при резком наклоне головы.
Клиническую картину радикулита любого типа дополняет боль, которая отличается по интенсивности и локализации. При дискогенном нарушении такой симптом чаще всего проявляется при нагрузке на позвоночник, при любом резком движении или падении и носит острый характер. Это происходит по причине пережатия сосудов межпозвоночного диска, его нервов, набуханием и давлением фиброзно-хрящевой ткани на желтую связку, которая насыщена нервными окончаниями. Неприятный синдром усиливается при чихании, кашле, его интенсивность также зависит от степени воспаления пораженного корешка. Боли беспокоят в различных областях: в поясничной и ягодичной, заднебоковой и переднебоковой частях бедра, на большом пальце, в икроножных мышцах. Симптом локализуется как с одной стороны, так и сразу с двух.
Дискогенная форма аномалии, кроме болевого синдрома, характеризуется и специфическим положением тела. Сколиоз с выпуклостью в больную сторону нередко сочетается с уплощением поясничного лордоза, иногда проявляется и кифоз. Такая патология развивается в два этапа. Сначала боль локализуется в пояснице, а через неделю охватывает всю нижнюю конечность, в которой теряется чувствительность.
При пояснично-крестовом радикулите обращают на себя внимание следующие признаки:
- Нарушение движения в поясничной области.
- Пациент не может полностью согнуться и разогнуться, наклониться в стороны.
- Невозможно пройтись на носочках.
- Иногда не выходит полноценно шевелить пальцами ног.
Инфекционное поражение корешков этого отдела возникает из-за острых заболеваний соответствующей этиологии, таких как малярия или грипп, а также при хронических инвазиях. Рассматриваемая форма отличается от дискогенной целым рядом особенностей. Так как причиной первого типа нарушения выступает инфекция, то проявления недуга достаточно быстро исчезают при прекращении воспалительного процесса. Нагрузка на позвоночник практически не доставляет дискомфорта. Отклонения не обнаруживаются на рентгенограммах.
Физиотерапевтические процедуры
Как лечить пояснично-крестцовый радикулит, чтобы как можно скорее встать на ноги? Благотворный эффект на организм больного оказывают физиотерапевтические процедуры. Самые эффективные способы лечения представлены в табличке.
Таблица 6. Лучшие методы физиотерапии:
| Методика | Описание |
|
|
Процедура проводится в подострой стадии. |
|
|
Используются такие лекарственные средства, как Адреналин, Фенол и Дикаин. |
|
|
Применяются мощные анальгетики. В зависимости от формы патологии, режим лечения может быть импульсным или непрерывным. |
|
|
Электроды, устанавливаемые в зонах поврежденных нервных окончаний, активизируют нервы, которые были затронуты радикулитом. |
Диагностика радикулита
Шейный, грудной, поясничный радикулит, симптомы которых различаются, требуют тщательного обследования для постановки точного диагноза. Тщательная диагностика позволяет определить причину заболевания и факторы, способствовавшие развитию патологии, а также выбрать наиболее эффективные методы лечения. Процесс диагностики радикулита в АО «Медицина» (клиника академика Ройтберга) в центре Москвы включает следующие этапы:
- осмотр, в ходе которого невролог определяет локализацию, характер и интенсивность боли;
- неврологическое обследование;
- компьютерную томографию позвоночника;
- магнитно-резонансную томографию;
- электроэнцефалографию.
В некоторых случаях, если диагностирован радикулит поясничный, симптомы и лечение которого отличаются от патологий других видов, возможно стационарное лечение.
Причины радикулита
Потенциальные причины радикулита – это любые патологические изменения в структурах позвоночного столба и окружающих его тканей, которые могут привести к тому, что будет нарушен путь прохождения корешкового нерва.
Позвоночный столб – это сложная структурная часть опорно-двигательного аппарата человеческого тела. Состоит из отдельных тел позвонков, которые между собой соединятся с помощью фасеточных и дугоотросчатых суставов. Между телами позвонков располагаются хрящевые межпозвоночные диски. Они состоят из плотной фиброзной оболочки и желеобразного внутреннего пульпозного ядра. Вся эта структура образует единых столб с несколькими физиологическими изгибами, обеспечивающими более равномерное распределение амортизационной нагрузки во время движения человеческого тела.
Стабильность положения тел позвонков и межпозвоночных дисков обеспечиваются связки и окружающие столб паравертебральные мышцы. Внутри позвоночного столба располагается спинномозговой канал. Находящийся в нем спинной мозг обеспечивает функционирование вегетативной нервной системы. От спинного мозга через фораминальные отверстия в телах позвонков отходят корешковые нервы. Именно их воспаления называется радикулит.
Прежде чем лечить поясничный радикулит, доктор должен понять – что спровоцировало воспалительную реакцию. И затем нужно устранить данную причину. Тем самым будет достигнуто устранение воздействия патогенного фактора. После этого можно предпринимать меры для того, чтобы восстановить нарушенные функции иннервации.
Потенциальные причины появления клинических признаков радикулита:
- дегенеративный дистрофический процесс в межпозвоночных дисках (остеохондроз);
- осложнения остеохондроза (протрузии, экструзии и грыжи межпозвоночных дисков);
- нестабильность положения тел позвонков (спондилолистез, антелистез, ретролистез и т.д.);
- деформирующий спондилоартроз;
- разрушение подвздошно-крестцовых сочленений костей;
- искривление позвоночного столба и нарушение осанки;
- растяжение и разрывы связочного и сухожильного аппарата;
- травмы позвоночного столба и окружающих его тканей (переломы и трещины, ушибы, смещения и т.д.);
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматические болезни соединительной и хрящевой ткани в организме человека;
- туберкулез, сифилис, менингит, клещевой энцефалит и другие опасные инфекционные заболевания.
Прежде чем лечить радикулит в домашних условиях, нужно исключать возможные факторы риска, которые включают в себя:
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- тяжёлый физический труд;
- подъем экстремальных тяжестей;
- неправильное положение стопы при ходьбе и беге (плоскостопие и косолапость);
- некачественную обувь для повседневной носки и занятий спортом;
- деформирующий остеоартроз коленного или тазобедренного сустава, провоцирующий укорочение нижней конечности и перекос костей таза;
- курение и употребление алкогольных напитков.
Самое действенное средство, чем лечить поясничный радикулит в домашних условиях – это то, которое будет оказывать воздействие непосредственно на причину воспаления корешкового нерва. Напрмиер, если патология спровоцирована остеохондрозам, то поможет снять боль тракционное вытяжение позвоночного столба. А если боль связана со смещением тела позвонка, то восстановление нормального его положения сразу же решит существующую проблему.
Как снять приступ острой боли
Боль в спине при радикулите возникает резко от неправильного движения, переохлаждения или стресса. Перед тем как приступить к процессу лечения, необходимо устранить боль. Существует несколько способов, как медикаментозно можно быстро и эффективно это сделать в домашних условиях.
Меновазин. Использование меновазина – это простое и щадящее средство. Ватный тампон смочите в препарате, а затем хорошо протрите позвоночник
Области поясницы и седалищного нерва уделите особое внимание. После этого ложитесь в постель и укройтесь теплым одеялом, желательно шерстяным.
Жгучее средство
Для приготовления средства, отличного снимающего боль, понадобится:
- меновазин;
- муравьиный спирт;
- настойка горького перца.
Смешайте компоненты в равных пропорциях. Затем ватный тампон накрутите на палочку и смочите в приготовленном растворе. Смажьте больное место и отправляйтесь под одеяло.
- Настойка с тройным одеколоном. Для приготовления настойки необходимо взять:
- 2 маленьких флакона тройного одеколона;
- 2 флакончика меновазина;
- 1 упаковку но-шпы или дротаверина;
- 1 упаковку валидола;
- 1 упаковку анальгина.
Растолките таблетки, добавьте к ним меновазин и одеколон. Перемешайте до полного растворения таблеток. Перелейте все в стеклянную емкость, закрутите и оставьте на 5 дней. Используйте настойку для снятия боли не только при радикулите, но и в суставах. Ватный тампон смочите, и натрите больное место.
Народные методы лечения поясничного радикулита
Народная медицина использует для лечения радикулита разные рецепты и методы лечения.
Для растирания и компрессов применяется:
- сок черной редьки (до появления сильного жжения);
- 50%-й раствор воды и сока хрена (до появления сильного жжения);
- натертый чеснок в мешочке (до появления сильного жжения);
- смесь голубой глины с винным уксусом (1 раз в день на 2 часа); недельный настой двух столовых ложек крапивы на водке (1-2 раза в день на 2 часа);
- ошпаренные кипятком листья лопуха, липы березы (толстым слоем на больное место утром и вечером на 1,5 часа);
- мед (густым слоем), бумажная салфетка и горчичник на полтора часа или до нестерпимого жжения;
- нагретая на сковороде соль с 20 мл настойки прополиса в мешочке (пока не остынет).
После снятия компресса больное место промывается, смазывается подсолнечным маслом и укутывается теплым платком.
Кроме того, народная медицина рекомендует применять внутрь травяные настои, выводящие соли из организма (противопоказаны людям с больными почками):
- 3 ложки коры осины, заготовленной ранней весной варить в 500 граммах воды до упаривания вдвое, добавить мед по вкусу, пить по четверти стакана 3 раза в день;
- треть пол-литровой банки молодых листьев брусники залить водкой ли спиртом, настоять на солнце и пить по 30 грамм 3 раза в день;
- 200 грамм высушенных и истолченных скорлупок кедровых орешков залить литром водки или спирта, настаивать месяц и пить по 30 грамм 3 раза в день перед едой;
- нарезанные кружочками два толстых корня петрушки и полтора стакана воды кипятить в эмалированной посуде 15 минут, настаивать 30 минут, процедить и отжать, пить 3 раза в день 3 раза за полчаса до еды. Свежий настой готовить ежедневно.
 Использование ультрафиолета
Использование ультрафиолета Электрофорез
Электрофорез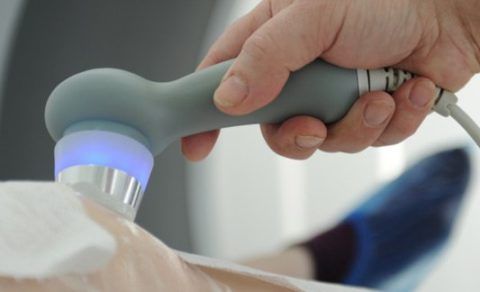 Терапия ультразвуком
Терапия ультразвуком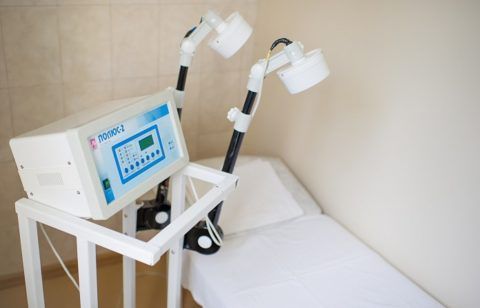 Диадинамические токи
Диадинамические токи