Как проводится внутриматочная инсеминация
Содержание:
- Что происходит после процедуры
- Показания и противопоказания
- Показания к ИИ
- Видео о внутриматочной инсеминации
- Техника
- Воздержание перед инсеминацией
- Кому подходит инсеминация
- Часто встречающиеся вопросы и ответы на них – ниже.
- В каких случаях проводится искусственная инсеминация
- Процедура внутриматочной инсеминации и ее применение
- Показания к ВМИ
- Искусственная инсеминация: что это, виды
- Процедура внутриматочной инсеминации и ее применение
Что происходит после процедуры
После проведения процедуры ВМИ женщине рекомендуется оставаться в горизонтальном положении около 30 минут. Успешность проведения данной манипуляции зависит от нескольких факторов:
- причины того, почему не получается забеременеть;
- возраста будущих родителей;
- качества спермы;
- длительности бесплодия и т. д.
Эффективность проведенной манипуляции проверяется спустя 2 недели со дня введения спермы. Вероятность зачатия после 1-й процедуры ВМИ невелика – 12%, однако рекомендуется проведение повторных процедур еще 1-2 раза. Если после 3-х процедур искусственной инсеминации беременность не наступила, то более к такому методу не прибегают, так как он считается нецелесообразным в данном случае, и рекомендуют паре воспользоваться методом ЭКО.

Показания и противопоказания
Далеко не при каждом виде бесплодия ВМИ может быть рекомендованной. Показания к процедуре носят не только медицинский, но и социальный характер. Поэтому круг лиц, которым такая процедура показана, довольно строго ограничен. В него входят одинокие женщины, супруги, которые не могут стать родителями из-за нетяжелых форм мужского бесплодия, а также семьи, в которых у женщины есть незначительные отклонения в функционировании органов репродукции. Для гетерологической ВМИ вескими причинами может быть отсутствие или тяжелые травмы яичек, мошонки, а также врожденные аномалии развития половых органов у мужчины.
Донорские гаметы могут быть введены женщине с согласия ее мужа, если у пары диагностирована полная генетическая несовместимость. А также некоторые формы нарушения спермограммы, при которых в эякуляте отсутствуют спермии, либо крайне мало живых клеток тоже могут быть показанием к ВМИ гетерологического типа.
Гомологическая инсеминация не всегда проводится по причине бесплодия. Иногда мужчина был вынужден сдать свой биоматериал на хранение в криобанке перед началом сложного лечения от онкологии. По окончании курса лучевой терапии спермограмма будет неподходящей для оплодотворения, и тогда женщине может быть введена замороженная ранее сперма мужа. Оба вида ВМИ могут применяться для женщин с цервикальным стенозом, шеечным фактором бездетности, а также при большом количестве вырабатываемых антиспермальных антител.
Нередко причиной необходимости введения спермы непосредственно в полость матки выступает женский вагинизм. При этом недуге мышцы влагалища содрогаются в спазмах при попытке введения в него чего-либо. Если в предыдущих родах шейка матки была сильно травмирована и на ней имеются рубцы, также возможно оплодотворение посредством ВМИ.
Противопоказаний у метода достаточно. До инсеминации не допускаются необследованные партнеры. Женщине будет отказано в проведении процедуры, если на текущий момент у нее будут наблюдаться признаки острого воспалительного процесса или обострения хронических заболеваний. Женщине, которая не сможет предоставить от психиатра справку о полном своем психическом здоровье и отсутствии необходимости применения специальных сильнодействующих препаратов, также будет отказано в искусственном внутриматочном осеменении.
Противопоказаниями являются и онкологические заболевания, а также доброкачественные опухоли, которые не были удалены до процедуры. Непроходимость фаллопиевых труб является прямым противопоказанием для процедуры. Беременность может представлять опасность при определенных аномалиях строения матки, яичников. При выявлении таких патологий женщине не проводится ВМИ. В проведении процедуры ВМИ может быть отказано, если будут выявлены инфекционные заболевания у мужа, ведь сперма может вызвать инфицирование у женщины.
Подробнее о том, при каких показаниях проводят внутриматочную инсеминацию, вы узнаете в следующем видео.
Показания к ИИ
Инсеминацию проводят по определенным показаниям, как со стороны женщины, так и стороны ее полового партнера. Показания к ИИ в случае женских проблем:
- вагинизм;
- хронический эндоцервицит;
- хронический эндометрит;
- операции на шейке матки или рубцовая деформация шейки;
- аномалии развития и локализации матки;
- шеечный фактор – высокая вязкость цервикальной слизи, наличие антиспермальных антител;
- аллергия на сперму мужа;
- гинекологические заболевания, сопровождающиеся ановуляцией;
- идиопатическое бесплодие;
- эндометриоз легкой степени.
Показания к ИИ со стороны мужа:
- половое бессилие (отсутствие эрекции);
- гидроцеле или пахово-мошоночная грыжа значительных размеров;
- гипоспадия;
- патологический посткоитальный тест;
- аномалии строения полового члена;
- ретроградная эякуляция (эякулят попадает в мочевой пузырь);
- субфертильность спермы (сниженная плодотворность сперматозоидов);
- перенесенная радиация, химиотерапия;
- вредные привычки;
- импотенция после травмы спинного мозга.
Показания к ИИ спермой донора:
- азооспермия (отсутствие спермиев в эякуляте);
- некроспермия (в эякуляте отсутствуют живые сперматозоиды);
- отсутствие постоянного партнера у женщины;
- генетические заболевания со стороны мужа;
- несовместимость супругов по группе крови и резус-фактору.
Видео о внутриматочной инсеминации
В данном видео подобно рассказано о том, в чем заключается суть данного метода, кому он подходит, какие имеются условия для его удачного проведения и как все проходит для обоих партнеров.
Благодаря современным возможностям медицины, в частности благодаря ВМИ, многие обретают шанс стать счастливыми родителями. И не стоит отчаиваться и останавливаться, если желанная беременность не наступила сразу же после первой процедуры.
Очень интересно было бы услышать комментарии тех пар, кто испробовал данный метод вспомогательной репродуктологии лично на себе: получилось ли у вас достичь желаемого результата? Ваши комментарии будут очень полезны тем парам, кто только решается на данную процедуру.
Техника
ВМИ может проводиться как в естественном цикле, если у женщины все в порядке с работой яичников, так и после непродолжительной гормональной стимуляции овуляции, если у нее есть отклонения ановуляторного характера.
Если выбрана схема с гормонами, лечение начинают на 3–5 день менструального цикла. Женщина получает фолликулостимулирующие гормоны в индивидуальной дозе. На 8–10 день цикла обычно регистрируется большой доминантный фолликул. Вводится угол ХГЧ, который через 34–36 часов приведет к разрыву фолликула и выходу яйцеклетки. Инсеминация в этот период и сутками позднее может привести к оплодотворению
Часто врачи стараются провести инсеминацию в два этапа — до овуляции за сутки и сразу после нее, что значительно повышает шансы на благоприятный исход и наступление беременности.
Если инсеминацию проводят в естественном цикле, никаких препаратов принимать не нужно. По УЗИ доктора отслеживают созревание фолликулов, а также динамику роста лютенизирующего гормона в крови. В нужный момент они проводят процедуру ВМИ.
Сама процедура проходит на протяжении 5–7 минут. Она не требует обезболивания, поскольку для введения в матку предварительно очищенной и обследованной спермы мужа или донора используют очень тонкий и гибкий катетер
Женщина занимает место на гинекологическом кресле, после чего доктор осторожно вводит в цервикальный канал тонкий катетер. Во время овуляции цервикальный канал слегка приоткрыт, поэтому расширение шейки проводить не требуется, отсюда и отсутствие болевых ощущений
Сперму помещают в одноразовый шприц, подсоединяют его к катетеру и осторожно, медленно вводят его содержимое в полость матки
Для процедуры мужчина сдает сперме в тот же день, если не предусмотрено донорской или спермы. Ее в лабораторных условиях отмывают от семенной жидкости, освобождают от прочих примесей, помещают в центрифугу. Получается концентрированная сперма, в которой присутствуют максимально сильные и здоровые половые клетки. Больные и морфологически неполноценные спермии отбраковываются.
Такую концентрированную сперму хранить нельзя. Она предназначена для использования в течение короткого времени. Если инсеминацию невозможно провести сейчас, то для следующей процедуры мужчине придется сдать новую порцию эякулята, ведь заморозке очищенная сперма не подлежит.
Воздержание перед инсеминацией
Перед инсеминацией рекомендуют воздержание от 3х до 5 дней. Это необходимо для достижения наилучшей численности и подвижности сперматозоидов во время сдачи в день процедуры.
При проведении инсеминации спермой донора сперму предварительно выбранного донора размораживают за час перед манипуляцией, проверяют её состояние, и только затем проводят процедуру.
При проведении инсеминации спермой донора (при отсутствии партнера) – сперму предварительно выбранного донора размораживают непосредственно перед процедурой, проверяют её состояние и только затем проводят процедуру. Для программирования овуляции иногда вводят триггер (вещество, обеспечивающее овуляцию в заданный промежуток времени). В этом случае задача определения времени инсеминации упрощается.
Кому подходит инсеминация
В большинстве случаев метод инсеминации предлагается парам, у которых диагностируется необъяснимое бесплодие. Результаты всех анализов и обследований показывают абсолютное благополучие и хорошее состояние репродуктивной системы обоих партнеров, но по непонятным причинам беременность все равно не наступает.
Кроме того, инсеминация может стать хорошим решением проблемы с зачатием ребенка для женщин, у которых овуляция отсутствует или происходит с нарушениями, но эти отклонения поддаются коррекции, то есть при помощи терапевтических методов на них можно повлиять и исправить. Что касается мужских проблем, то инсеминация является хорошим выходом, когда сперматозоиды мужчины, преодолевая барьер в виде шейки матки женщины, теряют свою способность к оплодотворению.
Такой метод оплодотворения может применяться и в тех случаях, когда результаты обследований партнеров не выходят за пределы установленных клинических норм, но находятся на нижних отметках допустимых цифр. Врачи-репродуктологи в таких случаях говорят, что пара субфертильна.
Есть смысл обратиться к ВМИ, когда существует высокий риск передачи генетических заболеваний по линии отца или когда мужчина бесплоден: в таких случаях для оплодотворения используется сперма донора, которая предварительно проходит обязательную полугодовую заморозку во избежание вероятности передачи инфекций. Донорский материал также применяется для оплодотворения яйцеклетки женщины, которая не имеет мужа или партнера, но решила родить ребенка одна.
Инсеминация имеет всего несколько противопоказаний. Это непроходимость обеих маточных труб у женщины и низкая концентрация жизнеспособных сперматозоидов в сперме мужчины. Безусловно, кандидатка на инсеминацию должна обладать соответствующим психическим и физическим здоровьем, позволяющим выносить ребенка. Наличие опухолей, патологии матки, некоторые психические расстройства являются противопоказаниями к проведению оплодотворения любым способом.
Часто встречающиеся вопросы и ответы на них – ниже.
Как вести себя после завершения процедуры?
После проведения процедуры пациентку просят недолго полежать на том боку, который соответствует стороне овуляции (например, если овуляция ожидается в правом яичнике, то на правом боку), после чего пациентка может встать и самостоятельно пройти в палату. Строго говоря, необходимости в «лежании» в стационаре нет, но в нашей клинике принято предложить пациентке чаю со сладостями; это помогает расслабиться и дает время привести мысли в порядок, настроиться на двухнедельное ожидание результата. Такого получасового «тайм-аута» бывает вполне достаточно для создания позитивного настроя!
Ощущения после инсеминации вполне обычные: ждать каких-то изменений не стоит. Ни дискомфорта, ни боли нет.
Так проходит и «одноразовая» (когда инсеминация проводится сразу после овуляции), и сдвоенная инсеминации (инсеминация проводится до и после овуляции в пределах одного цикла).
Лекарственная поддержка назначается строго по показаниям, индивидуально, и, обычно, включает препараты прогестерона и витамины, включая фолиевую кислоту. После выписки врач всегда остается на связи с пациенткой, хотя его помощь до сдачи анализа на ХГЧ нужна редко. Анализ сдают на 12-14й день после процедуры; до этого срока проводить мочевые или какие-либо другие тесты не рекомендуют: они могут только запутать, и в подавляющем большинстве случаев не дают точного ответа на интересующий вопрос. Сразу после получения положительного ответа следует связаться с лечащим врачом и получить инструкции по дальнейшему поведению. В случае же, если результат отрицательный, стоит обсудить с доктором возможность повторной процедуры.
Можно ли заниматься сексом после искусственной инсеминации?
В обычной жизни даже после «главного» полового акта (закончившегося оплодотворением) партеры не перестают заниматься сексом; в нашем случае речь идет о супружеских парах, имевших проблемы с зачатием. Поэтому вполне разумно до получения анализа на беременность отказаться от половой жизни. Другими словами секс после инсеминации не запрещен, от него следует воздержаться с первую пару недель. В дальнейшем – нормально протекающая беременность не является препятствием для занятия сексом.
Можно ли ходить в спортзал после инсеминации?
Можно ли продолжать тренировки в спортзале? Сколько после инсеминации нельзя ходить в спортзал? Ответ прост: разумнее всего дождаться результата теста на беременность с тем, чтобы продолжать тренировки с учетом уже наступившей беременности. Таким образом, в спортзал нельзя будет ходить 12-14 дней. В процессе подготовки к инсеминации полезнее всего прогулки, тренировки же не должны быть утомительными (без нагрузок).
Алкоголь после инсеминации
Можно ли употреблять алкоголь после инсеминации? Ответ естественный нет! Вообще, алкоголь (как и табак) лучше исключить обоим супругам на этапе планирования любой беременности. А вот во время беременности, после 12 недель, вполне можно выпить бокал хорошего вина или пива.
Частый вопрос, который задают пациентки, прошедшие процедуру инсеминации: на какой день после инсеминации есть смысл сдавать тест на беременность? Ответ: не ранее 10го – 12го дня! Судите сами: лишь на 5й-6й день после овуляции эмбрион попадает в матку, и нужно еще несколько дней, чтобы выделяющийся хорионический гонадотропин (именно его определяют как маркер беременности) стал циркулировать в крови в концентрации, достаточной для определения лабораторными тестами. Мы призываем не верить т.н. «календарям», которые обещают описать процесс зарождения беременности чуть ли не по часам: обычно беременность в таких малых сроках никак себя не проявляет, и большинство женщин узнает о беременности исключительно по задержке менструации! А инсеминация – способ наступления беременности, максимально приближенный к естественному, который зачастую не требует даже назачения лекарств!
Поэтому главный совет: выполняйте назначения врача и сохраняйте спокойствие и уверенность в успехе, и он обязательно придет!
В каких случаях проводится искусственная инсеминация
В настоящее время под инсеминацией понимают внутриматочную инсеминацию: остальные виды инсеминации (внутрибрюшная, внутривлагалищная) — в прошлом, и представляют только исторический интерес. Чтобы понять, в каких случаях проводится инсеминация, необходимо прояснить, как именно происходит зачатие в естественных условиях.
Сперма, попавшая в репродуктивные пути женщины во время полового акта, начинает своё движение «вверх». Она должна преодолеть шеечный барьер (содержащуюся в шеечном канале слизь), затем остается позади вся полость матки и, наконец, сперматозоиды попадают в трубы. В период овуляции там же оказывается яйцеклетка, вышедшая из фолликула (в яичнике) и преодолевшая большую часть полости маточной трубы. Именно там, в трубе, и происходит «встреча», которая, при удачном стечении, заканчивается оплодотворением: для удачного исхода необходима «здоровая» яйцеклетка и достаточное количество сперматозоидов (считается, что для оплодотворения 1й яйцеклетки их должно быть не менее 150-200 тысяч). Образовавшийся после слияния половых клеток эмбрион начинает усиленно делиться и, спустя пять дней, имея «на борту» уже более 100 клеток, попадает в полость матки. Там его анализирует (на предмет мутаций) эндометрий (выстилка полости матки, — она тоже должна быть здорова) и, при отсутствии критических нарушений с обеих сторон, эмбрион прикрепляется к эндометрию – происходит имплантация. Беременность состоялась и развивается!
Краткое описание сложного процесса позволяет сформулировать обязательные условия наступления беременности, а, значит, и условия проведения инсеминации.
Итак, для проведения инсеминации необходимо
-
чтобы маточные трубы были проходимы и здоровы;
-
чтобы сперма содержала необходимое минимальное количество здоровых сперматозоидов (такое, чтобы после обработки в лаборатории их хватило на оплодотворение);
-
Чтобы функция созревания яйцеклеток в яичнике была сохранена (чтобы происходила овуляция).
Коль скоро мы разобрались в механизме оплодотворения (зачатия) и определили необходимые условия для проведения инсеминации, можно перечислить, при каких состояниях инсеминация показана.
Процедура внутриматочной инсеминации и ее применение
Суть данного метода лечения бесплодия заключается во введении через катетер в цервикальный канал или маточную полость женщины заранее полученной вне полового акта мужской спермы. Эта простая процедура проводится в амбулаторных и стационарных условиях в тех случаях, когда женщина может зачать и выносить ребенка, но по каким-либо причинам естественное оплодотворение при половом акте невозможно. Со стороны мужа показаниями к применению искусственной инсеминации являются:
- эректильная дисфункция или другие сексуальные расстройства (например, гипоспадия, недостаточное развитие пениса и т. д.), затрудняющие или делающие невозможным нормальный половой акт;
- сниженная фертильность спермы – в частности, недостаточная концентрация сперматозоидов в эякуляте или их слабая подвижность, затрудняющая проникновение в маточную полость.
Также имеются показания к искусственной инсеминации со стороны женщины:
- цервикальный фактор бесплодия – затрудненность или невозможность проникновения спермы в маточную полость через цервикальный канал из-за его анатомических аномалий (рубцов, стеноза) или изменений характеристик (вязкости, кислотности и т. д.) цервикальной слизи;
- иммунный ответ на мужскую сперму, проявляющийся в выработке влагалищем антител, которые убивают сперматозоиды до их попадания в маточную полость;
- вагинизм и другие сексуальные расстройства женщины органической или психической природы, делающие невозможным естественный половой акт.
Помимо лечения бесплодия, искусственная инсеминация спермой донора применяется для оплодотворения здоровых одиноких женщин. К этой процедуре также обращаются однополые пары, желающие стать родителями.
Противопоказаниями к использованию этого метода лечения бесплодия являются:
- анатомические аномалии половых органов, затрудняющие зачатие или рождение ребенка – например, отсутствие матки и яичников, непроходимость маточных труб и придатков;
- эндометриоз (патологическое разрастание слизистой оболочки матки) 3-4 степени;
- миома (доброкачественная опухоль) матки с подслизистым расположением узла;
- острые или находящиеся в стадии обострения хронические воспалительные и инфекционные заболевания половых органов, венерические инфекции;
- общие заболевания, при которых противопоказано зачатие, вынашивание или роды.
Противопоказания к искусственной инсеминации могут быть абсолютными или относительными. В первом случае подразумеваются необратимые патологии, при которых процедуру невозможно провести в принципе – например, отсутствие матки или яичников. Относительными противопоказаниями являются заболевания, поддающиеся лечению, после которого репродуктивная функция восстанавливается в достаточной для успешного зачатия и родов состояния.
Часто внутриматочную инсеминацию спермой полового партнера или донора путают с другой вспомогательной репродуктивной технологией — экстракорпоральным оплодотворением (ЭКО). Разница между ними в том, что в первом случае само зачатие происходит естественным путем в матке пациентки, а во втором – вне ее в специальном инкубаторе с последующей подсадкой уже оплодотворенных клеток (эмбрионов) в маточную полость. В целом искусственная инсеминация гораздо проще и дешевле ЭКО, поэтому проводится гораздо чаще.
Сделайте первый шаг запишитесь на прием к врачу!
Записаться на прием к врачу
Показания к ВМИ
- субфертильные показатели спермограммы (низкая концентрация сперматозоидов, сниженная подвижность, повышенная вязкость эякулята)
- пороки развития или травмы половых органов мужчины, при которых либо невозможна половая жизнь, либо эякуляция происходит не во влагалище (гипоспадия, ретроградная эякуляция)
- повышенная кислотность влагалища
- чрезмерно агрессивная среда шеечной слизи
- бесплодие неясного генеза
- при эндометриозе 1 ст, часто после оперативного лечения
- необходимость использования донорской спермы
Инсеминация спермой донора может применяться как для зачатия при наличии соответствующих показаний со стороны партнера мужского пола, так и в случае отсутствия у женщины в данный момент полового партнера. В нашей Клинике есть собственный банк донорской спермы.
Искусственная инсеминация: что это, виды
Внутриматочной инсеминацией или искусственной инсеминацией называется процедура введения спермы (мужа или донора) в половые пути женщины для наступления беременности. Данная медицинская манипуляция относится к вспомогательным репродуктивным технологиям и проводится в условиях поликлиники, после завершения процедуры женщина отправляется домой. Искусственная инсеминация начала применяться около 200 лет назад, в России впервые метод ИИ был применен Шороховой в 25 году прошлого века. Более широко данная технология стала применяться в 1950 – 1960 годах.
Гомологичная методика
В данном случае искусственное осеменение проводится спермой мужа. Для выполнения процедуры используется как свежеполученная сперма, непосредственно перед ее введением, так и криоконсервированная. Криоконсервацию спермы мужа осуществляют перед стерилизацией мужчины, перед началом курса лечения цитостатиками и накануне облучения.
Гетерологичная методика
Искусственная инсеминация проводится спермой донора по абсолютным и относительным медицинским показаниям. Не допускается смешивание спермы донора и супруга, так как шансы на оплодотворение яйцеклетки сперматозоидом мужа не увеличатся, а качество донорской спермы ухудшится. Перед проведением ИИ донорской спермой выполняют пробу на проникновение спермиев мужа и донора в шеечную слизь. В случае выявления существенных различий в способностях проникновения спермы мужа и донора, вопрос об ИИ решается в пользу донора.
По технике выполнения процедуры искусственная инсеминация делится на:
Внутришеечную (подвид – влагалищная)
Это самая простая процедура, выполняется без особых технических сложностей. Внутришеечная ИИ по технике проведения максимально соответствует естественному половому акту. Особой подготовки перед проведением манипуляции не требуется. Искусственное осеменение проводится свежеполученной очищенной спермой (не позднее трех часов до процедуры), так и криоконсервированной спермой. Суть влагалищного метода состоит во введении спермы во влагалище женщины, а интрацервикального (внутришеечного) – максимально близко к шейке матки.
Внутриматочную
Данный способ введения спермы более эффективен по сравнению с интрацервикальной инсеминацией. Техническая суть заключается во введении в полость матки через цервикальный канал специально подготовленной и очищенной спермы. Если в матку ввести свежую и неочищенную семенную жидкость, то возможны ее сокращения или развитие аллергической реакции, что не только значительно снизит шансы на оплодотворение, но и несет угрозу жизни пациентки.
Внутритрубную
Перед процедурой сперматозоиды проходят специальную подготовку. Затем семенная жидкость вводится в ту маточную трубу, со стороны которой произошла овуляция. Доказано, что эффективность внутритрубной инсеминации не выше внутриматочной.
Внутриматочную интраперитонеальную
Некоторое количество обработанной спермы соединяют с несколькими миллилитрами особой жидкости, повышающей подвижность сперматозоидов. Затем полученный раствор (примерно 10 мл) вводится в маточную полость под давлением. В результате, сперматозоиды с жидкостью практически сразу попадут в трубы и оттуда в брюшную полость. Шансы оплодотворения яйцеклетки, находящейся в данный момент в брюшной полости, гораздо выше, чем при естественном половом акте. Такой способ ИИ применяется при неустановленной причине бесплодия и в случае безрезультатности интрацервикальной и внутриматочной инсеминации.
Процедура внутриматочной инсеминации и ее применение
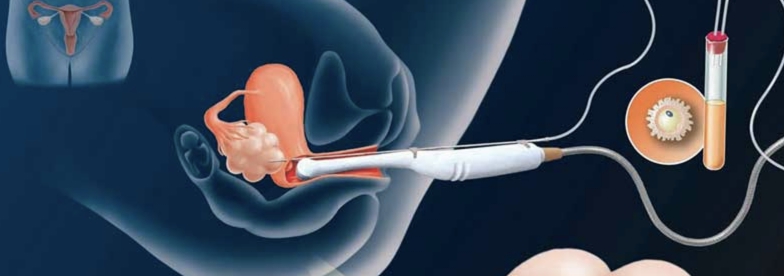
Суть данного метода лечения бесплодия заключается во введении через катетер в цервикальный канал или маточную полость женщины заранее полученной вне полового акта мужской спермы. Эта простая процедура проводится в амбулаторных и стационарных условиях в тех случаях, когда женщина может зачать и выносить ребенка, но по каким-либо причинам естественное оплодотворение при половом акте невозможно. Со стороны мужа показаниями к применению искусственной инсеминации являются:
- эректильная дисфункция или другие сексуальные расстройства (например, гипоспадия, недостаточное развитие пениса и т. д.), затрудняющие или делающие невозможным нормальный половой акт;
- сниженная фертильность спермы – в частности, недостаточная концентрация сперматозоидов в эякуляте или их слабая подвижность, затрудняющая проникновение в маточную полость.
Также имеются показания к искусственной инсеминации со стороны женщины:
- цервикальный фактор бесплодия – затрудненность или невозможность проникновения спермы в маточную полость через цервикальный канал из-за его анатомических аномалий (рубцов, стеноза) или изменений характеристик (вязкости, кислотности и т. д.) цервикальной слизи;
- иммунный ответ на мужскую сперму, проявляющийся в выработке влагалищем антител, которые убивают сперматозоиды до их попадания в маточную полость;
- вагинизм и другие сексуальные расстройства женщины органической или психической природы, делающие невозможным естественный половой акт.
Помимо лечения бесплодия, искусственная инсеминация спермой донора применяется для оплодотворения здоровых одиноких женщин. К этой процедуре также обращаются однополые пары, желающие стать родителями.
Противопоказаниями к использованию этого метода лечения бесплодия являются:
- анатомические аномалии половых органов, затрудняющие зачатие или рождение ребенка – например, отсутствие матки и яичников, непроходимость маточных труб и придатков;
- эндометриоз (патологическое разрастание слизистой оболочки матки) 3-4 степени;
- миома (доброкачественная опухоль) матки с подслизистым расположением узла;
- острые или находящиеся в стадии обострения хронические воспалительные и инфекционные заболевания половых органов, венерические инфекции;
- общие заболевания, при которых противопоказано зачатие, вынашивание или роды.
Противопоказания к искусственной инсеминации могут быть абсолютными или относительными. В первом случае подразумеваются необратимые патологии, при которых процедуру невозможно провести в принципе – например, отсутствие матки или яичников. Относительными противопоказаниями являются заболевания, поддающиеся лечению, после которого репродуктивная функция восстанавливается в достаточной для успешного зачатия и родов состояния.
Часто внутриматочную инсеминацию спермой полового партнера или донора путают с другой вспомогательной репродуктивной технологией — экстракорпоральным оплодотворением (ЭКО). Разница между ними в том, что в первом случае само зачатие происходит естественным путем в матке пациентки, а во втором – вне ее в специальном инкубаторе с последующей подсадкой уже оплодотворенных клеток (эмбрионов) в маточную полость. В целом искусственная инсеминация гораздо проще и дешевле ЭКО, поэтому проводится гораздо чаще.
Сделайте первый шаг запишитесь на прием к врачу!
Записаться на прием к врачу