Мышцы и нервы ног
Содержание:
Симптоматика при защемлении нерва в ноге
Главный симптом защемления нерва — резкая боль.Она мешает не только нормально передвигаться, но и просто шевелить ногой. Болезненные ощущения особенно обостряются ночью, когда нога в полном покое.
Существуют и другие симптомы, которые указывает на проблемы, связанные с седалищным нервом:
- отекшая кожа конечности;
- покраснение в месте защемления;
- чувство онемения конечности;
- ощущение «бегающих мурашек»;
- невозможность с утра разогнуть ногу (возникает на раннем этапе);
- резкие или ноющие боли в спине.
Эти симптомы нельзя спутать с признаками какого-либо другого заболевания. Даже при слабой тупой боли необходимо как можно раньше обратиться к врачу.
Лечение полиневрита, неврита и невралгий
Боли при невралгии отличаются от болей при неврите или полиневрите. В двух последних случаях – это тупые, ноющие ощущения. Невралгия характеризуется жгучей пронизывающей болью в ноге. Причиной невралгии помимо причин, вызывающих вышеописанные болезни, является переохлаждение.
Терапия этих неврологических заболеваний состоит в устранении основного недуга, вызвавшего поражение нервов ног. Методы лечения выбирают, основываясь на стадии заболевания. Успех лечения во многом зависит от максимально раннего его начала. В первую очередь используют обезболивающие средства, назначают противовоспалительные препараты и лекарства, ускоряющие метаболизм в тканях. Часто применяют сосудорасширяющие и противосудорожные лекарства. В острой стадии проводят физиотерапевтическое лечение: электрофорез, УВЧ. Специальных лекарств, снимающих воспаления в нервах, не существует. Применяют витаминную терапию, массаж, грязевые ванны.
Лечение полиневрита трудоемкое, так как симптомы нарастают быстро, а бороться с ними сложно. Поэтому неврологи рекомендуют внимательно прислушиваться к своему организму. При любых неврологических нарушениях в нижних конечностях не заниматься самолечением, а консультироваться со специалистом.
Симптомы поражения подошвенного нерва
Заболевание проявляется резкой стреляющей болью в области подошвы (90%), иррадиирующей в 3-й межпальцевой промежуток. В 50% случаев пациентов беспокоит ноющая приступообразная боль в области подошвы. В начале заболевания боль в области подошвы появляется при ходьбе, затем возникает спонтанно по ночам. Нарушение ходьбы из-за боли отмечается у 50% пациентов. Онемение кончиков пальцев стопы, жжение, покалывание в области подошвы — у 60%. Симптомы заболевания могут усиливаться или уменьшаться в течение нескольких лет, обостряются при ношении тесной обуви.
При объективном осмотре пациента выявляют болезненность на подошве стопы в области 3-го межпальцевого промежутка у основания III и IV пальцев (90%), гипестезию кончиков пальцев в зоне иннервации подошвенного нерва, парестезии в стопе (60%). Отмечают характерный щелчок при одновременном давлении на межпальцевые промежутки, усиление боли при сжимании стопы в поперечном направлении.
Как невролог оценивает симптомы неврита малоберцового нерва? Что происходит во время приема в кабинете врача?
Первичный прием начнется с того, что врач задаст вам некоторые вопросы:
- Какие симптомы вас беспокоят? Как давно они возникли? Они появились резко, неожиданно, или нарастали постепенно?
- После чего у вас появились жалобы? Предшествовала ли этому травма, инфекция?
- Какие заболевания вы перенесли недавно?
- Страдаете ли вы сахарным диабетом, другими хроническими заболеваниями?
- Изменилась ли в последнее время ваша походка?
Затем доктор проведет неврологический осмотр. Он проверит тонус и силу мышц, рефлексы на пораженной ноге, чувствительность кожи при помощи специальной кисточки и иголочки, попросит вас пройтись по кабинету, чтобы оценить вашу походку.
Неврологи в медицинском центре «Медицина 24/7» придерживаются единых стандартов, разработанных экспертами, это гарантирует, что во время осмотра врач ничего не пропустит, вам назначат все процедуры, необходимые в вашем случае.
Блокада запирательного нерва
-
Показания.
Запирательный нерв блокируют при
хирургических вмешательствах, которые
требуют релаксации приводящих мышц
бедра, или при операциях в медиальной
области бедра (например, биопсия мышцы).
Блокада запирательного нерва показана
также при наложении пневматического
турникета на бедро (эта манипуляция
облегчает работу хирурга). -
Анатомия.
Запирательный нерв образуется из ветвей
L2-L4 в толще большой поясничной мышцы.
Он выходит из-за ее медиального края и
спускается к запирательному каналу,
располагаясь забрюшинно. Выходя из
запирательного канала на медиальную
поверхность бедра ниже паховой связки,
он иннервирует тазобедренный сустав,
кожу медиальной поверхности бедра и
приводящие мышцы бедра. Наиболее
надежным анатомическим ориентиром
является запирательное отверстие,
расположенное сразу дорсальнее нижней
ветви лобковой кости. -
Методика
выполнения блокады.
Используют иглу для спинномозговой
пункции длиной 9 см и размером 22 G.
Раствором местного анестетика
инфильтрируют кожу на 2 см латеральнее
и ниже лобкового симфиза. Через кожный
желвак иглу продвигают в медиальном
направлении к нижней ветви лобковой
кости, при этом вводят небольшое
количество анестетика для уменьшения
дискомфорта, испытываемого больным.
Когда игла достигает надкостницы, ее
перемещают вниз по нижней ветви лобковой
кости, до тех пор пока она не соскользнет
в запирательное отверстие. После
попадания в запирательное отверстие
иглу продвигают на 3-4 см в дорсолатеральном
направлении. Парестезии возникают
редко, и их не следует вызывать намеренно.
Вводят 10-20 мл раствора анестетика. -
Осложнения.
Наиболее распространенные осложнения
— несостоявшаяся блокада и дискомфорт
больного во время манипуляции.
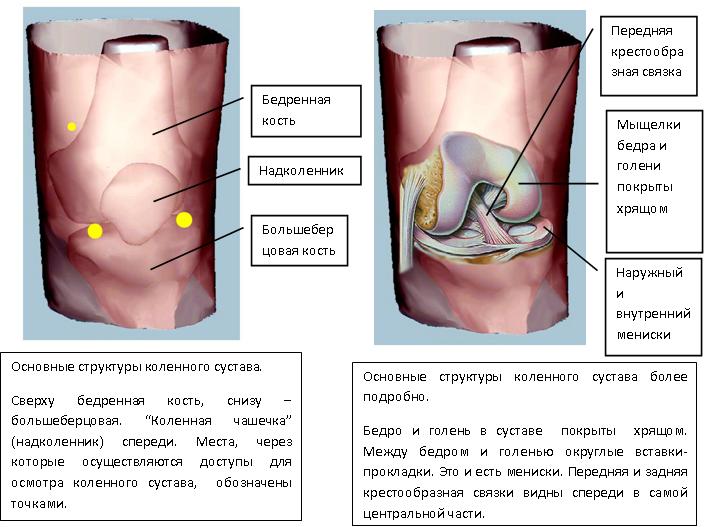
Исследование костей и суставов нижних конечностей
При появлении первых симптомов травм в области нижних конечностей следует незамедлительно провести диагностику, чтобы выявить проблему на раннем этапе.
Первыми симптомами могут быть:
- появление тянущей боли в области икроножных мышц;
- общая слабость ног;
- нервные спазмы;
- постоянное отвердевание различных мышц.
При этом, если присутствуют даже небольшие болевые ощущения на постоянной основе, это тоже говорит о возможном повреждении или болезни.
Общий осмотр
Врач проверяет нижние конечности на визуальное отклонение от нормы (увеличение коленной чашечки, опухоли, синяки, тромбы и т.д.). Специалист просит пациента осуществить некоторые упражнения и сказать, если будет чувствоваться боли. Таким способом выявляется область, где возможна протекает заболевание.
Далее наступает метод пальпации, при котором лечащий врач ощупает ноги на предмет каких-то затвердеваний и комков, что может говорить о тромбах, проблемах с нервной или мышечной системами.
Гониометрия
Гониометрия — это дополнительное обследования нижних конечностей при помощи современных технологий. Данный метод позволяет выявить отклонения в амплитуде колебаний суставов и коленной чашечки. То есть, если существует какое-то отличие от нормы, есть повод задуматься и начать проводить дальнейшее исследование.
Гониометрия
Лучевая диагностика нижних конечностей
Существует несколько видов лучевой диагностики:
Рентген в двух проекциях для уточнения степени тяжести болезни
- Рентген. Делается снимок, на котором можно заменить повреждения скелета. Однако не стоит думать, что рентген выявляется только трещины и переломы, в некоторых случаях можно заметить полости, проблему, связанную с нехваткой кальция в организме.
- Артография похожа на предыдущий способ, однако снимки делаются точечно в области коленного сустава, чтобы проверить целостность менисков.
- Компьютерная томография — современный и дорогостоящий метод, однако крайне эффективный, ведь погрешность точности измерения составляет всего миллиметр.
- Радионуклеидные методы. Помогают специалисту выявить патологии в области нижних конечностей и суставов.
Существуют и дополнительные методы исследования, назначающиеся в частном порядке:
- ультразвуковое обследование (УЗИ);
- магнитно-резонансную томографию ( МРТ).
Однако, несмотря на эффективность некоторых способов, самым надёжным будет решение скомбинировать несколько, чтобы минимизировать возможность не заметить заболевание или травму.
Бедренный нерв
Расположен в поясничном сплетении и несет ответственность за иннервацию мышц бедра и чувствительности кожи на бедре, голени и стопе. Боль в нижних конечностях
Боль в нижних конечностях
Поражение этого нерва происходит в забрюшинном пространстве (место соединения с паховой повязкой). В основном диагностируются заболевания после 40 лет у женщин, в связи с особенностями физиологии. В некоторых случаях наблюдается износ мышц бедра, что и приводит к поражению нерва.
Невропатия
Невропатия формируется на поясничном уровне. Заболевание вызвано защемлением бедренного нерва из-за спазма мышцы или гематомы. Причины возникновения:
- Повреждение волокна.
- Чрезмерные нагрузки.
- Кровотечение.
- Доброкачественные или злокачественные образования.
- Заболевания кровеносной системы.
- Отравление.
Процесс протекает скрытно, но при осложнении отмечается боль, кожные покровы в месте поражения приобретают фиолетовый оттенок, наблюдается отек. Диагностируется невропатия при пальпации и визуальном осмотре.
Терапия включает такие этапы:
- Прием препаратов от воспаления.
- Витаминотерапия.
- Массаж и специальная гимнастика.
Неврит
Воспаление периферического нерва. Повреждение нервных волокон тазобедренного сустава может быть спровоцировано рядом факторов:
- Ущемление фибры.
- Скопление крови после травмы.
- Осложнение после операции.
 Воспаление бедренного нерва
Воспаление бедренного нерва
Заболевание имеет такую симптоматику:
- Опухоль темно-розового цвета.
- Двигать конечностью проблематично.
- Возникновение боли при движении.
Неврит бедренного нерва часто перерастает в хроническое заболевание. Для диагностики необходимо сдать функциональную пробу, чтобы определить степень болезни и характер повреждения нервного волокна. Невролог разрабатывает комплексную терапию, которая направлена на устранение причины заболевания, а не на купирование боли.
Невралгия
Патологическое заболевание периферического бедренного нерва, при этом человек жалуется на резкую и сильную боль. Данное состояние вызвано раздражением нервных окончаний в определенной области. Вызывает невралгию межпозвоночная грыжа, которая разрастается и давит на нервные окончания, в результате происходит защемление фибры.
Симптоматика:
- Дискомфортные ощущения в районе бедра.
- Боль.
- Жжение.
- Повышение температуры тела.
- Болезненные ощущения отдают в пах и другие части тела.
Для диагностики проводится первичный осмотр и назначается КТ. В качестве терапии применяются противовоспалительные средства, витамины и специальные упражнения.
Боли
Болевые ощущения, которые возникают при поражении крупнейшего нервного волокна человека, своеобразны:
появляются и проходят резко, неожиданно. После наступившего облегчения иногда болит в определённой точке поясничного отдела позвоночника, центре ягодицы, сзади колена. В других случаях боль постоянная, ноющая, периодически усиливается; по характеру жгучие, колющие, режущие, стреляющие, тянущие; ощущаются в области, где находится седалищный нерв; усиливаются после стресса (физической или эмоциональной перегрузки, переохлаждения); сопровождаются покраснением, отёком, нарушением (ослаблением или усилением) чувствительности кожи, повышением потоотделения; интенсивные боли вынуждают меньше нагружать поражённую сторону, хромать, нарушают сон и могут вызвать потерю сознания.
Не ставьте диагноз самостоятельно, даже зная расположение седалищного нерва и характер болей при его поражении. За симптомами могут скрываться разные заболевания.
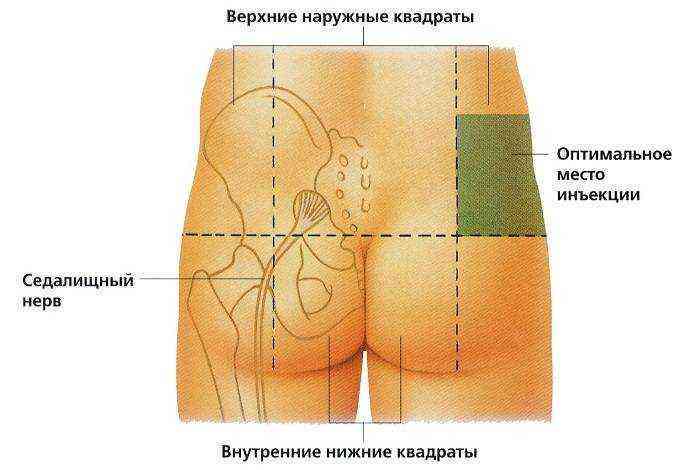
Основные симптомы
Известно несколько признаков, по которым можно сделать заключение о факте сдавливания нервного волокна. Человек испытывают резкую, пронизывающую и стреляющую боль в нижней конечности. Болевой импульс проходит длинный путь по всему нерву, затрагивая и исполнительную часть рефлекторной дуги.
При защемлении боль носит периодичный характер: она возникает достаточно внезапно и так же исчезает. Неприятные ощущения дают о себе знать вновь. При этом нога больного выглядит следующим образом: фаланги в полусогнутом состоянии, другие в расслабленном, боковой палец отведен в сторону и напряжен. В пясти некоторые мышцы атрофированы.
По локализации боли в ноге можно выделить несколько видов:
- Ишиалгия. Боль пронизывает область от крестцовой зоны и ягодицы, спускаясь до тыльной части ноги.
- Люмбоишиалгия. Неприятные ощущения локализованы в пояснице и ягодице, иногда переходят в заднюю часть ноги. При этом можно заметить покраснение и местный отек. В тяжелых случаях приступ сопровождается потливостью, невозможностью ходить и двигаться, а также возможна полная атрофия.
После приступа человек еще долго испытывает боль. Она особенно обостряется при длительной ходьбе, стоянии или нахождении в статическом положении. Причины, когда в ногу стреляет как током, могут быть различными.
Лечение неврита малоберцового нерва
Принципы лечения заболевания – такие же, как и при воспалительных процессах в других нервах:
- Препараты витаминов группы B – помогают улучшить работу нервной системы.
- Препараты, улучшающие кровообращение в мелких сосудах.
- Препараты, улучшающие обменные процессы в нервной ткани, передачу нервных импульсов.
- Физиопроцедуры.
- Массаж.
- Лечебная физкультура.
Если неврит возник в результате туннельного синдрома, то в место, где он сдавлен, вводят растворы анестетиков, препаратов гормонов коры надпочечников (глюкокортикоиды), которые подавляют воспаление. В тяжелом случае врач может порекомендовать операцию, для того чтобы уменьшить сдавление нервного ствола.
Если воспалительный процесс возник после травмы, и лечение в течение 1-2 месяцев не приносит эффекта, невролог назначает дополнительное обследование и ставит вопрос о хирургическом лечении.
Эффективность лечения неврита зависит от того, как рано оно начато. Не затягивайте с визитом к врачу. Вас готов принять опытный невролог в медицинском центре «Медицина 24/7».
Малоберцовый нерв имеет смешанное строение (в его состав входят как чувствительные, так и двигательные волокна), вместе с большеберцовым нервом он обеспечивает движения мышц и чувствительность кожи голени. Когда возникает воспалительный процесс – неврит – эти функции нарушаются. Возникают следующие характерные симптомы:
Расстройства движений. Невозможно разогнуть стопу и пальцы, повернуть стопу наружу. Стопа постоянно свисает и немного повернута внутрь. Такая картина обозначается специальным латинским термином — pes equinovarus. Возникает «петушиная походка» (степпаж): делая шаг, человек высоко поднимает ногу, чтобы не задеть носком землю. Невозможно поднять носки и стоять, ходить на пятках.
Нарушения чувствительности. Снижается чувствительность кожи к прикосновениям и болевым воздействиям на наружной поверхности голени, тыле стопы.
Если вас стали беспокоить похожие симптомы – не медлите, обратитесь к врачу. Эффективность лечения наиболее высока, если оно начато своевременно.
Виды неврита
Классификация неврита производится следующим образом:
По типу:
- Мононеврит – развитие воспалительного процесса происходит в одном нерве;
- Полиневрит – развитие воспаления происходит одновременно в нескольких нервах.
Читать также Коклюш – симптомы, причины, лечение и профилактика коклюша
По локализации
Неврит зрительного нерва – воспалительный процесс развивается в зрительном нерве; подразделяется на:
- Орбитальный (ретробульбарный) неврит — воспаление развивается в зрительном нерве, расположенного за пределами глазного яблока — от выхода из склеры до хиазмы.
- Аксиальный ретробульбарный неврит – воспаление развивается в макулопапиллярном пучке зрительного нерва, что часто сопровождается атрофией зрительного нерва и потерей зрения.
- Интерстициальный ретробульбарный неврит – воспаление развивается от оболочек зрительного нерва до нервного ствола, вглубь.
- Периферический ретробульбарный неврит – воспаление начинается с оболочек зрительного нерва, после распространяется по перегородкам на его ткань; протекает интерстициальному типу, с образованием экссудативного выпота, скапливающимся в субдуральном и субарахноидальном пространстве;
- Трансверсальный неврит – воспалительный процесс распространяется на весь зрительный нерв, изначально развивающийся в аксиальном пучке или на периферии, после захватывает остальные ткани;
- Ложный неврит зрительного нерва – аномалия в развитии зрительного нерва, по клинической картине напоминающая воспалительный процесс, при этом, атрофия зрительного нерва и зрительная дисфункция отсутствуют.
Аксиальный неврит – воспаление развивается в осевых цилиндрах нервного волокна (аксоне).
Интерстициальный неврит – воспаление развивается в соединительной ткани нерва, причиной чего чаще всего становятся аутоиммунные процессы.
Паренхиматозный неврит – воспаление изначально развивается в нервных волокнах (аксонах и миелиновой оболочке), после чего распространяется на соединительнотканные части нерва.
Вегетативный неврит – воспаление развивается в периферических волокнах вегетативной нервной системы, сопровождающееся трофическими нарушениями.
Восходящий неврит – развивается преимущественно при травмировании периферической части рук и ног, после чего патологический процесс из периферии продвигается к центру нервной системы.
Кохлеарный неврит – воспаление развивается в улитковой части слухового нерва, симптомами чего являются шумы в ушах и снижение звукового восприятия.
По клиническим проявлениям:
Неврит Гомбо – характеризуется распадом миелиновой оболочки нервных волокон, осевой цилиндр при этом остается неповрежденным.
Гипертрофический неврит Дежерина-Сотта – характеризуется гипертрофией оболочки нервных волокон, что приводит, в начале, к сдавливанию проводящей части нерва, после чего нерв начинает постепенно дегенерировать и терять свою функциональность.
Неврит Россолимо – является одной из форм гипертрофического неврита Дежерина-Сотта, характеризующаяся рецидивирующим течением и встречающаяся преимущественно в детском возрасте.
По этиологии (причине возникновения):
Травматический неврит – развитие болезни обусловлено травмой нерва.
Профессиональный неврит – развитие болезни обусловлено профессиональной деятельностью человека – отравление (химическими парами, тяжелыми металлами и другими веществами), воздействием на организм вибрации.
Инфекционный неврит – развитие болезни обусловлено инфицированием организма, инфекционными болезнями.
Алкогольный неврит — развитие болезни обусловлено употреблением алкоголя, вследствие воздействия на организм которого является выведение из организма витаминов группы В, отвечающих за функционирование нервной системы, а также омертвевших мозговых клеток (процесс омертвления клеток происходит при алкогольной интоксикации).
Симптомы нейропатии
Клинические проявления нейропатии зависят от того, какая именно функция нерва нарушена: чувствительная, двигательная или трофическая (питательная). Примечательно то, что первыми страдают наиболее дистальные отделы. Поэтому иннервация пальцев стопы будет страдать в первую очередь. При дальнейшем развитии болезни симптомы будут распространяться выше.
Чувствительные расстройства проявляются следующим образом:
- Болезненные ощущения тянущего или ноющего характера, которые соответствуют зоне иннервации пораженного нерва.
- Так называемые парестезии — ощущение ползания мурашек по коже, стягивание, выкручивание стопы. Иногда эти ощущения настолько неприятны, что больные предпочли бы им боль в ноге.
- Нарушение чувствительности. Причем происходит одновременное выпадение всех видов чувствительности в зоне иннервации пораженного нерва: болевой, температурной, тактильной.
- Иногда развивается сенсорная атаксия. Это состояние, при котором человека беспокоит шаткость при ходьбе из-за того, что он не чувствует положения своих стоп. Это происходит вследствие нарушения глубокого чувства ориентации частей тела в пространстве.
Для двигательных расстройств характерны следующие проявления:
- тремор и спазмы в мышцах, иннервация которых нарушена;
- при длительно текущем процессе развивается слабость мышц;
- вялый паралич — больной теряет способность двигать стопой;
- снижение рефлексов, которое выявляется при неврологическом осмотре.
Вследствие нарушения иннервации мышц развивается деформация стопы вследствие мышечной атрофии. Атрофия наступает как из-за бездействия мышцы при параличе, так и из-за повреждения трофической функции соответствующего нерва.

Симптомы поражения подошвенного нерва
Заболевание проявляется резкой стреляющей болью в области подошвы (90%), иррадиирующей в 3-й межпальцевой промежуток. В 50% случаев пациентов беспокоит ноющая приступообразная боль в области подошвы. В начале заболевания боль в области подошвы появляется при ходьбе, затем возникает спонтанно по ночам. Нарушение ходьбы из-за боли отмечается у 50% пациентов. Онемение кончиков пальцев стопы, жжение, покалывание в области подошвы — у 60%. Симптомы заболевания могут усиливаться или уменьшаться в течение нескольких лет, обостряются при ношении тесной обуви. При объективном осмотре пациента выявляют болезненность на подошве стопы в области 3-го межпальцевого промежутка у основания III и IV пальцев (90%), гипестезию кончиков пальцев в зоне иннервации подошвенного нерва, парестезии в стопе (60%). Отмечают характерный щелчок при одновременном давлении на межпальцевые промежутки, усиление боли при сжимании стопы в поперечном направлении.
Выводы
Онемение большого пальца стопы — признак, который может иметь самые неожиданные последствия. Иногда характер такого симптома временный и самый безобидный, в других случаях он сигнализирует о начале тяжелого патологического процесса. Чтобы избавиться от сомнений и, главное, вовремя обнаружить болезнь, необходимо пройти профилактический осмотр — он поможет выявить и устранить причины возможной патологии, а также позволит использовать консервативные методы лечения вместо хирургического вмешательства.
Выпускник Дальневосточного медицинского государственного университета. Ортопед-травматолог хирургического отделения в частной клинике Хабаровска. Отдает предпочтение оперативным методам лечения косточки на ноге.
Вывод
Это безобидное на первый взгляд заболевание может скрывать за собой достаточно серьезную патологию. Если игнорировать симптомы, то можно ухудшить общее состояние. При сильных и продолжительных болях их необходимо лечить. Чаще всего возникают такие осложнения, как некроз нервных окончаний, слабость нижних конечностей или паралич, атрофическое состояние органов малого таза, нестабильность функций позвоночника.
Чтобы не допустить этого, необходимо выполнять профилактически мероприятия: делать легкие физические упражнения по утрам и растяжку. Желательно укреплять мышцы спины.
Нужно постоянно следить за положением тела в пространстве, держа спину ровно. Избегать обуви на высоком каблуке и с высоким подъемом.
При необходимости находиться в статическом положении желательно делать паузы. Во время беременности нужно носить бандаж, который уменьшит нагрузку на позвоночник.