Расположение плода при беременности
Содержание:
От чего зависит размер плода?
В первую очередь размеры плода зависят от сроков гестации. Существуют определенные нормы, на которые ориентируются врачи. Большинство плодов в первой половине беременности имеют сопоставимые размеры. Различия становятся более значимыми лишь во второй половине гестационного периода. Чем ближе к родам, тем больше разница.
Почему один плод может быть меньше, другой больше? Это зависит от ряда факторов, основные из которых:
- генетика – у высоких родителей с высокой вероятностью будет более крупный плод;
- интенсивность маточно-плацентарного кровообращения и гормональный профиль женщины;
- особенности питания: некоторые женщины существенно прибавляют в весе, в их крови больше питательных веществ из-за усиленного питания и низкого расхода калорий, поэтому плод получается более крупным.
Размеры плодов отличаются, и это вполне нормальное явление. Однако иногда они выходят за пределы нормы. Это может случиться при множестве различных заболеваний или осложнений гестационного периода. К примеру, при фетоплацентарной недостаточности плод будет расти медленнее, а в случае сахарного диабета у матери он может быть очень крупным.
Как определяют размеры плода?
Ещё несколько десятилетий назад никто не могу узнать размеры плода. Малыша могли измерить только после родов. Из методов визуализации существовал только рентген. Но он дает лучевую нагрузку, поэтому в акушерстве не используется.
Но с тех пор как появилось УЗИ, можно в любой момент с точностью измерить плод во всех его размерах. Это делают при каждом проведении процедуры. В ходе ультразвуковой диагностики врач оценивает не только длину тела в данный момент, но и темпы роста. Оценивается соответствие размеров плода сроку гестации.
1 триместр
В первые 3 месяца внутриутробного развития плод очень маленький. До 12 недели включительно его называют эмбрионом, так как ещё не сформированы окончательно основные органы и системы. На момент проведения первого скринингового УЗИ длина плода обычно составляет около 7 сантиметров.
2 триместр
УЗИ делают на 18-21 неделе. Оценивается несколько размеров:
- бипариетальный – между границами теменных костей;
- лобно-затылочный;
- окружность живота и её отношение к длине бедра;
- длина рук и ног.
Изменения каких-либо размеров чаще происходят в большую сторону. Они являются неблагоприятным прогностическим признаком, так как могут свидетельствовать о множестве опасных патологий. Увеличение длины или окружности различных частей тела может говорить о скоплении жидкости, грыже или онкологических образованиях.
Иногда размеры напротив, уменьшаются. Это говорит о недоразвитии органов. При грубых нарушениях может быть принято решение о прерывании беременности.
3 триместр
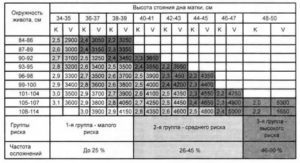
В этот период отклонения от нормы встречаются наиболее часто. Они возможны на фоне нарушенного маточно-плацентарного кровообращения. Однако требуется дифференциальная диагностика задержки роста с маленьким ростом плода по причине наследственности. Если родители невысокие, то и ребенок может быть меньше, чем обычно.
Усредненные нормы можно посмотреть в таблице:
14 неделя беременности
Основные изменения, которые происходят с плодом:
- начинает вырабатывать гормоны щитовидка;
- формируются щеки, лоб и надбровные дуги;
- появляются первые волосяные фолликулы на волосистой части головы;
- в кожных покровах образуются потовые железы;
- в костном мозге из стволовых клеток дозревают первые форменные элементы крови, которые будут переносить кислород, защищать малыша от инфекций и обеспечат сворачиваемость крови в случае травм;
- у мальчиков образуется предстательная железа;
- у девочек яичники опускаются из брюшной полости в таз.
Знакомые могут заметить, что у будущей мамы увеличился животик. Привычные наряды уже могут не подойти по размеру. Смещается центр массы тела, поэтому может болеть спина.
30 неделя беременности
В этот период будущая мама обычно оформляет декрет. Теперь она больше времени тратит на отдых и ждёт встречи со своим малышом. Матка поднимается ещё выше: она давит на легкие, ограничивая их экскурсию. Сердце испытывает повышенную нагрузку. Всё это приводит к тому, что женщина быстро устает и её часто мучает одышка.
Как развивается плод в этот период:
- достигает в длину 40 см, а вес в среднем составляет 1,3 кг;
- ребенок реагирует на уровень освещенности, закрывая или открывая глаза;
- движения конечностей становятся более плавными;
- малыш умеет скручиваться в калачик перед засыпанием, крутить головкой и потягиваться после пробуждения;
- грудная клетка выполняет дыхательные движения.
Как может располагаться плод перед родами?
Перед родами ребенок принимает определенное положение, которое может быть правильным или неправильным (рекомендуем прочитать: как ведет себя ребенок в последние дни перед родами?). При неправильном положении продольная ось, проходящая через голову и ягодицы плода, не совпадает с осью матки. Такие аномалии встречаются в 0,5-0,7% случаев.
Продольное положение
Правильным считается положение плода, при котором его голова направлена к тазу матери, затылок повернут к животу, а тело располагается в утробе вертикально, как показано на фото. При родах голова равномерно давит на шейку матки, благодаря чему родовой процесс облегчается. Продольным такое положение называется из-за совпадения продольной оси младенца, условно проводимой через затылок и копчик, с центром матки.
Однако существует и другой вид продольного положения – тазовое. Оно является осложнением беременности, поскольку младенец расположен в животике ножками вниз. Роды в этом случае проходят тяжело, одним из последствий может быть гибель младенца
Чаще всего женщине делают кесарево сечение, но акушер может одобрить и естественные роды – он принимает во внимание ширину таза, возраст пациентки, массу плода, наличие осложнений во время беременности
Поперечное положение плода
Горизонтальное положение плода называется поперечным. Ребенок лежит поперек живота – условные оси малыша и матки соединяются под прямым углом, голова и попа ребенка визуализируются на УЗИ выше гребней подвздошных костей таза женщины. Точно определить положение плода может гинеколог, прощупав живот или выполнив УЗИ-исследование, которое покажет, где находится младенец.
Согласно статистике, такое расположение плода чаще встречается у уже рожавших женщин. Причинами могут быть патологическое строение матки, узкий таз или аномальное крепление плаценты. Часто возникают преждевременные роды.
Если патология не диагностирована заранее, это может привести к осложнениям в процессе родоразрешения:
- раннему излитию околоплодных вод;
- разрыву матки;
- выпадению конечностей младенца;
- родовым травмам;
- гибели малыша или роженицы.
Если патология была выявлена вовремя, за 2-3 недели до родов будущую мать кладут в стационар. Ей назначается плановое кесарево сечение, чтобы избежать осложнений.
Косое положение плода
Косое положение является чем-то средним между поперечным и продольным – малыш размещен в животе по диагонали. Явление характерно для уже рожавших женщин и диагностируется в 1% случаев. До 32 недели положение еще может измениться, а вот после этого срока возможности самостоятельного переворота ребенка практически нет.
Причинами неправильного расположения плода являются многоводие или маловодие, ослабление мышц брюшины, узкий таз, большой вес малыша или опухоль в матке. Будущей маме назначается гимнастика, помогающая скорректировать положение ребенка, также врачи могут попытаться сделать акушерский поворот. Еще одни способ изменить ситуацию – уложить беременную во время родов на бок, чтобы малыш поменял позицию. Если при всех проведенных мероприятиях ребенок продолжает оставаться в неправильном положении, выполняется кесарево сечение.
Чтобы малыш «правильно повернулся»
Существует несколько методов, которые, по словам медиков, могут помочь в том, чтобы ребенок все же принял необходимое положение при беременности. Основная цель таких методов основывается на правильной осанке будущей мамы в ходячем или сидячем положении
Важно, чтобы таз беременной женщины всегда был отклонен вперед, но не назад, а вот бедра всегда были расположены выше колен. Также во время просмотра телевизора нужно подкладывать подушку под спину, наклоняться только вперед
Кстати, бытует мнение, что стояние на четвереньках и выполнение легких физических упражнений способствует тому, чтобы малыш принял в животике у мамы правильное расположение.
Неправильное предлежание плода
После 28-30 недель беременности врач устанавливает предлежание ребенка. Иногда и после 26 недели беременности расположение плода остается неизменным. Но это скорее исключение, чем правило.
Наиболее физиологически правильным считается головное предлежание плода. При таком расположении ребенка его самая большая часть, головка, первой проходит по родовым путям, а туловище и ножки рождаются вслед за ней без затруднений. Кроме того, хорошо, если ребенок повернут лицом к материнской спине (затылочное положение).
Причины
Иногда ребенок может неправильно располагаться в утробе матери. К этому приводят следующие причины:
- Многоводие. Так как в таком случае плод плавает в большом количестве жидкости, он часто меняет свое положение.
- Повторные роды. Это связано с тем, что при повторных родах часто мышцы бывают дряблые, передняя брюшная стенка растянута. Матка и плод плохо фиксируются, что и приводит к риску появления тазового предлежания плода.
- Миома матки или аномалии строения матки.
- Низкое расположение или предлежание плаценты, когда она располагается в нижней части матки.
- Недоношенность ребенка.
- Узкий таз у беременной женщины.
- Пороки развития плода.
- Наследственная предрасположенность. Если будущая мама сама родилась в тазовом расположении, возрастает риск тазового предлежания и для ее ребенка.
Если в 28-30 недель врач устанавливает неправильное предлежание ребенка, можно ожидать, что постепенно оно исправится. Но после 32 недели беременности вероятность правильного расположения ребенка к родам значительно уменьшается.
Однако можно принять определенные меры для того, чтобы помочь малышу занять правильное положение. Для этого существуют специальные упражнения. Приведем некоторые из них:
Нужно лежать на каждом боку по 10 минут, переворачиваясь с боку на бок 3-4 раза
Важно, чтобы поверхность, на которой лежит женщина, не была слишком мягкой. Такое упражнение повторяют 2-3 раза в течение дня.
Принимают положение лежа, подложив под таз и ноги подушки или свернутое одеяло
Нужно следить, чтобы ноги были на 20-30 см выше уровня головы. Упражнение повторяют 2-3 раза в день по 10-15 минут.
Будущая мама должна понимать, что у этих упражнений есть противопоказания. Поэтому перед тем, как приступить к их выполнению, нужно обязательно посоветоваться с врачом.
15 неделя беременности
Плод весит уже 70 г, а в длину достигает 16 см. Его сердце хорошо работает и перекачивает в сутки до 25 литров крови. Все органы уже сформированы, все эндокринные железы вырабатывают гормоны. Активно развивается кора головного мозга и активируются клетки гипофиза. Он вырабатывает гормон роста, способствующий дальнейшему развитию плода по неделям. Начинает функционировать желчный пузырь, сальные и потовые железы, на голове растут волосы.
Если вы считаете, что с ребенком нужно разговаривать в период его внутриутробного развития, то сейчас самое время, чтобы начать беседы: орган слуха полностью сформирован и связан с центральной нервной системой.
Масса тела мамы увеличивается в среднем на 3 кг от изначальной, в основном за счет плаценты и объема циркулирующей крови. На коже появляются пигментные пятна. Некоторые женщины жалуются на боль в копчике, она связана с давлением растущей матки на периферические нервы.
Неправильное предлежание плода. Виды и причины
Неправильным является косое предлежание. Его крайней формой считается поперечное: малыш поворачивается перепендикулярно родовым путям. Такое расположение плода в животе возможно при опухолях матки, при чрезмерном растяжении органа из-за слишком больших размеров плода или многократных родов.
Тазовое предлежание делится на ягодичное и ножное. Первое считается более благоприятным. Возникает из-за патологий плода, имеющихся в анамнезе заболеваний репродуктивной системы матери.

Если диагностировали неправильное положение плода
Если наблюдается какое-либо положение ребенка кроме головного, следует обратиться к врачу. Решение о способе родовспоможения принимается индивидуально.
Если наблюдается тазовое, решение принимают индивидуально, учитывая пол ребенка (девочку рожать самостоятельно безопаснее, чем мальчика, поскольку отсутствует риск повреждения детских половых органов), возраст женщины, протекание предыдущих родов, особенности расположения малыша (ягодичное или ножное предлежание).
Как понять, каким образом лежит ребенок в животе у матери
Выяснить, как лежит младенец в животе у мамы, можно с помощью ультразвукового исследования. На ранних сроках, когда плод слишком мал, самостоятельно определить его расположение невозможно.
Определение положения ребенка по сердцебиению
Размещение ребенка возможно определить по сокращениям сердечной мышцы. Считается, что биение сердца ниже материнского пупка указывает на то, что малыш лежит вниз головой. Если же сердце прослушивается на уровне пупка или чуть выше, младенец расположен головой вверх. На ранних сроках не нужно волноваться, поскольку расположение ребенка легко может меняться. Для такого исследования потребуется акушерский стетоскоп: с его помощью можно понять, как размещается младенец, и в домашних условиях.
Как определить расположение плода самостоятельно по толчкам
По особенностям шевелений будущая мать может определить, как расположился младенец, самостоятельно.
Если толчки ощущаются под ребрами, малыш лежит вперед спиной. При этом чаще всего живот, пупок сильно выпирают вперед. Если же толчки чувствуются в передней части, живот стал более плоским, спинка малыша находится со стороны материнской спины
Чтобы самостоятельно определить положение ребенка, женщине нужно обращать внимание и на то, в какую часть живота толкается малыш
Определение положения младенца по карте живота
Карта живота тоже помогает понять расположение плода. Использовать ее можно с 30 недели: младенец на этом сроке становится не слишком активным, его положение не изменяется сильно. Карту лучше рисовать после визита к гинекологу: врач определит с помощью пальпации, где находятся таз и голова младенца. Женщине также нужно внимательно отслеживать ощущения: по шевелениям возможно определить положение ребенка.
Карта живота
Для рисования следует использовать нетоксичную краску. Определить положение поможет кукла; лучше использовать ту, что имитирует младенца, для большей точности.
Сначала определяют положение головы и таза. Лучше использовать данные, полученные от гинеколога: это повысит точность. Но можно попробовать определить и по некоторым приметам, собственным ощущениям. Затем определяют сердцебиение. Нужно с помощью краски отметить, в какой части живота она прослушивается. После этого женщина отмечает шевеления: это поможет обнаружить расположение рук, ног. Они могут быть согнутыми или выпрямленными, что затруднит определение.
Данный метод является вспомогательным, помогает в домашних условиях определить, как малыш лежит в матке.
Малыш познает вкусы
Двадцать первая неделя беременности характеризуется активным развитием пищеварительной системы. Малыш глотает амниотические воды, переваривает их и выделяет. Таким образом, он тренирует и дыхательную систему. В это время формируются вкусовые пристрастия малыша, которые зависят от питания мамы. Плод растет, и его вес составляет уже 360 г при росте 27 см.
На 22-й неделе своего развития ребенок становится более пропорциональным, хотя голова еще составляет пятую часть от его веса. Совершенствуется координация движений, печень выделяет ферменты.
В двадцать третью неделю беременности плод открывает глаза и может видеть сны. У него уже работает селезенка, и формируются клетки крови. Вес его составляет 500 г, а рост 30 см.
На 24 – 25-й неделе малыш накапливает уже достаточное количество жировой ткани, и морщинистость тела и лица проходит.
На 26 – 27-й неделе беременности мозг ребенка уже вырабатывает гормон роста. Малыш имеет все черты новорожденного. Ребенок готовится к рождению и накапливает бурый жир. Его вес около килограмма, а рост – 34 см. Эта неделя заканчивает второй триместр.
Зачем плод шевелится
Первые отчётливые шевеления женщины ощущают обычно в промежутке между 18 и 22 неделями. Те, у кого уже был опыт беременности, чувствуют их на несколько недель раньше, чем ожидающие первого ребёнка, потому что уже умеют их распознавать. Во время первой беременности шевеления плода легко перепутать с перистальтикой кишечника или мышечными сокращениями. Эмбрион начинает двигаться с 7-8 недель, поначалу хаотично. К 14-15 неделям беременности конечности плода уже выглядят как руки и ноги, а движения становятся более интенсивными и активными. В это время плод плавает в амниотической жидкости и отталкивается от стенок матки.
К 18-20 неделям плод подрастает, движения становятся более ощутимыми. Во втором триместре женщины могут ощущать толчки в разных отделах живота, потому что плод ещё не занял определённого положения в матке. У него достаточно места, чтобы переворачиваться и вращаться во всех направлениях, двигать головой, сучить ножками, руками обхватывать ноги и хвататься за пуповину. По мере того, как плод растёт и становится сильнее, лёгкие толчки заменяются сильными пинками и можно невооружённым глазом заметить, как живот меняет конфигурацию.
Ведение беременности
Предлежание плода формируется к 32 неделям. Тазовое предлежание, выявленное до III ультразвукового скрининга, лечения не требует. Поворот плода на головку происходит спонтанно у большинства беременных женщин.
Окончательный диагноз выставляется на сроке 36 недель. Но даже в этом случае у 8% женщин происходит спонтанный поворот плода до срока естественных родов. Чтобы уточнить расположение ребенка в полости матки, нужно повторить УЗИ на сроке 40-41 неделя или ранее при запуске родовой деятельности.
При выявлении тазового предлежания на сроке 36 недель рекомендуется:
- Оценка факторов риска. Выявляются иные возможные противопоказания для естественных родов. Женщина должна быть информирована о высоком риске осложнений при рождении ребенка через естественные родовые пути.
- Лечебная гимнастика. Назначается на сроке 28-30 недель, практикуется до 36 недель.
- Наружный акушерский поворот плода на ножку. Проводится на сроке 36 недель только в условиях стационара с возможностью выполнения экстренного кесарева сечения.
Лечебная гимнастика
Упражнения лечебной гимнастики выполняются самостоятельно или под руководством инструктора. Первородящим женщинам рекомендуется заниматься в группах.
Метод Диканя практикуется с 28 недель гестации. Лежа на твердой кровати или кушетке, беременная женщина поворачивается попеременно на каждый бок и остается в таком положении по 10 минут. Процедура повторяется 3-5 раз трижды в день перед едой.
Метод Фомичевой назначается с 32 недель. Сначала проводится разминка (ходьба на носках и пятках, высокое поднимание коленей). Далее беременной женщине нужно занять исходное положение – ноги на ширине плеч, руки опущены. Из этого положения делаются упражнения:
- сделать наклон в сторону – влево и вправо поочередно;
- сделать небольшой наклон назад, прогнуться в пояснице;
- развести руки в стороны на вдохе, повернуть туловище, свести руки вместе на выдохе;
- поднимать согнутую в тазобедренном и коленном суставе ногу, касаясь руки.
После того как головка плода установится у входа в таз, рекомендуется носить бандаж до срока естественных родов. Ношение бандажа удерживает ребенка в нужном положении и препятствует рецидиву.
Для разворота плода на головку предложено большое число различных методик, однако их эффективность не доказана. Вероятность спонтанного переворота плода невелика. Но вреда от лечебной гимнастики не будет. Предложенные упражнения придают сил мышцам, улучшают общее состояние женщины и служат хорошей подготовкой к предстоящим родам.
Наружный акушерский поворот
Показания:
- срок беременности от 36 недель;
- одноплодная беременность;
- подвижность ягодиц плода;
- согнутое положение головки плода;
- нормальное количество околоплодных вод;
- удовлетворительное состояние плода по УЗИ и КТГ.
Противопоказания:
- многоплодная беременность;
- многоводие или маловодие;
- излитие околоплодных вод;
- разгибательное положение головки плода;
- неподвижность ягодиц плода;
- аномалии развития матки;
- пороки развития плода;
- хроническая гипоксия плода;
- наличие показаний к кесареву сечению.
Подготовка:
- Введение токолитиков – препаратов, расслабляющих мышечный слой матки.
- Тазовое предлежание, расположение плаценты и пуповины подтверждается повторно по УЗИ. Ультразвуковое исследование проводится не позднее, чем за сутки до процедуры.
- КТГ для оценки состояния плода.
- Опорожнение мочевого пузыря женщины.
Наружный поворот выполняется врачом. Доктор одну руку кладет на ягодицы плода, другую – на головку, и толкает в нужное положение. Если первая попытка не удалась, можно повторить манипуляции. После завершения процедуры проводится контрольное УЗИ и КТГ. В течение суток женщина остается под наблюдением в стационаре, после чего выписывается домой.
Поворот плода сопровождается некоторым дискомфортом для женщины. Выраженность неприятных ощущений зависит от индивидуального порога чувствительности. Общая продолжительность процедуры – не более 5 минут.
Наружный поворот проводится под постоянным контролем сердцебиения плода. При развитии брадикардии (ЧСС менее 120 ударов в минуту) манипуляции прекращаются.
Осложнения:
- брадикардия плода в результате пережатия или перекручивания пуповины;
- отслойка плаценты;
- преждевременное излитие околоплодных вод;
- запуск родовой деятельности.
Эффективность наружного поворота – 60-70%. Чем больше срок беременности, тем выше процент неудач.
Вкусовые ощущения плода
Причины того, что взрослые люди любят острый перец и пряные приправы, возможно, также связаны с внутриутробным развитием. К 13-15 неделям зачатки вкусовых рецепторов уже выглядят как у взрослых, и врачи знают, что околоплодная жидкость, окружающая эмбрион, на вкус напоминает смесь карри, тмина, чеснока, лука и других специй с материнского стола. Ощущают ли их эмбрионы,еще не выяснено, но ученые обнаружили, что недоношенные дети, рожденные на 33-й неделе, сильнее сосут подслащенную соску, чем простую резиновую.
«В течение последнего триместра плод проглатывает до литра околоплодных вод в день», — отмечает Джули Менелла, кандидат наук, биопсихолог из Центра Монелл, изучающего ощущения, возникающие под действием химических раздражителей, в штате Филадельфия. Она считает, что вкус околоплодных вод может служить «переходным звеном» к вкусу грудного молока, которое также содержит привкус продуктов с материнского стола.
Что делать, если плод не двигается более 3 часов (как «разбудить»)?
Будущие мамы очень беспокоятся, если длительное время не ощущают шевелений плода, даже если срок беременности такой, что из всех шевелений плода можно ощутить лишь небольшую их часть. В тех же случаях, когда ранее активный малыш вдруг перестал быть непоседой, то можно его спровоцировать на движение.
Заставить плод пошевелиться можно следующими способами:
Перекусить. Как было сказано выше, малыш очень чувствителен к изменению уровня сахара в крови, поэтому прием пищи вызовет у него желание подвигаться. Больше всего для провокации движения плода подходят такие продукты как сыр, крекеры, тост с ореховым маслом, йогурт, фрукты или орехи. Можно добавить к ним и натуральный сок. Сделать разминку. Если подвигать руками и ногами или пройтись быстрым шагом, а затем вновь сесть спокойно, то можно спровоцировать шевеление плода. Этот прием особенно рекомендуют врачи-гинекологи при проведении УЗИ, если малыш вдруг заснул во время осмотра, а его нужно понаблюдать. Физическая активность мамы изменяет уровень глюкозы в крови, а «внезапный» покой может разбудить малыша – он начнет ворочаться. Потрогать животик. Можно попробовать потыкать, пощекотать, погладить живот, то есть совершить любое механическое воздействие на живот, которое передастся на плод и вызовет его ответную реакцию. Например, датчик УЗИ, который помещается на живот во время исследования, также провоцирует движения ребенка
С механической провокацией важно не переусердствовать, все движения должны быть нежными и мягкими. Посвятить фонариком на живот
Уже с 22 недели малыши могут различать свет и тьму – это все, что пока позволяет их орган зрения. Однако этой способности может быть достаточно, чтобы вызвать желание у ребенка увернуться от источника света, если он спит. Для этого ему придется повернуться в другую сторону, а мама такое движение обязательно почувствует. Прилечь. Любая, даже повседневная физическая активность беременной, оказывает эффект укачивания на малыша. Когда женщина двигается, начинается «качка», перемещение околоплодных вод. Малышу это нравится, он успокаивается и засыпает, поэтому, если просто прилечь на диван и отдохнуть, то малыш может проснуться, так как его «перестали качать». Если горизонтальное положение не разбудит ребенка, можно повернуться на бок. Поговорить с ребенком или спеть ему. Слух у плода начинает развиваться с недели беременности, а звуки ребенок слышит и даже различает голос мамы с 22 недели. Ребенок также отреагирует на громкий звук в доме. Если звук ему нравится, то головкой он скорее повернется в сторону источника, а если нет, то, наоборот, отвернется. Включить музыку. Музыка, которая мама слушает сама или «включает» для малыша, приложив наушники к животу, часто заставляет ребенка выражать свое мнение в виде толчков и пинков. Важно, однако, чтобы музыка была не слишком громкой, иначе маленький испугается и застынет. Понервничать. Любое эмоциональное событие вызовет выделение гормонов стресса, которые также повлияют на плод и заставят его подрыгать ножками и ручками. Будущая мамочка может посмотреть фильм, подумать о родах, то есть эмоции должны быть все же с позитивным оттенком. Не нужно представлять конец света или другие ужасающие картины, чтобы заставить ребенка пошевелиться внутри матки. Задержать дыхание. Плод чутко реагирует на изменение уровня не только сахара в крови, но и кислорода, поэтому, если ненадолго задержать дыхание, то ребенок почувствует, что кислорода мало, и начнет пинать маму, чтобы та не забывала вовремя дышать.
Если все вышеперечисленные способы не действуют, малыш замер на 4 часа и больше, то нужно срочно обратиться к врачу.
Уменьшение количества движений плода может быть признаком следующих патологий:
- внутриутробная задержка роста плода;
- плод, имеющий малый вес для данного срока беременности;
- маловодие или многоводие;
- недостаточность плаценты;
- нарушение маточно-плацентарного кровообращения;
- маточная инфекция.
Все эти патологии могут привести к так называемой замершей беременности – это прекращение развития плода и его внутриутробная гибель.
Характер выделений и тянущие боли в животе на 8-й неделе беременности
Этот пункт, касающийся самочувствия беременной женщины, неслучайно было решено обговорить отдельно. Дело в том, что самопроизвольное прерывание беременности чаще всего происходит как раз на 7-8 неделях беременности. Акушер-гинеколог Мария Прохорова объяснила, что это явление связано с образованием так называемого «прогестеронового окна» — момента, когда плацента еще не успела сформироваться и взять на себя функцию по защите плода, а желтое тело при этом не вырабатывает гормон в количестве достаточном для сохранения беременности. Кроме того, существует риск неразвивающейся или замершей беременности, зачастую вызванной наличием неких несовместимых с жизнью генетических патологий.
Самостоятельно определить, что малыш перестал развиваться, к сожалению, невозможно, поэтому так важно вовремя встать на учет в женскую консультацию и регулярно наблюдаться у врача. В норме выделения на этом сроке должны быть прозрачными, однако появление коричневой мазни и тянущих болей в животе, связанных с естественным увеличением матки, все же возможно
В любом случае, точно ответить на вопрос, все ли в порядке с мамой и ее крохой, сможет только специалист
В норме выделения на этом сроке должны быть прозрачными, однако появление коричневой мазни и тянущих болей в животе, связанных с естественным увеличением матки, все же возможно. В любом случае, точно ответить на вопрос, все ли в порядке с мамой и ее крохой, сможет только специалист.
Развитие эмбриона по дням
Весь процесс развития зародыша человека выглядит следующим образом:
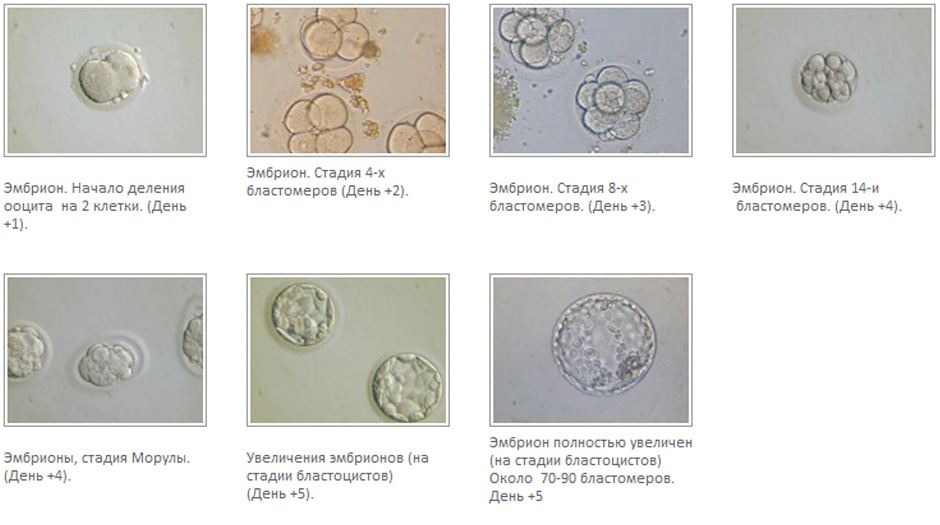
День первый
На данном этапе оценивается качество оплодотворения эмбриона человека. Под микроскопом можно увидеть наличие 2 ядер (первое от сперматозоида, второе от яйцеклетки). Это свидетельствует о физиологичности процесса. Эмбрионы с количеством ядер, которое превышает эту цифру или вовсе без них, отбраковываются. На этой стадии перенос зиготы в организм матери, практически не проводится из-за низкого шанса имплантации.
День второй
Происходит полное слияние геномов обеих половых клеток и формируется полноценная зигота. Она начинает дробиться на бластомеры и получает название бластулы. На второй день уже может быть от 2 до 4 бластомеров. Качество эмбрионов оценивается по количеству безъядерных фрагментов цитоплазмы. Чем их меньше, тем лучше. Соответственно выделяют классификацию по принципу A,B,C,D, где тип A эмбриона человека – лучший, а тип D – худший. Количество безъядерных фрагментов определяет шанс имплантации эмбриона и возможность его нормального развития.
День четвертый
Период характеризуется компактизацией (уплотнением) клеток, которых уже можно насчитать от 12 до 16. Начинается стадия морулы. Кроме того, формируется первичная полость между бластомерами (процесс кавитации). При обычном оплодотворении приблизительно в этом периоде эмбрион из труб мигрирует в полость матки.
5-ый и 6-ой дни
Полость между клетками увеличивается и при достижении ею 50% объема, начинается фаза бластоцисты. Она характеризуется дифференциацией клеток на 2 типа: трофобласт (внешняя популяция, которая отвечает за имплантацию эмбриона) и внутренняя масса (из которой формируются органы). Между ними остается полость.
Когда именно ввести эмбрион в организм матери решает врач репродуктолог на основе характера его развития и других особенностей каждого отдельного случая.
Причины плохого питания до рождения
Как питается плод в утробе матери, зависит не только от питания, но и от здоровья беременной. Питание ребенка может быть плохим из-за плацентарной недостаточности.
Плацентарной недостаточностью называют состояние, когда плацента не выполняет свои функции в полном объеме. Различные заболевания беременной не позволяют органу благополучно сформироваться и развиться. В результате различных патологий в плаценту поступает недостаточное количество крови или ухудшается венозный отток. Плохо развитая сетка кровеносных сосудов не позволяет передать младенцу нужное количество питательных веществ и кислорода. При плацентарной недостаточности может нарушаться состав крови и ее свертываемость.
Вследствие плацентарной недостаточности ребенок хронически недополучает питательные вещества и кислород. Его развитие замедляется или происходит с нарушениями. О голодании плода свидетельствуют его интенсивные движения в животе на поздних сроках беременности. В первом триместре обнаружить патологию можно во время ультразвукового обследования.
Плохое питание плода может быть вызвано отслойкой плаценты. Такое состояние возникает из-за сильного повышения артериального давления или в результате сокращений матки. При отслойке органа частично (или полностью) разрываются его связи со стенкой матки. Количество питательных веществ, поступающих к ребенку от матери, снижается. При отслоении более 50% площади плаценты малыш может погибнуть от острой гипоксии.
Питание ребенка через плаценту продолжается до самого рождения. Даже после первого вздоха и крика кровь продолжает пульсировать по пуповине. Питательные вещества прекращают поступать в организм младенца после перерезания пуповины или отторжения плаценты сократившейся маткой.
Видео Фото