Маточно-плацентарная недостаточность: ведение беременности и родов
Содержание:
Причины фетоплацентарной недостаточности
Среди причин развития фетоплацентаной недостаточности выделяют внешние и внутренние. Внешние влияют как на плаценту, так и на саму женщину. Причем в последнем случае влияние может оказываться задолго до оплодотворения. Речь идет о:
- неправильном питании, которое приводит к дефициту полезных веществ в материнском организме;
- стрессовых ситуациях – они провоцируют развитие сосудистого спазма, повышение давление, а также высвобождение в кровь гормонов стресса, которые негативно влияют на плод;
- проживании в экологически неблагоприятном регионе;
- работе на вредном производстве;
- больших физических нагрузках.
Внутренние, как правило, сводятся к развитию заболеваний у беременной, к которым относятся:
- гипертония или гипотензия, нарушения кровообращения, пороки сердца и другие сердечно-сосудистые недуги;
- почечная недостаточность, пиелонефрит, сбои в работе почек;
- бронхиальная астма и другие легочные заболевания;
- сахарный диабет, гипер- или гипотериоз, заболевания надпочечников, гипоталамуса, другие нейроэндокринные заболевания;
- анемия – вследствие дефицита железа снижается количество кислорода, транспортируемого к плоду;
- антифосфолипидный синдром, нарушения свертываемости крови, из-за которых в плацентарных сосудах образуются микротромбы, нарушающие кровоток;
- воспалительные, вирусные и инфекционные заболевания – грипп способен стать причиной выкидыша в первом триместре;
- генитальные патологии – двурогая или седловидная матка, эндометриоз, фиброма, эндометрит, рубец на матке;
- акушерские патологии – резус конфликт, предлежание плаценты, тазовое предлежание, гестоз, многоплодная беременность;
- аборты в анамнезе;
- пристрастие к алкоголю, сигаретам и наркотикам;
- возраст будущей роженицы (старше 35 лет);
- перенашивание беременности, что связано с лимитированной «продолжительностью жизни» матки, по истечении которой ее функции утрачиваются.
Важно! Чаще всего на развитие патологии влияет не один, а сразу несколько факторов
Возможные последствия
Плацентарная недостаточность – достаточно опасная патология, которая требует обязательного лечения. Это связано с тем, что ФПН может вызывать целый ряд серьезных осложнений, среди которых:
- гипоксия плода (количество кислорода, которое попадает к малышу недостаточно для его полноценного развития). Подробнее о гипоксии плода при беременности>>>;
- нарушение и задержка внутриутробного развития (в результате размеры малыша не соответствуют установленным для конкретного периода беременности);
- гибель плода;
- недостаточная масса тела новорожденного при родах, которые произошли в срок (после 38 недели);
- выявление у новорожденного врожденной желтушки, пневмонии или других заболеваний;
- нарушения нервной системы в период внутриутробного развития или в процессе родов.
Решение о методе родоразрешения врачи принимают после комплексной оценки общего состояния мамы, плода и готовности родовых путей. Если все в удовлетворительном состоянии, то вы можете рожать самостоятельно.
В случае, когда во время УЗИ выявлена задержка развития плода или родовые пути оказались не готовы, то проводится кесарево сечение.
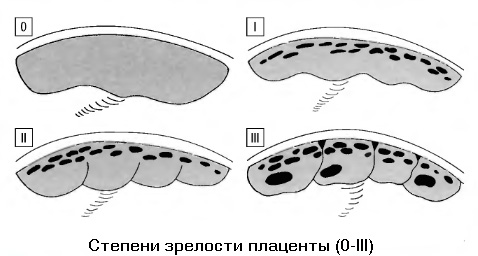
Как растет плацента. Степени зрелости плаценты
Уже на третьей неделе беременности, когда начинает биться сердце ребенка, питательные вещества поступают к нему именно через формирующуюся плацентарную структуру, которая растет параллельно с малышом. При нормально протекающей беременности плацента располагается на задней или (несколько реже) на передней стенке матки. До 6 недель это, собственно, еще не плацента, а хорион, окружающий плодное яйцо. Четкая структура у плаценты появляется только к 12 неделе беременности, а полностью формируется она только на 15-16-й неделе. Вплоть до 36-й недели беременности вместе с ростом ребенка растет и плацента; и только к 36 неделе, за месяц до родов, она достигает полной функциональной зрелости. К этому моменту она весит около полукилограмма, имеет диаметр от 15 до 18 сантиметров и толщину 2-3 сантиметра.
В соответствии с этими стадиями различают четыре (4) степени зрелости плаценты:
До 30 недель нормой является нулевая степень зрелости плаценты.
Как работает плацента
Между плодовой и материнской частью плаценты (тем самым децидуальным слоем) — находятся наполненные материнской кровью «чашечки». Они образованы тянущимися к ним пупочными кровеносными сосудами плода – дробясь и ветвясь, они образуют сплетение из тончайших ворсинок, которые и образуют стенку «чашечки».
Питательные вещества переходят под действие осмотического давления, они как бы «просачиваются» сквозь стенки сосудиков. Именно поэтому возникает «плацентарный барьер» — что-то «проходит» от матери к ребенку, а какие-то вещества остаются только в крови матери. Итак, что отправляется к ребенку?
В первую очередь через плаценту происходит газообмен: кислород , растворенный в крови, переходит из материнской крови к плоду, а углекислый газ возвращается назад, от ребенка к матери.
Во-вторых, через плаценту малыш получает питательные вещества, необходимые для роста.
К счастью, ребенку достается и материнские антитела, защищающие плод от инфекций. В то же время плацента задерживает клетки иммунной системы матери, которые могли бы опознать плод как «чужеродный объект» и запустить реакцию отторжения.
Наконец, плацента синтезирует целый ряд гормонов, необходимых для сохранения беременности — хорионический гонадотропин человека (ХГЧ, по уровню которого в крови и устанавливают факт беременности), плацентарный лактоген, пролактин и многие другие.
Плацента (послед) рождается в течение часа после родов
Ее состояние важно для врача, поэтому ее внимательно обследуют: по ней можно судить о течении беременности, определить, были ли отслойки или инфекционные процессы
Одно из осложнений родов – неполное рождение плаценты, когда она (целиком или частично) плотно врастает в стенку матки. Это может вызвать опасное для жизни роженицы кровотечение, а пропущенный врачом небольшой кусочек плаценты, оставленный в матке, может стать причиной инфекционного заболевания.
Плацента в ходе беременности: что важно знать
К сожалению, плацента не всегда справляется со своими функциями на протяжении всей беременности. Причинами для этого могут быть:
Отслойка плаценты. Одно из наиболее опасных явлений, когда плацента, плотно сцепленная со стенкой матки, начинает в буквальном смысле «отваливаться» от нее. При масштабной отслойке плаценты ребенок может погибнуть в течение считанных минут, так что если к этому моменту ребенок уже жизнеспособен, врачи обычно прибегают к экстренному кесареву сечению.
Плацентарная недостаточность. Появляется при неудачном креплении плаценты в полости матки, нарушениях в ее структуре и размерах, что ухудшает снабжение ребенка жизненно необходимыми веществами.
Преждевременное старение плаценты – когда плацента развивается быстрее, чем ребенок и в конце беременности заканчивает функционировать раньше, чем малыш готов к родам.
Предлежание плаценты
Еще одно серьезное осложнение беременности, связанное с расположением плаценты в нижних отделах матки. Вообще когда в начале беременности фиксируют такое место крепления плаценты, это еще ни о чем не говорит: размеры матки сильно меняются, ее стенки растягиваются, так что во второй половине беременности плацента вместе со стенками поднимается вверх. Однако иногда она частично или полностью перекрывает область внутреннего зева и, соответственно, мешает ребенку родиться естественным путем.
Состояние плаценты оценивают при помощи ультразвукового обследования; оно дает множество полезной информации о размере, толщине, внутренней структуре и месте крепления плаценты. На основании результатов УЗИ-обследования врач принимает те или иные решения относительно ведения беременности.
3.02.2014
Автор Екатерина Ершова
Причины
Причинами плацентарной недостаточности могут являться:
— хронические, в том числе наследственные, заболевания будущей мамы;- инфекционные заболевания детородных органов, перенесенные как до беременности, так и во время вынашивания плода;- воздействие неблагоприятных условий жизни женщины — сюда можно включить жизнь в экологически загрязненной среде, а также курение, алкоголизм и наркоманию будущей мамы;- Болезнь может получить развитие как при неправильном формировании плаценты — первичная недостаточность, так и при нормально сформированной плаценте — вторичная недостаточность.
При развитии первичной плацентарной недостаточности велик риск самопроизвольно прерванной беременности. При данном течении процесса очень важна своевременная правильная диагностика и правильно подобранное лечение, которое поможет компенсировать возникающие осложнения. При несвоевременном обращении женщины к врачу может произойти самопроизвольное прерывание беременности.Вторичная недостаточность возникает при правильном развитии плаценты во втором триместре. Она характеризуется снижением кровоснабжения плаценты, что ведет к уменьшению кровоснабжения ребенка. Происходит задержка роста печени и легких. При длительной гипоксии у плода развивается поликистоз почек, снижение функции мочевыделительной системы, замедляется рост массы мозга.Хроническая плацентарная недостаточность при беременности возникает примерно по тем же причинам, по которым формируется первичная недостаточность (гипертония, эндокринные нарушения, заболевания почек, воспалительные заболевания матки), а также при низкой плацентации и предлежании плаценты. Происходит увеличение риска проникновения в кровь малыша инфекций, которые при нормальном развитии задерживаются плацентой.
Признаки и симптомы
Вероятные внешние признаки развития плацентарной недостаточности:
— гипоксия, проявляющаяся как повышенная активность ребенка, которая на поздних сроках беременности переходит в значительное снижение активности малыша;- задержка развития ребенка при которой живот мамы практически не увеличивается.
Маточно-плацентарная недостаточность должна быть своевременно диагностирована. Для предотвращения патологии в развитии ребенка используются следующие методы:
— проверка сердцебиения плода — соответствие показателей сроку беременности;- УЗИ помогает выявить степень зрелости плаценты и ее расположение и соответствие размеров ребенка сроку беременности;- доплерометрия — вид УЗИ, при котором измеряется количество и скорость поступающей к плоду крови;- анализ крови матери — количество необходимых для правильного течения беременности гормонов.
Диагностика и лечение
Диагностирование хронической плацентарной недостаточности проводится врачом, ведущим беременность. Своевременная корректировка недостаточности может проходить только в стационаре. При обнаружении у беременной факторов, которые могут привести к заболеванию, назначают профилактические меры. К ним относят:
— соблюдение щадящего режима с соблюдением пребывания в постели не менее 10-12 часов в сутки;- прием препаратов, снижающих угрозу образования тромбозов в сосудах мамы;- прием витаминов.
Лечение предполагает обязательную госпитализацию женщины для прохождения курса инфузионной терапии. При прохождении лечения применяют: реополиглюкин, фраксипарин, гепарин, трентал, эуфилин, свежезамороженную плазму (2 укола в неделю),магне В6, курантил, актовегин. При прохождении лечения стационарно проводят доплерометрию, оценку фетометрических показателей и оценку сердечной деятельности плода.
Классификация и симптомы
Различают первичную и вторичную фетоплацентарную недостаточность. При первичной недостаточности нарушение строения и функции плаценты развивается уже в сроки ее формирования (в 16-18 недель). В данном случае прогноз неблагоприятный, в большинстве случаев беременность не удается доносить до срока, когда плод жизнеспособен, происходит самопроизвольный выкидыш. При вторичной плацентарной недостаточности изначально формируется нормальная плацента, но в более поздние сроки ее функция по каким-то причинам нарушается.
По степени нарушения состояния плода различают компенсированную, субкомпенсированную и декомпенсированную ФПН. При компенсированной форме ФПН диагностируется по УЗИ, плод не страдает, задержки развития плода нет. При субкомпенсированной форме начинается отставание плода в росте. При декомпенсированной форме наблюдается тяжелые нарушения сердцебиения, выраженная задержка развития плода (более чем на 4 недели по сравнению со сроком беременности), в особо тяжелых случаях происходит внутриутробная гибель плода.
Пока фетоплацентарная недостаточность компенсирована, она никак себя не проявляет и обнаруживается только благодаря специальным методам исследования. При выраженной ФПН, когда плод начинает страдать женщина может сперва отменчать более активное шевеление плода, а затем — уменьшение количества шевелений (в норме с 28 недель женщина должна ощущать шевеление не менее 10 раз в сутки).
При задержке развития плода отмечается уменьшение размеров живота (окружности живота и высоты стояния дна матки). Ориентируются в основном на высоту стояния дна матки (ВДМ), так как окружность живота сильно зависит от толщины подкожно-жировой клетчатки. В норме ВДМ в см примерно соответствует сроку беременности в неделях. Кроме того, врач оценивает размеры живота в динамике.
По УЗИ оценивают характер двигательной активности плода, толщину и степень зрелости плаценты. Толщина плаценты в см в норме до 37-38 недель примерно соответствует сроку беременности в неделях, далее толщина плаценты остается такой же или даже может уменьшаться на 1-2 мм. На нарушение функции плаценты указывает уменьшение или увеличение ее толщины более чем на 5 мм по сравнению с нормативными показателями для данного срока.
В норме до срока 30 недель определяется 0 степень зрелости, от 30 до 35 недель – I степень, в 35-38 недель II степень, после 38 недель – III степень зрелости. При ФПН плацента «созревает» раньше, чем положено (это называется преждевременное старение плаценты).
При фетоплацентарной недостаточности может быть отложение кальцинатов (солей кальция) в плаценте. Кроме того, в плаценте могут быть щели, которые называются расширения межворсинчатых пространств. В ряде случаев выявляют кисты плаценты.
Обязательно измеряются размеры плода и оценивается их соответствие сроку. Если размеры плода не соответствуют сроку, то говорят о задержке развития плода.
Иногда при ФПН изменяется количество вод, может быть как многоводие, так и маловодие.
Обязательно проводится допплерометрия – оценка скорости кровотока в сосудах. Чаще всего оценивают кровоток в сосудах матки, пуповины, головного мозга плода.
Диагностировать гипоксию плода можно с помощью кардиотокографии (КТГ). В начале плод в ответ на гипоксию отвечает учащением сердцебиения, при прогрессировании гипоксии сердцебиение наоборот урежается. Может быть аритмия. Кроме того, на кардиотокограмме могут быть децелерации – участки урежения сердцебиения.
Степени фетоплацентарной недостаточности
Фетоплацентарная недостаточность классифицируется согласно нескольким признакам:
1. В зависимости от момента появления признаков плацентарной дисфункции.
Первичной фетоплацентарную недостаточность считают в ситуациях, когда она появляется на ранних (до 16-ти недель) сроках и связана с нарушением процесса имплантации эмбриона или формирования плаценты.
Вторичная фетоплацентарная недостаточность появляется значительно позднее, когда плацента уже функционирует с имеющимися нарушениями. Ее причинами могут быть любые внешние негативные факторы, способные спровоцировать дисфункцию.
2. По типу течения патологии.
Острая фетоплацентарная недостаточность возникает на фоне клинического благополучия после негативного события, такого как внезапная отслойка плаценты, когда ее участок отделяется от маточной стенки и перестает функционировать. Чаще это происходит непосредственно в родах или незадолго до их наступления, но может случиться и в любое другое время.
Хроническая фетоплацентарная недостаточность диагностируется на любом сроке вынашивания. Отличается длительным течением и подразделяется, в свою очередь, на:
— компенсированную форму, когда на фоне нарушения обменных процессов в плаценте изменений параметров кровотока не регистрируется;
— декомпенсированную форму, отличающуюся более глубокими расстройствами, в том числе и сосудистыми.
При декомпенсированной форме патологии плацента неспособна поддерживать жизненные функции плода на должном уровне.
Декомпенсированная фетоплацентарная недостаточность имеет несколько степеней. Каждая степень отображает уровень нарушений кровообращения в двух важных системах – мать/плацента и плацента/плод.
Степень 1а – кровоток нарушен только в системе «матка/плацента».
Степень 1б – некорректное кровообращение в зоне между плодом и детским местом.
Степень 2 – тотальное изменение кровотока в обоих кругах («мать/плацента» и «плод/плацента»), однако оно не является критическим.
Степень 3 – отличается от предыдущей наличием реальной угрозы для жизни плода вследствие критического нарушения кровообращения между плодом и плацентой.
Степени фетоплацентарной недостаточности не следует путать со степенью зрелости плаценты, так как эти понятия не тождественны.
Что такое «зрелость» плаценты? Как уже было сказано, плацента растет вместе с плодом, чтобы обеспечивать его возрастающие потребности. Принято говорить, что плацента «созревает» или «стареет», так как по мере взросления плода ее функциональный запас истощается. При физиологической беременности плацента старится после того, как полностью обеспечила должное развитие плода, то есть накануне родов. Разработан ряд диагностических параметров, по которым можно определить «возраст» плаценты и сопоставить его со сроком гестации.
Существуют три степени зрелости плаценты (по сути, они же являются и ее стадиями развития):
— Нулевая степень – диагностируется до 30-недельного срока;
— Степень I – относится к 27-ой — 36-ой неделе;
— Степень II – появляется на 34-ой — 39-ой неделе;
— Степень III – регистрируется после 36-ой недели.
Степень старения плаценты определяется во время ультразвукового сканирования. Определяется ее толщина, наличие или отсутствие кист и отложений кальция.
Следует отметить, что преждевременно состарившая плацента (степень III до 35-ой недели) не провоцирует гибель плода или выкидыш, а лишь требует повышенного внимания и медикаментозной поддержки. Угрожающим считается не само старение плаценты, а его сочетание с выраженной фетоплацентарной недостаточностью и, соответственно, страданием плода.
Имеется еще одна классификация фетоплацентарной недостаточности, которая учитывает ее влияние на плод, так как у 60% имеющих эту патологию беременности пациенток плод имеет признаки задержки развития. Выделяют:
— фетоплацентарную недостаточность без признаков задержки развития плода;
— фетоплацентарную недостаточность с симптомами недоразвития плода.
Классификация фетоплацентарной недостаточности
Исследования в области медицины предлагают следующий способ систематизации видов фетоплацентарной недостаточности:
- В зависимости от скорости развития:
- первичная недостаточность: развивается после шестнадцатой недели беременности, основана на аномальных изменениях плацентарных и имплантационных процессов;
- вторичная недостаточность: проявляется на более поздних сроках, поскольку плацента функционирует абсолютно нормально и никакие отклонения не наблюдаются.
- За симптоматическими признаками:
- острая недостаточность: имеет свойство проявляться независимо от срока беременности, даже во время родового процесса. Отклонение такого рода перекрывает доступ газов к плаценте, что ведет к острой гипоксии плода и дальнейшей смерти ребенка. Причиной появления фетоплацентарной недостаточности острого типа становится ранняя отслойка плаценты, образование тромбов, кровоизлияния;
- хроническая недостаточность встречается в медицинской практике намного реже. Проявляется она после третьего месяца вынашивания плода, но клинические симптомы зачастую выражаются только в третьем триместре. Причиной образования недостаточности считается раннее старение плаценты, характеризующееся образованием в избыточном количестве фибриноида, нарушающего транплацентарный обмен. Выходит, что хроническая фетоплацентарная недостаточность проявляется из-за нарушения обмена крови между маткой и плацентой.
Хроническая фетоплацентарная недостаточность делится еще на четыре типа:
- компенсированная: наблюдается ухудшение состояния плаценты, однако плод продолжает развиваться, поскольку нарушения не являются критическими. Материнский организм компенсирует все изменения, а правильно выбранное лечение оставляет высокие шансы на рождение здорового малыша.
- декомпенсированная: наблюдается нарушение работы компенсаторного механизма. Беременность может прогрессировать, но плод подается серьезному влиянию, что ведет к задержке его развития, сердечной недостаточности, гипоксии. К сожалению, данный тип нарушений может стать причиной внутриутробной гибели плода.
- субкомпенсированная: защитных реакций материнского организма уже недостаточно для обеспечения жизнедеятельности плода. У большинства пациенток наблюдалась задержка развития ребенка и прочие серьезные осложнения.
- критическая недостаточность: признана самой опасной формой. Изменения в фетоплацентарном комплексе достигают показателей, на которые уже невозможно повлиять. Избежать гибели плода в данной ситуации нереально.
По степени нарушения кровообращения:
- при первой степени наблюдается маточно-плацентарная недостаточность. В таком случае кровоток между плацентой и плодом не нарушается, поэтому жизни и развитию плода такой тип особо не угрожает;
- первая б степень: несмотря на плодово-плацентарную недостаточность, маточно-плацентарный кровоток удается сохранить;
- вторая степень характеризуется нарушениями как плодово-маточного, так и плацентарного кровотоков, однако диастолический кровоток сохраняется;
- третья степень является критической, поскольку плодово-плацентарный кровоток нарушен, плод не получает необходимое количество элементов и замирает.
Причины фетоплацентарной недостаточности
Природа развития фетоплацентарной недостаточности многофакторна. Морфофункциональные нарушения плаценты могут развиваться вследствие экстрагенитальных заболеваний беременной: сердечно-сосудистых (пороков сердца, артериальной гипертонии или гипотензии, недостаточности кровообращения), почечных (пиелонефрит, почечная недостаточность), легочных (бронхиальная астма), нейроэндокринных (сахарного диабета, гипо- и гипертиреоза, патологии надпочечников и гипоталамуса) и т. д.
При анемии беременных фетоплацентарная недостаточность обусловлена дефицитом железа в материнско-плодовом кровотоке, что приводит к снижению транспорта кислорода к плоду и гипоксии. При нарушениях свертываемости крови (например, антифосфолипидном синдроме) в сосудах плаценты формируются микротромбы, нарушающие плодово-плацентарный кровоток.
Фетоплацентраная недостаточность нередко развивается вследствие различных инфекций, протекающих остро или обостряющихся в процессе беременности. В этом случае плацента нередко поражается вирусами, простейшими, бактериями, что приводит к ее воспалительным изменениям. Различные инфекционные поражения (грипп, ИППП и др.), возникающие в I триместре часто приводят к самопроизвольному прерыванию беременности. В более поздние сроки гестации инфицирование может ограничиваться локальными изменениями, тяжесть которых будет зависеть от возбудителя и путей его распространения.
Геморрой в 79% случаев убивает пациента
К факторам риска формирования фетоплацентарной недостаточности относится генитальная патология беременной: аномалии матки (двурогая, седловидная матка), эндометриоз, фиброма матки, хронический эндоцервицит и эндометрит, рубец на матке. Причинами фетоплацентарной недостаточности может являться акушерская патология: резус-конфликт, предлежание плаценты, тазовое предлежание плода, многоплодная беременность, ранний или поздний токсикоз беременности (гестоз). В свою очередь, гестоз может не только приводить к фетоплацентарной недостаточности, но и усугублять ее тяжесть, создавая своеобразный порочный круг.
Риски фетоплацентарной недостаточности увеличиваются пропорционально возрасту беременной; при анамнезе, отягощенном абортами, вредными привычками, экологическим неблагополучием, социальной и бытовой неустроенностью. Перечисленные состояния в той или иной степени вызывают нарушения сначала маточно-плацентарного, а затем и фетоплацентарного кровотока, что приводит необратимым морфологическим изменениям и нарушению основных функций плаценты (газообменной, трофической, выделительной, защитной и внутрисекреторной и др.). Обычно в патогенезе фетоплацентарной недостаточности задействованы несколько этиофакторов, среди которых выделяется ведущий.
В помощь беременным
Каждая женщина в период беременности желает выглядеть стильно в этом поможет специальный костюм «Амелия». Выполненный из вискозы, с добавлением нейлона и полиэстера, он прекрасно тянется. В таком наряде женщина чувствует себя неотразимой, в нем комфортно.
Костюм можно использовать и в период кормления малыша ˗ для удобства предусмотрены специальные потайные молнии, расположенные вертикально.
Издательство Эксмо предлагает будущей мамочке рассчитать приблизительный срок родов, ориентируясь на данные исследований. В календаре указывается, какие мероприятия необходимо проводить в то или иное время. С ним будет легко не пропустить плановые скрининги ультразвукового исследования, лабораторные анализы и другие важные для диагностики действия.
Дорогие мои!
Нет ничего полезнее знаний. Если сведения, что вы получили сегодня, вам не важны, это не значит, что они не будут полезны другим. Расскажите о плацентарной недостаточности своим друзьям. Может быть, кто-то из них даже не догадывается о наличии патологии. Подписавшись на блог, вы сможете первыми получать все новости и обновления. До свидания!
Общие сведения
Плацента – жизненно важный орган для плода, который полностью формируется к 16 неделе беременности. В этот период ее сосуды и оболочки образуют «гематоплацентарный барьер», защищающий будущего малыша от бактерий, но на этом ее функции не заканчиваются.
Плацента обеспечивает:
- газообмен – пропускает кислород к плоду, выводя углекислоту;
- питание – транспортирует витамины и минералы;
- очистку от продуктов жизнедеятельности;
- подготовку материнского организма к родам и лактации, синтезируя гормоны лактоген и прогестерон;
- иммунитет – доставляя к плоду материнские антитела для защиты от возбудителей инфекций.
Все функции плаценты реализуются вместе. Если в силу различных причин, патологий, хотя бы одна из задач перестает выполняться, страдает и качество выполнения остальных. Именно это и называется фетоплацентарной недостаточностью при беременности.
Обратите внимание! У каждой пятой беременной патология приводит к перинатальной гибели плода. У остальных она усложняет течение беременности и родов
Объясняется это тем, что в основе патологии лежит расстройство кровотока в зоне, где материнские сосуды и сосуды плода сходятся. Это влечет за собой структурные нарушения в самой плаценте, вследствие которых она и начинает утрачивать свои функции. Площадь поражения зависит от того, как долго присутствует недостаточность.
Патология опасна и для матери, и для плода, так как:
- из-за нехватки кислорода провоцирует гипоксию и задержку внутриутробного развития;
- повышает риск досрочных родов;
- приводит к аномалиям родовой деятельности, родовым травмам;
- после появления на свет мешает новорожденным адаптироваться;
- повышает риск развития перинатальной энцефалопатии, кривошеи, дисплазии тазобедренных суставов и других патологий;
- влияет на иммунитет детей – они чаще страдают простудными и кишечными заболеваниями.
Лечение фетоплацентарной недостаточности
Вылечить фетоплацентарную недостаточность нельзя, так как резервы плаценты искусственно восполнить невозможно. Смысл всех проводимых мероприятий заключается в медикаментозной компенсации, чтобы беременность пролонгировалась, а плод развивался должным образом.
Конкретных, подходящих всем беременным, схем терапии не существует. Для каждого случая подбираются свои медикаменты, сроки терапии, а также решается вопрос о месте ее проведения (стационар или женская консультация).
Перечень лечебных мероприятий зависит от конкретной ситуации, степени плацентарной дисфункции, данных о состоянии плода.
В первую очередь, терапия должна компенсировать нарушение кровообращения в плаценте. Используются препараты, улучшающие трофику тканей, восстанавливающие сосудистый тонус и реологию.
Нередко фетоплацентарная недостаточность провоцирует повышение тонуса маточной мускулатуры, что может спровоцировать начало слишком ранних родов. В составе комплексной терапии присутствуют средства, снимающие маточный тонус, улучшающие обменные процессы в маточной стенке, успокаивающие препараты.
Выраженная плацентарная дисфункция неизбежно провоцирует гормональный дисбаланс, поэтому плацента уже не может поддерживать сохранение беременности без внешней поддержки. Если лабораторная диагностика выявляет гормональный дефицит, назначаются препараты прогестерона.
Повлиять на структурные нарушения в тканях плаценты невозможно, однако можно ликвидировать причины, которые усугубляют плацентарную дисфункцию, чаще к таковым относятся патологии матери (диабет, гипертензия, патологии сосудов и сердца, дисгормональные расстройства и подобные).
По прежнему остаются актуальными несложные правила относительно пищевого рациона, правильной физической нагрузки, психологического комфорта, которые необходимы и для здоровой беременной, и для имеющей какую-либо патологию.
Эффективность проводимого комплексного лечения оценивают специалисты функциональной диагностики.
Вопреки распространенному среди пациенток неверному мнению, фетоплацентарная недостаточность не всегда служит основанием к преждевременному (до 37-ми недель) родоразрешению. Его проводят в случае неэффективной терапии и/или угрожающих состояниях плода, а также в случае острой плацентарной дисфункции.