Содержание eubacterium spp в мазке
Содержание:
Причины бактериального вагиноза
Специфических возбудителей бактериального вагиноза не существует. Его вызывают полимикробные комплексы, среди которых встречают гарднереллы и микоплазмы (условно-патогенные микроорганизмы). При бактериальном вагиноземикроорганизмы рода Lactobacillus (существующие в нормальной микрофлоре влагалища) заменяются на ассоциации различных бактерий, в том числе Gardnerella vaginalis, анаэробов (Bacteroides, Prevotella, Porphyromonas, Peptostreptococcus, Mobiluncus) и Mycoplasma hominis. Ранее полагали, что болезнь вызывается гарднереллой на основании идентификации микроорганизма у женщин с бактериальным вагинозом. Однако, было установлено, что более 50% женщин без признаков заболевания оказываются колонизированными гарднереллой.
Помимо гарднерелл в вагинальном секрете женщин с бактериальным вагинозом обнаруживаются в большом количестве анаэробные бактерии: бактероиды, пептококки, пептострептококки. С бактериальным вагинозом также связаны Mobiluncus spp. и Mycoplasma honunis, однако точная роль этих бактерий в этиологии заболевания неизвестна. В процессе метаболизма гарднерелла образует аминокислоты, из которых под влиянием анаэробов образуются летучие амины (путресцин, кадаверин, триэтиламин). Эти амины являются причиной неприятного запаха, напоминающего запах гнилой рыбы.
Причиной бактериального вагиноза может стать:
- чрезмерная подготовка к посещению врача,
- частое использование мыла при подмывании,
- частые спринцевания,
- длительный прием антибактериальных препаратов,
- нарушение иммунитета,
- изменение гормонального фона, например, в менопаузе или после аборта,
- инородные тела во влагалище.
Развитие бактериального вагиноза
Неспецифический бактериальный вагиноз характеризуется значительными изменениями влагалищной флоры и влагалищной среды. Последствием уменьшения или отсутствия физиологических лактобацилл, является недостаточное количество молочной кислоты и повышение рН влагалищной среды. Создавшаяся таким образом нейтральная среда благоприятствует развитию различных патогенных микробов, некоторых анаэробов, а также трихомонад. Считается что грамотрицательные кокки лактобацилл, появляющиеся при влагалищных инфекциях, влияют на развитие патогенных микробов, в частности Gardnerella vaginalis.
Микрофлора влагалища находится под постоянным воздействием организма, а также подвержена некоторым факторам внешней среды. Развитию бактериального вагиноза могут способствовать различные внутренние и внешние факторы:
Внутренние причины развития бактериального вагиноза:
- изменение гормонального статуса;
- снижение иммунологической реактивности;
- нарушение микробиоценоза кишечника;
Внешние факторы:
- предшествующая антибактериальная терапия;
- перенесенные и сопутствующие воспалительные заболевания моче-половой системы;
- применение гормональных средств, иммунодепрессантов.
Симптоматика
Дисбактериоз кишечника
Лактобактерии входят в состав облигатной группы микроорганизмов вместе с бифидобактериями, бактероидами и кишечной палочкой. В результате развившегося дисбаланса нарушаются функции лактобацилл — антагонистическая, иммунотренирующая, витаминообразующая, метаболическая. Кишечник перестает работать в своем обычном режиме: нарушается перистальтика, процессы расщепления и всасывания питательных веществ.
Причинами изменения нормального количества молочнокислых бактерий в кишечнике являются негативные внешние и внутренние факторы. К ним относятся:
- Недоношенность,
- Внутриутробное инфицирование,
- Позднее прикладывание новорожденного к груди,
- Искусственное вскармливание,
- Заболевания органов пищеварения,
- Тяжелые хронические патологии — эндокринные, аутоиммунные,
- Длительный прием антибиотиков, гормонов, цитостатиков,
- Радиация.
Выделяют 4 степени тяжести дисбактериоза кишечника:
- 1 — количество лактобактерий не изменено, кишечные дисфункции отсутствуют.
- 2 — незначительное снижение лактобактерий и бифидобактерий, появление дискомфорта в животе, вздутия, отрыжки, изжоги, нарушений стула — запоры, поносы.
- 3 — значительное снижение уровня лактобактерий до 105 КОЕ, присоединение к предыдущим симптомам стоматита, тонзиллита, риносинусита с характерными проявлениями.
- 4 — отсутствие лактобактерий и бифидобактерий, появление воспалительных процессов во внутренних органах: печени, желчном пузыре, легких, почках, развитие анемического, диспепсического, интоксикационного синдромов.
Клинические признаки дисбиоза кишечника зависят от глубины нарушения и состояния защитных сил организма. Если к перечисленным признакам присоединяются такие симптомы, как лихорадка, озноб и острая боль внизу живота, можно заподозрить развитие тяжелых осложнений.
Дисбактериоз влагалища
Половые органы женского организма — входные ворота для любой инфекции. Лактобактерии в оптимальном количественном отношении позволяют избежать развития патологии. Lactobacillus spp. содержатся в отделяемом влагалища в количестве – 106– 109 КОЕ/мл. Максимальное количество бактерии определяется в мазке молодых девушек, которые еще не имели сексуальных контактов.
Когда показатели Lactobacillus spp изменяются и выходят за пределы нормы, развивается дисбиоз с характерными клиническими проявлениями. Чтобы справиться с подобным недугом, необходимо выяснить его причину. Этиологическими факторами вагинального дисбиоза являются: нерациональная антибиотикотерапия, хронические патологии органов репродуктивной системы, беспорядочная половая жизнь, частое применение лубрикантов. Недостаточное количество лактобактерий во влагалище — признак имеющегося инфекционного процесса.
При кандидозе количество лактобацилл в мазке снижается. Эта патология в простонародье называется молочницей. У больных активизируются патогенные грибки рода Кандида. Они быстро растут и размножаются, проявляя свои болезнетворные свойства. Скрытые половые инфекции независимо от этиологии могут привести к снижению лактобацилл в мазке. Их отличительными чертами являются: бессимптомность и половой путь распространения.
Дисбактериоз влагалища развивается медленно. На начальных стадиях ярко выраженные признаки могут отсутствовать. У женщины появляются неприятно пахнущие обильные выделения желто-белого цвета, которые вызывают массу неудобств: в промежности присутствует стойкое ощущение сырости, аногенитальная зона постоянно раздражается, присоединяется болезненное и учащенное мочеиспускание, при половом контакте появляется сухость слизистых, жжение и дискомфорт.
При значительном снижении количества лактобацилл беременные женщины подвержены преждевременным родам или развитию тяжелых заболеваний репродуктивной системы после родоразрешения.
Симптомы
Бактероиды являются представителями кишечного эубиоза — совокупности микробных популяций, населяющих толстый кишечник здорового человека. Они относятся к облигатной группе бактерий. Наряду с бифидобактериями, лактобактериями, кишечной палочкой и энтерококками бактероиды постоянно обитают в кишечнике. Резидентная микрофлора составляют около 90% от общего числа микроорганизмов.
Под воздействием неблагоприятных факторов внешней среды происходят изменения в составе нормальной кишечной микрофлоры, формируется дисбиоз, сопровождающийся рядом клинических симптомов. При снижении количества бактероидов нарушается их антагонистическая, иммунотренирующая и метаболическая функция. Причинами подобных расстройств являются: недоношенность, искусственное вскармливание, заболевания ЖКТ, длительное лечение антибиотиками, гормонами, цитостатиками, лучевая терапия.
Изменение количества представителей условно-патогенных кишечных микроорганизмов, в том числе и бактероидов соответствует 2, 3 и 4 степени дисбактериоза. При этом 3 и 4 степени характеризуются появлением тяжелых кишечных дисфункций. У больных возникает боль в животе, вздутие, урчание, тошнота и рвота, отрыжка, изжога, неустойчивый стул, при котором запоры сменяются поносами. Постепенно к данным признакам присоединяется симптомы стоматита, фарингита, холецистита, уретрита, пиелонефрита, пневмонии.
В мазке из влагалища здоровой женщины обнаруживают гарднереллы, бактероиды, фузобактерии, велионеллы, пептококки и другие. Эти микроорганизмы относятся к транзиторной микрофлоре — непостоянно присутствующей во влагалище. В норме их количество очень мало. Под воздействием ряда факторов молочнокислые бактерии уничтожаются, среда во влагалище становится щелочной, транзиторные микроорганизмы начинают активно размножаться, что приводит к развитию бактериального вагиноза. У женщины появляются выделения из половых путей с неприятным запахом пропавшей рыбы. Они жидкие, беловатые или сероватые. Больные жалуются на жжение, зуд, дизурические расстройства, боль или неприятные ощущения при половых контактах. Усиленное размножение бактероидов во влагалище может закончиться не только развитием бактериального вагинита. Они проникают в вышележащие отделы половой системы и вызывают цервицит, эндометрит, сальпингит, аднексит.
Мужчины также могут быть носителями транзиторных микробов. Обычно это лица, перенесшие венерические болезни, страдающие воспалением простаты или часто применяющие для профилактики антисептические средства. У мужчин воспалительный процесс не развивается, конкретные жалобы отсутствуют.
викторина
1. Какой тип не входит в Eubacteria?A. ХламидииB. Сине-зеленые водорослиC. ProteobacteriaD. Archaebacteria
Ответ на вопрос № 1
D верно. Хламидии, сине-зеленые водоросли и протеобактерии являются типами под доменом Eubacteria. Архебактерии – это отдельный домен.
2. Что НЕ является распространенной формой бактерий?A. SpirilliB. КоккиC. бациллыD. чешуйчатый
Ответ на вопрос № 2
D верно. Бактерии в основном принимают три разные формы: спириллы, кокки и бациллы. Squamous – это форма, принимаемая преимущественно эукариотическими клетками.
3. Как размножаются эубактерии?A. Бинарное делениеB. многообещающийC. Все вышеD. Ни один из вышеперечисленных
Ответ на вопрос № 3
С верно. Бинарное деление является бесполое размножение процесс, который используют эубактерии для размножения. Отпрыскивание, хотя и менее распространенное, также может быть использовано для распространения.
Эпидемиология
Бифидобактерии обитают в кишечнике, полости рта и влагалище теплокровных. В единичном количестве они обнаруживаются в организме насекомых. Единственным объектом внешней среды, где встречаются микробы, является сточная вода.
Бифидофлора — облигатная и доминирующая часть кишечной микрофлоры здорового человека. Она очень важна для нормальной работы ЖКТ, поддержания здоровья и жизнедеятельности человека на оптимальном уровне. Бифидобактерии преобладают в бактериальном составе кишечного биоценоза. В 1 грамме испражнений здорового человека содержатся миллиарды микробных клеток. Они не патогенны для человека и животных.
Факторы, приводящие к уменьшению количества полезных бифидобактерий:
- Неконтролируемая антибиотикотерапия,
- Длительный прием гормонов, цитостатиков, НПВП,
- Нерациональное питание,
- Заболевания органов пищеварения,
- Гормональный сбой,
- Иммунодефицит,
- Инфекционная патология,
- Стрессовые и конфликтные ситуации, всплески эмоций,
- Гиподинамия,
- Недоношенность,
- Вредные привычки,
- Неблагоприятная экологическая обстановка,
- Ионизирующее излучение,
- Дефицит определенных ферментов в организме.
Показания к проведению
В связи со стоимостью процедуры провести такой анализ не каждому по карману. Поэтому врачи не разбрасываются направлениями направо и налево.
Конечно, сдать даже для профилактики такой анализ не помешает, но существуют определенные показания, которые просто требуют проведения Фемофлора:
- подготовка к нормальной физиологической беременности;
- планирование беременности с помощью экстракорпоральных методов оплодотворения;
- каждый триместр беременности;
- поэтапный контроль лечения дисбиоза;
- оперативное вмешательство на органах малого таза;
- диагностика самопроизвольных выкидышей и невозможность забеременеть;
- патологические примеси и выделения из влагалища;
- неприятный постоянный запах из влагалища;
- зуд и жжение во влагалище и уретральном канале;
- расстройства мочеиспускания;
- появление новообразований и высыпаний на половых губах;
- болезненность внизу живота;
- болезненность или отсутствие менструаций.
Лечение
После проведения тщательной диагностики и постановки окончательного диагноза переходят к лечению инфекции. Терапевтические мероприятия включают строгое соблюдение диеты, проведение этиотропной противомикробной терапии, а также мер, устраняющих основные симптомы болезни и улучшающих общее самочувствие больных. После устранения острых явлений заболевания необходимо нормализовать микрофлору ЖКТ.
Диетотерапия заключается в исключении из рациона алкоголя, жирных, жареных, острых, соленных, пряных блюд, кондитерских изделий, хлебобулочной продукции, овощей и фруктов, содержащих много клетчатки и усиливающих процессы газообразования в кишечнике. Рекомендованы кисломолочные продукты, легкоусвояемые блюда и перетертые пюре, не раздражающие слизистую ЖКТ. Готовить следует на пару. Больным показано дробное питание небольшими порциями через каждые 2-3 часа. Строгий рацион — необходимое условия в период лечения и восстановления. Соблюдение принципов правильного лечебного питания позволит организму реабилитироваться после болезни за 2-3 дня.
Рвота и понос — причина потери организмом жидкости и минеральных веществ. Чтобы быстрее избавиться от токсинов, необходимо больным обеспечить правильный питьевой режим. При этом пить желательно не просто воду, а растворы, восстанавливающие минеральный баланс.
Медикаментозное лечение цитробактериоза:
- Антибиотики — «Цефазолин», «Цефтриаксон», «Цефтазидим» и прочие препараты из группы цефалоспоринов, к которым чувствителен выделенный микроб, а также «Ципрофлоксацин», «Левофлоксацин», «Нифуроксазид», «Амикацин», «Гентамицин»;
- Пре- и пробиотики – «Бифиформ», «Аципол», «Хилак форте»;
- Энтеросорбенты – «Активированный уголь», «Полисорб»;
- Пероральная регидратация — «Регидрон», «Гидровит», «Нормогидрон»;
- Ферментативные препараты — «Креон-Д», «Мезим», «Панзинорм»;
- Спазмолитики – «Но-шпа», «Дюспаталин»;
- Средства от тошноты и рвоты – «Мотилиум», «Церукал»;
- Лекарства от вздутия – «Эспумизан», «Редугаз»;
- Витаминные комплексы;
- Иммуномодуляторы.
В тяжелых случаях больных госпитализируют в инфекционное отделение стационара, где проводят инфузионную дезинтоксикационную терапию. Больным внутривенно вводят глюкозо-солевые растворы – «Гемодез», «Реоглюман», раствор Рингера. Некоторым больным требуется введение кровезаменителей и применение экстракорпоральных методов очищения крови — плазмафереза, гемосорбции, гемодиализа, ультрафиолетового и лазерного облучения.
Своевременное и адекватное лечение делает прогноз заболевания благоприятным. Проблемы со стулом и общим самочувствием могут длительно сохраняться у пожилых людей, маленьких детей и лиц с ослабленным иммунитетом.
Причины плохих результатов анализа
Если лактобацилл spp. в мазке слишком мало, то сбой в работе организма должен быть устранен. Но сначала врач назначит проведения ряда диагностических мероприятий для выявления его причины.
Комплексное обследование обычно устанавливает один из следующих факторов, спровоцировавших вагинальный дисбактериоз:
- Несоблюдение правил личной гигиены.
- Использование средств для местной контрацепции.
- Частое ношение нижнего белья из синтетических материалов.
- Редкая смена прокладок или тампонов.
- Постоянное использование гигиенических средств с антибактериальными компонентами (мыла, геля, пенки, мусса).
- Естественные гормональные колебания во время менструального цикла, беременности, родоразрешения, в периоды климакса или полового созревания.
- Спринцевания настоями лекарственных трав, особенно с противомикробным, антисептическим, дезинфицирующим действием.
- Частая смена половых партнеров.
- Глистные инвазии, лямблиоз.
- Курсовая терапия цитостатиками, антибиотиками, глюкокортикостероидами.
Распространенные причины снижения численность лактобактерий в мазке из влагалища
Чтобы во влагалище всегда обитали лактобактерии в оптимальном количестве, в организм должны постоянно поступать не только питательные, но и биоактивные вещества — микро- и макроэлементы, жиро- и водорастворимые витамины. Поэтому кисломолочных палочек становится меньше при нерегулярном, несбалансированном питании. Это актуально и при курении, злоупотреблении спиртными напитками.
Обратите внимание: Многие женщины замечают творожистые выделения из влагалища после купания в водоемах или бассейнах, особенно при длительном нахождении в мокром купальнике.
А может ли быть лактобактерий слишком много?
Казалось бы, чем больше во влагалище кисломолочных бактерий, тем крепче местный иммунитет. Но в клинической практике отмечены случаи развития вагиноза именно из-за увеличения популяции лактобацилл. Он называется цитолитическим, а его развитие связано с чрезмерным снижением уровня кислотности. В такой среде бактерии размножаются еще стремительнее, что приводит к растворению эпителиальных клеток слизистой оболочки, снижению функциональности мочеполовой системы. На фоне снижения уровня pH во влагалище даже гибнут сперматозоиды, провоцируя серьезные проблемы с зачатием.
Если в мазке из женских половых органов обнаружен переизбыток лактобацилл, врачи часто не прибегают к дальнейшей диагностике. Причина — малоизученность этиологии цитолитического вагиноза. Есть предположение, что развивается он в результате повышения концентрации гликогена во время лютеиновой фазы менструального цикла. Именно его усиленно расщепляют и поглощают молочнокислые палочки в процессе своей жизнедеятельности.
Строение клетки прокариота
Независимо от формы, все настоящие бактерии, а также архебактерии и цианобактерии имеют характерное строение клетки, содержащее следующие обязательные элементы:
- цитоплазму и цитоплазматическую мембрану, окруженную с внешней стороны клеточной оболочкой;
- нуклеоид – невыраженное ядро;
- рибосомы – органеллы клетки прокариотов.
Настоящие бактерии и цианобактерии содержат в составе клеточной стенки муреин, а архебактерии его не имеют, что позволило разделить надцарство Прокариоты на два царства: Эубактерии и Архебактерии.
По своему строению архебактерии наиболее схожи с грамположительными настоящими бактериями.
Дополнительными деталями можно считать наличие слизистого чехла клетки, а также жгутиков различного количества и расположения, обеспечивающих клетке возможность самостоятельно двигаться. В отсутствие жгутиков клетка способна осуществлять только броуновское движение с потоком жидкости.
В зависимости от количества и расположения жгутиков, бактерии подразделяют на виды:
- монотрихи – единственный жгутик;
- лофотрихи – один пучок;
- амфитрихи – на обоих концах палочки есть один жгутик или пучок;
- перитрихи – жгутики располагаются вокруг клетки равномерно.
Этиология

Bifidobacterium
Бифидобактерии — полиморфные палочковидные микроорганизмы. Микробы в виде лопаты или булавы выделяются из кишечника взрослых людей. У маленьких детей преобладают ветвящиеся палочки. Они неподвижны, аспорогенны и бескапсульны. Вилочковидные бифидобактерии растут на бедных средах. Прямые палочки, коккобациллы и цепочки образуются с культуры, выросшей на обогащенных средах.
По Грамму бифидобактерии окрашиваются положительно. В мазке обнаруживаются отдельно или попарно расположенные палочки, которые могут выстраиваться цепочками или формировать розетки. Вариабельные свойства микробы проявляют при культивировании в лабораторных условиях на плотных и жидких средах с добавлением молока, печени и прочих стимуляторов роста. У бактерий исчезает ветвление, изменяется окраска, появляются грануляции.
Бифидобактерии — строгие анаэробы. Они требовательны к условиям культивирования. Размножаются микробы в присутствии витаминов, сахаров, органических кислот, азотфиксирующих олигосахаридов, микроэлементов. В состав питательных сред, предназначенных для выращивания бифидобактерий, должны входить ростовые вещества — продукты гидролиза молочных белков, печень, дрожжи, кукурузный или картофельный экстракт, лактоза, соя.
Бифидобактерии на плотных средах образуют полусферические, блестящие, колонии с валиком по периферии и темным центром, напоминающие гречишное зерно, чечевичку или пирамиду, разных цветов и оттенков. Обычно в баклаборатории используют среду Блаурокка, содержащую печень и цистеин. В бульоне образуется диффузная муть с однородным осадком без пленки. При микроскопии на ранних стадиях культивирования обнаруживают палочки, а по мере роста их сменяют нитевидные клетки с множеством перегородок и ветвлений.
Бифидобактерии – хемоорганотрофы, расщепляющие углеводы. Конечным продуктом ферментации становятся уксусная или молочная кислоты без газообразования. Бифидобактерии являются каталазоотрицательными, индол- и сероводороднегативными. Они восстанавливают лакмусовое молоко и используют аммиак в качестве источника азота. Микробы не продуцируют гемолизины, нитразу, желатиназу, уреазу.
Лечение бактериального вагиноза
Обычно лечение проводят в домашних условиях, начиная с применения такого антисептического средства как свечи Бетадин, позволяющие исключить антибиотикорезистентность.
Если применяют комбинированные препараты, то лечение идет в два этапа – сначала антимикробные средства, а затем — восстановление нормальной микрофлоры влагалища. Чаще всего используются следующие препараты для лечения бактериального вагиноза:
- антисептики, к примеру, Бетадин;
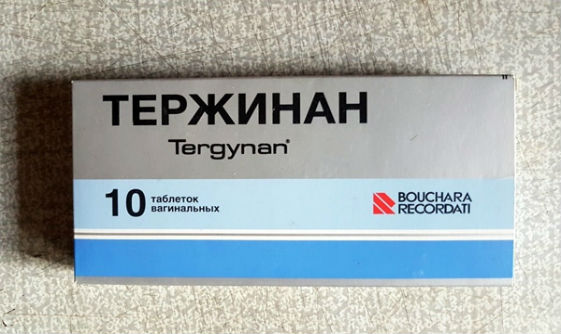
- комбинированное средство – Тержинан;
- препараты с активными веществами 5-нитроимидазолового ряда, в том числе Метронидазол, Секнидазол, Орнидазол, и пр.;
- линкозамиды, например, Клиндамицин.
Отзывы о лечении данными препаратами положительные, уже после одного курса исчезают неприятные симптомы и не требуется дополнительное использование пробиотиков. Однако, в каждом втором случае встречаются рецидивы. Большую популярность на данный момент приобретают пребиотики, которые способны стимулировать рост собственной вагинальной лактофлоры, а не чужеродной. Также хорошие результаты и рекомендации имеют препараты, в составе которых есть молочная кислота.
Отзывы о препаратах не всегда могут быть объективными, так как в каждом частном случае развивается уникальный биоценоз и восприимчивость его к терапии может существенно отличаться, поэтому лучше всего, если схему лечения будет подбирать квалифицированный врач, изучивший вашу историю болезни и анамнез.
Лечение бактериального вагиноза народными средствами
Основными способами лечения бактериального вагиноза народными средствами является применение травяных отваров и настоев перорально вовнутрь и методом спринцевания. Чаще всего препараты для лечения бактериального вагиноза народным способом состоят из следующих лекарственных растений:
- кора дуба – отличное средство для спринцевания, достаточно 1 недели таких процедур раствором, приготовленным из 1 ст.л. на стакан кипятка (дополнительно нужно подержать 10 минут на водяной бане, процедить, настаивать термосе не менее 3 ч);
- плоды черемухи – можно использовать для приготовления отвара – 1 ст.л. плодов на 2 стакана воды, варить следует 20 минут, затем процедить, остудить и использовать также для спринцевания на протяжение 7 дней;
- эхинацея, ромашка лекарственная, шиповник, алоэ, грецкие орехи – отличные добавки к чаю и салатам, которые помогают повысить защитные силы организма и сбалансировать микроэкологическое состояние женского здоровья.
Доктора
специализация: Гинеколог
Валеева Халида Гусмановна
2 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Бетадин
Тержинан
Метронидазол
Секнидазол
Клиндамицин
Орнидазол
- Бетадин – антисептическое средство с действующим веществом — Повидон-Йодом. Вводить во влагалище нужно глубоко, предварительно смочив суппозиторий в чистой воде, лучше всего — вечером перед отходом ко сну. Курс лечения 7 дней.
- Тержинан — противовоспалительный противомикробный препарат комбинированного действия. Выпускается в форме вагинальных таблеток, которые следует применять перед отходом к ночному отдыху на протяжении 10 дней.
- Метронидазол – синтетическое антибактериальное средство с дополнительным антиалкогольным, противоязвенным и противопротозойным действием. Дозу следует подбирать индивидуально, в среднем назначается 500-1000 мг в сутки.
- Орнидазол – также антибактериальное средство с дополнительным противопротозойным эффектом. Вводить таблетки нужно интравагинально. Кратность применения и длительности курса лечения должен установить лечащий врач индивидуально.
- Клиндамицин – антибиотик местного применения, есть в форме вагинального крема, который нужно наносить по одному полному аппликатору (5 г) перед отходом ко сну в течение 3-7 дней.
Влагалищные инстилляции с использованием 2% молочной либо борной кислоты один раз в день на протяжении 1 недели.
Как меняется биоценоз на протяжении жизни женщины
Условно-патогенные микроорганизмы появляются после третьей недели жизни, потому что иммунитет, полученный от матери, постепенно ослабевает
Защитные свойства биоценоза девочки не отличаются стабильностью, поэтому важное значение играет девственная плева, не впускающая внутрь патогенную микрофлору
В подростковом возрасте организм девушки сам вырабатывает эстрогены, поддерживающие оптимальную кислую среду во влагалище. Условно-патогенная микрофлора вымывается активно выделяющейся слизью. К 16 годам уже сформирован уникальный биоценоз, который сохраняется весь детородный период.
В возрасте от 16 до 45-50 лет (до наступления менопаузы) во влагалище здоровой женщины присутствует около 40 различных микроорганизмов, 95% которых относится к группе молочнокислых непатогенных, а 5% принадлежат к условно-патогенным.