Цистоскопия в москве в клинике цэлт
Содержание:
- Как подготовиться к обследованию
- Цистоскопия – что видят урологи
- «Камера, как в топовом смартфоне»
- «Раковая опухоль — жадная ткань»
- Как делают цистоскопию?
- Что показывает обследование мочевого пузыря у женщин
- Что такое цистоскопия?
- Когда необходима цистоскопия?
- Особенности подготовки
- Как проводится цистоскопия?
- Какие инструменты применяются для проведения цистоскопии
Как подготовиться к обследованию
Подготовка к цистоскопии во многом зависит от характера ее проведения. Процедура может быть смотровая, катетеризационная или лечебная. Но в любом случае обязательно предварительно женщина должна пройти осмотр гинеколога, сделать общий и биохимический анализ крови, а также сдать кровь на коагулограмму (свертываемость).
Если при проведении диагностики будет применяться наркоз, что чаще всего характерно для терапевтической цистоскопии, то не менее 6–8 часов нельзя ничего есть, чтобы избежать рвоты. При использовании местных анестетиков, врач дополнительно объяснит, нужно ли соблюдать голод. В остальных случаях достаточно ограничиться легкой пищей. Предварительно лечащий врач должен скорректировать примем лекарственных средств, если женщина проходит курс противовоспалительной либо антикоагуляционной терапии.
То же самое касается и регулярного приема инсулина и других жизненно важных медпрепаратов. Врачи рекомендуют заранее подготовиться к возможным последствиям, и накануне исследования принять в профилактических целях препарат «Монурал». Он обладает антибактериальным действием, и предотвратит развитие осложнений воспалительного характера после цистоскопии.
Стоит продумать одежду для посещения медицинского учреждения – она должна быть комфортной и не стеснять движений. Хотя это может быть необязательно, так как в частных клиниках обычно выдается специально предназначенная одежда. Перед походом на обследование необходимо провести гигиенические процедуры половых органов и ликвидировать волосяной покров данной области.
Очень хорошо, если женщину будет сопровождать кто-то из близких. Ведь даже не принимая анестетики, она может чувствовать определенную слабость или незначительные боли, поэтому поддержка родственников окажется кстати. А при применении наркоза – это почти обязательное условие.
Цистоскопия – что видят урологи
14.10.201515:17
Уролог Шилов Максим ВладимировичЦистоскопия это осмотр внутренней поверхности мочевого пузыря с помощью специального оптического прибора. Цистоскоп с микрокамерой вводится через мочеиспускательный канал и позволяет врачу своими глазами увидеть, что же происходит внутри.Несмотря на то, что современное оборудование позволяет провести эту процедуру с минимальными неприятными ощущениями, у пациентов часто возникают вопросы: действительно ли так необходимо выполнить это обследование, можно ли обойтись без него и т.д. В этой статья я собрал несколько реальных изображений слизистой мочевого пузыря, полученных при проведении цистоскопии, чтобы продемонстрировать, насколько разными могут быть выявленные проблемы и как цистоскопия помогает определится с диагнозом и лечением. Показания для данной процедуры определяет врач. Цистоскопия проводится:- при часто повторяющихся циститах, несмотря на адекватную терапию и нормальные анализы мочи после лечения;- жалобах на нарушения мочеиспускания при нормальных показателях анализов мочи;- обнаружении примеси крови в моче: как видимой глазом (макрогематурия), так и выявляемой только по анализам мочи (микрогематурия);- упорном длительном течении хронического цистита несмотря на адекватную антибиотикотерапию при сохраняющемся повышенном уровне лейкоцитов в моче (под прикрытием антибиотиков);- для контроля после оперативного лечения (через 3 месяца);- обнаружении по УЗИ мочевого пузыря различного вида образований и подозрении на онкологию.При проведении цистоскопии может быть сделана биопсия слизистой мочевого пузыря. Биопсия выполняется во всех случаях пролиферативного цистита, подозрении на метаплазию, интерстициальный цистит. Благодаря биопсии можно точно исследовать структуру и клеточный состав измененной ткани, для постановки точного диагноза. Биоптаты берутся только из измененной слизистой, их количество определяется количеством типов изменений слизистой оболочки.В зависимости от увиденной картины, врач выбирает адекватную тактику лечения. Некоторые состояния, которые можно выявить с помощью цистоскопии:1. Кистозный цистит. Цистоскопия позволяет точно диагностировать проблему благодаря видимым изменениям. После установки диагноза лечение проводится инстиляциями лекарственными составами.2. Полипоидный/буллезный/папиллярный цистит. Лечение медикаментозное, в некоторых случаях более эффективна лазерная абляция слизистой мочевого пузыря.3. Инкрустирующий цистит. Цистоскопия позволяет увидеть участки измененной ткани слизистой. Для лечения удаляется измененная ткань.4. Метаплазия слизистой мочевого пузыря. Выполняется лазерная абляция слизистой.5. Эмфизематозный цистит. Довольно редкая патология, лечится медикаментозно, с помощью инстиляций.Цистоскопия является рутинным методом при обследовании пациентов с различными патологиями мочевыделительной системы и переносится достаточно легко. На просторах интернета можно найти негативные отзывы о цистоскопии, но чаще всего эти отзывы связаны с несовременным оборудованием, либо с недостаточным обезболиванием или несоблюдением техники процедуры.Для наименьшей травматизации слизистых уретры и мочевого пузыря, перед процедурой вводится специальный гель с Лидокаином — Катеджель, это значительно уменьшает болезненность при проведении процедуры. Так как обследование выполняется на современном оборудовании, с использованием анестетика, оно проходит без выраженных болезненных ощущений.В норме может быть учащение мочеиспускания, небольшие рези при мочеиспускании, следы крови в моче, которые проходят в течение 1-2 суток. В нашем центре цистоскопия проводится в отделениях на ул. Гастелло 22, Б.Сампсониевском пр. 45 и ул. Коллонтай 4.
Просмотров:50842
«Камера, как в топовом смартфоне»
Как ни удивительно это звучит, но самой методике исследования нижних мочевых путей больше 200 лет. В XIX веке уролог чем-то напоминал ЛОР-врача: ко лбу крепился рефлектор, в руки бралась трубочка с двумя стеклышками. С помощью этих инструментов доктор пытался направить луч от пламени свечи в уретру, чтобы понять, что же внутри организма происходит. Основы метода сохранились, а вот техника эволюционировала.
С середины ХХ века медики уже вовсю пользовались прототипом сегодняшнего цистоскопа. Постепенно прибор становился оптоволоконным, потом — цифровым, а наряду с жесткой конструкцией появилась гибкая.
— Эволюция идет семимильными шагами. С помощью цистоскопов старой модели урологи могли заглянуть внутрь полового органа и посмотреть, как выглядит слизистая. Современные аппараты оснащены на конце камерой. Такое размещение делает всю конструкцию максимально тонкой. При этом камера имеет высокое разрешение и хорошее фокусное расстояние, как в топовом смартфоне. Если хотите почувствовать разницу, сравните, как фотографировал ваш смартфон в 2010 году, и снимки той модели, которая лежит у вас в кармане сегодня.
Что видит цистоскоп внутри
(осторожно: фото могут показаться неприятными)
Патологический рост сосудов вокруг плоской опухолиКровотечение из стенки мочевого пузыря при его наполнении у пациентки с интерстициальным циститомРак мочевого пузыря
С оптоволоконным цистоскопом врачу сложно было увеличить изображение: как только картинку приближали, на экране выскакивали пиксели. За последние два десятка лет кардинально повысилась четкость изображения, можно зуммировать любую часть снимка. Это позволяет в том числе находить камни в мочеточнике, не обнаруженные на УЗИ и рентгене. Камни бывают не только шаровидными, но и плоскими, а аппарат ультразвуковой диагностики, как мы уже выяснили, «видит» только объемные структуры. Узист резонно спишет «полосочку» на склерозированный сосудик, рентгенолог также не увидит, а человек будет продолжать мучиться от частых позывов в туалет.
— Во время цистоскопии я понимаю, что та самая «полосочка» — застрявший в мочеточнике камень, который режет слизистую и тем самым дает симптоматику цистита (таких случаев в практике встречается немало). Если ситуация складывается удачно, то я тут же могу специальными урологическими щипцами ухватить его и вытащить. При менее благоприятном стечении обстоятельств отправлю пациента на уретроскопию, чтобы специальной медицинской петлей этот камень вытащили.
«Раковая опухоль — жадная ткань»
Следующим революционным шагом в цистоскопии стало применение NBI-технологии — исследование в разных цветовых фильтрах.
— В стандартном «белом» цвете уролог видит картинку, которую дают лучи, отраженные от поверхности слизистой. NBI-система позволяет во время процедуры выделять лучи, отраженные от более глубоких слоев, и видеть патологических ход сосудов, новообразования в более глубоких слоях. К примеру, раковая опухоль — ткань жадная, тянет на себя сосуды, чтобы обеспечить повышенное кровообращение. Самой опухоли еще нет, но врача насторожит повышенное сосредоточие сосудов. Он может тут же взять материал для исследования и, если это предположение подтвердится, сразу же начать терапию. Проще говоря, современный цистоскоп может диагностировать то, что через некоторое время вырастет на поверхности, значит, у врача появляется фора для эффективного лечения.
Врач рассказывает: с появлением гибкого прибора люди больше не боятся скрининга. На практике в новых условиях процедура перестала восприниматься экзекуцией.
— Для женщин разница не столь существенна. Все же женская анатомия такова, что мочеиспускательный канал прямой и относительно широкий. Мужская уретра длиной 20−30 см и вся изогнутая, поэтому 5−10 минут, необходимые для манипуляций, казались им вечностью. Врачу просто удобнее работать с гибким цистоскопом, ведь теперь можно тот же десяток минут рассматривать слизистую без криков пациента, без его дерганий и слез. Некоторые в конце процедуры даже с удивлением спрашивают: «Вы уже закончили?»
Как делают цистоскопию?
Длительность процедуры определяется типом цистоскопа, видом заболевания и квалификацией специалиста и может составлять от 5–10 минут до 40–60 минут. Цистоскопия выполняется как в стационарных, так и в амбулаторных условиях.
Перед началом процедуры обязательно осуществляются антисептические мероприятия, дабы исключить риск возникновения инфекции. Для этого наружные половые органы женщины полностью обрабатываются специальными препаратами. Затем проводится местная анестезия. При оперативной цистоскопии применяется общее или местное обезболивание (например, при биопсии).
Как делают цистоскопию мочевого пузыря у женщин:
Дама размещается в гинекологическом кресле, после чего специалист проводит обработку промежности и наружных половых органов женщины антисептиком. И лишь после этого производится введение антисептика в просвет уретры. Наконечник трубы цистоскопа смазывается стерильным вазелином, затем доктор медленным и аккуратным движением вводит датчик в отверстие мочеиспускательного канала. При грамотно проведённой анестезии женщина практически не ощущает никакого дискомфорта.
После введения цистоскопа врач начинает постепенно продвигать прибор к мочевому пузырю. Проводится удаление остатков мочи из мочевого пузыря, а затем пузырь тщательно промывается тёплым раствором фурацилина. В просвет цистоскопа вводится физраствор, благодаря чему удаётся подробно рассмотреть внутреннюю поверхность мочевого пузыря.
Наполнение мочевого пузыря прозрачной жидкостью производится до тех пор, пока больной не начнёт испытывать позывы к мочеиспусканию (в среднем около 200 мл). Далее, специалист начинает исследование полости пузыря: сначала врач осматривает переднюю стенку, затем — боковую левую, заднюю и боковую правую поверхность поражённого органа.
Во время манипуляции пузырь может переполниться, в результате чего появляются следующие признаки растяжения тканей органа:
- позывы к мочеиспусканию;
- чувство дискомфорта в нижней части живота.
Отдельно исследуется дно мочевого пузыря (треугольник Льето). Именно эта область чаще всего подвержена различным патологиям. Не менее важен также осмотр устья мочеточников (симметричность, форма, количество, месторасположения).
По окончании процедуры, которая проходила под местной анестезией, пациент может сразу же покинуть клинику. Если же цистоскопия проводилась под спинальным или общим наркозом, то больной на некоторое время помещается в стационар под наблюдение мединских работников.
Особенности цистоскопии мочевого пузыря у мужчин
У пациентов мужского пола длина мочеиспускательного канала намного больше и болезненные ощущения при введении трубки цистоскопа выражены сильнее. Поэтому мужчинам, вне зависимости от цели обследования, дают спинальный или общий наркоз. Чтобы выпрямить уретру во время продвижения цистоскопа, половой член сначала приподнимают, а затем приопускают. Такая техника проведения манипуляции позволяет избежать травмирования и механического повреждения слизистой оболочки мочеиспускательного канала.
Хромоцистоскопия
Диагностическая цистоскопия нередко проводится совместно с хромоцистоскопией. Это делается с целью получения полной информации о функционировании почек. Хромоцистоскопия требует предварительного введения через вену окрашенного вещества, что впоследствии позволяет определить с какой скоростью, через какой промежуток времени и из какого мочеточника будет выходить урина с красителем.
Что показывает обследование мочевого пузыря у женщин
Цистоскопия является наиболее современным и популярным методом эндоскопического исследования системы мочеиспускания, поскольку она позволяет визуально представить состояние слизистых оболочек внутренних органов, определить наличие в них патологических изменений.
С помощью специального прибора – цистоскопа – с максимальной точностью можно выявить посторонние включения в мочевом пузыре, в частности, опухоли различного происхождения, полипы, камни и язвы. Если сам факт наличия опухоли можно определить с помощью ультразвукового исследования, то нарушение структуры слизистой, ее дефекты и мелкие изъязвления, которые часто являются причиной развития острого цистита, можно увидеть только с помощью цистоскопии.
Обследование состояния мочевого пузыря помогает выявить следующие патологии:
- новообразования различной этиологии на слизистых мочевого пузыря;
- нарушение проходимости мочеиспускательного канала из-за образовавшихся рубцов;
- наличие песка или камней в полости мочевого пузыря, обусловленное мочекаменной болезнью;
- образование в мочевом пузыре свищей, соединяющих его с другими внутренними органами или выходящих в свободные полости;
- очаги воспаления на слизистых органов мочевыводящей системы;
- проблемы со сфинктером мочевого пузыря.
При цистоскопии мочевого пузыря было обнаружено А — воспаление с небольшими поверхностными изъязвлениями и В) опухоль мочевого пузыря
Показаниями для проведения цистоскопического исследования являются следующие жалобы пациента:
- наличие в моче примесей гноя и крови, даже в самых незначительных количествах;
- проблемы с мочеиспусканием: слишком частые позывы, сильная боль и жжение в процессе выхода мочи, чувство неполного опорожнения мочевого пузыря;
- выявленные при помощи ультразвукового исследования или других методов диагностики опухоли в мочевом пузыре;
- боли внизу живота и в области малого таза, усиливающиеся после посещения туалета.
Процедура показана и пациентам, которым уже поставлен диагноз хронический цистит, для уточнения причин, вызвавших патологию.
Цистоскопия
При хроническом цистите во время проведения цистоскопии врач может увидеть гиперемированную слизистую мочевого пузыря, на которой обнаруживаются мелкие точечные кровоизлияния, а также белковые нити и взвеси в его просвете.
Цистоскопия может назначаться не только в целях диагностики патологий мочевыводящих путей, но и для проведения операций по удалению инородных тел в мочевом пузыре, а также для контроля состояния тканей после удаления различных новообразований.
Существует три основных разновидности цистоскопии в зависимости от цели проведения исследования:
- ригидная – применяется при взятии образца тканей для биопсии и проводится под местным наркозом, также с помощью ригидной цистоскопии удаляются пораженные участки тканей;
- гибкая – обезболивается только мочеиспускательный канал;
- фиброцистоскопия – проводится под общим наркозом, чаще всего применяется во время хирургических операций.
Рекомендуем прочитать о микоплазмозе у женщин. Вы узнаете о причинах обнаружения микоплазмоза у женщин, его симптомах и осложнениях, анализах для выявления возбудителя, схеме лечения.
А здесь подробнее о лечении гонореи у женщин.
Что такое цистоскопия?
Цистоскопия — это эндоскопическая манипуляция, которая проводится с целью исследования внутренней поверхности органов мочевыделительной системы. Для проведения процедуры используется специальный медицинский прибор — цистоскоп, который вводится в мочевой канал, а затем — в мочевой пузырь.
Цистоскоп состоит из длинной трубки, на конце которой находится оптическое устройство. Именно благодаря этому устройству удаётся детально рассмотреть внутренние стенки органа и вовремя выявить развитие патологии.
На сегодняшний день выделяется три основных вида цистоскопии:
- Фиброцистоскопия. Диагностика с использованием этого метода проводится под общей анестезией. Фиброцистоскопия применяется не только с целью выявления патологии, но и для проведения операций.
- Гибкая цистоскопия. Проводится под местной анестезией, то есть наркоз вводится непосредственно в уретру. Если в ходе проведения процедуры выяснится, что пациент нуждается в биопсии либо удалении поражённого участка делается повторная цистоскопия под общим наркозом.
- Ригидная цистоскопия. Проводится под местной анестезией. Этот способ диагностики применяется для проведения биопсии или удаления поражённых патологией участков.
Показания к проведению цистоскопии
Исследование мочевого пузыря при помощи цистоскопа позволяет выявить у женщин наличие камней и папиллом, кровотечений внутри поражённого органа, различные новообразования, а также хроническую стадию цистита. Диагностика с использованием этого медицинского прибора проводится перед операцией, а также в случае обнаружения гноя и крови в урине, при болевом синдроме и жалобах пациента на недержание мочи.
Довольно часто женщины, услышав о назначении цистоскопии, приходят в ужас, считая такое исследование очень болезненным. Однако на самом деле это довольно простая и безобидная процедура, проводимая под анестезией, а значит без боли.
Показания к проведению цистоскопии как у мужчин, так и у женщин могут быть следующими:
- цистит;
- нейрогенное состояние мочевого пузыря;
- инфекционные патологии мочевыводящих путей;
- частые позывы к мочеиспусканию;
- мочекаменная болезнь;
- болевые ощущения в области таза, которые являются результатом хронических заболеваний;
- дискомфорт, жжение и боли во время мочеиспускания;
- подозрение на новообразование (доброкачественное или злокачественное) в области мочевого пузыря или уретры;
- наличие в моче гноя или крови;
- присутствие патогенных клеток (их наличие выявляется при исследовании мочи).
Подготовка к проведению цистоскопии
Цистоскопия мочевого пузыря не требует каких-либо особых действий по подготовке к проведению процедуры. Сначала специалист проводит с пациентом инструктаж, коротко рассказывая о том, как именно будет проходить процедура, сколько потребуется времени, какие симптомы могут беспокоить женщину после проведения манипуляции и т. д.
Цистоскопия относится к инвазивным методам диагностики и в очень редких случаях может вызвать серьёзные осложнения, о чём обязан предупредить доктор. Перед цистоскопией врач может назначить несколько дополнительных исследований мочи пациента. При этом для получения более точного результата необходимо воздержаться от мочеиспускания хотя бы в течение часа перед проведением манипуляции.
Кроме того, возможно потребуется отказ от употребления некоторых видов лекарственных средств: инсулина, антикоагулянтов и аспирина, нестероидных противовоспалительных и обезболивающих препаратов. С целью профилактики инфекционных и воспалительных осложнений после процедуры некоторыми специалистами рекомендуется приём антибактериального средства Монурал накануне вечером (около 22.00). В случае выполнения манипуляции под общей анестезией, с утра следует воздержаться от употребления пищи. Это же условие должно выполняться и при отдельных видах местного наркоза.
Для проведения цистоскопии проводятся следующие лабораторные исследования:
- Биохимический анализ мочи;
- общий анализ мочи;
- кровь на свёртываемость.
Когда необходима цистоскопия?
Как правило, данное исследование назначает врач-уролог при наличии следующих симптомов или состояний:
- подозрение на наличие в полости мочевого пузыря инородного предмета;
- нарушение мочеиспускания, невозможное определить другими методами;
- подозрение на неинфекционный цистит или мочекаменную болезнь;
- обнаружение в анализе мочи нетипичных клеток;
- длительные боли в малом тазу, недержание мочи;
- повышенная активность мочевого пузыря;
- частые рецидивы хронического цистита;
- гематурия – примесь крови в моче;
- травмы мочевого пузыря.
Цистоскопия может быть рекомендована пациентке, если лечащий врач подозревает дивертикулез (выпячивание стенки) мочевого пузыря или уретры, а также свищи в местах соприкосновения пузыря с кишечником или влагалищем. Также это исследование необходимо при условии, что врач нуждается в более полной информационной картине, например, для проведения операции.
Кроме того, смотровая цистоскопия у женщин назначается для уточнения результатов, проведенных УЗИ, КТ, рентгена при подозрении на новообразование в мочевыводящих путях. Данная методика применяется не только в диагностических целях, но и в терапевтических. К ним относятся такие манипуляции, как:
- рассечение стриктуры (сужения просвета) устья мочеточника или уретры;
- удаление новообразований и обструкций мочевого пузыря;
- дробление и удаление конкрементов (камней);
- установка катетеров в мочеточники;
- остановка кровотечений;
- проведение биопсии.
Довольно широкий спектр возможностей процедуры делает ее одной из незаменимых в урологической практике.
Как проводится подготовка к цистоскопии мочевого пузыря у женщин?
Еще до того как будет проводиться манипуляция, врач, как правило, поясняет пациентке алгоритм ее осуществления, а также дает рекомендации по подготовке к исследованию.
Так, каких-либо ограничений в рационе питания при проведении цистоскопии придерживаться не стоит. Однако непосредственно в день процедуры принимать пищу нельзя, т.е. проводят ее натощак.
Также, непосредственно перед осуществлением цистоскопии, женщине необходимо воздержаться от мочеиспусканий, хотя бы за 1 час до обследования.
Особую роль в подготовке к исследованию играет соблюдение антисептических мероприятий. Женщине, перед введением датчика, полностью обрабатывают наружные половые органы, что исключает возможность занесения инфекции.
Непосредственно перед началом исследования женщине, как правило, проводят местное обезболивание. Однако при, так называемой оперативной цистоскопии, проводится регионарная или же общая анестезия (при биопсии, к примеру).
Особенности подготовки
После разъяснения важности проведения данного исследования, врач или медсестра обязательно уведомят пациента, что предварительно ему нужно подготовиться к процедуре. Если планируется проводить диагностику под наркозом или седацией (медикаментозным сном), то обследуемому нельзя есть не менее чем за 6-8 часов до начала
Пациент должен позаботиться о сопровождении, так как после исследования может быть легкое недомогание либо болевые ощущения, и, желательно, чтобы кто-то из близких его встретил и провел домой. За руль после применения наркозных препаратов садиться нельзя, потому что реакция на них бывает разной – человек после процедуры будет в расслабленном состоянии, а это опасно для жизни.
Важно! При получении направления на цистоскопию, пациент должен предупредить врача, если есть аллергия на какие-либо медицинские средства, а также об употреблении препаратов, снижающих свертываемость крови, к примеру, Аспирин, Варфарин и т. д
Такие лекарства могут стать причиной кровотечения, поэтому не следует об этом умалчивать либо забывать.
Непосредственно перед самим осмотром подготовка к цистоскопии очень проста – пациенту нужно опорожнить мочевой пузырь (если он полный) и обнажить нижнюю часть туловища. Если нет выраженных позывов к мочеиспусканию, то ходить в туалет необязательно. В отдельных ситуациях врач может сам наполнить мочевой пузырь специально приготовленной жидкостью.
Чтобы не пришлось раздеваться полностью, следует заранее продумать одежду для обследования, к примеру, снять юбку, а свитер или рубашку оставить. Не лишним будет захватить все предыдущие результаты анализов, снимки и заключения других специалистов, которые имели отношение к заболеваниям мочевыделительных органов.
Если процедура проводится в государственном медицинском учреждении, то нужно взять с собой полотенце или простынь, чтобы подстелить ее под себя – в частных клиниках, как правило, всем этим обеспечивают. В случае когда под контролем цистоскопии планируется выполняться оперативное вмешательство, пациент проходит все этапы протокола предоперационной подготовки.
Как проводится цистоскопия?
В большинстве случаев диагностика проводится амбулаторно: это означает, что пациент после обследования в больнице или в частном врачебном кабинете может идти домой. Если в процессе цистоскопии производится хирургическое вмешательство, то в большинстве случаев бывает необходим наркоз и пребывание в клинике.
В остальном для цистоскопии почти всегда бывает достаточно местного обезболивания (местной анестезии). Для этой местной анестезии врач вводит в мочеиспускательный канал гель с обезболивающим средством, который обеспечивает лучший скользящий эффект во время прохождения цистоскопа. Используемые для исследования цистоскопы являются либо жесткими, либо гибкими. Сегодняшнее поколение гибких приборов дает возможность проведения бережного и безболезненного исследования также и у мужчин.
Методика цистоскопии – алгоритм действия
Предварительная подготовка пациента к цистоскопии.
Правильное положение (горизонтально на спине с разведенными ногами).
Тщательная обработка мочеиспускательного отверстия.
Введение анестезирующего геля в уретру.
Продвижение цистоскопа через уретру до мочевого пузыря.
Заполнение мочевого пузыряспециальной жидкостью для расправления всех складок слизистой оболочки
Он становится хорошо видимым для исследования.
Осторожное извлечение прибора после того, как врач закончит цистоскопию.
Постельный режим, который необходимо соблюдать в течение 2-х часов после исследования.
Обильное питье после исследования, если нет противопоказаний.
Осложнения и последствия цистоскопии
В редких случаях во время цистоскопии могут развиваться осложнения. В связи с исследованием могут возникать следующие последствия:
- инфекции мочевыводящих путей;
- воспаления предстательной железы или почек;
- травмы уретры, сфинктера или мочевого пузыря;
- кровотечения;
- у некоторых пациентов может отмечаться временное недержание мочи и боль при мочеиспускании.
Инфекции мочевыводящих путей как последствие цистоскопии
Несмотря на стремление к максимально возможной стерильности в процессе исследования, остается определенный риск, что при исследовании в мочевой тракт попадут возбудители заболеваний извне. Для того чтобы предотвратить инфекцию, после вмешательства бывает полезно много пить, если нет никаких медицинских оснований против этого. Таким образом, бактерии будут вымываться естественным путем.
При некоторых обменных заболеваниях — таких, как сахарный диабет — подверженность инфекции увеличивается. Поэтому для того, чтобы предотвратить инфекцию, больные диабетом и больные, входящие в другие группы риска, часто профилактически получают в процессе цистоскопии какой-нибудь антибиотик.
Боли и кровь в моче после цистоскопии
После исследования из всех последствий чаще пациенты жалуются, что после цистоскопии больно ходить в туалет, возникает жжение при мочеиспускании и (или) появляется небольшое количество крови в моче. В большинстве случаев эти симптомы являются безвредными и объясняются только механическим раздражением. Затем они исчезают вскоре сами по себе.
Какие инструменты применяются для проведения цистоскопии
Основным устройством, применяемым для этой процедуры, является цистоскоп – сложный медицинский прибор, состоящий из двух частей:
- Осветительной, позволяющей хорошо осветить исследуемую поверхность. В современных цистоскопах, применяемых в Университетской клинике, для этой цели используется оптоволокно. Его отличительная способность – создание оптимальной освещенности в любых условиях.
- Визуальной, дающей возможность хорошо осмотреть поверхность мочевого пузыря и мочеиспускательного канала. Современные приборы оснащены оптическими системами с большим разрешением, дающим возможность получить детальную картину и выявить даже небольшие патологические очаги.
В состав цистоскопа входит оптическая трубка, вводимая в мочевыделительную систему. В зависимости от модели, она может быть мягкой или жесткой. Ее конец бывает ровным или срезанным под углом 30 или 70 градусов.
Вариант применяемого прибора подбирается врачом в зависимости от особенностей строения органов больного и планируемых процедур.
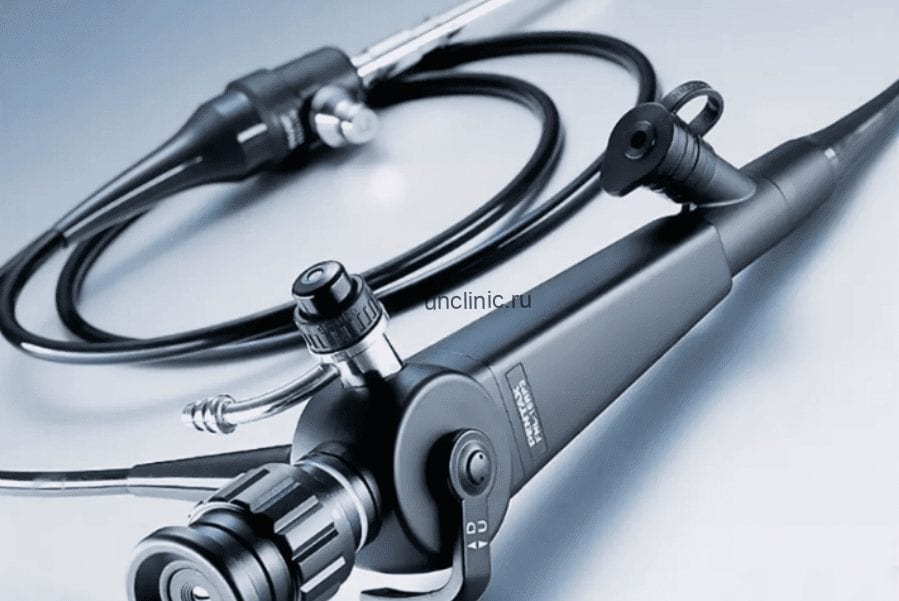
В набор инструментов для цистоскопии – на латыни cystoscopy, также входят:
- Тубус с краном, снабженным обтуратором (затвором). Через него выводится моча и подается жидкость для промывания слизистой органов.
- Эндоскопическая вставка с инструментальными каналами. Через нее подаются микрохирургические инструменты, которыми врачи удаляют опухоли, срезают полипы, прижигают кровоточащие сосуды, и производят другие действия, сочетая диагностику с операциями и процедурами.
Для некоторых видов цистоскопии применяются модели, дающие возможность осмотреть слизистую в определённом цвете. Такие цистоскопы применяются для диагностики опухолей или осмотра сильно воспаленной слизистой. Зелёный и белый цвета зрительно приглушают воспаление, и делают новообразования лучше видимыми.
Во время процедуры применяются катетеры – мягкие устройства из резины или пластика. Ими врач выводит мочу и вводит в мочевыводящую систему лечебные и диагностические растворы.