В чем причины боли в пазухах носа
Содержание:
Что же делать, если болят пазухи и голова
Во-первых, нужно четко понять, что самолечением заниматься нельзя. Для постановки правильного диагноза следует обратиться к оториноларингологу. В обязательном порядке доктор назначает рутинные анализы. В общем анализе крови может быть выраженный лейкоцитоз как проявление воспалительного процесса.
Также врач назначает рентгенологическое исследование придаточных пазух с целью обнаружения в них гнойного содержимого. Более полную картину может дать компьютерная томография носовых пазух. Зачастую ЛОР-врач использует риноскопию – метод, с помощью которого возможен осмотр носовой полости.
Лечение синусита – дело не одного дня. Для этого используются антибактериальные препараты широкого спектра действия. Курс лечения такими средствами составляет около 7-10 дней. Для снятия отека слизистого слоя, а также для исключения аллергического компонента назначаются антигистаминные препараты. Популярным средством выступают капли, они бывают нескольких видов:
- на основе фенилэфрина и ксилометазолина с сосудосуживающим эффектом;
- на антибактериальной основе;
- гормональные и антигистаминные капли в нос;
- комбинированные средства с антибактериальным и сосудосуживающим эффектом;
- капли с противовирусным эффектом;
- капли растительного происхождения.
Также назначают средства для промывания носовых ходов, наиболее популярными из них являются Квикс и Аквалор. Есть противопоказания, ознакомьтесь с инструкцией и перед применением обратитесь к врачу.
В запущенных случаях требуется хирургическое вмешательство, оно состоит в пункции (проколе) пазухи с целью улучшения оттока слизи или гнойного содержимого из нее.
Киста требует только оперативного удаления.
Синусит является тяжелым заболеванием, имеющим множество тяжелых последствий при несвоевременном и неправильном лечении. При любых симптомах гайморита обязательно следует обратиться к врачу. Относитесь к своему здоровью внимательно и не болейте.
Причины боли в пазухах носа
Боль в носовых пазухах – это настораживающий симптом, который говорит о развитии воспаления верхних дыхательных путей. Причиной такого недомогания могут быть бактерии, аллергены, грибки и новообразования. Чтобы точно выявить, что же стало причиной недомогания, врач проводит осмотр полости носа при помощи эндоскопа. Чаще всего болят пазухи носа при начинающемся гайморите, в этом случае лечение сводится к приёму антибиотиков и промыванию носовых ходов. Хорошо помогают и физиотерапевтические процедуры.
Чего нельзя делать
При верхнечелюстном синусите запрещено делать определенные действия, чтобы не ухудшить состояние больного. Их необходимо взять за правило.
- Запрещено прогревать гайморовы пазухи, при высокой температуре, бактерии размножаются.
- Нельзя посещать баню.
- Греть носовые пути солью.
- Лечить верхнечелюстной синусит мочой, так как повышается риск подхватить больше бактерий.
- Использовать ядовитые растения в лекарственных целях.
- Делать ингаляционные процедуры с помощью картошки, это может спровоцировать фронтит.
- Использовать ихтиоловую мазь в качестве лечения патологии, она должна использоваться только поверхностно.
- Терапия голоданием спровоцирует авитаминоз, гайморит будет прогрессировать, состояние здоровья ухудшится.
Гайморит без насморка симптомы устранить сможет только лечащий врач. Самостоятельно выбирать себе лечение запрещено, оно не даст эффекта.
https://youtube.com/watch?v=1Vm-BY06KOo
https://youtube.com/watch?v=fggIYP0KDE8
Диагностика гайморита
Грамотное диагностирование гайморита без насморка (симптомы бывают размытыми) или с выраженными выделениями из носа позволит найти эффективную форму терапии и избежать осложнений. Существует несколько поводов, которые указывают на необходимость обращения к специалисту:
- Выраженная симптоматика простудной болезни, которая не проходит через неделю.
- Возникновение болезненных ощущений в области лица и зубов.
- Сильная боль в голове, которая не исчезает даже после употребления обезболивающих таблеток.
- Повышенная температура тела.
- Постоянные выделения из носа, которые обретают густую консистенцию и зеленый или желтоватый окрас.
Еще важно уточнить, к каким врачам обращаться для диагностики болезни. Сегодня этим занимаются такие специалисты:
- Лор. Его работа заключается в комплексном осмотре носа, уха и горла на предмет наличия следов закупорки (полипов) или деформации носовой перегородки.
- Аллерголог. Этот специалист поможет определить аллергическую реакцию внутри организма, посредством выполнения кожных тестов.
- Стоматолог. Если диагноз носит неоднозначный характер, понадобится обследоваться и у стоматолога, чтобы он исключил одонтогенную природу.
Современная медицина использует массу методов диагностики гайморита. Одним из самых эффективных является рентгенография носовых пазух. С ее помощью можно определить такие моменты:
- В каком состоянии находятся пазухи.
- Как выглядит пневматизация пазух.
- Присутствует ли жидкость в пазухах.
В случае бактериального гайморита на снимке появится темное пятно с воспалительной жидкостью. При заполнении всей полости пазухи будут полными.
Но у рентгенографии имеются и минусы. В их числе, отсутствие возможности обнаружить кисту или полипы в гайморовой пазухе. Любые новообразования будут отображаться на снимке в виде отека, поэтому для их определения придется задействовать более усовершенствованные методики.
Следующий метод диагностики — компьютерная томография. Этот способ осуществляется без предварительной подготовки и имеет массу плюсов над рентгеном. При компьютерном обследовании удается послойно изучить структуры органов и составить подробную клиническую картину. КТ при гайморите позволяет:
- Изучить состояние стенок носовых пазух.
- Определить гайморит, как только он проявился.
- Определить наличие новообразований.
- Определить проявления хронического гайморита.
- Найти сторонние предметы в пазухе.
Еще гайморит диагностируют с помощью МРТ. Применение передового оборудования позволяет создать трехмерные изображения и поставить точный диагноз:
- Методика определяет любые изменения в структуре органов.
- Магнитно-резонансная томография используется в качестве дополнительного способа диагностики в случае размытого диагноза.
- МРТ позволяет определить гайморит не только у дорослих, но и у маленьких детей. Однако методика противопоказана для беременных женщин.
Если традиционные варианты осмотра малоэффективны, специалист назначает диагностическую эндоскопию. Сам прибор — это небольшая трубка из пластика с закрепленной на конце миниатюрной видеокамерой и лампочкой. Перед процедурой врач снимает отечность и выполняет анестезию, после чего начинает вводить эндоскоп в пазуху. Процедура отличается отсутствием болезненных ощущений и следующими преимуществами:
- Глубокое изучение состояния внутренних стенок раковины носа.
- Постановка точного диагноза при изолированном поражении.
- Удаление инородного тела.
- Возможность взятия проб для последующего анализа.
Если нужно определить двухсторонний гайморит, остеопериостит или другие формы заболевания, используется пункция гайморовой пазухи. Методика считается слегка устаревшей, но она по-прежнему пользуется популярностью, т. к. позволяет вовремя определить проблему и выбрать оптимальную форму лечения. Пункция обязательна в следующих случаях:
- Если скопление гноя в пазухах носа стало чрезмерно большим, боли усилились, а температура тела повысилась.
- Если специалист заметил риск развития осложнений или перехода болезни в хроническую стадию.
- Если методы антибактериального лечения оказались бесполезными.
С помощью пункции можно откачать гной и слизь перед глубокой очисткой носовой полости с помощью противовоспалительных препаратов.
В процессе выполнения диагностики врач берет материал для гистологического и бактериологического изучения. Дальше он определяет характер и количество экссудата. Перед проведением процедуры вводится обезболивающий препарат.
Как побороть головную боль?

Чтобы устранить цефалгию, вызванную гайморитом, необходимо найти очаг воспаления. Для этого проводятся лучевые исследования. На рентгеновском снимке хорошо видно, где находятся большие скопления слизи, они являются причиной цефалгического синдрома. В качестве экстренной меры до обращения ко врачу можно принять Ибупрофен – он снимет боль, облегчит общее состояние. При повышенной температуре рекомендуется Парацетамол.
Сильную боль при гайморите способны эффективно снять обезболивающие средства типа Кетонала с действующим веществом кетопрофен. Это препараты тройного действия, они купируют воспалительный процесс, снижают температуру, снимают болевой синдром.
Но лечить цефалгию отдельно от гайморита бессмысленно. Только устранив заболевание, можно полностью избавиться от неприятных симптомов. Когда диагноз установлен, отоларингологом разрабатывается терапевтический комплекс. Медикаментозное лечение гайморита предусматривает прием следующих препаратов:
- нестероидных противовоспалительных средств, они обязательно назначаются при повышенной температуре, острой форме болезни;
- антигистаминных спреев или таблеток, устраняющих раздражение слизистой при аллергических проявлениях;
- сосудосуживающих средств, снимающих отеки и облегчающих освоенное отхождение слизи;
- лекарств, имеющих муколитический эффект, разжижающих вырабатываемый назальный секрет.
При высокой температуре назначаются жаропонижающие препараты. Терапевтическую схему рекомендует врач. Каждое лекарственное средство имеет ограничения и противопоказания, принимать их по своему усмотрению небезопасно.
Методы лечения
Болезненные ощущения в большинстве случаев устраняются при правильном лечении ринита. Если нос продолжает болеть и после, врачом назначается дополнительное обследование.
Первая помощь
Чтобы уменьшить боль нужно как можно меньше сморкаться и травмировать нос
Выделения лучше осторожно промокать влажной салфеткой. Правильно очищать каждую ноздрю при насморке поочередно, перед этим закапав солевой раствор для разжижения и легкого выведения слизи. Оттоку выделений помогает увлажненность воздуха в помещении, обильное теплое питье, паровые ингаляции
Оттоку выделений помогает увлажненность воздуха в помещении, обильное теплое питье, паровые ингаляции.
Медикаментозное лечение
Снять отек и облегчить носовое дыхание помогут следующие лекарственные средства:
- Сосудосуживающие капли: Отривин, Нафтизин, Галазолин. Перед применением этих средств необходимо проконсультироваться с лечащим врачом, использовать их следует, строго придерживаясь инструкции. Длительность лечения не должна превышать 5-6 суток из-за высокого риска привыкания и усугубления ринита.
- Увлажняющие капли: Аквалор, Аква Марис. В их состав входит очищенная морская вода, помогающая эффективному отток слизи. Безопасны для пациентов любого возраста.
- Антигистаминные капли: Виброцил, Санорин-Аналергин. Содержат вещества, устраняющие симптомы аллергии. Назначаются только врачом.
- Гормональные капли: Фликсоназе, Назонекс. Применяются при тяжелых формах хронического аллергического ринита. Содержат гормональные вещества с выраженным противовоспалительным действием. Применяются только по рекомендации лечащего врача.
При раздражении и травмировании кожи из-за длительного насморка можно воспользоваться смягчающими и увлажняющими кремами, лосьонами на основе пантенола, вазелина или ланолина. При их отсутствии кожу на крыльях носа и кожу под ним можно намазать обычным детским кремом или маслом, лучше всего облепиховым.
Устранению боли способствует и лечение самого простудного заболевания. Терапия ОРЗ включает в себя:
- прием жаропонижающих (Ибупрофен, Парацетамол, ацетилсалициловая кислота) при подъеме температуры свыше 38,5 С;
- обильный питьевой режим;
- использование антибиотиков при подтверждении бактериальной природы заболевания;
- витаминотерапия – прием витамина С в суточной дозе 1 г.
Хирургическое лечение
Оперативное вмешательство при боли в носу из-за ринита требуется в следующих случаях:
- хронические гнойные воспаления придаточных пазух;
- аномалии строения и травмы носовой перегородки, приводящие к развитию хронического насморка;
- образование полипов больших размеров внутри носа, затрудняющих дыхание;
- гипертрофия носовых раковин.
Современная ЛОР-хирургия использует новейшие методы проведения операций с применением микрохирургических инструментов, эндоскопии и лазерных установок. Такие хирургические вмешательства не оставляют значительных косметических дефектов в виде глубоких рубцов и шрамов, период реабилитации продолжается не более недели.
Народные средства
Рецепты народной медицины применимы как дополнение к традиционным методам лечения, их использование должно быть одобрено лечащим врачом. Безопасными и эффективными методами лечения насморка и боли в носу являются:
- Растительные капли. Отлично справляются с ринитом и заложенностью носа капли из сока каланхоэ, репчатого лука, календулы, зверобоя. Закапывать растительные препараты можно до 4 раз в день.
- Отвары целебных растений. Подбираются растения, оказывающие противовоспалительное, противоотечное, укрепляющее действие: плоды шиповника, ромашка, цветы липы, березовые почки, череда, листья брусники и черной смородины. Пьют отвары за 20-30 минут до еды трижды в день по 125 мл.
- Масла. Рекомендуется смазывать кожу носа персиковым и эвкалиптовым маслами, смешанными в равных пропорциях, с добавлением 10 капель каротолина. Можно вводить в нос ватные турунды, смоченные этим средством.
Боль в носу часто сопутствует насморку. Чтобы облегчить неприятный симптом, следует своевременно лечить основное заболевание, а при ухудшении состояния и отсутствии эффекта от лечения обратиться за помощью к оториноларингологу.
Насморк, иначе называемый ринитом, вызывается различными видами инфекции, которая приводит к воспалению слизистой, возникновению отека и появлению выделений из носа. При обычном насморке боль в носу редко возникает, разве что от раздражения при частом вытирании травмируется кожа снаружи и болит тогда соответственно снаружи. Это не представляет опасности и, при исчезновении насморка, проходит. Гораздо хуже, когда болит внутри носа , это признак более серьезного заболевания.
Причины
Как правило, после того, как больной обратиться к врачу с жалобами на боли носа, специалист проводит осмотр и несложные диагностические процедуры для установления причины болевого синдрома и назначения эффективной терапии.
Наиболее распространенными причинами, из-за которых может болеть нос при нажатии, являются риниты различного происхождения, гаймориты, наличие вируса герпеса, травмы, фурункулы, а также неврологические расстройства.
Ринит
Ринит – одна из основных причин возникновения болезненных ощущений в носу. Болезнь возникает в результате действия вирусов или бактерий, вызывая воспаление слизистой носа, отечность, появление вязкого секрета.
Болезненность может появиться вследствие:
- пересыхания слизистой;
- повреждения кровеносных сосудов;
- частого высмаркивания.
Если имеют место трещинки в области , то в этом месте болевой синдром выражен особенно остро, а малейшее надавливание вызывает вторичное повреждение капилляров.
Также боль в носу при надавливании может возникнуть в результате аллергического ринита. Под воздействием аллергена (запыленный воздух, пыльца растений, шерсть животных) может появляться жжение в носу, насморк, боль, усиливающаяся при чихании.
Гайморит
В результате неправильного или несвоевременно лечения насморка, нередко заболевание осложняется развитием гайморита. При возникновении гайморита очаг воспаления располагается вблизи пазух носа. При этом болезненность появляется как внутри носа, так и в области крыльев, усиливаясь при надавливании и наклонах головы. Если гайморит перешел в хроническую стадию, то могут возникать периоды обострения и ремиссии. Для периода ремиссии характерно снижение болезненных ощущений, тогда как в период обострения боли при нажатии и прикосновении могут усиливаться.
Важно! Гайморит опасен развитием осложнений в виде менингитов, отитов, сепсиса, воспаления легких и пр
Герпес
Известно, что вирус герпеса может стать причиной возникновения пузырьков, которые чаще всего локализуются на слизистой поверхности носа, вызывая болезненные ощущения. В этом случае вирус поражает как кончик носа, так и его крылья. Боли чаще всего имеют тупой характер, сопровождаясь зудом.
Причиной возникновения герпеса в носу является вирус, который чаще всего передается воздушно-капельным путем от больного человека к здоровому. При этом в первую очередь при попадании в организм вирус герпеса поражает внутренние ткани носа, тогда как наружные высыпания являются признаком рецидивирующей инфекции.
Травмы могут стать причиной возникновения сильных болей, локализованных на внутренней части носовой полости, которые усиливаются при нажатии или прикосновении.
Болезненность может быть вызвана:
- ушибом мягких тканей;
- повреждением хрящей;
- травмой носовой перегородки.
В этом случае боль в носу возникает сразу после получения травмы и сохраняется в течение некоторого времени после, в зависимости от силы ушиба. Если имеет место перелом носа, то боль будет продолжаться до тех пор, пока не сформируется костная мозоль, обычно этот процесс занимает не менее трех недель.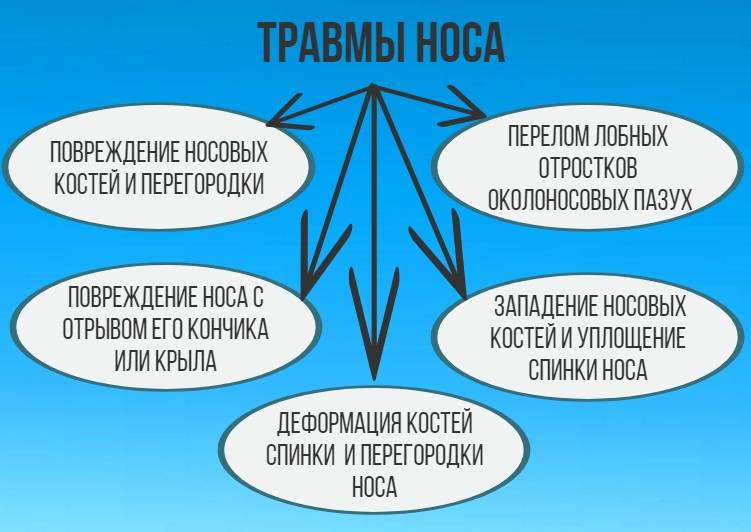
Фурункулез
Наличие фурункулов на слизистой носовой полости является частой причиной возникновения болезненных ощущений. В этом случае возникает воспаление волосяных фолликулов или сальных желез, причиной которого чаще всего становится:
- неправильная гигиена кожных покровов;
- сниженный иммунитет;
- хронические заболевания носа.
Воспаление может возникать как в области носовой перегородки, так и кончика или . В этом случае пациент испытывает ноющую пульсирующую боль, которая стихает только после вскрытия фурункула.
Самостоятельное выдавливание фурункулов опасно, так как существует риск распространения инфекции на близлежащие ткани и органы.
Неврологические расстройства
Иногда болезненность в носу, сопровождаемая головными болями, может быть следствием неврологических расстройств. В этом случае воспаление затрагивает нервы лицевой части черепа, а локализация боли будет зависеть от расположения пораженного нерва. При этом боли чаще всего имеют острый характер, затрагивая не только нос, но и челюсти, глазницы, руки. Невралгия тройничного нерва также сопровождается такими симптомами, как боли в области глазниц и носа. В этом случае пациенты чаще всего обращаются с жалобами на при отсутствии насморка, а также на временную неспособность различать запахи.
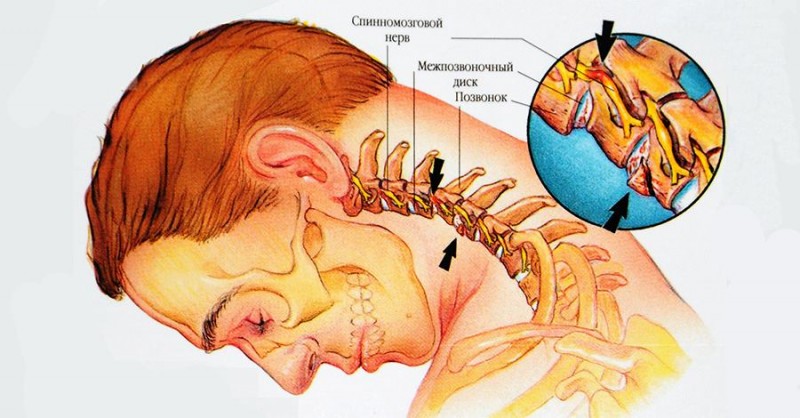
Что такое синусы или придаточные пазухи носа
Синусы (они же — придаточные пазухи носа) — это заполненные воздухом пространства, расположенные рядом с носом, внутри лицевых костей: между глазами, внутри лба, щёк, и в глубине носа.
Изнутри синусы выстланы специальными эпителиальными клетками, содержащими на своей поверхности крошечные волоски, называемые ресничками. Помимо реснитчатого эпителия, слизистая оболочка синусов содержит и другие клетки, которые вырабатывают слизь. Слизь является естественной ловушкой для микробов и других загрязнений, а реснички постоянно толкают эту слизь к выходу из пазухи, в нос, тем самым непрерывно очищая синусы от всего лишнего. Синусы связаны с полостью носа узкими отверстиями (см. картинку).
Видео: Лобная пазуха.
https://youtube.com/watch?v=iN9mwTLDrFY
На видео представлен завершающий этап операции на лобной пазухе — DRAF 2а. Видео предоставлено Клименко Ксенией Эльдаровной
Инфицирование и воспаление пазух приводит к тому, что слизь становится густой и закупоривает отверстия одной или нескольких придаточных пазух носа, препятствуя воздухообмену в них и оттоку слизи. В пазухах происходит накопление вязкого экссудата под высоким давлением. Этот экссудат является благоприятной средой для развития бактерий, они размножаются в нем и поражают слизистую оболочку синусов. Все это и называется синуситом.
Синусит может быть хроническим (длительно текущим, или часто повторяющимся) или острым. Острый синусит длится не более трех недель, и повторяется не более трех раз в год. Острый синусит является чрезвычайно распространенным явлением. Как правило, он вызывается острой респираторной вирусной инфекцией (ОРВИ).
Воспаление и отек слизистой оболочки придаточных пазух носа может быть вызвано:
- Вирусными инфекциями, такими как простуда.
- Аллергией.
- Загрязнением воздуха и сигаретным дымом.
- Стоматологическими инфекциями.
- Сужением или закупоркой отверстий, между пазухой и полостью носа, например носовыми полипами.
Симптомы синуситов
Типичные симптомы острого синусита включают: заложенность носа, густые зеленые выделения из носа, лихорадку, головную боль, общее недомогание и боли в области лица. Некоторые симптомы зависят от того, какой именно синус воспаляется. Например:
- Фронтит (воспаление лобной пазухи) может вызывать боль в области лба, усиливающуюся при наклоне вперед или лежании на спине.
- Этмоидит (воспаление решетчатой пазухи, расположенной за переносицей) может вызывать боль между глазами, отек век, потерю обоняния и боль при нажатии на спинку носа.
- Сфеноидит (воспаление клиновидной пазухи, расположенной за глазами) может вызвать боль в ухе, боль в шее или головную боль в верхней части головы или глубоко позади лба.
- Гайморит (воспаление пазухи, расположенной под щекой) может вызывать боль в области щек, под глазами, или в верхних зубах и верхней челюсти.
Диагностика синуситов
Синусит довольно трудно выявлять на ранних стадиях, поскольку подобные симптомы может иметь и обычная простуда. И синусит и простуда могут вызывать заложенность носа и общее недомогание. Тем не менее, простуда обычно имеет тенденцию к значительному улучшению в течение пяти-семи дней, в то время как синусит без лечения может длиться более трех недель. Кроме того, инфекция синусов обычно вызывает зеленые выделения из носа, лихорадку и боль в области лица.
Ваш врач обычно сможет установить диагноз острого синусита, основываясь на ваших симптомах, анамнезе и обычном физикальном осмотре. Врач спросит о тревожащих вас симптомах и их продолжительности, осмотрит уши, нос и горло, нажмет на определенные точки на вашем лице, чтобы проверить болезненность в проекции синусов.
Если ваш врач не уверен в своем диагнозе, он может использовать дополнительные методы исследования. Например, врач может вставить в нос назофарингоскоп (прибор в виде тонкой трубки с видеокамерой на конце), и осмотреть нос изнутри.
Рентгенография придаточных пазух носа и компьютерная томография (КТ) также могут быть полезны в постановке диагноза синусита.
Общий анализ крови может понадобиться врачу для изучения состояния периферической крови и оценки выраженности воспаления.
Ожидаемая продолжительность болезни
Длительность болезни зависит от множества факторов. Синусит, длящийся менее трех недель, обычно называют острым, более трех недель — хроническим.
Профилактика синуситов
Некоторые профилактические меры позволяют снизить риск развития синуситов. Одним из самых важным факторов риска — является курение, поэтому отказ от курения будет очень полезен. Дым может раздражать носовые проходы и увеличивать вероятность присоединения инфекции.
Что приводит к воспалению
Лицевой отдел черепа состоит из пористых костей и имеет несколько пазух, сообщающихся с полостью носа. Это позволяет не допускать в организм мелкие механические частицы, вдыхаемые вместе с воздухом, а также большинство возбудителей разных заболеваний. Но в случае снижения иммунитета защитная функция пазух падает, и микробы беспрепятственно проникают в организм.
Поскольку носовые и лобные пазухи имеют прямую связь с носоглоткой, то в случае ее воспаления, микроорганизмы, вызвавшие его, без труда попадают внутрь пазух. Их проникновение приводит к развитию синусита, гайморита либо фронтита.
Выделяют 2 основные причины фронтита – это поражение вирусами или бактериями.
В первом случае наиболее типичны:
- аденовирусы;
- коронавирусы;
- риновирусы.
При бактериальном воспалении спровоцировать его способны стрептококки, полипы или аллергия. Также возможно развитие воспаления вследствие травм носа или области пазух, искривления перегородки либо же попадания инородного тела при вдохе.
О болезни
Боль в – явный признак развития верхнечелюстного синусита (гайморита). Из-за особенностей строения придаточных пазух образующийся в результате заболевания вязкий секрет не эвакуируется из носоглотки, а застаивается внутри воздухоносных полостей. Причиной возникновения патологических процессов в слизистой ЛОР-органов может стать:
- микробная, вирусная или грибковая инфекция;
- аллергический насморк или поллиноз;
- искривление носовой перегородки;
- доброкачественные опухоли в носоглотке (полипы);
- отек соустья гайморовой пазухи.
Довольно часто гайморит без ринита (насморка) развивается на фоне других респираторных заболеваний: ОРВИ, скарлатины, гриппа, вазомоторного насморка и т.д. При несвоевременном лечении болезней в воспалительные процессы вовлекаются , в частности верхнечелюстные. Заболевают гайморитом преимущественно по причине снижения местного иммунитета. Если организм не справляется с натиском болезнетворных микроорганизмов, это неизбежно приводит к распространению инфекции и, как следствие, развитию синусита.
Важно! Поздняя диагностика верхнечелюстного синусита чревата прорывом гнойника и инфицированием мозговых оболочек, что приводит к менингиту или риногенному сепсису
Заключение
Боль в придаточных пазухах – признак воспаления слизистой оболочки в верхних дыхательных путях. Если дискомфорт ощущается в гайморовых полостях, как правило, это свидетельствует о развитии верхнечелюстного синусита (гайморита). Спровоцировать респираторное заболевание могут аллергены, инфекции или травмы. Вторичный гайморит часто возникает в качестве осложнения гриппа, ринореи, аллергического ринита и т.д. Лечение ЛОР-заболеваний сопровождается приемом лекарств противовоспалительного, противоотечного и регенерирующего действия. Грибковое воспаление лечат антимикотиками, бактериальное – антибиотиками, а вирусное – противовирусными средствами. При тяжелом течении гайморита делают прокол верхнечелюстной пазухи, после чего из пораженной полости извлекают гной. Это позволяет предупредить прорыв гнойника и, как следствие, развитие менингита.
Боль в пазухах носа обычно выступает следствием воспаления. Придаточные пазухи (синусы) являются частью верхних дыхательных путей человеческого организма. Всего их четыре вида. Из них три – парные. К ним относятся гайморовы, лобные и решётчатые синусы. И одна – непарная. Она носит название клиновидной. Все они располагаются в костной ткани лицевого скелета.
Проходя постепенное развитие в подростковом возрасте, они принимают непосредственное участие в формировании строения лица и голосового аппарата. Другая их функция – это нагрев и увлажнение вдыхаемой нами воздушной смеси. Поэтому бесперебойное функционирование синусов является важным условием для обеспечения нормальной жизнедеятельности всего нашего организма. А это значит, что боль должна, как минимум, насторожить, а как максимум – стать достаточным основанием для того, чтобы попытаться выяснить причины ее появления.