Боль в пояснице: причины, виды и способы лечения
Содержание:
Боли в области паха: характеристика и причины
Болевой синдром в паху не только доставляет неудобства, но и служит сигналом о том, что нам надо прислушаться к своему организму и обратиться к врачу. И у мужчин, и у женщин боль в паховой области при движении может быть следствием самых разных проблем со здоровьем. Рассмотрим данный синдром подробнее.
Характеристика боли
Характер боли в паху бывает совершенно разным. Во-первых, в зависимости от причин, вызвавших её, она может локализироваться:
- справа или слева;
- в нижней части живота или непосредственно в паховой области;
- в половых органах или в других местах.
По интенсивности боль в паху также различна. Она может быть практически незаметной, слабо выраженной и не влиять на повседневную деятельность. Такие незначительные болевые ощущения зачастую появляются на начальных стадиях заболевания. Или же боли настолько интенсивны, что даже поход в соседнюю комнату становится настоящим испытанием.
Классифицируются такие боли на тянущие, тупые, острые, колющие, режущие и т. д. Их длительность во многом зависит от причины и длительности протекания заболевания, вызвавшего данный синдром. Редкие боли из-за чрезмерной нагрузки на мышцы, позвоночник и т. д., как и те, что возникают в результате естественных процессов в организме (менструация, беременность, переедание), могут быть вариантом нормы. А вот регулярные и интенсивные неприятные ощущения в области паха должны настораживать любого здравомыслящего человека.
Боли в паху могут быть обусловлены иррадиацией из других областей. То есть болит печень, поджелудочная, потянули мышцу пресса или спины, а болевой синдром откликается в паховой области. И, наоборот, боли внизу живота могут отдавать в ногу, зону ануса, позвоночник и т. д.
Болевой синдром может беспокоить вследствие определённых внешних факторов. То есть возникать, например, только при движении, во время секса, во время мочеиспускания или дефекации. О том, когда появляется боль, необходимо сказать на приёме у врача.
Боли в паху обычно легко купировать обезболивающими средствами, а если неприятные ощущения вызваны воспалением, то к ним добавляют нестероидные противовоспалительные препараты. Однако нужно помнить, что они лишь убирают симптомы, а заболевание остаётся
Поэтому так важно вовремя обратиться к специалисту и найти причину неприятных ощущений, которая, кстати, может быть совершенно разной в зависимости от пола и возраста
И у мужчин, и у женщин боли в паховой области могут быть вызваны:
- ЗППП и ИППП;
- паховой грыжей;
- проблемами с кишечником;
- заболеваниями почек;
- варикозными узлами;
- косартрозом тазобедренных суставов;
- переломом тазовых костей и шейки бедра;
- доброкачественными и злокачественными опухолями, расположенными в данной области;
- проблемами с позвоночником.
Рассмотрим, какие именно заболевания вызывают боли в паховой области конкретно у представителей сильного и слабого пола.
Причины боли в паху у мужчин
Мужчины часто тянут до последнего и не обращаются к врачу до тех пор, пока не взвоют от сильных болевых ощущений. Не стоит надеяться на чудо и ждать, что всё пройдёт само по себе. Ведь боли в паху у сильной половины человечества могут быть следствием:
- простатита;
- везикулита;
- орхита;
- эпидидимита;
- кисты семенного канатика;
- перекрута яичка;
- варикоцеле.
Причины боли в паху у женщин
У женщин часто возникают боли в паху, что обусловлено физиологией. Причинами таких неприятных ощущений служат:
- заболевания придатков (в том числе киста яичника);
- внематочная беременность;
- нормальная беременность;
- менструальные боли.
Клинические проявления заболевания
Клиническая картина проявляется комплексом симптомов, к которым относятся:
- тянущая, ноющая боль внизу поясничного отдела позвоночника, проходящая через ягодицу с иррадиацией в правую или левую сторону через бедро, может достигать колена;
- сосудистые и нейродистрофические проявления;
- ограничение двигательной активности;
- потеря чувствительности и парестезия мышц;
- в случае смещения межпозвонкового диска наблюдается резкая боль при движении, появление отечности;
- боли, отдающие в ягодицу, указывают на смещение позвонков пояснично-крестцового отдела;
- нарушение сердечного ритма, гипертензия или низкое давление;
- онемение нижних конечностей, ягодиц и внутренней поверхности бедра ниже колена.
Больная нога холодная на ощупь, имеет дистрофические изменения кожных покровов. Болевые явления усиливаются в ночное время и приобретают острый характер – тянет левую или правую ногу (в зависимости от стороны поражения), возникают судороги и непроизвольные подергивания конечностей. При запущенном воспалительном процессе любое движение вызывает мучительную боль и снижает качество жизни на длительный период.
Боли в пояснице отдающие в бок
Болевой синдром в пояснично-крестцовой зоне позвоночника, отдающий в бок или распространяющийся внизу живота свидетельствует о соматических заболеваниях и нарушениях работы внутренних органов. Боль, отдающая в бок (левый или правый) требует пристального внимания узкого специалиста и немедленного лечения. Если болит низ живота, то синдром может указывать на воспалительные процессы мочеполовой системы, поджелудочной железы, селезенки или ЖКТ. Болевой синдром справа связывают с заболеваниями кишечника, печени, почек и органов дыхания.
Часто боли в пояснице отдают в бок
Диагностические мероприятия
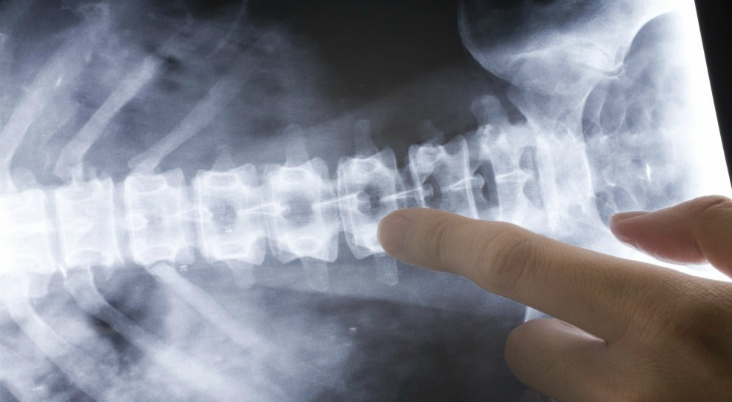
Если боль в пояснице отдает в ногу, колено или бок, низ живота напряжен, то назначается полное обследование. Наиболее распространенными диагностическими мероприятиями являются:
- рентген тазобедренных суставов;
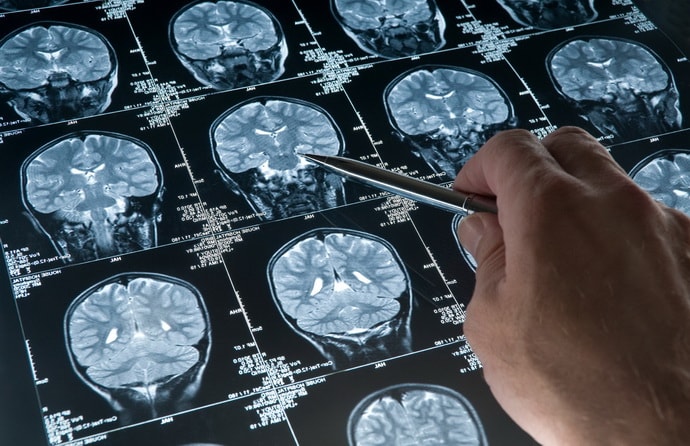
- КТ или МРТ пояснично-крестцовой зоны позвоночника;
- анализ крови и мочи;
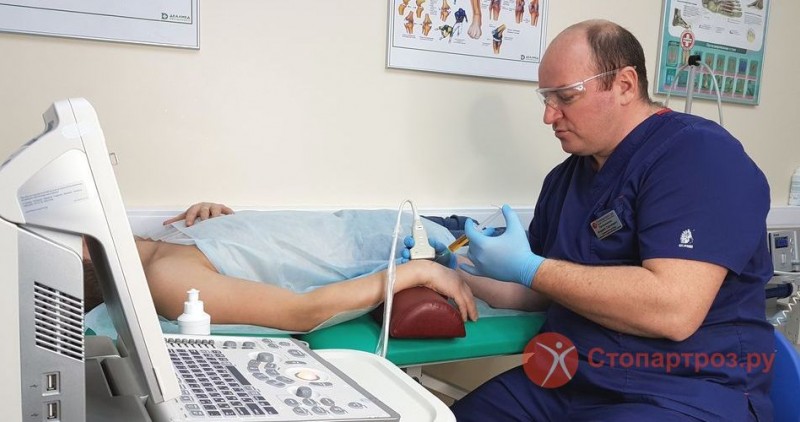
- УЗИ сосудов, проходящих через бедро;
- при необходимости осмотр гинеколога или уролога.
Может понадобиться консультация гастроэнтеролога, если бок (правый или левый) болит, ощущается тяжесть. Подобные симптомы указывают на проблемы с ЖКТ, наличие камней в желчном пузыре и протоках. Если тянущие боли в спине сочетаются с отеками конечностей, головокружением и изменением цвета мочи, то понадобится консультация нефролога.
Важно! В случае острых болей и нарушения двигательных функций должна быть оказана квалифицированная медицинская помощь. Самолечение и обращение к народным целителям приводит к непредсказуемым последствиям, вплоть до парализации нижней части тела
Лечение болевого синдрома в спине
В период обострения, лечение болей отдающих в бедро, ягодицу и нижнюю часть ноги, направлено на купирование болевого синдрома. В острый период рекомендуется ограничить физическую активность и соблюдать постельный режим, также назначаются анальгетики, нестероидные противовоспалительные препараты, инъекции нейротропных витаминов группы В. Лекарственные средства уменьшают болевые ощущения, улучшают кровоток, снимают отечность и поддерживают функции нервных окончаний.
Лечение иглоукалыванием – хороший способ избавиться от неприятных ощущений
Для стойкой ремиссии и реабилитации больного подбирается комплекс восстановительных процедур:
- акупунктурный массаж;
- дарсонвализация;
- курортное лечение;
- мануальная терапия;
- иглоукалывание;
- физиотерапия и общий массаж.
Лечение проводится курсом, состоящем из 10–12 процедур. При необходимости комплекс повторяется через 2–3 недели.
Важно! На ранних стадиях возникновения болевого синдрома, основные причины патологии выявляются в первый день обследования. Лечение, как основной проблемы, так и сопутствующих патологий для современной медицины не представляет сложностей, поэтому не стоит затягивать визит к специалисту!. Профилактика
Профилактика
В стадии ремиссии рекомендуется выполнение специального комплекса упражнений, в том числе на укрепление мышц, расположенных на бедре и его внутренней стороне. Показаны ходьба, плавание на спине, ношение корсета. Запрещено поднятие тяжестей более 3 кг, работа в согнутом положении с опорой на бедро, упражнения на скручивания.
https://youtube.com/watch?v=MwZaJKKJCFQ
Характер боли
Характер боли может говорить как о конкретном заболевании, так и о стадии его развития.
Острая
Острая боль обычно возникает при поражении нервных тканей. Чаще всего она встречается в пояснице, в крестцовой зоне позвоночника. При этом боль в ноге тоже носит острый характер, но не такой продолжительный.
Для снятия острой боли можно использовать тепло и обезболивающие препараты, но потом следует незамедлительно обратиться к врачу.
Корешковая
Корешковая боль носит тупой ноющий характер. Обычно происходит также в пояснично-крестцовом отделе. Она может говорить о начальной стадии воспаления нервных окончаний.
Сильная
Сильная боль, которая не является острой, является очень тревожным симптомом. Это говорит о запущенной патологии, вплоть до онкологических процессов. Если накануне у человека не было падений на спину, это может быть следствием как-то осложнения. В данном случае рекомендуется вызывать скорую помощь.
Тянущая
 Тянущая боль чаще всего возникает при остеохондрозе и протрузии.
Тянущая боль чаще всего возникает при остеохондрозе и протрузии.
При этом нервы и сосуды не прижимаются полностью, поэтому боль не носит острый характер.
Она может возникать в конце рабочего дня или когда человек долго находится на ногах.
Часто симптом уходит, если полежать и расслабиться.
В любом случае, тянущая периодическая боль – тоже серьёзный симптом, который говорит о начальной стадии многих заболеваний.
В данном случае своевременное лечение будет эффективным.
Советы для профилактики
Чтобы предупредить возникновение болей в пояснице, советуют:
- не допускать переохлаждений;
- равномерно распределять нагрузку, не перенапрягать мышцы спины;
- давать организму полноценный отдых;
- регулярно укреплять опорно-двигательный аппарат гимнастикой, занятиями спортом;
- вести здоровый образ жизни, сбалансировать рацион питания;
- заботиться о внутреннем состоянии, предупреждать стрессы и нервные срывы.
Если появившаяся внезапно боль в спине отдает в ноги слева или справа, то это первый признак того, что нужно обратиться к врачу. Неприятные ощущения в пояснице не являются самостоятельной патологией. Они появляются как следствие иной, скрытой болезни, которая развивается в латентной форме, и могут беспокоить человека несколько лет или десятилетий.
С целью узнать, почему это происходит, а также чтобы исключить вероятность развития осложнений, следует своевременно проходить медицинские обследования уже при первых тревожных симптомах, выявлять и пролечивать установленные заболевания, следовать рекомендациям врачей и не заниматься самолечением. В случае затягивания недуг приводит к серьезным последствиям (тяжелым стадиям заболеваний, острой болезненности, невозможности лечения терапевтическими способами, развитию неизлечимых онкологических болезней).
https://youtube.com/watch?v=PWPjOQE82tQ
Источник статьи: http://noginashi.ru/o-nogax/prichiny-bolej-v-nizhnej-chasti-spiny-otdayushhix-v-nogi.html
Причины и симптомы болевого синдрома
Корень проблемы может находиться в различных патологиях крестцового и поясничного отделов позвоночника. В зависимости от места иррадиирования различают несколько первопричин появления неприятных ощущений:
- Прострел. Данный синдром сложно спутать с чем-то другим благодаря характерной особенности – он полностью обездвиживает человека. Если малейшее движение вызывает жгучую, пульсирующую боль и отдает в ноги, то в большинстве случаев пациент имеет дело с прострелом. Данное состояние возникает на фоне протекания патологических изменений в позвоночнике, а также из-за беременности, травм и других факторов.
- Защемление седалищного нерва. Данное заболевание сопровождается резкой односторонней болью в нижних конечностях, а именно пальцах ног, пятках, голенях и задней поверхности бедра. Механизм распространения боли обусловлен расположением седалищного нерва – крупнейшего нерва в организме человека, имеющего большую протяженность. Он берет свое начало в поясничном отделе и опускается до стоп. Такое защемление обычно вызывается спинной грыжей или любым воспалительным процессом в нижнем отделе позвоночника.
- Корешковый синдром в сочетании с дегенеративными процессами в поясничном отделе. Корешки в местах их отхождения от спинного мозга подвергаются давлению окружающих тканей. Это может быть обусловлено спазмом мышц, в результате которого нервные окончания защемляются, и возникает корешковый синдром. Он может свидетельствовать о различных заболеваниях опорно-двигательного аппарата и выражается в виде болезненности вдоль поражения нерва и потерей чувствительности. Поясничная боль сопровождается онемением и покалыванием конечности и отдает в колено или бедро.
- Люмбалгия. Данный синдром может быть как острым, так и эпизодическим и, по сути, является отражением патологических процессов, происходящих в позвоночнике и прилегающих к нему тканях. Люмбалгия очень часто свидетельствует о развитии протрузий, сколиоза, кифосколиоза, остеохондроза и прочих проблем. Признаки: умеренная болезненность, которая усиливается с нагрузкой, носит продолжительный характер. При люмбалгии часто повышен тонус мышц спины, что провоцирует ограниченность движений и отечность с утратой чувствительности ног.
- Ишиалгия. Неприятные ощущения могут возникнуть на фоне поднятия тяжестей или при резком повороте и отдают в бедра, на голень и стопу. Это распространенный симптом, который появляется вследствие сжатия или раздражения седалищного нерва. Данное состояние обуславливается разными причинами, в числе которых влияние межпозвоночной грыжи, стеноз межпозвоночного канала, остеоартрит, синдром грушевидной мышцы, смещение структур позвоночника – спондилолистез и проч.
- Люмбоишиалгия. Симптомом этой патологии является боль, сопровождающаяся ощущениями жара или холода в зоне поясницы и ноги. Основными причинами возникновения люмбоишиалгии являются грыжи и протрузии межпозвоночных дисков, остеоартрозы, ожирение, патологические изменения позвоночника, связанные с пожилым возрастом, беременность, травмы и инфекционные болезни. Признаком проблемы является резкая боль, заставляющая человека слегка сгибать спину и «тянуть» ногу.
- Люмбализация. Этот порок является врожденным и сопровождается формированием «лишнего» поясничного позвонка, который не срастается в единую кость с остальным крестцом. Этиологию люмбализации установить так и не удалось. Известно, что изменение числа позвонков может вызывать дискомфорт в пояснице во время продолжительного сидения, стояния, физических нагрузках и надавливании на место дислокации дефекта.
Причины заболевания и возможные сложности в диагностировании
Диагностирование заболеваний позвоночника, вызывающих боли в спине, отдающие в ногу, требует особой тщательности и проведения нескольких диагностических процедур. Бывает и так, что врач, выслушав жалобы больного на боли в пояснице ноге ставит диагноз «люмбоишиалгия» или просто «защемление седалищного нерва». Сам по себе такой диагноз не говорит об истинных причинах защемления, и неадекватное лечение может не только не принести положительного эффекта, но и вызвать ухудшение состояния, вплоть до наступления инвалидности. Для достижения стойкого улучшения состояния, нужно выяснить, чем вызвано ущемление седалищного нерва. Причины могут быть следующими:
- Межпозвоночная грыжа поясничного отдела
- Травмы позвоночника
- Дегенеративно-дистрофические изменения в позвоночнике (спондилез)
- Воспалительные заболевания позвоночника (спондилит)
- Туберкулез
- Другие причины
От того, насколько точно и какая будет установлена причина болей, могут значительно различаться методы лечения, и можно будет надеяться на то, что лечение даст желаемый результат. Наиболее предпочтительным способом диагностики заболеваний позвоночника на сегодняшний день является магнитно-резонансная томография (МРТ). Не теряют своей популярности рентген и компьютерная томография. Только после проведения этих диагностических процедур можно точно поставить диагноз.
Боль в спине, пояснице, иррадиирующая в ногу — одна из самых частых жалоб населения, особенно старше 35 лет. Это заставляет задуматься о том, что современный городской житель уже с детства, молодости ведет весьма не гармоничный с природой образ жизни, производя неравномерные нагрузки на позвоночник в течении всего дня — при длительном положение сидя, стоя, состояние мышц спины всегда находится в напряжении, а расслабления не происходит.
Более того, после долгого нахождения в сидячем положении, человек может совершать резкие чрезмерные физические нагрузки в тренажерном зале, бассейне и пр. Причин возникновения боли в пояснице, отдающей в ногу очень много, и чтобы разобраться в этиологии ее появления, порой приходится обращаться сразу к нескольким специалистам — неврологу, ортопеду, остеопату, гинекологу, урологу, гастроэнтерологу.
К кому обратиться и как лечить
Если возникают болезненные чувства при мочеиспускании, нужно показаться урологу и терапевту. Лечение может быть медикаментозным и оперативным.
При остеохондрозе назначит правильное лечение и окажет помощь невролог, который направит к физиотерапевту, терапевту, врачу, что специализируется на лечебной физкультуре. В сложных ситуациях пациента ведет нейрохирург. Если обнаружена грыжа, то поможет хирург.
Лечение возможно только при установлении причин, вызывающих неприятные чувства, комплексной диагностике, использовании правильно подобранных лекарственных средств. Медицинские препараты комбинируются с лечебной физкультурой, специальными упражнениями, можно носить корсет, нужно избегать резких движений, нагрузок до полного восстановления.
Хорошо помогают грязевые ванны, иглоукалывание, электрофорез.
Локализация отдающих болей в пояснице
Отдающая боль – это боль, которая возникает в одном месте тела, но чувствуется и в другом. Так, отдающая боль в пояснице может чувствоваться и в ногах, ягодицах или брюшной полости.
Место, в котором отражается боль, может нести ценную информацию для врача и указывать на причину заболевания в целом. Однако только жалобы пациента не отражают полную клиническую картину заболевания.
Исходя из врачебной практики, зачастую человек не понимает, где именно боль первична, а где болит только вследствие миграции. В соответствии с этим боль в пояснице может быть спровоцирована другой, более серьезной проблемой.
Специалисту необходимо установить конкретную локализацию боли, чтобы поставить точный диагноз. Если пациент жалуется на то, что у него болит поясница и отдает в правую сторону, врач рассматривает следующую локализацию:
- Боль в пояснице, отдающая вправо. Основным источником боли в этом случае являются патогенные процессы, поражающие непосредственно поясничный отдел. Таким образом, к причинам отдающей боли могут относиться заболевания позвонков или межпозвонковых дисков, поражение корешков спинномозговых нервов или воспалительный процесс в суставах.
- Боль справа отдает в поясницу. Если установлено, что источник боли находится вне поясничного отдела, специалистом проводится диагностика близлежащих внутренних органов. Имеют место воспаление желчного пузыря, мочекаменная болезнь, пиелонефрит, колит и т.д.
Выявление точной локализации боли дает врачу возможность подобрать наиболее эффективную стратегию лечения.
Профилактика болей в пояснице, отдающих в левую ногу
Сильные болевые ощущения вмешиваются в повседневную жизнь: препятствуют совершению ежедневной двигательной активности, ограничивают возможности профессиональной деятельности, вызывают ухудшение настроения и стрессы.
Чтобы избежать негативных последствий, следует придерживаться простых профилактических мер:
- Ввести в ежедневный распорядок дня утреннюю зарядку, упражнения на растяжку, функциональный тренинг.
- Заняться рационом питания: есть 3-5 раз в день через равные промежутки времени, потреблять достаточное количество белков, жиров и углеводов, растительной клетчатки, витаминов. Исключить из рациона алкоголь, копчености и консервированные продукты.
- Не допускать обезвоживания: потреблять 1,5-2 литра жидкости в сутки.
- Проходить курсы классического, баночного или разогревающего массажа.
- Следить за осанкой и положением тела как в рабочее время, так и во время отдыха.
Здоровье человека состоит из множества мелочей. Если ежедневно соблюдать простые рекомендации, можно никогда не столкнуться с болью в пояснице.
Методы лечения
Лечить причину патологии нужно комплексно, воздействуя на нее с помощью лекарств, физиотерапии, нетрадиционных способов лечения. Применение лишь одного из них для избавления от недуга неэффективно.
Медикаменты
Из лекарственных средств больному прописываются:
- Обезболивающие противовоспалительные медикаменты («Диклофенак», «Ортофен», «Ибупрофен», «Вольтарен», «Кеторол»). Сильные боли купируют «Наиз», «Седалгин», «Парацетамол». Выпускаются они в виде таблеток для перорального приема или кремов, мазей и гелей для наружного нанесения.
- Препараты, снимающие отек тканей (диуретики «Лазикс», «Фуросемид»).
- Лекарства, препятствующие возникновению спазмов («Трентал», «Дротаверин», «Мидокалм»).
- Хондропротекторы, восстанавливающие хрящевую ткань («Артра», «Дона», Структум»).
- Гормоны, направленные на восстановление нормальной работоспособности почек.
- Витамины из группы В. Вводятся инъекционно. Назначаются в случае, если боль длительное время не проходит.
Физиотерапевтические процедуры
Для того чтобы полноценно пролечить выявленное заболевание, больному показаны:
- диадинамотерапия – воздействие на больное место электрическим током;
- магнитотерапия (основана на положительном влиянии магнитного поля);
- электрофорез;
- грязелечение.
Народные методы лечения
Если боль в спине отдает в ногу (в любую сторону), то хорошо справиться с недугом помогают и нетрадиционные способы терапии. Они эффективно устраняют боль, но не влияют на источник ее появления.
Народные доктора советуют делать при больной спине:
- Согревающие компрессы: на 100 г водки добавляют 4 куриных яйца, перемешивают. Проводят процедуру трижды в неделю.
- Растирания: в 300 мл водки добавляют черный перец, настаивают 14 дней без доступа дневного света.
- Примочки: в подготовленный заранее отвар из дубовой коры добавляют две ст. ложки горчичного порошка, одну ч.л. миндального масла, все смешивают. Обрабатывают пораженное место ежедневно.
В борьбе с недугом также активно применяются:
- мазь из конского каштана;
- настойка на основе золотого уса.
ЛФК и массаж
Гимнастика для больного включает в себя комплекс специальных упражнений:
- растяжение грудных мышц;
- сведение лопаток вместе;
- выполнение скользящих движений рук по стене;
- наклоны корпуса вперед в положении сидя с вытянутыми ногами.
Лечебная физкультура показана пациенту на протяжении всей дальнейшей жизни с целью предупреждения повторного возникновения болей в пояснице. Все проводимые действия должны быть осторожными, не допускающими травмирования спины.
Мануальная терапия
Данный способ исцеления предполагает оказание давления на определенные отделы позвоночника манипуляциями рук. Практикуется тогда, когда имеется напряжение мышц, вызванное чрезмерными физическими нагрузками. Хорошо снимает усталость, купирует болезненность.
Иглоукалывание
Снятие дискомфорта происходит путем воздействия на источник боли через отдельные точки на теле человека.
Чтобы лечение было эффективным, курс должен состоять из 10-12 процедур. Их проведение показано как в остром периоде болезни, так и в стадии ее ремиссии.
Чтобы лечебные сеансы возымели положительное воздействие, все манипуляции должен выполнять исключительно специалист. Непрофессиональные действия способны лишь усугубить ситуацию.
Причины возникновения
Сквозь отверстия позвоночных дисков справа и слева проходят корешки спинного мозга и сосуды, которые питают спинной мозг и структуры позвоночника.
При патологии дисков, позвонков или деформации межпозвонковых суставов происходит сдавливание корешков и сосудов.
Боль также проявляется по ходу нерва: от поясницы, в боку и ноге.
Еще одним механизмом проявления болей в поясничном отделе может быть чрезмерный тонус мышц, направленный на иммобилизацию пораженного участка позвоночника и ограничение движений в нем.
Функционирование скелета человека тесно связано с работой мышечной, нервной систем и внутренними органами. Патология одной из частей системы может сопровождаться появлением нарушений в другой.
Наиболее распространенными заболеваниями, вызывающими боли в пояснице с отдачей в ногу, являются:
- Протрузия межпозвоночных дисков. Вызывается утончением и выпячиванием фиброзного кольца позвоночного диска с последующим его ущемлением. Характерен острый болевой синдром. В случае отсутствия своевременного лечения данная патология способна привести к развитию межпозвоночной грыжи.
- Нейропатия – проявление поражения периферических нервов, комплекс симптомов, сигнализирующих об определенных патологических процессах в длинных нервных отростках. Чаще всего симптомы появляются постепенно. Среди признаков выделяют боли в пояснице, нарушения чувствительности и мышечную слабость.
- Сколиоз – искривление позвоночника вправо или влево, которое способно усугубится неправильным положением тела в пространстве или усиленными упражнениями с давлением на мышцы спины.
- Остеохондроз. Заболевание вызывается разрастанием хрящевой ткани позвонков, что приводит к ущемлению нервных корешков и волокон. Может спровоцировать не только болевой синдром, но и поражения внутренних органов. Возможно ощущение скованности в позвоночнике, онемение конечностей, часто пациенты жалуются на невозможность разогнуться.
- Позвоночная грыжа. Поясничный вид грыжи провоцирует боль в спине и отдается импульсом в левой или правой ноге, иногда в ягодице. Чаще всего заболевание возникает вследствие осложнения иных патологий опорно-двигательного аппарата (остеохондроза, сколиоза, лордоза или кифоза).
- Онкология. Монотонная боль в спине может свидетельствовать о наличии метостазы, локализирующейся в области поясницы. Другой серьезной причиной является распространение злокачественной опухоли на кости позвоночника. Боли в спине у мужчин старше 50 лет – возможный признак рака простаты, у женщин от 35 лет – рака яичников.
- Заболевания седалищного нерва (защемление или ущемление седалищного нерва, пояснично-крестцовый радикулит). При подобных болезнях боль локализируется в области поясницы, бедра, голени, усиливается при кашле и ходьбе. Может возникать и исчезать внезапно, приступообразно, однако при тяжелых воспалениях имеет хронический характер.
- Остеопороз – болезнь тканей кости, при которой происходит разрежение волокон и нарушения в строении тканей, приводящее к хрупкости костей. Основными причинами возникновения болезни являются чрезмерные физические нагрузки или их полное отсутствие, беременность, неправильное питание. Характерные симптомы – боль в пояснице и суставах, хромота, появление сутулости, ограничение движения.
- Клинические формы болей в пояснице (люмбоишиалгии).
Важно! Обратите внимание на боли, которые характеризуются спазмами, механическими искривлениями позвоночника из-за ограничений подвижности. Боль острая и постоянная, из-за чего у больного снижается уровень активности.
В зависимости от причинных факторов выделяют:
В зависимости от причинных факторов выделяют:
- мышечно-скелетную – формируется из-за проблем в отделах опорно-двигательного аппарата в зоне позвоночника;
- невропатическую – болевой синдром по причине сдавливания или пережатия нервных стволов;
- ангиопатическую – поражение поясничных вен и артерий, дефицит кислорода в тканях;
- смешанную – патология сразу нескольких структур в области нижних конечностей.
Вегето-сосудистая патология. Присутствует онемение левой ноги и чувство жжения в области поясницы и ягодицы.
Нейродистрофическая патология. Боль ноющего характера, может усиливается по ночам. Подобные патологии считаются запущенной формой течения болезни, в случае промедления могут привести к опухолям и воспалениям.
Основные причины боли в спине и ногах
Спинномозговые нервы образуют нервные стволы. Самым крупный из них — парный седалищный нерв, который уходит через ягодичную область в нижние конечности. При остеохондрозе, грыже или протрузии межпозвонкового диска, спондилезе и других болезнях возможно ущемление корешков спинного мозга, образующих седалищный нерв. В результате происходит отек, воспаление, нарушение кровообращения и недостаток кислорода в ущемленных спинномозговых нервах, из-за чего возникает резкая и сильная боль в спине и ногах по ходу седалищного нерва.
Корешковые синдромы
Описанные явления в медицине называют корешковым синдромом (радикулопатия) — это комплекс неврологических симптомов, возникающий при ущемлении или раздражении спинномозговых нервов. Боль в спине и конечностях часто встречается при межпозвонковой грыже, протрузиях, при других заболеваниях позвоночника.
При корешковом синдроме боли сопровождаются различными неврологическими симптомами. Помимо боли возможны нарушения чувствительности — пациенты жалуются на онемение, покалывание, жжение на коже. Снижена болевая чувствительность. Кожа холодная даже в самый жаркий день. При запущенном корешковом синдроме может наблюдаться атрофия и слабость мышц нижних конечностей. Но самым ярким симптомом остается боль по ходу нервов, интенсивность которой варьирует от легкой ноющей до невыносимой.
Рассмотрим варианты корешковых синдромов и причины их возникновения по отдельности.
Ишиас (ишиалгия)
Ишиасом называют хронические боли в нижних конечностях, чаще всего возникающие при протрузии/грыже 5 поясничного/1-2 крестцового позвонка. Характер боли в острый период описывается пациентами как жгучая, стреляющая, сверлящая, тянущая. Боль распространяется по ходу седалищного нерва, через ягодицу, наружную поверхность бедра и голени, до тыла стопы. Усиление болей провоцируется поворотами, наклонами туловища, поднятием тяжести, вынужденной необходимостью длительно находится в положении стоя, холодной погодой. При ишиалгии боли в самом позвоночнике могут отсутствовать.
Интенсивность болей зависит от расположения межпозвонковой грыжи, в меньшей степени от ее размеров. Характерный признак — боли возникают с одной стороны, реже — с двух сторон.
Прострел болей в пояснице (люмбаго, люмбалгия)
Люмбаго — острая внезапно появившаяся боль в нижней части спины. Чаще всего причиной люмбалгии становится остеохондроз или протрузия/грыжа межпозвонкового диска. В отличие от ишиаса боли локализуются в одной точке, в проекции пораженного сегмента позвоночника. Провоцирующим фактором служит поднятие тяжести, физические нагрузки, сквозняк, продувающий поясницу, особенно после тяжелой работы.
Характерный симптом — вынужденное положение, попытки разогнуть поясницу приводят к усилению боли. Причина в резком спазме мышц спины, возникающем в ответ на сильную боль. Длительность приступа болей при люмбалгиях может варьировать от нескольких минут до дней и даже недель. Покой и жесткая постель могут облегчать боль у некоторых пациентов.
Люмбализация и сакрализация
Люмбализация и сакрализация — аномалии развития позвонков в пояснично-крестцовом отделе позвоночника. При люмбализации первый и/или второй позвонок крестцового отдела в процессе развития принимает форму, характерную для поясничных позвонков, с сохранением подвижности (в норме позвонки крестцового отдела позвоночника к 18 годам полностью срастаются, образуя крестцовую кость или крестец). При сакрализации 5 и/или 4 поясничные позвонки в процессе развития принимают особенности позвонков крестцового отдела позвоночника и срастаются с ним в одно целое.
И та, и другая аномалия приводят к нарушению биомеханики позвоночника, неправильному распределению нагрузок. Нередко сакрализация и люмбализация сопровождаются другими аномалиями (расщепление дужек позвонков, уплощение тел позвонков). Все это приводит к развитию остеохондроза позвоночника, провоцирует образование грыж и протрузий, которые в свою очередь становятся причиной люмбаго и ишиаса.
Защемление седалищного нерва (люмбоишиалгия)
Ущемление спинномозговых нервов, образующих седалищный нерв, как было сказано выше, является следствием остеохондроза, грыж и протрузий межпозвонковых дисков. И чаще всего это состояние сопровождается как острой болью внизу спины (люмбаго), так и острыми, тянущими болями по ходу седалищного нерва в ногах (ишиалгия). Данное состояние называется люмбоишиалгия.