Шанкр
Содержание:
Описание
Сифилис – инфекционное заболевание, характеризующееся поражением кожи, слизистых оболочек, костей, внутренних органов и нервной системы.
Возбудителем сифилиса является Treponema pallidum – подвижный микроорганизм спиралевидной формы. Трепонемы способны сохранять свою подвижность при температуре 25 °С в течение 3 – 6 дней, быстро погибают при кипячении и высушивании. Они практически мгновенно теряют способность к движению и в последующем погибают при контакте с соединениями мышьяка, ртути и висмута. При неблагоприятных условиях окружающей среды бледные трепонемы способны образовывать цисты и L-формы, которые позволяют сохранить жизнеспособность в подобных условиях.
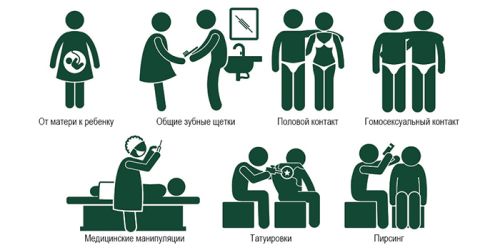
Наиболее распространен половой путь передачи инфекции. Значительно реже инфицирование происходит в результате тесного бытового контакта. Помимо этого, известен трансплацентарный путь передачи, при котором заражение плода осуществляется во время внутриутробного развития. Также возможно заражение через молоко кормящей женины, имеющей сифилис. Во время переливания крови у реципиента развивается трансфузионный сифилис, если кровь донора содержит возбудителей заболевания. Риск заражения сифилисом присутствует и у сотрудников медицинских учреждений при контакте с пациентами, проведении манипуляций, оперативных вмешательствах и так далее.
Выделят следующие формы сифилиса:
- Первичный, характеризующийся появлением твердого шанкра и увеличением регионарных лимфатических узлов. Подразделяется на следующие виды: первичный серонегативный сифилис, первичный серопозитивный сифилис и первичный скрытый период;
- Вторичный – для данной стадии сифилиса характерно гематогенное распространение возбудителей заболевания из первичного очага. На данной стадии появляются множественные высыпания на коже и слизистых оболочках (папулы, пустулы, розеолы). Подразделяется на следующие виды: вторичный свежий сифилис, вторичный рецидивирующий сифилис, вторичный скрытый сифилис;
- Третичный — следующая стадия заболевания, начинающаяся после стадии вторичного сифилиса. Характеризуется деструктивным поражением внутренних органов с дальнейшим появлением в них гумм. Подразделяется на следующие виды: активный третичный сифилис, скрытый третичный сифилис;
- Скрытый – характеризуется наличием положительных серологических реакций, однако клинические симптомы заболевания отсутствуют. Подразделяется на следующие виды: ранний скрытый сифилис, поздний скрытый сифилис, неуточненный скрытый сифилис;
- Врожденный – заражение сифилисом происходит в период внутриутробного развития плода. Подразделяется на следующие виды: ранний врожденный сифилис, поздний врожденный сифилис, скрытый врожденный сифилис;
- Другие формы сифилиса:
- нейросифилис (ранний и поздний) – характеризуется появлением симптомов со стороны нервной системы;
- сифилис висцеральный – характеризуется поражением внутренних органов;
- сифилис обезглавленный – заражение происходит при непосредственном попадании возбудителя заболевания в кровь человека;
- сифилис бытовой – заражение осуществляется бытовым путем;
- сифилис трансфузионный – заражение происходит в результате переливания крови;
- сифилис злокачественный – тяжелая формы сифилиса, для которой характерно массивное поражение внутренних органов и нервной системы;
- сифилис экспериментальный – возникает у экспериментальных животных, когда производится искусственное заражение.
При своевременном обращении за помощью к специалисту прогноз заболевания благоприятный. При появлении первых симптомов сифилиса следует немедленно обратиться в медицинское учреждение, поскольку отсутствие специализированного лечения в течение длительного времени может привести к развитию осложнений, которые труднее поддаются коррекции. Именно поэтому категорически запрещается заниматься самолечением в домашних условиях.
Лентикулярные папулы при сифилисе
Самый частый вариант.
Наблюдается у большинства пациентов в первые 3 года болезни.
Образующиеся папулы круглые.
Имеют диаметр до 5 мм.
Очертания четкие и ровные.
Форма круглая, а рельеф – в виде полусферы или срезанного конуса.
Цвет постепенно эволюционирует от розового до красного, а затем приобретает желтый оттенок.
На ногах может быть цианотическим или фиолетовым.
Вначале лентикулярный сифилид гладкий.
Но со временем может появиться шелушение.
Воротничок Биетта – симптом вторичного сифилиса, при котором по окружности шелушащейся папулы образуется ободок эпидермиса.
Он появляется, когда начинается шелушение папулы.
Но затем в её центре происходит отторжение чешуек.
Симптом Ядассона – резкая боль, если надавить на свежую папулу.
Но если её не трогать, болевых ощущений нет.
Для этой формы сифилида является характерным полиморфизм:
- ложный – разные элементы пребывают на разных этапах своего развития в отдельный период времени
- истинный – лентикулярные папулы сочетаются с другими элементами сыпи
Основная локализация: живот, спина, руки и ноги.
Расположение хаотичное, но симметричное.
Если папулы появились на левой ноге, то образуются и на правой.
Намного больше этих элементов формируется при свежем сифилисе.
Если же речь идёт о рецидиве, то их мало.
Но размеры обычно крупнее.
Корона Венеры – симптом, при котором лентикулярный папулезный сифилид формируется на лбу.
Сыпь возникает в том месте, где начинают расти волосы.
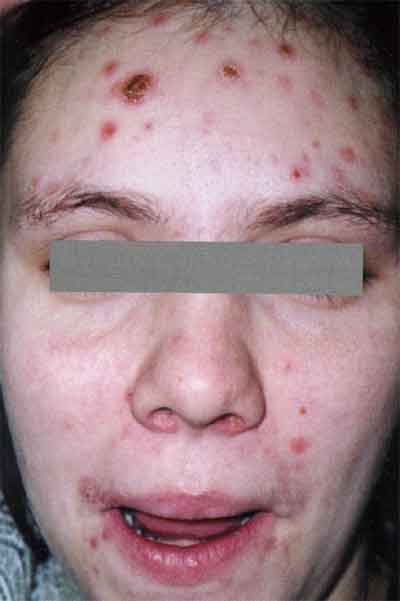
Аналогичные элементы у пациентов женского пола формируются на шее.
Особые разновидности лентикулярного сифилида:
1. Псориазиформный.
Имеет соответствующее название, потому что морфологические элементы кожи легко спутать с псориатической сыпью.
На поверхности образуются такие же серебристые чешуйки.
Но есть и отличия.
По периферии сифилида краснеет кожа.
Если же выполнить поскабливание элемента, то классической псориатической триады симптомов нет.
Другие особенности сыпи:
- не такое расположение, как у псориаза
- не формируются бляшки
- нет периферического роста
2. Себорейный.
Отличается образованием на поверхности папулезных элементов жирных чешуек.
Они могут иметь желтый окрас.
Появляются обычно у лиц, страдающих себореей.
Такой сифилид формируется на участках кожи, где располагается множество сальных желез.
3. Региональный.
Особенностью является возникновение папул только там, где раньше была первичная сифилома.
Появляются как первый элемент вторичного периода.
То есть, даже раньше, чем мелкопятнистая сыпь.
Отличия II свежего от рецидивного сифилиса.
При II свежем в
основном пятнистые высыпания,редко
папулы. Эти высыпания обильные,
распространенные, мелкие, яркие,
симметричные, распространены повсеместно
на коже туловища без тенденции к
группировке и слиянию. Слизистые
вовлекаются реже. У части больных остатки
тв шанкра и регионарный лимфаденит. По
лабораторным данным – много реагинов,
RW + в 100% случаев, с высоким титром АТ;
РИБТ + в 50-70% , реакция Лукашевича- Яриша-
Герксгеймера(реакция обострения на
пенициллины) резко +.
При рецидивном
сифилисе меньше высыпаний, крупные,
бледные, не симметричные, склонны к
группировке (образуют гирлянды,дуги)
локализуются в определенных местах:
промежность, паховые складки, слизистая
рта и половых органов. В основном сыпь
папулезная, реже розеолезная, нет
остатков тв шанкра. Лабораторно: РИФ +,
RW 90-95% больных +, с более низкими титрами
реагинов; РИБТ + у 70-80% больных с высокими
титрами иммобилизинов, реакция обострения
на пенициллины слабо выражена(субфебрилитет,
нет новых высыпаний)
Причины вторичного сифилиса
Попадая на слизистую, спирохеты вызывают воспалительный процесс и появление твердого шанкра. Если никаких мер не принять, то шанкр заживет самостоятельно, а возбудитель начнет распространяться по организму.
Причина вторичного сифилиса — попадание спирохет в кровоток и лимфоток. Патогены разносятся по всему организму, поражают внутренние органы. Под воздействием иммунитета бледные трепонемы образуют цисты, защитные оболочки и некоторое время не делятся. Это приводит к развитию латентной формы сифилиса.
Если происходит ослабление иммунитета, спирохеты снова начинают делиться и поражать окружающие клетки, что приводит к обострению заболевания.
Побочные эффекты и причины резистентности от лечения сифилиса
На проводимую антибиотикотерапию возможны негативные реакции.
Мы говорим, в первую очередь, о реакцию обострения.
Ее впервые описал Яриш и Гексгеймер.
При раннем сифилисе она характерна для тридцати процентов больных.
Первое введение антибиотика и спустя период времени от двух до шести часов возникают симптомы.
Это чувство холода, чувство роста температуры тела до тридцати девяти градусов Цельсия, общее недомогание, боль в голове, подташнивание, мышечная и суставная боль, тахикардия, гипотензия, учащенное дыхание, лейкоцитоз.
Вторичный сифилис характеризуется розеолезными и папулезными высыпаниями, которые более многочисленны ярче, отечнее и склонны к слиянию.
Иногда появляются новые высыпания.
Такая реакция может привести к психозу, инсульту, судорожному синдрому или печеночной недостаточности.
Если такая реакция проходит самостоятельно и достаточно быстро, то никаких действий предпринимать не надо.
Такие состояния лихорадки и выраженной интоксикации опасны для больных с хроническими заболеваниями ССС и декомпенсированной тяжелой соматической патологией.
Для минимизации возможности развития такой реакции необходимо в первые три дня терапии пенициллином практиковать пероральный или внутримышечный приём преднизолона.
От шестидесяти до девяноста миллиграммов один раз в сутки с утра или три раза на протяжении суток.
Вначале по семьдесят пять, потом по пятьдесят, а потом по двадцать пять миллиграммов.
Также при внутримышечном введении пролонгированного пенициллина возможно появление синдрома Хайна.
Причём к симптомам может привести любая инъекция антибиотика.
Для этого синдрома характерно головокружение, шум в ушах, страх смерти, бледность кожных покровов, парестезии, нарушения зрительной функции, гипертензия и необязательные признаки.
Речь идет о непродолжительной утрате сознания, всевозможных видениях или судорогах непосредственно после инъекции.
Продолжительность такой симптоматики около двадцати минут.
Наблюдается легкая или тяжелая степень проявления синдрома.
Синдром похож на анафилактический шок.
Но при шоке наблюдается гипотензия, а при синдроме – гипертензия.
Для лечения синдрома необходимо создать такие условия и провести такие действия:
- наличие полного покоя и тишины, тело должно быть в горизонтальном положении;
- внутривенные или внутримышечные инъекции преднизолона по шестьдесят-девяносто миллиграммов или дексаметозона по четыре-восемь миллиграммов;
- внутримышечные инъекции супрастина или димедрола по одному миллилитру однопроцентного раствора;
- если наблюдается гипертензия, то показаны внутримышечные инъекции папаверина по два миллилитра двухпроцентного раствора или дибазола два миллилитра однопроцентного раствора.
Иногда необходима психиатрическая консультация и седативные и антипсихотические средства.
Зачастую внутриартериальное введение антибиотиков пролонгированного действия пенициллиновой группы приводит к синдрому Николау.
Для него характерна внезапная ишемия на месте укола.
Образуются болезненные неравномерные синюшные пятна, потом образуются пузыри и кожа некротизируются.
Иногда такое введение антибиотика грозит параличом конечности, куда этот препарат вводится, или даже поперечным параличом.
Отсрочено этот синдром грозит макрогематурией, кровавым стулом и лейкоцитозом.
Этот синдром характерен только для детей.
Если у детей почечная недостаточность, инъекции пенициллина грозят судорогами.
Большие дозы бензилпенициллина при сердечной недостаточности угрожают отёками.
Антибиотикотерапия пенициллинами грозит аллергическими реакциями.
Токсикодермией, крапивницей, отёком Квинке, головной болью, лихорадкой, суставной болью, эозинофилией.
Такое может возникнуть у пяти-десяти процентов больных, получающих инъекции пенициллиновых препаратов.
Опасность возникновения анафилактического шока дает смертельный исход в десяти процентах инъекционного применения антибиотиков пенициллиновой группы.
Для шока характерен страх смерти, чувство жара, потеря сознания, бледность кожных покровов, холодный липкий пот, лицо с заостренными чертами, дыхание неглубокое повышенной частоты, нитевидный пульс и гипотензия.
После проведенной терапии заболевания часто возникает серологическая резистентность.
Если проведено лечение раннего скрытого или вторичного рецидивного сифилиса на фоне тяжелых сопутствующих заболеваний или со значительным ухудшением иммунного ответа.
Причины болезни
Сифилис — это заболевание, которое имеет множество названий («многоликая обезьяна»). В разные эпохи его называли галльской, португальской или немецкой болезнью: ученые до сих пор не могут определиться, из какой части света в мир пришел люэс.
В 1905 году немецким ученым удалось идентифицировать возбудителя и причину сифилиса — бледную спирохету (Treponema pallidum). Свое название она получила из-за особенностей внешнего вида: микроорганизм напоминает тонкую спираль, которая активно двигается и слабо окрашивается красителями.
Больной люэсом особенно заразен в период вторичного сифилиса, который сопровождается кожными и внекожными проявлениями.
Передача заболевания происходит через контакт с биологическими жидкостями инфицированного человека: кровью, спермой или влагалищными выделениями, слюной и пр.
Ведущий путь заражения — половой, при незащищенном сексе.
Также встречаются случаи передачи сифилиса от больной матери ребенку (тогда речь идет о внутриутробном сифилисе).
Бытовое заражение люэсом через предметы обихода, нижнее белье, сиденье унитаза — это мифы.
Схемы лечения вторичного сифилиса
Профилактика возможной аллергии на пенициллины состоит в назначении за пол часа до инъекций антибиотиков антигистаминов в таблетированной форме.
Например, диазолина, супрастина, тавегила, димедрола, пипольфена, фенкарола или подобных.
Лечение амбулаторное и всегда индивидуальное.
Учитывается переносимость и эффективность действия каждого препарата.
Четырехразовыми инъекциями проводят курс антибиотикотерапии двукратно на протяжении недели.
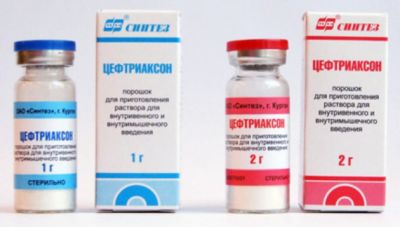
Инъекции проводят Бициллином-1, Бициллином-3 или Бициллином-5.
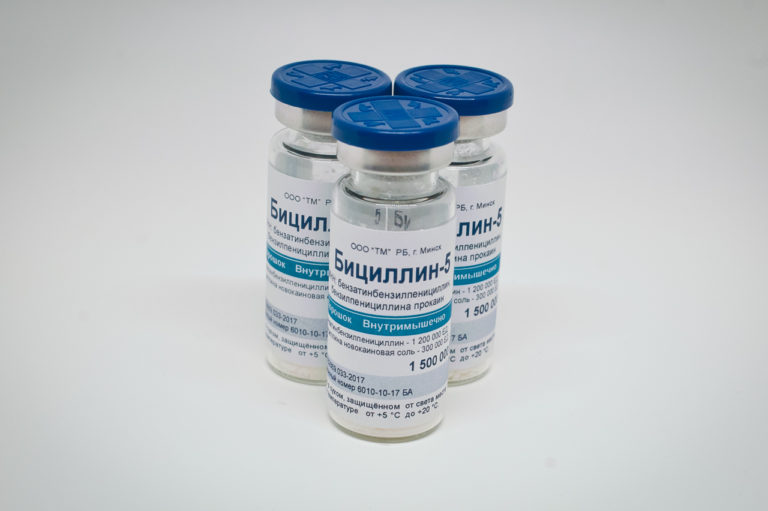 Дозировки разовые, по миллиону двести тысяч, миллиону восемьсот и полуторамиллионов единиц соответственно.
Дозировки разовые, по миллиону двести тысяч, миллиону восемьсот и полуторамиллионов единиц соответственно.
Лечатся также однократной инъекцией по два миллиона четыреста тысяч единиц импортного Бензатин-бензилпенициллином (экстенциллином, ретерпеном или подобными препаратами).
Превентивное лечение стационарное.
Натриевой или калиевой солью пенициллина (по четыреста тысяч единиц).
Инъекции восемь раз на протяжении суток (через каждые три часа) двухнедельным курсом.
Можно также лечиться и новокаиновой солью пенициллина.
На протяжении суток двукратные инъекции тоже две недели.
Существуют и подобные схемы лечения другими антибиотиками.
Наряду с антибиотикотерапией проводят и неспецифическую терапию.
Для вторичного сифилиса она показана при рецидивной его форме.
Она проводится экстрактами алоэ и плаценты, стекловидным телом, аспаркамом и другими подобными биостимуляторами, а также иммуномодуляторами – декарисом, метилурацилом, нуклеинатом натрия, пирроксаном.
Дозировки индивидуальны и определяются лечащим врачом.
Принципы лечения вторичного сифилиса
При своевременном начале комплекса лечебных мер терапия вторичного сифилиса оказывается эффективной более чем в 90% случаев. После установления диагноза больной получает несколько рекомендаций, касающихся коррекции образа жизни. Важны и противоэпидемиологические мероприятия:
- на время лечения все половые контакты должны быть прекращены;
- обследованию и лечению подлежат все половые партнёры пациента за последние 12 месяцев;
- если больной лечится на дому, принимаются меры по предотвращению заражения близких:
- использование отдельной мочалки, мыла, полотенца и других средств ухода за собой;
- питание из отдельной посуды;
- проживание в отдельной, регулярно убираемой и проветриваемой комнате.
Поскольку даже при выполнении указанных выше мероприятий риск инфицирования сохраняется, обычно лечение больных с активными кожными высыпаниями проводится в стационарных условиях.
Основным методом терапии является прием антибиотиков. Препараты выбора – пенициллины. Как правило, они назначаются в инъекционной форме, что способствует их лучшему проникновению в периферические ткани:
- водорастворимые пенициллины вводятся внутримышечно каждые 3-4 часа (до 8 раз в сутки);
- соли бензилпенициллина – 2 раза в сутки;
- Бициллин и другие препараты пролонгированного действия (применяются для амбулаторной терапии) –1 раз в 2-3 дня.
Курс лечения устанавливается врачом индивидуально в зависимости от клинических особенностей болезни и результатов обследования.
В случае, если у больного определена аллергия на антибиотики пенициллинового ряда, применяются лекарственные средства резерва – Доксициклин, Тетрациклин или макролиды (Азитромицин, Кларитромицин, Эритромицин).
Местное лечение при сифилитической розеоле заключается в смазывании элементов сыпи растворами антисептиков (Хлоргексидином, Фурацилином), а также в обработке их гепариновой мазью для быстрого рассасывания.
Вопрос об излеченности вторичного сифилиса индивидуален для каждого пациента: универсальных критериев нет. Он решается с учётом следующих данных:
- клинического диагноза перед началом терапии;
- особенностей течения патологии;
- общего состояния здоровья пациента;
- качества проводимого лечения;
- результатов диспансерного наблюдения.
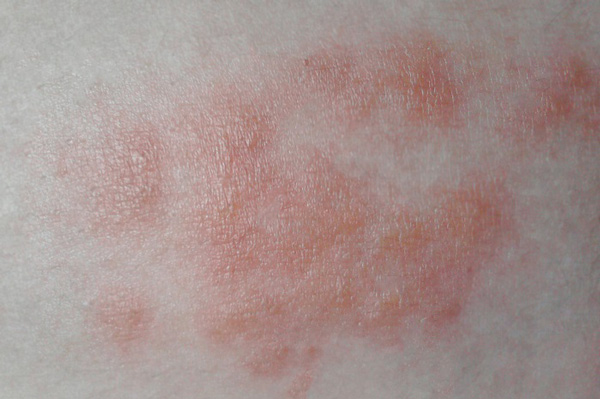
Розеолезная сыпь является первым и основным признаком генерализации инфекционного процесса и развития вторичной формы сифилиса. На этом этапе медлить нельзя, поскольку в организме уже начинают происходить необратимые патологические изменения, а больной представляет серьезную эпидемиологическую опасность. Своевременное начало терапии и четкое соблюдение всех рекомендаций врача способствуют скорейшему выздоровлению и предотвратят развитие опасных осложнений.
https://youtube.com/watch?v=grcIlEskPls
Симптомы при вторичном сифилисе
 Лихорадка — один из симптомов
Лихорадка — один из симптомов
Вторичный сифилис выражается определенными, присущими именно этому периоду болезни признаками. Чаще всего начало вторичного сифилиса дает о себе знать проявлениями, обычно похожими на простуду или грипп. К классическим можно отнести такие симптомы:
- подъем температуры до фебрильной (38 — 39°С);
- лихорадку;
- ломоту в костях (особенно по ночам);
- головную боль;
- потерю аппетита;
- общую слабость.
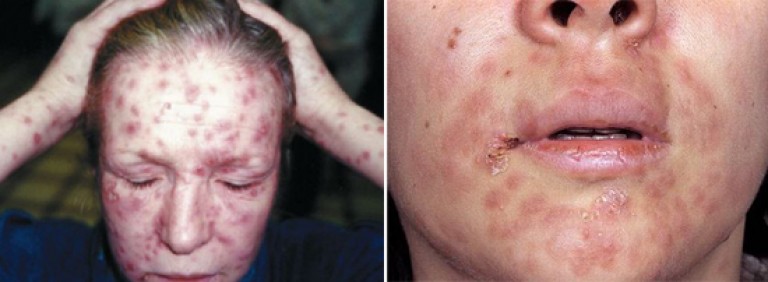
Но уже спустя 1 — 2 недели болезнь проявляется типичными симптомами вторичного сифилиса — генерализованными высыпаниями на поверхностном слое кожи, слизистых и воспалением лимфоузлов (лимфаденитом).
Обычные симптомы вторичного сифилиса — специфичные вторичные сифилиды (кожная сыпь) отличаются значительным разнообразием по форме и окраске, но имеют и общие черты:
- доброкачественное течение;
- сохранение близлежащих тканей;
- красную окраску;
- четкие границы;
- плотность элементов;
- округлую форму.
Они не чешутся, не шелушатся, не болят, а при их заживлении не происходит атрофии тканей и образования рубцов. В содержимом вторичных сифилидов всегда обнаруживается огромное количество бактерий (бледных трепонем). Именно этим объясняется высокая степень заразности людей, которые больны вторичным сифилисом.

Быстрое и беспрепятственное размножение микроорганизмов в течение всей протяженности периода вторичного сифилиса, особенно если лечение отсутствует, провоцирует развитие сепсиса и мощное поражение висцеральных органов, нервных волокон и костной ткани, что выражается в нарушении их функциональности. Также происходит развитие возникших на этом фоне острых и хронических заболеваний:
- гастрита;
- протеинурии;
- нефроза;
- ретинита;
- бессонницы;
- менингита;
- аортита;
- остеопериоститов;
- отита и др.
Все вызванные вторичным сифилисом и сопровождающие его заболевания подлежат обязательному и безотлагательному лечению, как и основная болезнь.
Сифилис – симптомы
Симптомы сифилиса во многом зависят от продолжительности контакта с инфекцией, состояния здоровья человека и стадии болезни, о которых мы говорили выше.
Первые признаки сифилиса (симптомы первичного сифилиса)
Первые симптомы болезни (первичный сифилис) появляются через несколько дней, а иногда и месяцев после контакта с инфекцией. Среди них можно выделить:
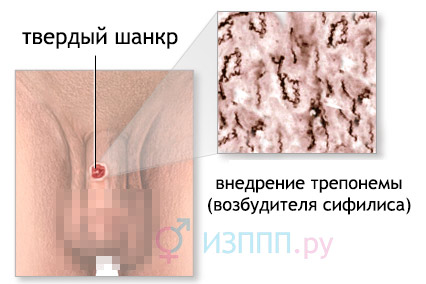
- Появление твердого шанкра (первичная сифилома);
- Увеличение лимфатических узлов (регионарные лимфаденит, склераденит или лимфангит);
- Индуративный отек, появляющийся преимущественно в области половых органов (связано с тем, что именно здесь происходит проникновение инфекции в организм) и представляющий собой некоторое увеличение в виде выпуклости с измененным цветом кожи, также безболезненный, сохраняющийся от 1 недели до 1 месяца во время первичного сифилиса.
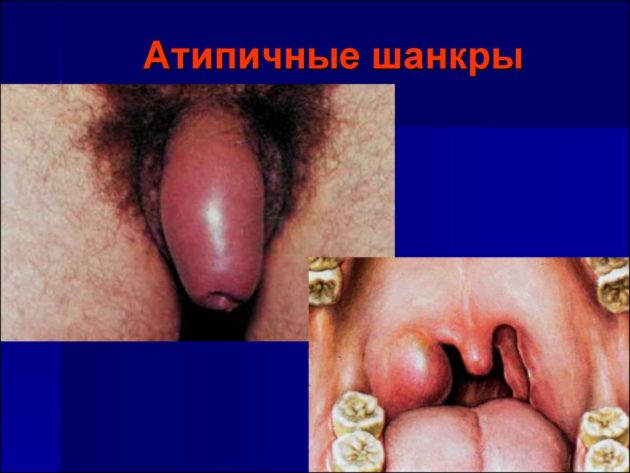
- Формирование твердого шанкра, представляющего из себя практически безболезненной глубокой плотной язвочки, на вид схожей на ямку с ровным дном округлой формы, без кровотечения и склонности к увеличению в диаметре. Шанкр также может присутствовать на теле в виде атипичных форм — множественного шанкра, шанкра амигдалита (появляется на одной из миндалин в ротоглотке, напоминает признаки ангины), шанкра панариция (появляется на 1-3 пальцах правой кисти);
- Общее недомогание, слабость;
- Головокружения;
- Повышенная температура тела.
Симптомы вторичного сифилиса
- Появление генерализованной сыпи на коже и слизистых (сифилитическая сыпь);
- На голове местами выпадают волосы, вплоть до облысения;
- Увеличенные лимфатические узлы, холодные на ощупь, без спаек, безболезненные или малоболезненные (лимфаденит);
- Повышенная до 37-37,5 °С температура тела;
- Кашель;
- Насморк;
- Покраснение глаз (конъюнктивит).
Практически, симптомы вторичной стадии болезни напоминает симптоматику обычной простуды.
Симптомы третичного сифилиса
Симптомы третичного сифилиса в первые месяцы, а иногда и десятки лет могут отсутствовать или же быть минимальными, причем больной остается носителем инфекции.
После болезнь вновь обостряется, но уже затрагивает практически все органы и системы, что выражается в следующих деструктивных процессах:
- Поражение кожи и слизистых оболочек;
- Образование гумм, которые изначально являются мягкотканными опухолями, а после перерождаются в фиброзные рубцы;
- Поражение сосудов – сифилитический аортит, сифилитический эндартериит;
- Поражение головного мозга – прогрессивный паралич;
- Поражение костно-мышечной системы;
- Поражение нервной системы – нейросифилис.
Симптомы нейросифилиса
В конце второй стадии начинают развиваться нейросифилис, основными симптомами которого являются:
- Поражение кровеносных сосудов (васкулиты, гиперплазия интимы, где в итоге образовываются миллиарные гуммы) и оболочек головного и спинного мозга;
- Развитие сифилитического менингита в хронической форме;
- Симптом Аргайля-Робертсона;
- Среди других, однако более редких признаков выделяют – сифилитические неврит и менингоэнцефалит;
- Парезы, параличи, атаксия;
- Больной практически не ощущает под ногами опоры;
- Головокружения, головные боли, бессонница;
- Нарушения зрительной функции;
- Нарушения со стороны умственной деятельности – забывчивость, невнимательность, заторможенность и др.
Симптомы врожденного сифилиса
Передается от матери к младенцу во время беременности, и за счет того, что в это время ребенок только развивается, то после рождения, у него часть наблюдаются следующие симптомы:
- Врожденное отсутствие слуха (глухота);
- Паренхиматозный кератит;
- Гипоплазия тканей зубов, или т.н. «зубы Гетчинсона».
После купирования инфекции, врожденный патологии обычно остаются, что ухудшает качество жизни больного.