Жизнь после удаления матки и яичников
Содержание:
Особенности проведения вмешательства
Перед операцией больная проходит комплексное обследование, сдает анализы. Пациентке назначается рентген, томография, УЗИ. С целью определения состояния матки и яичников больной предписывается сдача биохимии.
Изучив результаты обследования, хирург принимает решение относительно вмешательства. Подбираются хирургические методы:
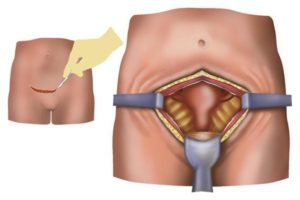
- Лапаротомическая операция по удалению яичников. Предполагает выполнение разреза нижней части живота. Реабилитационный период характеризуется продолжительностью и болезненностью.
- Лапароскопия. Осуществляется под общей анестезией с помощью проколов брюшной стенки. Врач перевязывает сосуды кровеносного русла и иссекает часть пораженного органа. Следов после вмешательства не остается.
Сколько длится восстановительный период
Продолжительность послеоперационного периода зависит от способа, которым была осуществлена хирургия. Если удаление матки и яичников было произведено вагинальным путем, больная лежит в больнице 7-11 суток. По истечении этого времени врач снимает швы. После лапароскопической гистерэктомии женщина отправляется домой на 4-5-й день.
Особенности восстановительного периода
После оперативного вмешательства начинается восстановительный период. Первые 24 часа он протекает достаточно тяжело. После операции по удалению матки и яичников внутри живота появляется болезненный синдром. Для его купирования женщине назначаются анальгетики. Ноги больной находятся в специальных чулках. Это необходимо для купирования развития тромбофлебита.
Женщине рекомендовано вовремя начать вставать с постели
Это важно для стимулирования работы кишечника. После лапароскопии должно пройти несколько часов
По завершении лапаротомии разрешается вставать через 24 часа.
1-е сутки после того, как хирург удалил матку и яичники, больной рекомендуется соблюдать диету. Есть можно пюрированную пищу, бульоны. Пить разрешается чай, несладкие компоты, морсы, негазированную минералку. Такая диета способствует стимуляции перистальтики кишечника. Через 24-48 часов наблюдается его самостоятельное опорожнение. Потом можно переходить к привычному рациону.
Чувствительность и болезненность живота после того, как удалили матку, сохраняется от 3 дней до 1,5 недели. Скорость восстановления состояния больной зависит от того, насколько активно она себя ведет.
С целью купирования появления в кровеносном русле тромбов, женщине рекомендуется регулярно ходить пешком. Продолжительность прогулки не должна быть менее 1 часа. Показаны умеренные физические нагрузки. От силовых тренировок нужно временно воздержаться. Сексуальный контакт разрешен только через 45-60 дней.
Ранние послеоперационные осложнения
Удаление яичника и матки сопровождается ранними послеоперационными осложнениями. К ним следует отнести:
- воспаление шва;
- затрудненное мочеотделение;
- наружное или внутреннее кровотечение;
- тромбоэмболию легочной артерии;
- синяки в зоне швов;
- перитонит.
Рубец на коже может покраснеть или отечь. Из раны сочится гной, иногда наблюдается расхождение швов. Женщина жалуется на то, что ей больно ходить в туалет. Рези при мочеотделении объясняются повреждением слизистой канала. Появление кровотечения сигналит о плохом гемостазе.
Самым опасным осложнением является тромбоэмболия. Она приводит к закупорке легочной артерии. Это чревато развитием пневмонии. В худшем случае наступает летальный исход.
Поздние послеоперационные осложнения
Во время климактерия яичники почти полностью прекращают свое функционирование. Поэтому женщины после 50 лет легче переживают последствия овариэктомии. У молодых пациенток нередко развиваются осложнения. При 2-стороннем иссечении придатков развивается климакс.
Некоторые женщины не могут забеременеть. Это наблюдается тогда, когда хирург осуществляет удаление обоих яичников и матки. Забеременеть можно только в том случае, если остается только правый или левый яичник.
Через 2-4 недели после хирургического вмешательства начинается посткастрационный синдром. Он характеризуется нарушением функционирования сосудистой и сердечной системы. Наблюдается усиленное выделение пота, стремительный рост веса. Пациентка страдает от нарушений сна, психоэмоциональных расстройств.
Через несколько лет после удаления обоих яичников, у женщин нарушается работа эндокринной системы, снижается половая активность. Ухудшается состояние кожи, ногтей, волосяного покрова.
Как устранить последствия удаления яичников?
Полностью устранить последствия удаления яичников невозможно, а вот максимально снизить негативное влияние недостатка женских гормонов (гипоэстрогении) на организм вполне реально. В зависимости от конкретной клинической ситуации, объема выполненного оперативного вмешательства, возраста пациенток разрабатывается наиболее эффективная схема лечения. Это, прежде всего, назначение заместительной гормональной терапии с использованием эстрогенсодержащих препаратов, а также воздействие на различные симптомы заболевания с применением седативных средств, транквилизаторов и антидепрессантов, препаратов кальция, общеукрепляющих средств, методов психотерапии. Большое значение имеет нормализация режима труда и отдыха, полноценное питание, достаточная двигательная активность.
Обратившись к врачу-гинекологу сети клиник «Столица», можно пройти полноценное обследование и лечение, получить исчерпывающие рекомендации по профилактике заболеваний женской половой сферы, предупреждению обострений.
Если Вам понравился материал, поделитесь им с друзьями!
Жизнь после удаления яичников
Врачам-гинекологам пациентки наиболее часто задают вопрос о том, после удаления яичников и труб какая жизнь и что делать для восстановления организма. Многие пациентки отмечают ухудшение качества жизни, усиление рассеянности и чрезмерную медлительность.
Женщины, которым показано удаление яичника, обращаются в клиники лечения миомы
для получения экспертного совета по возможным направлениям лечения болезни
Врачи-гинекологи осознают важность сохранения женских органов, поэтому предлагают пациенткам воспользоваться комплексом услуг и пройти эмболизацию.. https://www.youtube.com/embed/rdlduTI80Jg
Последствия операции по удалению яичника
Если овариоэктомия была проведена после наступления климакса, серьезных последствий не отмечается, так как гормональная перестройка уже произошла. Удаление яичников после 40 лет имеет следующие последствия:
- кровотечения,
- тромбоз,
- психоэмоциональные нарушения,
- снижение полового влечения (либидо),
- учащенное мочеиспускание,
- головные боли (мигрени),
- сердечно-сосудистые патологии,
- остеопороз,
- гипертония,
- атеросклероз,
- набор веса,
- преждевременное старение,
- опущение влагалища,
- спаечный процесс,
- перитонит.
Депрессия
Депрессия вызвана как физиологическими, так и психологическими причинами. Гормональный фон влияет на появление эмоциональной лабильности, раздражительности, нервозности. Женщины могут испытывать свою несостоятельность, что приводит к развитию тяжелых депрессий.
Гормональные нарушения
После удаления яичников отмечается падение уровня эстрогенов и повышение секреции гонадотропинов (ФСГ и ЛГ). Продукция андрогенов также снижается. В 60% случаев синдром имеет тяжелое течение, которое проявляется различными расстройствами.
Последствия удаления яичников после 50 лет
Большинство женщин в возрасте старше 50 лет находятся в климактерическом периоде. Это значит, что серьезные отдаленные последствия сведены к минимуму. Адаптация организма к функционированию без половых гормонов начинается обычно после 45 лет. Именно в этой возрастной группе чаще всего регистрируются хирургические вмешательства по поводу овариоэктомии.
Влияние на сердце и сосуды
Сердечно-сосудистая система зависит от уровня половых гормонов. После двусторонней овариоэктомии наблюдаются головные боли, боли в сердце, перепады давления.
Состояние половой сферы
Овариоэктомия приводит к снижению или полному прекращению выработки половых гормонов (двусторонний вариант), вырабатываемых яичниками. Таким образом, развиваются климактерические симптомы, затрагивающие и половую сферу. Женщина отмечает снижение полового влечения, сухость во влагалище, что мешает вести полноценную половую жизнь. При удалении одного яичника гормональный фон частично сохраняется.
Длительность и особенности восстановительного периода
Восстановительный период зависит от объема вмешательства. Существенное значение имеет возраст пациентки. Полная реабилитация организма обычно занимает 1.5-2 месяца. Восстановление после удаления яичника и трубы имеет такую же продолжительность. В течение этого времени женщина соблюдает охранительный режим, который подразумевает щадящую диету, ограничение физических нагрузок и исключение половой жизни.
В течение первых суток возможно появление болей, кровянистых выделений. И также отмечаются слабость, тошнота. Через несколько дней состояние пациентки нормализуется.
Ранние послеоперационные осложнения
К операционным осложнениям в раннем периоде относят повреждения внутренних органов, что чаще происходит в рамках выполнения лапаротомии. Возможно кровотечение, которое хуже поддается устранению при лапароскопии.
При несоблюдении правил асептики может присоединиться инфекция, развиться перитонит. С целью предупреждения данных осложнений назначается антибиотикотерапия.
Поздние послеоперационные осложнения
При удалении яичника последствия и состояние организма зависят от множества факторов. Отдаленные последствия развиваются вследствие резкого прекращения продукции половых гормонов. В первую очередь, наблюдаются нарушения со стороны сердечно-сосудистой, опорно-двигательной и нервной систем. Регистрируются психоэмоциональные расстройства.
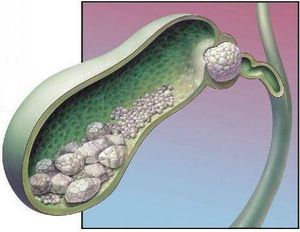
Овариэктомия
Овариэктомия, или как ее еще называют в медицине оофорэктомия, является оперативным вмешательством, на протяжении которого идет удаление одного или двух яичников.
Операции по удалению яичников после менопаузы либо в другой жизненный цикл женского организма могут назначаться только для устранения серьезных патологий, способствующих значительному снижению уровня и качества жизни женщины, а также имеющие высокую вероятность летального исхода. Другими словами, овариэктомия назначается:
- При развитии раковой опухоли в молочных железах.
- При развитии онкологических процессов в зоне детородных органов.
- При кисте яичника.
- При прогрессировании хронических патологий, локализованных в области малого таза, сопровождающихся воспалительным процессом и возникновением острой болезненности.
- При развитии аднексита.
- Может такая операция проводиться и в качестве профилактики развития злокачественного новообразования.
Важно отметить, что особую опасность, помимо раковой опухоли, для здоровья женщины представляет развитие кисты в яичниках. Киста представляет собой доброкачественное нарастание на поверхности яичника с жидким содержимым, прикрепляющаяся к яичнику посредством ножки
В 10% всех случаев данное новообразование может само по себе рассосаться. Но в остальных случаях, она может подвергнуться разрастанию. А в менопаузальном периоде киста может перейти в эпителиальную стадию. Это представляет огромную опасность для жизни и здоровья женщины и высокой вероятностью перехода в раковую стадию развития.
Поэтому в климактерическом периоде, если это новообразование имеет высокую вероятность к переходу к озлокачествлению и развитию рака, то нужно обязательно удалять кисту на яичниках путем операционного вмешательства. Необходимо это делать, чтобы избежать возникновения серьезных последствий (образование рака, открытие кровотечения и др.).
При проведении хирургического вмешательства женщине, находящейся в фертильном периоде, когда дама еще планирует беременность, специалисты стараются сохранить хотя бы один яичник, для обеспечения вероятности последующего наступления зачатия и развития плода. Ведь с одним яичником наступление беременности и ее успешное родоразрешение считают возможным. Но только в том случае, если после операции будет проведена соответствующая гормонозаместительная терапия, необходимая для восстановления и поддержки гормонального фона в организме. А с наступлением климактерического периода и в тяжелых ситуациях в фертильном периоде, специалисты настаивают на удалении яичников с маточным органом. Такой вид оперативного вмешательства необходимо проводить в следующих ситуациях:
- при развитии и обострении злокачественного новообразования онкологической природы;
- при запущенной форме развития эндометриоза;
- при миоме матки.
Важно понимать, что после проведения операции по удалению матки и яичников, наступление беременности будет невозможным. А если подобная операция проводится в репродуктивном возрасте, то сразу после ее проведения у женщины наступает хирургический климакс
Удаление яичника у женщин: последствия
Женщин, которым показано удаление яичников, интересуют последствия оперативного вмешательства. После удаления яичников женщина становится бесплодной, поэтому при назначении операции учитываются репродуктивные планы женщины. В случае планирования беременности приоритетными являются органосохраняющие методики, в частности, эмболизация.
Последствия удаления яичника могут проявляться в нарушении работы органов сердечно-сосудистой системы. Иссечение органов выполняется под наркозом, который негативно действует на сердечный ритм. Гормональные перестройки в организме усиливают сердцебиение, поэтому одним из последствий оперативного вмешательства является повышение артериального давления.
Изменения в организме
Значимость яичников для организма женщины очень сложно переоценить. Они ответственны за жизненно важные функции:
- вегетативную. Именно благодаря яичникам в период полового созревания девочка приобретает характерные женские черты – округлость форм, мягкость кожи, отсутствие волос на лице и теле, нежный голос. Яичники начинают свою работу в период появления у подростка первой менструации и заканчивают после наступления климакса;
- гормональную. Яичники производят в определенном режиме два необходимых для вызревания яйцеклетки и последующего сохранения беременности гормона – эстроген и прогестерон;
- детородную. Именно яичники продуцируют яйцеклетки, готовые к оплодотворению.
Нормальное функционирование всех систем организма дарит женщине здоровье, красоту, эмоциональную стабильность и возможность зачать и выносить здорового малыша.
При удалении даже одного яичника резко нарушается производство гормонов, падает количество овуляций, ухудшается внешний вид и появляются резкие перепады настроения.
Если же врач принимает решение об удалении яичников с двух сторон – женщина полностью лишается требуемого эстрогенного влияния. У нее наступает ранний постоперационный климакс, называемый еще посткастрационным синдромом.
Для женщин после 50 лет, уже приближающихся к естественному завершению менструальных циклов, операция не несет таких тяжелых последствий, как для молодых девушек в детородном возрасте.
При наступлении естественного, возрастного климакса организм постепенно приспосабливается к снижению выработки гормонов и прекращению вызревания яйцеклеток. После же операции искусственный климакс у женщин протекает, как правило, крайне тяжело.
Гормональный фон
Если удален только один яичник – организм через некоторое время адаптируется, передав все функции второму придатку, и женщина переживет только кратковременное уменьшение количества выделяемых гормонов.
Через некоторое время фон, поддерживаемый медикаментозной терапией, восстановится, и женщина сможет даже планировать беременность.
Если же удалены оба яичника – выработка эстрогенов либо резко сокращается, либо исчезает вовсе, так как органа, вырабатывающего их, больше не существует.
Также из-за удаления органов и угасания выработки эстрогена и прогестерона могут появиться такие неприятные симптомы, как:
- огрубение кожи, ухудшение состояния волос;
- появление угрей и прыщей на лице;
- резкий набор или потеря веса;
- оволосение по мужскому типу – появление волосков на груди, подбородке, щеках;
- сухость слизистой, в том числе влагалища;
- частые простудные заболевания.
Для уменьшения последствий операции пациентке необходимо строго следовать всем рекомендациям врача, принимать выписанные гормональные препараты (иногда их могут заменить на фитотерапию и гомеопатию), тщательно следить за внешностью и большое внимание уделить питанию и питьевому режиму
Психоэмоциональное состояние
Гормональная недостаточность приводит через несколько недель после операции к “посткастрационному синдрому”.
Появляется психологическая неустойчивость – нервные срывы, плаксивость, повышенная тревожность и подозрительность. Также в силу физиологических причин происходит резкое снижение полового влечения. Если же половой акт все же происходит – он доставляет женщине только неприятные ощущения (боль, ощущение жжения и сухости влагалища). На этом фоне может возникнуть даже легкое отвращение к любимому ранее партнеру.
На фоне гормональных расстройств, усиленных тяжелым восстановительным периодом после операции как таковой, могут появиться депрессивные состояния, полное отсутствие интереса к жизни и постоянные срывы на близких людей.
Усиливает депрессию невозможность быстро вернуться к привычной работе или любимым делам, так как у женщины может резко ухудшиться память, она становится рассеянной, невнимательной.
Последствия удаления одного яичника не так критичны – как правило, через максимум два месяца женщина возвращается к стабильному эмоциональному состоянию.
Цена операции, возможность проведения по полису ОМС
Лапароскопическое удаление яичников стоит в среднем 30 000 – 40 000 рублей. Обычно цены могут отличаться при двусторонней операции, но очень незначительно (1 000 – 2 000 рублей). Лапаротомическое (открытое) удаление в частных клиниках может стоить как дороже, так и дешевле. Разница составит приблизительно 10-20 %.

Операции отличаются по степени сложности. Ее определяет врач. Чем выше степень сложности, тем больше стоимость. Иногда пребывание в стационаре и медицинские анализы оплачиваются отдельно. В таких случаях можно встретить цену 9 000 – 10 000 рублей. Средняя стоимость госпитализации – 1 000 рублей за сутки. Оплата анализов индивидуальна, зависит от назначения врача.
Такие операции проводятся бесплатно по полису ОМС при наличии направления лечащего врача. Как правило, медицинские организации, особенно в крупных городах, оснащены аппаратурой для проведения лапароскопии. В противном случае, если выбор падает именно на этот вид вмешательства, пациенту придется обращаться в частные клиники.
Физиологические изменения в яичниках
Именно репродуктивная система женского организма претерпевает наиболее серьезные преобразования во время менопаузы. Чтобы понять сущность процессов, происходящих в это время в яичниках, следует вспомнить, какую функцию выполняет этот орган, и в чем его значение.
Что такое яичник
Яичник представляет собой овальную железу, которая одним своим краем прикреплена к матке, а другой устремлена в сторону маточной трубы. Созревший яичник состоит из коркового вещества, мозгового вещества и, так называемых, ворот. Именно в корковом веществе располагаются фолликулы, внутри которых созревают яйцеклетки. В организме каждой женщины заложено определенное количество фолликулов. Это своеобразный репродуктивный резерв, запасы которого в течение жизни не возобновляются.
В каждом менструальном цикле созревает один фолликул, дающий шанс на зарождение новой жизни. В яичнике происходит выработка таких жизненно важных гормонов, как эстрогены и андрогены. Наибольшее значение для полноценной деятельности женского организма представляют именно эстрогены.
Изменения в период климакса
В период менопаузы структура яичников кардинально меняется. Эти изменения носят необратимый характер, их финалом является полное завершение детородной функции. По мере прогрессирования климактерических изменений, место фолликулов постепенно замещается соединительной тканью, а место бывших желтых тел — гиалиновыми глыбками. Этот динамический процесс приводит к изменению размеров и структуры данного органа. Постепенно яичники уменьшаются в размерах, происходит процесс атрофирования тканей.
Многих женщин интересует, какие габаритные показатели яичников являются нормальными в период менопаузы. Следует ориентироваться на следующие параметры:
- объем может варьироваться в диапазоне от 1,5м3 до 4,5 м3;
- толщина должна укладываться в показатели от 9 до 12 мм;
- длина: от 20 до 25 мм;
- ширина: от 12 до 15 мм.
Подготовка к операции
Подготовка к операции мало чем отличается от таковой при других типах вмешательств. Когда вопрос целесообразности резекции решен, пациентке предстоит пройти необходимые предоперационные исследования:
- Сдать общий анализ крови и мочи, биохимический анализ крови, возможно — кровь на половые гормоны и онкомаркер СА-125;
- Пройти исследование свертываемости крови (коагулограмма);
- Обследоваться на инфекции (ВИЧ, гепатиты, сифилис, заболевания, передаваемые половым путем);
- Посетить гинеколога для забора мазка из влагалища и цервикального канала;
- Сделать УЗИ органов малого таза;
- Пройти флюорографию, по показаниям — ЭКГ.
Экстренные операции подразумевают минимум исследований, которые начинаются в приемном покое с момента поступления больной и включают общеклинические анализы крови и мочи, коагулограмму, УЗИ органов малого таза, осмотр хирурга для исключения острой хирургической патологии брюшной полости.
Когда все необходимые диагностические процедуры перед плановой резекцией пройдены, женщина отправляется к терапевту, и он, исходя из наличия или отсутствия сопутствующих заболеваний, дает свое разрешение на проведение операции. Вся сопутствующая патология должна быть максимально вылечена или приведена в такое состояние, чтобы вмешательство стало безопасным.
При необходимости постоянного приема каких-либо лекарств, нужно обязательно предупредить об этом своего врача. Перед операцией отменяются антикоагулянты и другие препараты, вызывающие разжижение крови. При диабете может потребоваться переход на инсулин, даже если пациентке вполне помогают сахароснижающие таблетки. Когда все риски исключены, гинеколог назначает дату прибытия в стационар с результатами всех пройденных обследований.
Накануне операции женщине рекомендуют воздержаться от обильного приема пищи, исключить все те продукты, которые спровоцируют газообразование или задержку каловых масс (шоколад, бобовые, капусту, выпечку и т. д.). За 12 часов до вмешательства пища и вода принимаются в последний раз, если нужно будет запить какие-либо лекарства, то женщина оговаривает этот момент со своим лечащим врачом.
Вечером перед резекцией нужно принять душ и переодеться, область лобка и нижняя часть живота бреются при планируемой лапаротомии. Если есть проблемы со стулом, то будет предложена очистительная клизма. Это не только мера, позволяющая облегчить ход операции, но и профилактика послеоперационных осложнений, в частности — запоров. При сильном волнении назначаются успокоительные препараты или легкие снотворные на ночь.
Подготовка пациентки к лапароскопии
Подготовку к лапароскопии можно условно разделить на следующие этапы:
- догоспитальная подготовка;
- предоперационное обследование;
- предоперационная подготовка;
- подготовка к операции.
Догоспитальная подготовкапо желаниюв случае согласияПредоперационное обследованиеПеред проведением лапароскопии женщине необходимо будет пройти следующие лабораторные и инструментальные исследования:
- кровь на определение группы крови и резус-фактора;
- общий анализ крови;
- биохимический анализ крови;
- анализ крови на ВИЧ (вирус иммунодефицита человека), сифилис, вирусный гепатит B, C;
- коагулограмма (для исследования свертываемости крови);
- урогенитальный мазок (для определения микрофлоры уретры, влагалища и шейки матки);
- общий анализ мочи;
- ЭКГ (электрокардиограмма).
Примечание:Предоперационная подготовкаПеред поступлением в стационар рекомендуется выполнять следующие действия:
- До проведения лапароскопии рекомендуется выполнять несложные гимнастические упражнения.
- За пять дней до лапароскопии рекомендуется принимать активированный уголь с целью уменьшения вздутия живота (внутрь по две таблетки три раза в день).
- Накануне операции женщине необходимо принять ванну, а также удалить волосы на лобке и животе (область пупка и нижняя часть живота).
- Рекомендуется психоэмоциональная подготовка, при которой за несколько дней до операции принимаются растительные седативные (успокоительные) препараты (например, пустырник, валерьянка).
- Пациентке необходимо соблюдать определенную диету. За три – четыре дня до операции следует исключить из рациона газообразующие продукты, а также газированные напитки. За день до лапароскопии последний прием пищи должен состояться не позднее семи часов вечера.
Выделяют следующие продукты питания, которые не рекомендуется употреблять в период предоперационной подготовки:
- бобовые (например, горох, фасоль);
- капуста;
- яйца;
- сливы;
- яблоки;
- жирные сорта мяса;
- пресное молоко;
- черный хлеб;
- картофель.
Выделяют следующие продукты питания, которые можно употреблять в период предоперационной подготовки:
- нежирные сорта мяса (например, курятина);
- рыба;
- творог;
- кефир;
- каши;
- бульоны.
Подготовка к операции
- Перед проведением лапароскопии производится очищение кишечника. Для этого перед сном накануне операции женщине ставится клизма. Дополнительная очистительная клизма ставится утром в день операции.
- Для удобства введения во время операции медикаментозных препаратов пациентке устанавливают венозный катетер.
- Непосредственно перед транспортировкой в операционную пациентке следует сходить в туалет и опорожнить мочевой пузырь.
- Для подготовки организма к операции и общей анестезии, как правило, необходимо проведение премедикации. Ее осуществление будет зависеть от общего состояния женщины, наличия сопутствующих заболеваний, а также от выбора вида анестезии.
Премедикация проводится:
- для снижения уровня тревоги и волнения перед операцией;
- для снижения секреции желез;
- для повышения действия анестезирующих препаратов.
В качестве премедикации женщине могут быть назначены следующие группы препаратов:
- Седативные препараты. Данная группа лекарств оказывает успокоительное действие, снижает активность и эмоциональное напряжение (например, валериана, валидол, валокордин).
- Снотворные препараты. Данные лекарственные средства применяются с целью получения снотворного действия (например, седуксен, мидазолам, диазепам).
- Антигистаминные (противоаллергические) препараты. Данные средства блокируют активность рецепторов гистамина, вследствие чего снижаются аллергические реакции (например, тавегил, супрастин).
- Анальгетики (обезболивающие). Данная группа препаратов предназначена для снижения болевого синдрома (например, баралгин, анальгин, парацетамол).
- Антихолинергические препараты. Действие данных лекарственных средств заключается в том, что они блокируют передачу нервных импульсов в различных отделах нервной системы (например, атропин, платифиллин, метацин).
антигистаминногообезболивающий препарат
Жизнь с одним яичником, какие изменения происходят в организме после удаления яичника
Многие женщины, столкнувшиеся с необходимостью проведения овариэктомии, задаются вопросом, как жить с одним яичником. Подобные операции в современной хирургической практике проводятся достаточно часто. Это связано с тем, что количество гинекологических заболеваний, требующих хирургического лечения, ежегодно увеличивается.
В последние годы наблюдается тенденция омоложения женщин, которым требуется удаление яичника. Врачи всячески пытаются избежать оперативного лечения пациенток, которые еще планируют беременность. Однако сложные гинекологические заболевания и патологии без хирургического вмешательства устранить невозможно.
Так, без операции сложно избавиться от таких болезней:
- злокачественные опухоли;
- некоторые разновидности эндометриоза;
- гнойные поражения придатков и матки.
Диагностика посткастрационного синдрома
Обычно диагноз не вызывает затруднений, основываясь на данных анамнеза (оперативное вмешательство с удалением яичников в недавнем прошлом), характерной клинической картине, обнаружении при гинекологическом осмотре атрофических процессов вульвы и слизистой влагалища, данных лабораторных исследований с выявлением гормонального дисбаланса (повышенный уровень гонадотропинов, особенно фолликулостимулирующего гормона и сниженный – E2).
Подробное обследование состояния женского здоровья можно пройти в сети клиник «Столица», где предлагается несколько специализированных диагностических программ.
Послеоперационное лечение
Врач назначает пациентке применение:
- Внутривенных вливаний.
- Антикоагулянтов.
- Антибиотических препаратов.
Внутривенные вливания назначаются в первые сутки. Главной целью является восполнение объема крови. При неосложненной гистерэктомии объем кровопотери варьируется от 400 до 500 мл.
Антикоагулянты принимаются в течение 2-3 суток. Эти препараты назначаются с целью купирования тромбофлебита. Антибиотические лекарственные средства прописываются в профилактических целях. Продолжительность терапевтического курса составляет 1 неделю.
Иногда действие хирурга предполагает назначение гормональной терапии. Такие препараты прописываются тогда, когда организм прекращает вырабатывание эстрогенов, активно участвующих в обменных процессах. Но если операция была проведена пациентке с онкологией, гормональные препараты заменяются гомеопатическими. Когда гормональную терапию проводить нельзя, больной назначается прием эстрогенов, прогестинов.
Жизнь с одним яичником
У некоторых женщин после операции может остаться только один яичник. Это не приводит к нарушениям менструальной функции и гормонального фона. Женщина может стать матерью. При этом вероятность зачать естественным путем снижается, а беременный период осложняется. Маточный цикл чаще всего нерегулярен и для устранения этой проблемы пациентке рекомендуется пройти курс соответствующего лечения. Часть женщин, у которых удален один из яичников, в большей степени подвержена риску развития различных патологий.
Лечащий врач обязан обратить внимание на наличие фертильности. В норме менструальный цикл должен быть овуляторным
У женщин с 2 железами нагрузка выхода созревшей яйцеклетки распределяется равномерно. Оставшийся после хирургического вмешательства орган принимает все функциональные обязанности удаленного яичника на себя. Это часто приводит к его истощению.
Сохраняется риск развития внематочной беременности. Плод развивается в брюшной полости. Жизнь будущей матери находится в опасности. Возрастает вероятность произвести на свет малыша с синдромом Дауна.
Жизнь после удаления матки
Женщин с удаленной маткой интересует вопрос, как жить после операции. Гистерэктомия проводится часто. Эта операция назначается женщинам 45-60 лет. Нюансы восстановительного процесса при удалении матки обсуждаются с гинекологом индивидуально. Многие пациентки жалуются на то, что у них долго заживают швы, а боли присутствуют постоянно. Иногда наблюдается развитие спаечного процесса.
Ускорить выздоровление можно, выполняя упражнения Кегеля. Это позволяет укрепить мышцы тазового дна и предупредить выпадение влагалища.
Заместительная гормональная терапия назначается с целью купирования тяжелых признаков климакса. Женщине можно принимать комбинированные лекарственные средства. Если вырезанный орган содержал большие миоматозные узлы, врач обязан назначить прием:
- Прогиновы.
- Ливиала.
- Овестина.
Прописываются такие наружные средства, как Дивигель, Эстрожель.
Женщина обязана придерживаться назначенной врачом диеты: рацион должен содержать кисломолочную продукцию, пекинскую, белокочанную и цветную капусту. Очень полезны все виды орехов, сухофрукты. Особый акцент рекомендуется делать на употреблении чернослива, кураги
Важно есть свежие овощи, фрукты
Употребление поваренной соли нужно ограничить. От кофеина желательно отказаться в пользу морсов, компотов, свежеотжатых овощных и фруктовых соков. Особый вред организму приносят шипучие напитки, кофе, алкоголь. От них желательно отказаться навсегда.
С целью профилактики остеопороза женщине назначается витамин Д. Его дефицит восполняется рыбьим жиром и солнечными лучами. Полезно пить препараты кальция. Обычно врач прописывает прием Кальция-Д3 Никомед. Пить витамины нужно по 1 шт./24 ч. Их применение способствует восполнению дефицита кальция, улучшению плотности костей.