Ягодичное предлежание плода
Содержание:
Причины тазового предлежания
Факторы риска:
- Повторные роды. По статистике тазовое предлежание у повторнородящих встречается в два раза чаще. Причиной этого становится дряблость мышц передней брюшной стенки и неполноценность миометрия.
- Многоплодная беременность. Нередко один из плодов оказывается в тазовом предлежании, тогда как второй остается в головном.
- Недоношенность. В норме плод занимает устойчивое положение после 32 недель. При рождении ребенка раньше срока высока вероятность того, что он окажется в тазовом предлежании. Причиной этого становится несоответствие объема матки величине плода, а также незрелость его вестибулярного аппарата.
- Патология околоплодных вод. При многоводии подвижность плода увеличивается, при маловодии – замедляется. Ребенок занимает позицию ягодицами или ножками ко входу в малый таз.
- Состояния, при которых ограничена подвижность плода: аномалии строения матки, сужение таза, миоматозные узлы, опухоли яичников и маточных труб.
- Пороки развития плода: анэнцефалия, гидроцефалия.
- Предлежание плаценты. Если плацента перекрывает выход из матки, плод нередко располагается ножками или ягодицами вниз.
- Дискоординация родовой деятельности. Перераспределение тонуса между дном, телом и шейкой матки ведет к изменению предлежания плода.
Прогноз
Перинатальная смертность при Т. п. п. в среднем равна 80 —120 ‰. Интра- и постнатальная смертность при использовании ручного пособия колеблется от 33 до 92 ‰, при извлечении плода — от 200 до 250 ‰, т. е. почти каждый четвертый ребенок погибает.
Детей, рожденных в тазовом предлежании, следует относить к группе высокого риска, т. к. перинатальная смертность (см.) при этой патологии в 3—5 раз выше, чем при родах в затылочном предлежании. Для оказания новорожденным реанимационной помощи желательно присутствие во время родов не только акушера и анестезиолога, но и педиатра (неонатолога)
При совместном осмотре оценивается состояние новорожденного, особое внимание уделяется выявлению признаков внутричерепной травмы, нарушения мозгового кровообращения. В 20— 22,5% случаев у новорожденных имеется дисплазия тазобедренных суставов, в два раза чаще наблюдается нарушение неврол
статуса и задержка моторного развития.
Материнская смертность (см.) при Т. п. п. связана с теми же причинами, что и при головном предлежании (см. Роды).
Выбор метода родоразрешения
Женщине с тазовым предлежанием плода необходимо лечь в стационар в 38-39 недель для обследования и выбора рациональной тактики ведения родов. Метод родоразрешения определяется исходя из количества родов, возраста матери, акушерского анамнеза, срока беременности, готовности женского организма к родам, размеров таза и других факторов. Тазовое предлежание плода не является абсолютным показанием к кесареву сечению, однако в случаях, когда оно сочетается с различными осложняющими факторами, вопрос решается в пользу оперативного родоразрешения.
Показаниями к кесареву сечению в плановом порядке при доношенной беременности являются возраст первородящей более 30 лет; тяжелая форма нефропатии; экстрагенитальные заболевания, требующие выключения потуг; выраженное нарушение жирового обмена; сужение размеров таза; предполагаемая масса плода свыше 3600 г у первородящих и свыше 4000 г у повторнородящих; гипотрофия плода; признаки гипоксии плода по данным кардиотокографии; нарушение кровотока при доплерометрии; резус-конфликт; разгибание головки 3-й степени по данным УЗИ; неподготовленность родовых путей в сроки гестации 40-41 неделя; перенашивание; ножное предлежание плода; тазовое предлежание первого плода при многоплодной беременности и другие факторы.
Роды ведутся через естественные родовые пути при хорошем состоянии будущей мамы и плода, доношенной беременности, нормальных размерах таза, средних размерах плода, при согнутой или незначительно разогнутой головке, наличии готовности родовых путей, при чисто ягодичном или смешанном ягодичном предлежании.
Лучше всего, чтобы при тазовом предлежании плода родовая деятельность начиналась самопроизвольно. В первом периоде родов роженице необходимо соблюдать постельный режим и лежать на том боку, в сторону которого обращена спинка плода, чтобы избежать осложнений (преждевременное излитие вод, выпадение ножки плода или петель пуповины). Роды ведутся под мониторным контролем за сердцебиением плода и сократительной деятельностью матки. Во втором периоде родов оказывается акушерская помощь в виде пособия, цель которого — сохранить членорасположение плода (ножки вытянуты вдоль туловища и прижаты к груди ручками плода). Сначала ребенок рождается до пупка, потом — до нижнего края угла лопаток, потом — ручки и плечевой пояс, а затем — головка. При рождении ребенка до пупка его головка прижимает пуповину, и развивается недостаток кислорода, поэтому до полного рождения ребенка должно пройти не более 5-10 минут, иначе последствия кислородного голодания окажутся весьма негативными. Также производится разрез промежности, чтобы ускорить рождение головки и сделать его менее травматичным.
Роды при ножном предлежании через естественные родовые пути ведутся только у повторнородящих при хорошей родовой деятельности, готовности родовых путей, доношенной беременности, средних размерах (масса до 3500 г) и хорошем состоянии плода, согнутой головке, отказе женщины от кесарева сечения. При этом проведение акушерского пособия заключается в следующем: стерильной салфеткой покрывают наружные половые органы и ладонью, обращенной к вульве, препятствуют преждевременному выпадению ножек из влагалища. Удержание ножек способствует полному раскрытию маточного зева. Плод во время потуги как бы садится на корточки, при этом образуется смешанное ягодичное предлежание. Противодействие рождающимся ножкам оказывают до полного открытия маточного зева. После этого обычно плод рождается без затруднений.
Состояние детей, рожденных в тазовом предлежании через естественные родовые пути, требует особого внимания. Гипоксия, перенесенная в родах, может неблагоприятно отразиться на нервной системе ребенка, возможна такая патология, как вывих тазобедренного сустава. На родах обязательно должны присутствовать неонатолог и реаниматолог. При соблюдении этих мер предостороженности малыши, рожденные таким образом, не отличаются в развитии от других деток.
Предлежание ребенка
Кроме положения ребенка важно определить его предлежание – расположен он головой или ягодицами вниз. Тазовое предлежание встречается достаточно редко (приблизительно у 3% рожениц) и не является показанием к кесареву сечению
Однако ведение таких родов требует от врача больших знаний, умений и опыта, а также готовности к возникновению внештатных ситуаций (когда все-таки потребуется кесарево сечение).
Головное предлежание
Даже если ребенок расположен головой вниз, то к шейке матке могут быть направлены разные части головы, соответственно – по-разному (больше или меньше) выгнута шея.
Наиболее благоприятна ситуация, если ребенок к родовому каналу затылком, лицом кпереди – так располагаются 90% всех новорожденных. В этом случае роды проходят легко и без осложнений.
Бывает, что лицо малыша обращено к спине матери, так называемый задний вид затылочного преджелания. Роды в этом случае длятся несколько дольше и требуют большего внимания акушера.
Несколько труднее ситуация, переднеголовного предлежания, когда головка ребенка направлена в родовой канал точно по центру, ориентировочно – родничком, расположенным на стыке лобной и теменных костей.
Больший изгиб шеи заставлет ребенка уткнуться в шейку матки лбом, вероятность возможных осложнений в ходе родов возрастает.
Наконец, самое опасное из головных предлежаний – лицевое. Шея ребенка полностью разогнута, можно сказать, что малыш «не сгруппировался» — в этом случае естественные роды чреваты опасностью серьезного травмирования шеи ребенка, и, скорее всего, врач поставит вопрос о кесаревом сечении.
Тазовое предлежание
Если ребенок расположился перед родами головой вверх, то и в этом случае возможны варианты.
Ребенок расположен по направлению к родовому каналу ягодицами, ножки разогнуты и прижаты к туловищу. Это наиболее благоприятный вариант для естественного родоразрешения.
Вытянутые к шейка матки ножки существенно затрудняют ход родов – возможно выпадение ножки, когда она застревает во время потуг в родовом канале.
Наконец, наиболее сложный вариант – смешанное предлежание, когда к родовому каналу направлены коленки ребенка, или ягодицы с перекрещенными ножками.
Наиболее частые осложнения в ходе родов с тазовым предлежанием – выпадение петель пуповины, когда она пережимается и у ребенка возникает гипоксия – кислородное голодание.
Не менее важно и правильное ведение таких родов. Врач должен вручную направить в родовой канал именно ягодицы ребенка, а затем контролировать продвижение ребенка во время потуг: сперва рождается таз ребенка, затем туловище – до лопаток, и затем, в одну потугу – голова и ручки
Возможность естественных родов при тазовом предлежании зависит от многих факторов.
Размеров плода (крупным считается ребенок весом более 3,5 килограммов, тогда как при головном предлежании – весом более 4 килограммов).
Типа тазового предлежания (ножное или ягодичное).
Пола ребенка (у мальчиков при естественных родах в тазовом предлежании могут травмироваться половые органы).
Сложения и размеров таза роженицы.
Когда можно определить расположение ребенка в животе?
Пока вашему малышу ещё далеко до появления на свет, этот вопрос не волнует будущую маму. На ранних сроках невозможно самим определить положение ребенка. Да и определенное положение малыш еще не выбрал – места в матке пока предостаточно, он перемещается достаточно свободно. До 30-32 недель беременности, как правило, «выбор» им положения может измениться. И если УЗИ в первом и втором триместрах показывает, что ребенок лежит головкой кверху или даже поперек живота – это не повод для тревоги.
В третьем триместре плод активно растет, и места для движения ему становится маловато. Считается, что в среднем примерно к 32-34 неделе малыш чаще всего занимает окончательное положение. Правильным считается головное предлежание, то есть расположение головой вниз – так и бывает примерно в 95% случаев. Если же предлежание иное – тазовое, поперечное – то в родах возможны осложнения, и нужно быть готовой к кесареву сечению.
Итак, как же попытаться определить положение ребенка в домашних условиях?
Как исправить ситуацию
Естественным желание беременных, узнавших об этом диагнозе, является сделать все возможное для решения проблемы
В этом случае важно помнить, что тазовое предлежание плода на 20 неделе – это еще не показатель. В это время малыш может занимать разное положение
Поэтому на этом этапе панику следует отложить, уделив внимания своему здоровью, правильному питанию и полноценному отдыху. Говорить о достоверности диагноза можно, начиная с 30–32 недели. Если до этого времени ситуация не изменилась, то скорее всего что малыш уже не перевернется головкой вниз. Но шанс на изменение ситуации есть. Более того, специалистами разработаны специальные упражнения для переворота плода при тазовом предлежании.
Перед тем, как приступить к выполнению комплекса упражнений в обязательном порядке следует посетить доктора и обговорить с ним этот вопрос. Нужно это для того, чтобы убедиться в том, что нет никаких противопоказаний для этого, и что вред малышу не будет нанесен. Ведь беременность протекает у всех по-разному, и в силу особенностей организма будущей мамы какие-либо физические занятия ей могут быть запрещены.
Что же делать? Многим беременным, столкнувшимся с данной проблемой, помогает комплекс, состоящий из 4 упражнений. Перед тем, как приступить к их выполнению, необходимо подготовить тело, разогреть мышцы. Для этого достаточно несколько минут походить спокойным шагом, чередуя его с ходьбой на носках и пятках. Не лишним будет разогреть руки (круговые вращения, разминка кистей, локтевого изгиба, пальцев) и ноги (поднимание коленей немного в бок от живота).
Упражнения при тазовом предлежании:
Стоим ровно, ноги слегка разводим в стороны, спина прямая
Осторожно, не спеша становимся на носочки, руки разводим в стороны. Задерживаемся в этом положении на несколько секунд, прогнув спину
Опускаемся на всю стопу. Делаем так 5 раз.
Лежа на ровной поверхности под таз подкладываем подушку, ноги сгибаем в коленях. Нужно следить за тем, чтобы плечи находились ниже таза минимум на 30 и максимум на 45 сантиметров. В таком положении лежим от 5 до 10 минут. Данное упражнение лучше всего делать до еды. Достаточно 2–3 повторений в день.
Спускаемся на пол, становимся на четвереньки, шея расслаблена. Делаем вдох и одновременно округляем спину, подбородок направляем к груди. Выдыхая, стараемся максимально прогнуться в области поясницы, заводя голову назад. Повторяем 5 раз.
Ложимся на пол, ноги сгибаем в коленях, делаем упор на стопы. Руки расслаблены, ровные, расположены вдоль туловища. Когда вдыхаем, стараемся максимально приподнять живот и таз, упираемся стопами и плечами в пол. Возвращаемся в исходное положение на выдохе, затем выпрямляем ноги, вдыхаем, втягиваем живот. При выдохе мышцы расслабляем. Выполняем упражнение 7 раз.
Каким способом рожать?
Этот вопрос решается обычно на 35-36 неделе беременности. Именно к этому сроку, по меркам медиков, любое неустойчивое положение плода в материнской утробе становится устойчивым и постоянным. Конечно, бывают единичные случаи, когда уже большой плод буквально за несколько часов до родов меняет неправильное положение тела на правильное, но рассчитывать на такой исход по меньшей мере наивно. Хотя в лучшее рекомендуется верить и самой беременной, и ее докторам.
На выбор тактики родоразрешения влияет множество факторов. Врач учитывает размеры таза будущей мамы – если головка плода, по данным УЗИ, больше, чем размеры таза, то с большой долей вероятности женщине будет предложено плановое кесарево сечение при любом предлежании плода. Если плод крупный, то это является поводом для назначения планового кесарева сечения при тазовом и поперечном предлежании, а иногда и при головном, все зависит от того, какой вес «пророчат» крохе специалисты ультразвуковой диагностики.
Незрелая шейка матки также может являться поводом для назначения кесарева сечения вне зависимости от предлежания. Кроме того, врачи стараются не рисковать и сделать операцию женщинам, забеременевшим в результате ЭКО, – у них роды могут преподнести массу неприятных сюрпризов.
При тазовом предлежании естественные роды возможны, если плод не крупный, родовые пути достаточно широкие, размеры таза позволяют попе ребенка, а потом и его головке беспрепятственно пройти. Естественные роды разрешают женщинам с полным ягодичным предлежанием, и также иногда при смешанном предлежании. Если у ребенка малый вес, есть признаки гипоксии, обвитие, рожать не разрешат.
При лобном головном предлежании врачи также стараются назначить кесарево сечение, чтобы не рисковать жизнью и здоровьем малыша. Если в неправильном положении находится один из двух малышей при многоплодной беременности, также рекомендуется кесарево сечение, особенно если сидит или лежит поперек матки малыш, который начнет рождаться первым. При поперечном и косом предлежаниях чаще всего стараются назначать плановое кесарево сечение. Естественные роды очень опасны.
Кесарево сечение в плановом режиме обычно проводят на 38-39 неделе беременности, не дожидаясь начала спонтанных родов. Центральное значение в выборе способа возлагается на индивидуальные особенности женского организма, на анатомические особенности ее малыша. Универсальной системы оценки рисков не существует. Нюансов может быть столько, что учесть их будет под силу только опытному врачу.
О том, каким бывает предлежание плода, смотрите в следующем видео.
Возможные осложнения
Наличие тазового предлежания абсолютно никак не отражается на протекании беременности. С осложнениями вы можете столкнуться только в процессе родов. Чаще всего встречаются такие нарушения:
- Слабая родовая деятельность. Это связано с тем, что таз малыша имеет меньший размер, нежели его головка. Поэтому давление на матку он оказывает недостаточное, что приводит к слабым схваткам и плохому раскрытию шейки матки;
- В процессе родов головка ребенка способна запрокинуться назад, поэтому выйти ей окажется непросто. В таком случае возрастает вероятность получения ребенком травмы;
- При таком положении плода, возможно зажатие пуповины, из-за чего нарушается кровообращение в ней и, соответственно, к ребенку поступает меньше кислорода, что чревато развитием гипоксии;
- Проходя сквозь родовые пути, малыш может запрокинуть ручки, что может привести к травмированию.
Хочется отдельно сказать о том, что если вы хорошо готовы к родам, у вас положительный настрой, вы четко понимаете что и когда будет происходить – то риск каких-то неприятностей стремится к нулю.
Самое простое и доступное каждой маме решение, это начать заниматься по интернет-курсу Легкие роды>>>.
Ведение беременности
Предлежание плода формируется к 32 неделям. Тазовое предлежание, выявленное до III ультразвукового скрининга, лечения не требует. Поворот плода на головку происходит спонтанно у большинства беременных женщин.
Окончательный диагноз выставляется на сроке 36 недель. Но даже в этом случае у 8% женщин происходит спонтанный поворот плода до срока естественных родов. Чтобы уточнить расположение ребенка в полости матки, нужно повторить УЗИ на сроке 40-41 неделя или ранее при запуске родовой деятельности.
При выявлении тазового предлежания на сроке 36 недель рекомендуется:
- Оценка факторов риска. Выявляются иные возможные противопоказания для естественных родов. Женщина должна быть информирована о высоком риске осложнений при рождении ребенка через естественные родовые пути.
- Лечебная гимнастика. Назначается на сроке 28-30 недель, практикуется до 36 недель.
- Наружный акушерский поворот плода на ножку. Проводится на сроке 36 недель только в условиях стационара с возможностью выполнения экстренного кесарева сечения.
Лечебная гимнастика
Упражнения лечебной гимнастики выполняются самостоятельно или под руководством инструктора. Первородящим женщинам рекомендуется заниматься в группах.
Метод Диканя практикуется с 28 недель гестации. Лежа на твердой кровати или кушетке, беременная женщина поворачивается попеременно на каждый бок и остается в таком положении по 10 минут. Процедура повторяется 3-5 раз трижды в день перед едой.
Метод Фомичевой назначается с 32 недель. Сначала проводится разминка (ходьба на носках и пятках, высокое поднимание коленей). Далее беременной женщине нужно занять исходное положение – ноги на ширине плеч, руки опущены. Из этого положения делаются упражнения:
- сделать наклон в сторону – влево и вправо поочередно;
- сделать небольшой наклон назад, прогнуться в пояснице;
- развести руки в стороны на вдохе, повернуть туловище, свести руки вместе на выдохе;
- поднимать согнутую в тазобедренном и коленном суставе ногу, касаясь руки.
После того как головка плода установится у входа в таз, рекомендуется носить бандаж до срока естественных родов. Ношение бандажа удерживает ребенка в нужном положении и препятствует рецидиву.
Для разворота плода на головку предложено большое число различных методик, однако их эффективность не доказана. Вероятность спонтанного переворота плода невелика. Но вреда от лечебной гимнастики не будет. Предложенные упражнения придают сил мышцам, улучшают общее состояние женщины и служат хорошей подготовкой к предстоящим родам.
Наружный акушерский поворот
Показания:
- срок беременности от 36 недель;
- одноплодная беременность;
- подвижность ягодиц плода;
- согнутое положение головки плода;
- нормальное количество околоплодных вод;
- удовлетворительное состояние плода по УЗИ и КТГ.
Противопоказания:
- многоплодная беременность;
- многоводие или маловодие;
- излитие околоплодных вод;
- разгибательное положение головки плода;
- неподвижность ягодиц плода;
- аномалии развития матки;
- пороки развития плода;
- хроническая гипоксия плода;
- наличие показаний к кесареву сечению.
Подготовка:
- Введение токолитиков – препаратов, расслабляющих мышечный слой матки.
- Тазовое предлежание, расположение плаценты и пуповины подтверждается повторно по УЗИ. Ультразвуковое исследование проводится не позднее, чем за сутки до процедуры.
- КТГ для оценки состояния плода.
- Опорожнение мочевого пузыря женщины.
Наружный поворот выполняется врачом. Доктор одну руку кладет на ягодицы плода, другую – на головку, и толкает в нужное положение. Если первая попытка не удалась, можно повторить манипуляции. После завершения процедуры проводится контрольное УЗИ и КТГ. В течение суток женщина остается под наблюдением в стационаре, после чего выписывается домой.
Поворот плода сопровождается некоторым дискомфортом для женщины. Выраженность неприятных ощущений зависит от индивидуального порога чувствительности. Общая продолжительность процедуры – не более 5 минут.
Наружный поворот проводится под постоянным контролем сердцебиения плода. При развитии брадикардии (ЧСС менее 120 ударов в минуту) манипуляции прекращаются.
Осложнения:
- брадикардия плода в результате пережатия или перекручивания пуповины;
- отслойка плаценты;
- преждевременное излитие околоплодных вод;
- запуск родовой деятельности.
Эффективность наружного поворота – 60-70%. Чем больше срок беременности, тем выше процент неудач.
Виды
В зависимости от того, какая часть тела ближе всего располагается (прилегает) к выходу из матки в малый таз (а это начало пути малыша при рождении), различают несколько видов предлежания:
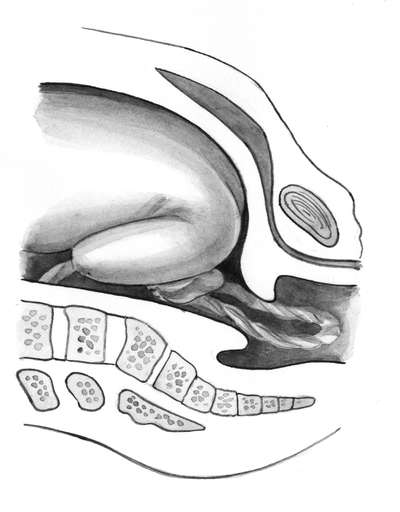
Тазовое
Примерно у 4-6% беременных женщин малыш располагается к выходу попой или ножками. Полным тазовым предлежанием называется такое положение в матке, при котором малыш нацелен в сторону выхода ягодицами. Его еще называют ягодичным. Ножным считается такое предлежание, при котором в сторону выхода «смотрят» ножки ребенка – одна или обе. Смешанным (комбинированным или неполным) тазовым предлежанием считается такое положение, при котором к выходу прилегают и ягодицы, и ножки.
Бывает также коленное предлежание, при котором к выходу прилегают согнутые в коленных суставах ножки малыша.
Причины, по которым малыш занимает тазовое предлежание, могут быть различными, и далеко не все они очевидны и понятны для медиков и ученых. Считается, что головкой вверх и попой вниз чаще всего располагаются дети, чьи мамы страдают патологиями и аномалиями строения матки, придатков, яичников. Женщины, которые перенесли много абортов и хирургических выскабливаний полости матки, дамы с наличием рубцов на матке, часто и много рожающие – тоже в группе риска.
Причиной тазового предлежания может быть хромосомное нарушение у самого ребенка, а также аномалии строения его центральной нервной системы – отсутствие головного мозга, микроцефалия или гидроцефалия, нарушение строения и функций вестибулярного аппарата, врожденные пороки развития опорно-двигательной системы. Из двойни один малыш тоже может принять положение сидя, и опасно, если этот малыш лежит первым к выходу.
Маловодие и многоводие, , обвитие, мешающие развороту крохи, – все это дополнительные факторы риска.
Головное
Головное предлежание считается правильным, предусмотренным в качестве идеального для ребенка самой природой. При нем к выходу в малый таз женщины прилегает головка малютки. В зависимости от позиции и вида позиции ребенка различают несколько видов головного предлежания. Если кроха повернут к выходу затылком, то это головное предлежание. Первым на свет появится именно затылок. Если малыш расположен к выходу в профиль, это переднетеменное или височное предлежание.
Лобное предлежание – наиболее опасное. При нем малыш «пробивает» себе дорогу лбом. Если малыш повернут к выходу личиком, это значит, что предлежание называется , именно лицевые структуры крохи появятся на свет первыми. Безопасным для матери и плода в родах считается затылочный вариант головного предлежания. Остальные виды – разгибательные варианты головного предлежания, нормальными их считать довольно трудно. При прохождении по родовым путям, например, при лицевом предлежании, существует вероятность травмирования шейных позвонков.
Также головное предлежание может быть . О нем говорят на «финишной прямой», когда живот «опускается», малыш прижимается головкой к выходу в малый таз или частично выходит в него слишком рано. В норме этот процесс протекает в течение последнего месяца до родов. Если опущение головки происходит раньше, беременность и предлежание также считаются патологическими.
В головном предлежании обычно к 32-33 неделе беременности расположены до 95% всех малышей
Поперечное
И косое, и поперечное положение тела малыша в матке, характеризующееся отсутствием как таковой предлежащей части, считаются патологическими. Такое предлежание встречается редко, только 0,5-0,8% всех беременностей протекают при таком осложнении. Причины, по которым малыш может расположиться поперек матки или под острым углом к выходу в малый таз, также достаточно трудно систематизировать. Они не всегда поддаются разумному и логичному объяснению.
Чаще всего поперечное положение плода свойственно женщинам, беременность которых протекает на фоне многоводия или маловодия. В первом случае малыш имеет слишком большое пространство для перемещений, во втором его двигательные возможности существенно ограничены. Часто рожавшие женщины страдают перерастянутостью связочного аппарата и мышц матки, которые не обладают достаточной эластичностью, чтобы фиксировать положение плода даже на больших сроках беременности, ребенок продолжает менять положение тела.