Чем опасен стрептококк пиогенес
Содержание:
Этиология
Streptococcus pyogenes — аспорогенный и неподвижный кокк, который является грамположительным и в мазке выстраивается цепочками или парами. Эти округлые бактерии имеют капсулу и клеточную стенку, состоящую из трех слов, на поверхности которых имеются антигены. Микроорганизмы способны существовать как в присутствии кислорода, так и без него.
Стрептококки прихотливы к условиям культивирования. Их выращивают на специальных средах, содержащих стимуляторы — эритроциты или сахара. На кровяном агаре бактерии образуют вокруг колоний область просветления — прозрачный гемолиз. Капсульные штаммы на плотных средах дают мелкие бесцветные слизистые колонии с матовой поверхностью, а бескапсульные штаммы растут в виде блестящих и гладких колоний. В жидкой среде они имеют вид придонно-пристеночной мути.
Микроб является каталазанегативным и чувствительным к бацитрацину. Он расщепляет глюкозу, лактозу, сахарозу, салицил с выделением газа, который легко обнаружить с помощью индикатора. Стрептококк устойчив к гипотермии и чувствителен к нагреванию, воздействию хлорсодержащих дезинфицирующих средств и бета-лактамных антибиотиков.
- Факторы вирулентности – адгезины, представляющие собой липидно-белковые комплексы, которые обеспечивают взаимодействие микроба с мембраной эпителиоцитов и колонизацию слизистой оболочки. Защиту от фагоцитоза предоставляют капсула, М-белок и прочие антихемотаксические факторы.
- Ферменты – гемолизин, стрептокиназы А и В, дезоксирибонуклеаза, гиалуронидаза. Благодаря ферментам осуществляются процессы инвазии, адгезии и колонизации: микроб проникает в макроорганизм, оседает на эпителии, внедряется в эпителиоциты, вызывая их деструкцию.
- Ряд токсинов — О-стрептолизин, S-стрептолизин, лейкоцидин, цитотоксины, эритрогенный токсин, некротоксин. Они разрушают окружающие ткани, угнетают иммунитет и уничтожают иммунокомпетентные клетки, вызывают некротические процессы, а также тяжелую интоксикацию, диспепсию и аллергию. Они нарушают работу всего организма.
Патогенетические звенья пиогенной инфекции:
- Внедрение микробов в макроорганизм,
- Фиксация их на эпителии респираторного тракта,
- Размножение в эпителиоцитах,
- Выработка бактериями белка, подавляющего иммунные клетки,
- Местные воспалительные изменения,
- Образование геморрагий и эрозий на слизистой оболочке,
- Прорыв стрептококков в системный кровоток,
- Развитие бактериемии,
- Общее недомогание, интоксикация, дегидратация,
- Гематогенная диссеминация бактерий,
- Воспаление внутренних органов и их дисфункция.
Диагностика
Детские врачи считают, что не стоит «проводить» лечение анализов, а нужно ориентироваться по исходному самочувствию малыша. Если у ребенка присутствуют неблагоприятные симптомы инфекционных заболеваний, то в этом случае ему назначается комплексная терапия, направленная на устранение всех клинических признаков болезни.
Для выявления степени имеющихся отклонений используется проведение различных лабораторных тестов. Они помогают определить границы нормы, а также установить патологию.
Обнаружить стрептококков можно в различных биологических жидкостях и материале: в крови, в моче, в мазке из зева и носоглотки, кале. Точностью проведения исследования во многих случаях зависит от того, насколько качественно был собран материал.
При стрептококковых поражениях мочевыводящих путей и почек у грудничка очень легко определить возбудителей инфекции в моче.
Существуют методы экспресс-диагностики. Они применяются для быстрого установления причины инфекционного заболевания. Данные лабораторные тесты позволяют получить результат уже через ½ часа.
Это исследование ни в коем случае не должно стать решающим при установлении диагноза. Положительный результат может свидетельствовать только о носительстве. Встречаются также и ложноположительные тесты, которые требуют проведения тщательного контроля.
Концентрация белковых антител к стрептококковой флоре при гломерулонефрите возрастает обычно в несколько раз и сохраняется на протяжении практически всего периода развития заболевания. Определяются эти вещества с помощью проведения специфической реакции нейтрализации.
Проведением диагностики занимаются врачи самых различных специальностей. Стрептококковыми отитами и назофарингитами занимаются детские отоларингологи. Инфекционные патологии органов желудочно-кишечного тракта лечат гастроэнтерологи. Кожные высыпания находятся в компетенции дерматологов. Диагностику и лечение локальных гнойных абсцессов проводят детские или гнойные хирурги.
Последствия и осложнения
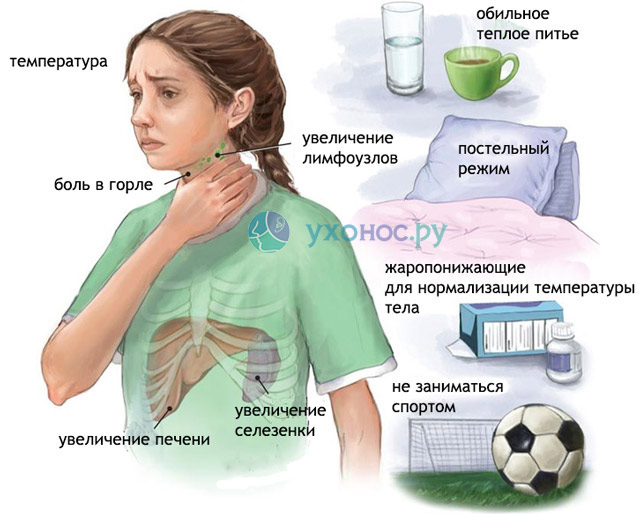
В результате развития бактериальной инфекции, в том числе, и стрептококковой, возникают различные осложнения. В первую очередь опасна персистенция, при которой активные и покоящиеся формы микроорганизмов, или их токсины, продукты жизнедеятельности персистируют в крови. В таком состоянии они могут стать причиной развития нового очага инфекции, а также могут стать причиной заражения другого человека (то есть человек, переболевший инфекционным заболеванием, становится бактерионосителем). Многие из них вызывают ангины, тонзиллиты, фарингиты, гаймориты, и даже заболевания нижних дыхательных путей – пневмонии, бронхиты, иногда даже плевриты. При тяжелом заболевании, которое сопровождается признаками интоксикации, нужно делать бактериологический посевк рови.
При выявлении в крови свыше 8-14% бактериемии, можно говорить о вероятности развития токсического шока, который представлен острым комплексом симптомов, интоксикацией, и зачастую заканчивается летальным исходом.
При попадании в кровь, может становиться вторичным очагом инфекции. В 40% случаев вызывает тяжелые инфекции крови, в том числе, и сепсис. В 30% возникает вторичная пневмония, которая тяжело поддается терапии и часто заканчивается отеком легких или легочной недостаточностью. Частым осложнением является нефрит, гломерулонефрит, и другие тяжелые поражения почек, которые могут заканчиваться развитием почечной недостаточности. Все это может вызывать нарушение гомеостаза, отечность, нарушение выделительной функции в конечном итоге прогрессирует вплоть до почечной недостаточности. Также последствием может быть гиперсенсибилизация, повышение чувствительности организма, аутоиммунные и аллергические реакции, и другие аномальные реакции иммунной системы.
Зеленящий и эпидермальный стафилококки часто вызывают воспалительные заболевания пищеварительного и дыхательного тракта, могут спровоцировать эндокардиты, менингиты, сепсис. Опасность для женщин состоит в том, что микроорганизмы могут колонизировать родовые пути, и репродуктивные органы, становясь при этом источником заражения полового партнера.
Наибольшая опасность состоит в невозможности зачать ребенка, бесплодии, развитии тяжелых гинекологических заболеваний. Во время беременности становятся причиной выкидышей, абортов, преждевременных родов, а также могут спровоцировать внутриутробное инфицирование плода, которое заканчивается мертворождением, внутриутробной гибелью ребенка. Нередко рождаются дети с врожденными дефектами, пороками и аномалиями. Смерть может наступить от инфекционно-токсического шока, высокой бактериемии, сепсиса.
Причины пневмококка
Как передается пневмококк? Условия, при которых человек начинает заболевать пневмококковыми болезнями, обычно состоят из двух частей – контакт с инфекцией и ослабленный иммунитет. Однако, человек может серьезно заболеть и при обычном контакте с данным видом бактерий, когда ее количество в воздухе составляет большую концентрацию.
Рассмотрим наиболее популярные пути заражения пневмококковой инфекцией:
Как пневмококк может попасть в организм?
Воздушно-капельный путь. Основной путь заражения пневмококковой инфекцией — воздушно-капельный. Кашель и чиханье рядом стоящего человека это и есть первопричины большинства заболеваний. Коварность пневмококковой инфекции заключается в том, что ее носитель часто сам не ведает о своей роли, т.к. она может не вызывать каких-либо симптомов у своего носителя. Также стоит отметить, что в период острых респираторных заболеваний (ОРЗ), в воздухе, особенно в закрытых помещениях, концентрация вирусной, бактериальной и других видов инфекции возрастает. Именно поэтому, первыми жертвами инфекционных заболеваний становятся лица, часто пребывающие или работающие в местах большого скопления людей.
Воздушно-пылевой путь. Пыль, в том числе домашняя, состоит из многих частичек – пыльца растений, шерсть животных, частички слущенной кожи и бумаги, а также – вирусы, бактерии, грибки и другая инфекция. Нахождение человека в помещениях, где мало или редко убирается, это еще один фактор, способствующий инфицированию.
Контактно-бытовой путь. Большинство видов инфекции сами по себе не умирают, поэтому, совместной с больным человеком использование одних и тех же кухонных принадлежностей и предметов личной гигиены увеличивает риск заболеть.
Гематогенный путь. Заражение происходит при контакте крови человека с инфицированным предметом. Частыми пациентами становятся лица, употребляющие инъекционные наркотики.
Медицинский путь. Заражение происходит при использовании, например при плановом осмотре, загрязненного медицинского оборудования/инструментов.
Как мы и говорили, вторым фактором, который способствует развитию пневмококкового заболевания – ослабленная иммунная система, которая выполняет защитную функцию организма. Так, при попадание инфекции в организм, иммунитет вырабатывает специальные антитела, которые достигая очага инфицирования или оседания инфекции, купируют ее и уничтожают. Если иммунитет ослаблен, бороться с инфекцией некому, разве лекарственные средства.
Рассмотрим основные причины ослабленного иммунитета:
- Наличие хронических болезней — любое заболевание в организме хронической формы говорит о том, что иммунная система с ним не может самостоятельно справиться, в то время как болезнь постепенно продолжает вредить здоровью;
- Наличие других инфекционных болезней – ОРВИ, грипп, ОРЗ, синуситы, ангина, бронхо-легочные болезни, сахарный диабет, ВИЧ-инфекция, туберкулез, рак;
- Переохлаждение организма;
- Недостаточное количество в организме витаминов и минералов (гиповитаминоз);
- Вредные привычки – курение, алкоголь, наркотические средства;
- Малоподвижный образ жизни;
- Отсутствие здорового сна, стрессы, хроническая усталость;
- Злоупотребление некоторыми лекарственными препаратами, особенно – антибиотиками;
- Очень часто пневмококковую инфекцию в дом приносят дети – со школы и садика. Этому способствует тесный контакт между собой детей, а также не до конца развитый иммунитет. Далее, если в доме не соблюдать определенные профилактически меры, заболевание развивается и у взрослых.
Группы риска
Рассмотрим группу людей, у которых повышены риски, заразиться пневмококковыми заболеваниями:
- Люди преклонного возраста, от 60 лет и дети;
- Лица, работающие в местах большого скопления людей – офисные сотрудники, водители и кондукторы общественного транспорта, работники крупных предприятий, работники медучреждений, работники домов для престарелых и учебных заведений, военнослужащие.
- Люди, у которых присутствуют хронические заболевания дыхательной, сердечно-сосудистой и нервной систем, а также такие заболевания, как – сахарный диабет, бронхиальная астма, эмфизема, цирроз печени, заболевания почек, ВИЧ.
- Лица, употребляющие алкогольные напитки, курильщики.
- Лица, любящие ходить в морозную и/или прохладную сырую погоду без головного убора, в коротких куртках, тонких брюках и другой одежде, из-за которой организм подвергается переохлаждению.
- Лица, переболевшие другими инфекционными заболеваниями – ОРВИ, ОРЗ, грипп, корь и другие.
Диагностирование стрептококковой инфекции
Стрептококк диагностируют с помощью анализов мочи и крови. Для определения степени реакции человеческого организма на болезнетворные микроорганизмы выполняется такое обследование, как электрокардиография. Для диагностирования вида, к которому относится стрептококк, производится бактериологическое обследование, которое подразумевает взятие из инфекционных очагов биологического материала:
- анализ очагов на кожном покрове;
- анализ мокроты из легких;
- анализ мазка с миндалин.
Врач во время изучения анамнеза болезни обязан отличать стрептококковую инфекцию от кори, дифтерии, инфекционного мононуклеоза, краснухи, дерматитов и экземы. Анализ возбудителя заболевания и состояния пациента дают возможность установить правильный диагноз.
Правильный подход к диагностированию – это назначение безопасного и эффективного лечения.
Диагностические мероприятия
Лабораторная диагностика — основной способ выявления Streptococcus pyogenes, заключающийся в проведении бактериологического и серологического исследований. Каждый из этих методов довольно эффективен.
Streptococcus pyogenes под микроскопом
Бактериологическое исследование начинается с отбора биоматериала. Стерильным ватным тампоном лаборант проводит по небным дужкам, спинке языка, миндалинам пациента. При наличии у больного иных симптомов в лабораторию доставляют кровь, мокроту, мочу, гной, ликвор. Стрептококки хорошо растут на средах с кровью. Благодаря факторам патогенности они разрушают эритроциты, образуя на чашках зоны прозрачного гемолиза. Посевы после суточной инкубации просматривают, а выросшие колонии изучают под микроскопом. В окрашенных по Грамму мазках обнаруживают синие круглые бактерии, расположенные короткими цепочками или парами. После накопления культуры на скошенном кровяном или сывороточном агаре определяют ее морфологические, культуральные и биохимические свойства. Завершив идентификацию выделенного микроорганизма, ставят тест на его чувствительность к антибиотикам.
К методам экспресс-диагностики относится ПЦР и ИФА. В первом случае быстро и точно обнаруживают ДНК стрептококка в исследуемом образце, а во втором — определяют стрептококковый антиген в крови или ином биоматериале. Не смотря на то, что данные процедуры считаются специфичными и быстрыми, они обладают меньшей чувствительностью, чем классический бакпосев. Именно поэтому отрицательный результаты данных тестов должны быть подтверждены культуральным методом.
Клинический анализ крови – стандартный диагностический метод, выявляющий характерные признаки воспаления: лейкоцитоз, подъем СОЭ, сдвиг формулы влево.
Стрептококковая инфекция у детей
Стрептококковая инфекция у детей — группа серьёзных заболеваний, имеющих возбудителя одного вида, а также требующих специфических лечебных мероприятий.
Классификация стрептококка
Стрептококки — грамположительные бактерии, имеющие круглую или овальную форму, неподвижные. Размножаются в основном в дыхательных путях и желудочно-кишечном тракте. В основе классификации всех стрептококков лежит их патогенное влияние на организм и медицинское значение.
Наиболее важные виды стрептококков для специалистов:
- бета-гемолитический стрептококк группы А. Данный возбудитель вызывает большинство стрептококковых заболеваний. Гноеродный стрептококк участвует в развитии таких заболеваний, как рожистое воспаление кожного покрова, скарлатина, фарингиты, тонзиллиты. А также бета-гемолитический стрептококк группы А может участвовать в развитии осложнений основного заболевания (отит, мастоидит, синусит, лимфаденит, пневмония, менингит, эндокардит, гломерулонефрит, ревматизм);
- стрептококк группы В. Чаще данный возбудитель наблюдается в желудочно-кишечном тракте, а также во влагалище. Дети могут заразиться от матери во время родов. Тогда у новорождённого развиваются серьёзные заболевания (менингит, сепсис), которые зачастую заканчиваются неблагополучно для жизни ребёнка. Также стрептококк группы В может вызывать осложнения (пневмонию) после острых вирусных инфекции, включая грипп;
- пневмококки являются причиной развития практически всех внебольничных пневмоний;
- стрептококки группы С и G. Выделяют данный возбудитель у людей и животных. Стрептококки С и G могут вызывать те же заболевания, которые присущи другим видам стрептококков;
- стрептококки группы D. Наблюдается данный вид возбудителя в основном в желудочно-кишечном тракте. Может вызывать различные инфекционные заболевания в брюшной полости, а также в мочевыводящих путях.
Пути передачи инфекции
Источником инфекции чаще выступают больные люди, которые в большом количестве выделяют бактерии в окружающую среду. Также инфицировать может человек, который находится в периоде реконвалесценции (выздоровления) и бактерионоситель. Но в такой ситуации индекс контагиозности (заразности) падает, так как количество выделяемых микроорганизмов намного меньше.
Передаются бактерии здоровому человеку воздушно-капельным путём (в результате чихания, кашля). Дети раннего возраста могут заразиться контактно-бытовым путём. Через игрушки, личные предметы. Также возможен пищевой путь передачи инфекции, при употреблении инфицированных, необработанных продуктов.
Важно отметить, что дети раннего возраста больше подвержены гнойно-воспалительным заболеваниям. Инфицирование детского населения в возрасте от 3 до 7 лет проявляется в виде скарлатины
У подростков скарлатина не встречается, а протекает заболевании чаще всего в форме тонзиллита.
Инфицирование стрептококком наиболее вероятно в осенне-зимний период.
Чем отличается стрептококк о других возбудителей?
Помимо общих представлений о возбудителе, важно знать и различия. Какие же особенности имеет стрептококк? Данный возбудитель обычно располагается группами или парами
Можно наблюдать стрептококки в виде цепочек, пакетов или гроздьев винограда. Возбудитель грамположительный, потому что окрашивается при микроскопии методом Грамм+.
Важно выделять вид стрептококка, потому что от этого зависит лечение, в частности выбор антибактериального препарата. Как уже было упомянуто, стрептококки неподвижны
Они могут передвигаться в организме с током крови или других биологических жидкостей.
Пусковой механизм для размножения микроорганизмов обеспечивается при благоприятных условиях для бактерий. То есть они могут находиться в организме человека, не доставляя ему никакого вреда. Поэтому стрептококки называют условно-патогенными микроорганизмами.
Эпидемиология
Streptococcus pyogenes встречается повсеместно: на объектах внешней среды, в организме животных и человека. Он долго не погибает в домашней пыли и на бытовых предметах.
Больные лица с патологией органов дыхания считаются самыми опасными в эпидотношении. Тесный контакт, скученность людей и высокий уровень обсемененности — факторы, увеличивающие риск инфицирования. Пиогенный стрептококк может вызывать крупные вспышки тонзиллита или фарингита в закрытых коллективах. Самыми восприимчивыми к инфекции являются дети дошкольного возраста и школьники, а также пожилые лица и люди с иммунодефицитом. Уровень заболеваемости достигает максимума в холодное время года, когда организм ослаблен вирусами. На фоне ОРВИ чаще всего развивается вторичная бактериальная инфекция.
Особого внимания заслуживают носители стрептококка, которые выявляются совершенно случайно. У них отсутствуют характерные клинические проявления, зато в мазке из зева выделяется пиогенный стрептококк. Такие лица, не зная о своем носительстве, заражают окружающих. Бактерионосительство особенно распространено среди школьников.
Лечение требуется носителям, которые относятся к группе риска:
- Имеют в анамнезе ревматизм или гломерулонефрит,
- Находились в условиях вспышки стрептококковой инфекции,
- Пребывали длительно в стационаре,
- Часто болеют стрептококковыми ангинами,
- Тесно контактировали с больными острой формой патологии,
- Дети, которым планируется удаление миндалин.
Инфекция, вызванная пиогенным микроорганизмом, распространяется аэрогенным, контактным и пищевым путями. Не исключены также вертикальный и половой способы заражения. Главными факторами в процессе инфицирования являются: ослабление иммунной системы и взаимодействие с большим количеством людей, среди которых присутствуют носители инфекции. Больные с гнойничковым поражением кожи не менее опасны, чем лица с ангиной. Стрептококк пиогенес с воспаленной кожи попадает на продукты питания и быстро в них размножается. После употребления обсемененной пищи развивается пищевая токсикоинфекция.
- Имеют вредные привычки,
- Часто подвергаются стрессу,
- Страдают бессонницей и хронической усталостью,
- Неправильно питаются,
- Мало двигаются,
- Испытывают нехватку витаминов и минералов,
- Смостоятельно и долго принимают антибиотики,
- Постоянно используют деконгестанты — препараты от насморка,
- Работают в загрязненных помещениях и рискуют получить травмы,
- Часто переохлаждаются,
- Имеют в анамнезе иммунодефицитные состояния и тяжелые заболевания – анемию, миеломную болезнь, сахарный диабет,
- Перенесли хирургическое вмешательство,
- Лечатся цитостатиками или гормонами,
- Испытывают регулярное физическое перенапряжение,
- Живут в условиях сложной экологической обстановки.
Этиология
Streptococcus pneumoniae впервые был выделен Пастером в 1881 году. Френкель и Вайхзельбаум спустя три года доказали роль этого микроорганизма в этиологии бактериального воспаления легких.
-
Морфология. Streptococcus pneumoniae — бактерии сферической или продолговатой формы, образующие пары. Эти диплококки неподвижны и аспорогенны. Клеточная стенка пневмококка имеет в своем составе пептидогликан, углеводы, тейхоевые кислоты, липопротеины, поверхностные белки. Мощная полисахаридная капсула защищает бактерии от фагоцитоза.
- Тинкториальные свойства. Streptococcus pneumoniae окрашиваются по Грамму в синий цвет. В мазке из биоматериала имеют ланцетовидную форму и попарное расположение. Колонии, полученные в лабораторных условиях искусственным путем, состоят из округлых бактерий, расположенных короткими цепочками.
- Физиологические свойства. Streptococcus pneumoniae свободно растут и развиваются как в присутствии кислорода, так и в бескислородных условиях. Они размножаются путем митотического деления и наследуют генетический набор хромосом от родительской клетки. Бактерии не устойчивы в окружающей среде и быстро погибают при нагревании до 60 градусов, воздействии дезинфицирующих и антибактериальных средств, а также желчи и оптохина. Эти вещества широко применяются для идентификации бактерий. Микробы сохраняют жизнеспособность при замораживании и высыхании. Чем дольше они находятся во внешней среде, тем менее выраженными становятся их болезнетворные свойства.
- Культуральные свойства. Streptococcus pneumoniae требователен к питательным средам. Для выращивания бактерий в лабораторных условиях требуется высокая концентрация углекислоты. Растут они исключительно на специальных средах, содержащих компоненты крови. Эти вещества Streptococcus pneumoniae используют в качестве источника энергии. Инкубируют посевы в термостате при 37 °С, хотя бактерии способны расти и в более широком диапазоне температур. На кровяном агаре спустя сутки образуются полупрозрачные сероватые очень мелкие колонии с зеленящим гемолизом по периферии. В бульонеStreptococcus pneumoniae растут в виде диффузной мути и осадка на дне пробирки.
- Биохимия. Streptococcus pneumoniae являются каталазо- и оксидазоотрицательными. Они ферментируют лактозу, аргинин, раффинозу и трегалозу.
- Антигены. Streptococcus pneumoniae имеют соматический и капсульный антигены.
- К факторам патогенности относится капсула, М-белок клеточной стенки, эндотоксин, ферменты. Они обеспечивают адгезию на эпителии слизистой оболочки, инвазию в эпителиоциты, подавление фагоцитоза, развитие воспаления.
Как можно заразиться?
Инфицироваться стрептококками можно разными способами. Самый частый способ заражения — это аутоинфицирование.
В этом случае происходит чрезмерный рост и размножение имеющихся условно-патогенных колоний. Это происходит, как правило, в результате воздействия различных причинных факторов, приводящих к ослаблению местного иммунитета. Самая частая причина у детей — сильное переохлаждение.
При тяжелом течении микроорганизмы могут попасть в разные внутренние органы, приводя к системному распространению воспалительного процесса. К развитию самозаражения приводят и другие ситуации:
- Удаление зуба или неправильно проведенная терапия пульпита;
- Последствия удаления миндалин и аденоидных разрастаний;
- Проведенная катетеризация мочевого пузыря с лечебной или диагностической целью;
- Осложнения бактериального фарингита и заболеваний придаточных пазух носа.
В ряде случаев малыш может заразиться извне. Это происходит при контакте с больным человеком или носителем инфекции. Такой вариант заражения возможен в основном у сильно ослабленных малышей. Как правило, это детки, имеющие тяжелые сопутствующие патологии внутренних органов, растущие новообразования, выраженные иммунодефицитные состояния, а также осложненные заболевания эндокринной системы.
Некоторые виды стрептококков отлично попадают на слизистые оболочки верхних дыхательных путей воздушно-капельным способом. Эти мельчайшие бактерии содержатся в слюне больного человека или носителя инфекции в огромном количестве. Заразиться в этом случае можно при разговоре или находясь рядом с чихающим и кашляющим заболевшим ребенком. Скорость распространения инфекции в этом случае достаточно высокая.
Нарушение правил личной гигиены способствует так называемым «семейным» вспышкам инфекции. Самый частый способ заражения в этом случае — пользование общими полотенцами, зубными щетками или мочалками. Родителям следует всегда помнить, что у малыша должны быть свои личные вещи, которые ни в коем случае нельзя применять взрослым.
Стрептококковая флора отлично сохраняется и размножается в различных продуктах питания. Наиболее любимой питательной средой для микроорганизмов являются кисломолочная продукция, мясо птицы, различные компоты и морсы.
Нарушение правил хранения таких продуктов и использование их с истекшим сроком годности провоцирует у малыша инфицирование огромным количеством болезнетворных микробов. В этом случае, как правило, у ребенка появляются различные формы поражений органов желудочно-кишечного тракта.
Внутриутробный способ инфицирования разными группами стрептококков также возможен. Нужно отметить, что встречается он довольно нечасто. Более частым источником инфекции в этом случае становится стрептококк группы В. Американские ученые утверждают, что при внутриутробном инфицировании малыша данными микроорганизмами риск развития бактериальной пневмонии и септического состояния возрастает многократно.
В США при обнаружении микробов даже на беременности у беременных женщин — им проводится соответствующее лечение. В нашей стране такая практика не применяется.
В европейских государствах всем беременным женщинам во время беременности обязательно проводятся анализы и мазки из влагалища на определение патогенной стрептококковой флоры.