Абсцесс после укола в ягодицу, лечение постинъекционного инфильтрата
Содержание:
Флегмона ягодицы
Бесплатная консультация врача по телефону
Прием хирурга ведется ежедневно по предварительной записи!!!
ООО “Ваш Врач”
Адреса медицинских центров в Москве (единая справочная) +7 (495) 255-45-59
Флегмона ягодицы – гнойно-некротическое заболевание, развивающееся под кожей, в мягких тканях, а затем переходящее на суставы и кости. В отличие от абсцесса, она не ограничена пиогенной мембраной, в связи с чем быстро распространяется по организму. Поэтому заболевание чрезвычайно опасно для здоровья и жизни человека.
Причины и симптомы развития заболевания
Чаще всего флегмона ягодицы возникает после того, как была проведена инъекция. Как уже ранее говорилось, флегмона отличается от абсцесса и более сложна в плане лечения. Причинами формирования ягодичной флегмоны чаще всего выступают:
- нарушение правил асептики и антисептики, в результате чего в рану проникают патогенные бактерии;
- повторное использование одноразового шприца;
- ослабление организма;
- введение под кожу таких веществ, как керосин, бензин и т. п.
- повреждения кожи, имеющие другой характер, которые не были своевременно обработаны антисептическими растворами, из-за чего произошло их инфицирование.
Флегмона развивается достаточно быстро и характеризуется следующими признаками:
- существенное увеличение температуры тела;
- боль и опухание в месте поражения;
- поражённая часть тела, в которой локализуется заболевание, перестаёт функционировать.
Начало течения флегмоны заключается в том, что над пораженными тканями происходит гиперемия кожи, становится заметным припухание. Если это место потрогать, то обнаруживается неподвижное уплотнение, которое по ощущению горячее. Границы этого припухания не обозначаются.
Лечение флегмоны
Флегмону лечат исключительно стационарно, под контролем врача. Ни в коем случае нельзя пытаться самостоятельно лечить флегмону или вскрывать, прокалывать ткани – это может закончиться смертельным исходом!
Если у пациента развилась флегмона, врач отправит его на диагностические исследования (УЗИ, томографию и пр.), а также лабораторные анализы, которые позволят подтвердить наличие этого заболевания. Кроме того, в процессе диагностики врач определит, какой препарат будет самым эффективным в данном случае.
Врач-хирург при помощи специализированного медицинского инструментария вскроет пораженное место, очистить его от гнойных масс и некротических остатков с последующим дренированием раны. Лечение флегмоны производится путём использования антибиотиков широкого спектра, включая таблетки и специальные мази.
При лечении флегмоны пациент должен все время оставаться в покое, много пить и сбалансировано питаться. Кроме того, для борьбы с болезнью часто используются иммуномодулирующие препараты, которые позволяют укрепить иммунную систему организма.
Профилактика флегмоны
Чтобы избежать возникновения такого заболевания, как флегмона, специалисты нашего центра советуют придерживаться следующих правил:
- не запускать протекающие в организме заболевания, вовремя лечить их;
- соблюдать режим питания, при этом еда должна быть качественной, содержать достаточное количество витаминов и полезных веществ;
- соблюдать правила гигиены;
- следить, чтобы под кожу не попадали чужеродные предметы и вещества.
Необходимо помнить, что вылечить флегмону самостоятельно, не имея специальных познаний и не проводя диагностику, практически невозможно. В связи с этим, как только возникают какие-либо подозрения в развитии флегмоны в организме, необходимо срочно обращаться к докторам.
Кроме того, нельзя применять согревающие компрессы в области локализации заболевания, принимать ацетилсалициловую кислоту, антибиотики и анальгетики без назначения врача или непосредственно перед визитом к нему. Даже если признаки заболевания не кажутся угрожающими, лучше перестраховаться и прийти на приём к опытным врачам нашего медицинского центра, которые исключат или подтвердят данное заболевание.
Цены:
| 1 | Первичный прием | 1200 |
| 2 | Повторный прием | 900 |
| 3 | Вызов хирурга на дом | 3500 |
| 4 | УЗИ брюшной полости | 2200 |
| 5 | УЗИ вен и сосудов | 2400 |
| 6 | Допплерометрия 2-3 триместр | 1200 |
| 7 | Ректоскопия | 1500 |
Причины
Для формирования постинъекционного очага нагноения недостаточно одного лишь попадания бактерий в ткани. Иммунная система человека способна справиться с незначительным количеством патогенных и условно-патогенных микроорганизмов, преодолевших защитный барьер кожи. Для развития абсцесса должны присутствовать другие способствующие факторы:
- Высокая патогенность микроорганизмов. Разные виды бактерий имеют различную скорость деления клеток и способность противостоять иммунной системе. Золотистый стафилококк или синегнойная палочка чаще вызывают формирование постинъекционного абсцесса, чем условно-патогенные виды, составляющие микрофлору кожи.
- Ослабление иммунитета. Может быть следствием банального сезонного ОРВИ или серьезного сопутствующего заболевания. Вероятность развития абсцессов выше у больных сахарным диабетом, тяжелыми сердечно-сосудистыми, эндокринными, инфекционными заболеваниями.
- Локальное нарушение кровообращения. Этому способствует одномоментное введение значительных объемов раствора в мышцу (более 5 мл), одновременное введение нескольких препаратов в одну ягодицу. Первым признаком абсцедирования является значительное уплотнение в месте уколов. Риск постинъекционного нагноения повышается у лежачих больных, пациентов с пролежнями.
- Местнораздражающее действие лекарств. Спровоцировать гнойное расплавление тканей способны не только бактерии, но и химические вещества. Ошибочное внутримышечное введение препаратов, предназначенных для внутривенных или подкожных вливаний, может вызвать некроз и воспаление. Индивидуальную реакцию может дать препарат, который разрешен для внутримышечного применения, но не подходит конкретному пациенту.
- Нарушение техники инъекций. Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса.
Терапия в домашних условиях
https://youtube.com/watch?v=rNI89SbjqB0
В случае абсцесса после укола, лечение в домашних условиях можно проводить лечение с применением средств народной медицины, но только на начальной стадии формирования патологического образования. Запрещается вскрытие или выдавливание образовавшегося нарыва. При ухудшении ситуации потребуется квалифицированная помощь.
Как лечить нарыв самостоятельно? Рассмотрим наиболее эффективные методы:
- Йодная сетка. Йод наносится в виде сетки на пораженный участок. Процедура выполняется два раза в день.
- Смесь из хозяйственного мыла. Небольшое количество мыла натереть на терке и смешать с молоком в соотношении 1:2. Смесь прокипятить полтора часа на маленьком огне. Должна получиться масса, похожая на сметану, ее нужно прикладывать к месту воспаления еще теплой.
- Тертый сырой картофель. Компресс меняется каждые три часа, пока состояние не облегчится.
- К проблемному месту прикладывается лист капусты, заранее отбитый молоточком. Его нужно менять каждые пять-шесть часов.
- Мазь из прополиса. 100 г несоленого жира расплавить, довести до кипения, затем немного охладить. Добавить 10 г измельченного прополиса. Очистить смесь, пропустив через марлю.
Сок алоэ. Нижние листья растения измельчить, отжать сок. Смоченный в соке бинт приложить к пораженному участку. Менять повязку каждые 10 часов. Репчатый лук. Примочка из свежего натертого лука прикладывается к нарыву на пять часов. Луковицу можно варить в молоке или запекать. Еще теплый овощ приложить к больному месту на пять часов. Мазь из меда. В равных количествах следует взять мед, мазь Вишневского и спирт (запрещено заменять водкой). Компоненты смешать до получения однородной смеси. Нанести на ночь для снятия воспаления. Чтобы образование полностью рассосалось, понадобится несколько дней. Ржаной хлеб. Кусок хлеба распарить, еще теплым приложить к образованию. Сверху накрыть капустными листьями, укутать бумагой и забинтовать. Такой компресс нужно держать на протяжении суток.
Лечение травами
Вылечить инъекционное новообразование можно простыми, но действенными рецептами:
- Полевой хвощ. 4 ст. л. растения залить 200 мл кипятка. Принимается процеженный настой через час после еды по 70 мл.
Настой эвкалипта. 2 ст. л. сухих листьев заливаются 200 мл кипятка. Принимается теплый настой по 50 мл после еды три раза в день. Семена тмина. 3 ст. л. семян залить 200 мл кипятка. Теплый настой принимается три раза в день за пятнадцать минут перед едой. Настойка эхинацеи принимается три раза в день по 30 капель. Эвкалиптовая настойка на спирту принимается по 20 капель три раза в сутки после еды.
Если лечить абсцесс грамотно и своевременно, можно предотвратить появление осложнений. В этом случае прогноз будет благоприятным.
Типы постинъекционных осложнений и причины их возникновения
С развитием фармакологии и появлением новых лекарственных препаратов постоянно и с высокими темпами растет количество инъекций, выполняемых медицинскими работниками. При этом планируемый эффект от инъекционного введения лекарственного средства может быть и не достигнут ввиду того, что манипуляции с иглой и шприцем осуществлялись непрофессионально.
Чаще всего инъекции выполняются медицинскими сестрами, которые должны обладать необходимым набором знаний и умений для выполнения данных процедур, однако зачастую они действуют недостаточно профессионально, в связи с чем особо большую важность приобретает задача организации профилактики постинъекционных осложнений. Среди наиболее распространенных видов постъинекционных осложнений выделяют:
Среди наиболее распространенных видов постъинекционных осложнений выделяют:
- абсцесс;
- флегмону.
Определение 2
Абсцесс – это четко очерченное воспалительное образование с гнойной полостью внутри мягких тканей человека. Возникает при проникновении под кожу инфекции.
Определение 3
Флегмона – это острое гнойное заболевание, которое распространяется в мягких тканях, но не имеет четких границ. Флегмона может быть локализована в различных частях тела или находиться под кожей.
Основной причиной возникновения абсцессов и флегмон выступает нарушение правил асептики.
Замечание 1
Асептика — это недопущение попадания в открытую рану различных микроорганизмов.
При инъекции патогенный микроорганизм попадает из плохо обработанной кожи в глубокие ткани. Такая же ситуация может возникнуть при недостаточно тщательной обработке игл и других инструментов в процессе работы. Поэтому первейшим и важнейшим аспектом инъекционной профилактики признают соблюдение всех асептических правил в ходе выполнения инъекции.
Возникают ситуации, когда абсцесс в месте инъекции образуется и при правильно выполненной процедуре вследствие попадания патогенов в данную область из хронических очагов инфекции, которые присутствуют в организме.
Кроме того, осложнения в виде абсцессов и флегмон возникают при неправильной технике введения лекарственного препарата и аллергической реакции на введенное вещество. Большинство инъекций выполняется в ягодичные мышцы, поэтому наибольшее количество воспалений и осложнений наблюдается именно в данной области. Если инъекции выполняются в плечевую область, то осложнения возникают лишь в четверти случаев из всего объема.
Также причиной осложнений после инъекций можно назвать неправильный подбор инструментов для выполнения процедур. Например, если медицинская сестра подбирает иглы без учета топографии сосудов и нервно-сосудистых пучков в области инъекции. Также необходимо учитывать толщину жирового слоя.
Помимо того, к постинъекционным осложнениям могут привести:
- привычка медсестры разминать и массировать место введения препарата;
- раздражение поверхности кожи.
Эти особенности поведения могут привести к эмболии сосудов и некрозу мышечной ткани. Если говорить об инъекциях в ягодичную область, то введение лекарств нельзя осуществлять в одну и ту же точку. Также лучше менять стороны инъекций.
Кроме того, хорошей профилактикой осложнений после инъекций можно назвать правильное применение препаратов. Например, препараты для внутримышечного введения, которые по ошибке ввели под кожу могут вызвать некроз тканей, даже если соблюдаются все условия асептики. К таким препаратам относят: антибиотики, глюконат натрия, витамины группы B.
Еще одной распространенной причиной возникновения постинъекционных осложнений выступает неправильное введение масляных и концентрированных растворов. Масляные растворы нельзя вводить внутримышечно, а концентрированные растворы не вводят подкожно. Даже если такая ошибка допущена однократно, то она может спровоцировать постинъекционный абсцесс.
Еще одно осложнение, часто встречающееся после инъекций — флеботромбоз и флебит:
- Флеботромбоз – это заболевание вен нижних конечностей, обусловленное образованием тромбов в просвете вены и осаждением их на сосудистой стенке изнутри.
- Флебит – это воспаление стенки вен.
Наконец, не такими уж редкими и особо грозными постинъекционными осложнениями являются гепатиты B, C, а также ВИЧ, однако использование одноразовых шприцев и игл сводят к минимуму подобные отклонения.
Лечение народными средствами в домашних условиях
Если вы после укола заметили, что что-то пошло не так и образовался инфильтрат, то не тяните, начинайте действовать сразу. Народная медицина рекомендует следующее:
- Йодная сетка.
На месте инъекции нарисуйте решетку – несколько перпендикулярных линий. Для этого ватную палочку смочите в пузырьке с йодом, а затем нарисуйте йодную сетку. Подобную процедуру проводите дважды в день, второй раз – на ночь.
- Капустный лист.
Возьмите свежий капустный лист, срежьте толстые прожилки, а лист слегка отбейте кухонным молоточком, а затем приложите лист на место инфильтрата, закрепите и оставьте на 5-6 часов. В течение дня меняйте лист 3-4 раза. Эффект от лечения усилится, если капустный лист смазать медом.
- Листья лопуха.
5 листьев лопуха или корневище размолоть и прикладывать к абсцессу на полчаса.
- Листья подорожника.
Возьмите свежие листья подорожника, помните их руками и приложите к абсцессу.
- Спиртовый компресс.
Смочите спиртом или водкой кусок ваты и приложите к проблемному месту, сверху прикройте пленкой и закрепите, чтобы компресс не спал. Можно делать несколько раз в день, после того, как вата высохнет. Подобные компрессы можно делать из настойки коровяка или прополиса, которые можно купить в аптеке. Можно использовать домашние настойки, приготовленные из березовых почек, софоры японской.
Чтобы абсцесс быстрее созрел и вышел гной применяйте любой из этих методов:
- Лепешка из черного хлеба и меда.
Возьмите мякиш черного хлеба, раскрошите его, добавьте ложку меда, тщательно перемешайте и приложите лепешку к инфильтрату, сверху прикройте пленкой и завяжите.
- Репчатый лук.
Очищенную луковицу отварите в молоке или запеките в духовке. Разрежьте ее напополам и приложите к абсцессу. Можно поступить по-другому. Молодую свежую луковицу хорошо измельчите на терке или блендером и кашицу приложите к больному месту на 5 часов, сверху прикройте пленкой и зафиксируйте. Повторите несколько раз. Вместо луковой кашицы можно использовать чесночную или картофельную кашицу, но только на 3 часа.
- Листья алоэ.
Лист алоэ промойте, обрежьте боковые колючие места, разрежьте напополам и приложите внутренней стороной к абсцессу. Закрепите, чтобы лист держался хорошо. Оставьте на несколько часов.
- Порошок семян льна или пажитника сенного.
В 100 мл теплой воды растворите 1 ст. л. порошка. Сделайте примочку на полчаса.
Лечение постинъекционного инфильтрата обычно происходит в домашних условиях. Назначают противовоспалительные препараты или специальные физиотерапевтические процедуры, которые позволяют избежать развития абсцесса. В отдельных случаях врач рекомендует применение антибиотиков, особенно если шишка на месте укола достигла внушительных размеров, и поднялась температура.
Из физиотерапевтическим процедурам применяют электрофорез и ультразвук.
К вариантам, чем лечить болезненные шишки на ягодицах после уколов, относятся многочисленные народные средства, которые зарекомендовали себя как эффективные средства в борьбе с воспалениями:
- Йодная сетка – делается рисунок из спиртового раствора йода на пораженном участке, применяется в течение 3 дней, после чего шишка рассасывается. Йод обладает согревающим, дезинфицирующим свойствами.
- Капустные листья – их протыкают (надрезают) для пускания сока, прикладывают к больному месту и закрепляют. Держат сутки, после чего заменяют, применять их нужно до полного исчезновения образований.
- Медовая лепешка – делается из меда, сливочного масла, желтка и муки. Подогрейте ее и нанесите на шишку, закрепив пластырем, оставьте на ночь и утром замените вновь. Курс лечения – до рассасывания образования.
- Листья алоэ – размалывают до появления сока и накладывают на больное место.
- Компресс из соленого огурца, кожуры банана, толченой свежей клюквы или сырого картофеля.
Застарелые образования после уколов на ягодицах можно лечить так:
- Компресс из водки и спирта в пропорциях 1:1, выдерживается 2 часа, после и перед применением место лечения смазывается детским кремом.
- Болтушка из уксуса и сырого яйца, из которой делается компресс.
- Раствор или магнезии – им мажется больное место.
- Лечебная эмульсия из йода и анальгина.
- Теплый компресс из меда, сливочного масла с яйцом либо меда, спирта с аспирином.
- Компресс из марли, обильно натертой хозяйственным мылом.
- Если шишки небольшие, то можно применить парниковый эффект, замотав место предварительно обеззараженными куском полиэтилена, канцелярского скотча или фольги.
Осложнения
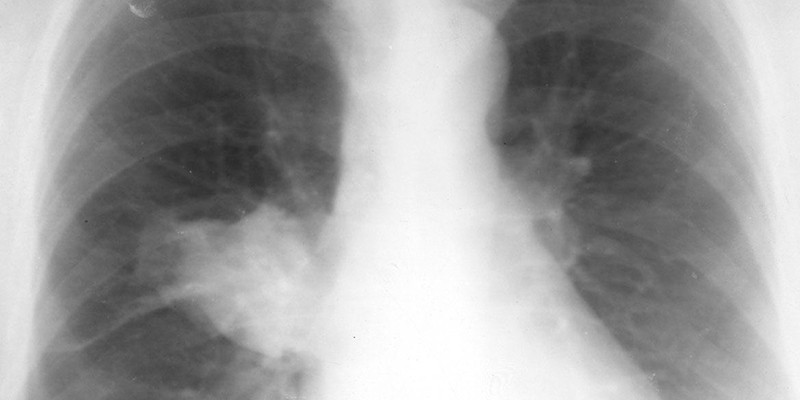
Флегмона (гнойное воспаление клетчаточных пространств) — один из самых распространённых осложнений абсцесса после укола, в более тяжёлых случаях гнойный процесс может передаться на кости таза, в ткани бедра, в полость малого таза.
Еще одно последствие абсцесса – открытие свищей. Наиболее благоприятны наружные свищи, т.к. они избавляют организм от гнойно-некротических масс, но, к сожалению, свищи могут открыться в любую полость. При поражении ягодичной области наиболее часто наблюдаются свищи в полость малого таза и прямокишечные.
Одно из опаснейших осложнений абсцесса после укола – сепсис (заражение крови). Избежать этого процесса поможет вовремя начатое лечение. Проявляется высокой лихорадкой, нарастающей слабостью, нарушением сердечнососудистой и дыхательной деятельности, отеком головного мозга. Также есть вероятность возникновения остеомиелита.
Постинъекционный абсцесс ягодицы легко диагностировать на ранних стадиях с помощью пальпации и опроса пациента. Объективных данных, как правило, достаточно для установления стадии процесса и выбора тактики лечения. Однако для выявления степени развития абсцесса может понадобиться сдача анализов, таких как: кровь (общий и биохимический), моча, посев на микрофлору содержимого абсцесса.
Как же лечить абсцесс ягодицы? Первое, что нужно сделать при возникновении описанных симптомов – это без промедления пойти к участковому терапевту или хирургу. Деструкция тканей происходит быстро, увеличивая область заражения, поэтому лечение должно начаться без промедления.
Осложнения после инъекций в виде абсцесса ни в коем случае нельзя игнорировать. Лечение абсцесса ягодицы после укола основывается на степени тяжести патологического процесса, а также в зависимости от причины, которая его спровоцировала, а также от типа возбудителя. Чаще всего врачи назначают препараты, направленные на подавление жизнедеятельности патогенных бактерий, обладающие широким спектром действия.
Также параллельно этому назначают средства для дезинтоксикации и снятия болезненных ощущений. К сожалению, подобная терапия не всегда имеет благоприятный исход. И если результат не получен, а время потрачена, у больного может сформироваться обширная некротическая зона или сепсис.
Поэтому в тех ситуациях, когда инфильтрат после инъекции скопился в большом количестве, пациенту потребуется специфическая терапия. Об этом и поговорим немного подробнее. Прежде всего. Если инфильтрат уже появился, то больному рекомендуется срочное прекращение уколов в пораженную область, при этом начинается активная фаза лечения.
Если заболевание было обнаружено в самом начале на стадии инфильтрата, можно обойтись консервативным лечением: физиопроцедуры, рассасывающие компрессы, например, с раствором димексида. Если после уколов уплотнение очень болит, поможет применение противовоспалительных препаратов.
При развитии гнойного процесса показано хирургическое лечение. Наиболее эффективным способом лечения является вскрытие гнойника, удаление уже нежизнеспособных тканей и наложение первичного шва с последующей вакуумной откачкой гнойных масс, затем проточно-промывное дренирование. Также назначается терапия антибиотиками широкого спектра действия.
Троксевазин от шишек после уколов. Причины и типы уплотнений
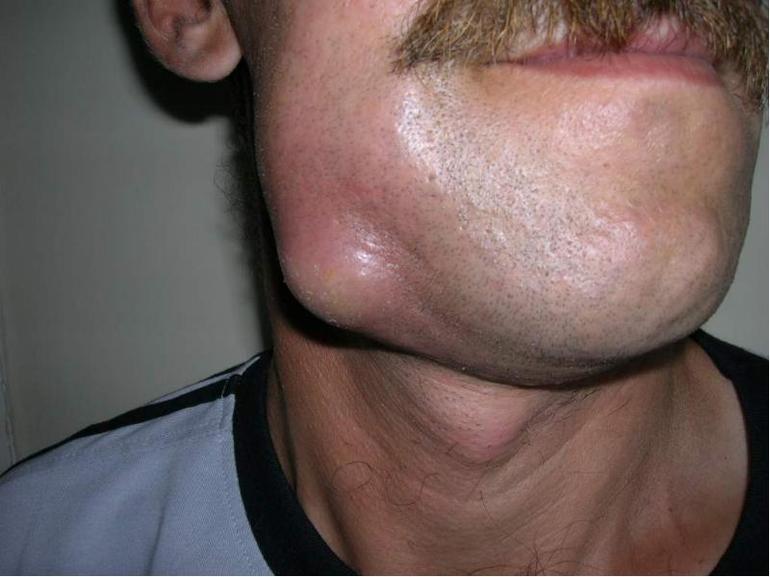
Уплотнения под кожей могут возникнуть на любом участке тела: на шее, руках, ногах или лице. Место их возникновения часто зависит от причины появления уплотнений. Все кожные новообразования доставляют не только визуальный дискомфорт, но и физический.
Так, одна шишка может жутко болеть, а в другом случае — вызывает сильный зуд. Одно уплотнение может быть незаметным, а другое иметь багровый или синий цвет.
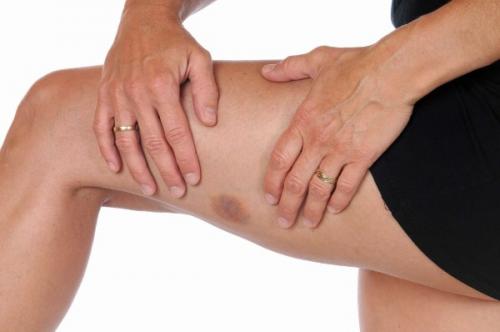
Тот или иное явление, зависит от причины появления и типа уплотнения. Это может быть шишка, жировик, место укола или даже опухоль. Многие новообразования не причиняют никакого вреда здоровью человека, но есть такие опухоли, которые требуют срочного медицинского вмешательства.
При возникновении уплотнения лучше сразу обратиться к специалисту для диагностики: терапевту, хирургу или дерматологу. Выбор врача зависит от некоторых факторов: наличие необычного цвета у образования, шелушения кожи в области травмы и характер боли, если она присутствует.
Среди вполне безобидных уплотнений встречаются:
- Шишки после ушиба. Причиной их появления чаще всего служит человеческая неаккуратность и невнимательность. Как правило, такие уплотнения появляются после удара о тупой предмет, происходящее без повреждения капилляров в верхних слоях кожи. Обычно такие шишки сильно болят, при этом характер боли — ноющий. Ее распространение может происходить и на соседние участки тела.
- Гематомы, синяки или покраснения после ударов . Причина появления таких аномалий все тот же человеческий фактор. Образования появляются после удара об острый предмет. Новообразования помимо ноющей боли при нажатии на поврежденное место, как правило, имеют ненормальный для человеческой кожи цвет. Это может быть синяя, красная, багровая или даже фиолетовая окраска. Происходит это из-за повреждения крупных сосудов и капилляров в верхних слоях кожных покровов.
- Шишки после проведения медицинских манипуляций . Нередко от уколов и капельниц остаются болезненные покраснения, которые со временем формируются в подкожное воспаление в виде шара. При этом место прокола может как приносить дискомфорт, так и совсем не чувствоваться. Уплотнения под кожей после медицинских процедур могут быть связаны: с несоответствием медицинского оборудования требованиям ГОСТа: искривление или недостаточная острота иглы; с высокой вязкостью вводимого препарата или раствора: маслянистые жидкости медленнее поглощаются тканями организма, что вызывает скопление лимфатической жидкости и последующее образование плотной шишки; с неправильно подобранной длиной иглы для процедуры: при использовании для внутримышечного укола короткой иглы, лекарство попадает только под кожу. Это существенно ухудшает рассасывание препарата; с быстрым вводом лекарственного средства в мышечную ткань: лекарство не успевает равномерно распределиться, образуя шишку; с попаданием иглы в мелкий кровеносный сосуд: кровь попадает в слои мышцы или под кожу, что вызывает отек тканей; с попаданием инфекции в область укола: воспалительный процесс могут провоцировать различные бактерии, в том числе стафилококк. При этом может появиться температура, нагноение, жжение или головокружение.
- Шрамы или рубцы после механического воздействия на кожу. Царапины, ссадины или глубокие раны, заживая, оставляют на теле много уплотнений. Как правило, они не приносят никакого физического дискомфорта. Но они сильно портят внешний вид кожи. Рубцы могут также возникнуть после неправильного лечения прыщей или угрей.
- Липомы, или жировики . Они возникают в результате скопления жировой массы под кожей или в суставах. Жировики относят к доброкачественным образованиям. При сильном разрастании, липомы могут вызывать боль, так как они сковывают движения суставов и давят на внутренние органы. Жировики удаляют только при необходимости хирургическим путем.
- Атерома . Это уплотнение образуется при неправильной работе сальной железы или ее закупорке. Атерому относят к разновидности кист. Скапливаясь в ее протоке, кожное сало изнутри растягивает оболочку железы, из-за чего и образуется шишка под кожей. Очень часто атерома может приобретать синий оттенок и гноиться. Лечат уплотнение массажем и мазями, а при нагноении — удаляют хирурги.
- Гигрома . Иногда после чрезмерных нагрузок на кисти рук, может появиться уплотнение в виде шара. Это явление называют гигромой. Она представляет собой скопление жидкости между суставами или сухожилиями. Оперативное вмешательство в данном случае не требуется. Гигрома не болит и не вызывает чувства жжения. Как правило, она почти незаметна. Уплотнение проходит само по себе, либо после механического воздействия: удара или сильного нажатия.