Особенности и прогноз лечения при подостром тиреоидите щитовидной железы
Содержание:
Лечение Подострого тиреоидита (тиреоидита де Кервена):
Лечение подострого тироидита медикаментозное. Применяются в основном синтетические глюкокортикоидные гормоны (преднизолон, дексаметазон, кенакорт, метипред). После нормализации состояния дозы гормонов постепенно снижают.
Лечение на начальной, острой стадии подострого тиреодита симптоматическое. При легкой боли назначают аспирин в дозе 600 мг каждые 3-4 ч; при сильной боли аспирин обычно неэффективен. Почти всегда удается уменьшить боль с помощью преднизона (по 10-20 мг внутрь 2 раза в сутки), причем эффект, как правило, наступает уже через несколько часов после приема первой дозы. Отсутствие быстрого обезболивающего эффекта преднизона ставит под сомнение диагноз подострого гранулематозного тиреоидита. Через неделю начинают снижать дозы преднизона на 5 мг каждые 2-3 дня. Длительность лечения преднизоном не должна превышать нескольких недель. В процессе отмены преднизона боль иногда усиливается. В таких случаях дозы преднизона вновь увеличивают, а затем опять снижают. Для устранения симптомов тиреотоксикоза назначают пропранолол, по 20-40 мг внутрь 3-4 раза в сутки. Антитиреоидные средства не применяют.
В острой стадии подострого тиреодита поглощение радиоактивного йода щитовидной железой остается сниженным. Заместительная терапия тиреоидными гормонами не требуется.
Гипотиреоидная стадия подострого тиреидита редко длится более 2-3 мес; в это время проводят заместительную терапию левотироксином по 0,10-0,15 мг/сут внутрь.
Длительность лечения гормональными препаратами не более двух месяцев. Если течение болезни легкое иногда ограничиваются назначением аспирина, индометацина, вольтарена или бруфена. При выраженном тиротоксикозе иногда назначают бета-адреноблокаторы. Назначение антибиотиков при подостром тироидите противопоказано и может ухудшить состояние пациента.
Прогноз при этом заболевании хороший. При своевременно начатом лечении через 2-3месяца наступает выздоровление. Если заболевание не лечить оно может протекать самостоятельно до двух лет и переходить в хроническую форму.
Симптомы аутоиммунного тиреоидита
Сразу надо заметить, что аутоиммунный тиреоидит часто протекает без выраженных симптомов и выявляется только при проведении обследования щитовидной железы.
В начале заболевания, в ряде случаев на протяжении всей жизни, может сохранятся нормальная функция щитовидной железы, так называемый эутиреоз – состояние, когда щитовидная железа вырабатывает нормальное количество гормонов. Это состояние не опасно и является нормой, только требует дальнейшего динамического наблюдения.
Симптомы заболевания возникают, если в результате разрушения клеток щитовидной железы возникает снижение ее функции – гипотиреоз. Часто в самом начале аутоиммунного тиреоидита возникает усиление функции щитовидной железы, она вырабатывает больше, чем в норме гормонов. Такое состояние называется тиреотоксикоз. Тиреотоксикоз может сохраняться, а может перейти в гипотиреоз.
Симптомы гипотиреоза и тиреотоксикоза различны.
Симптомами гипотиреоза являются:
Слабость, снижение памяти, апатия, депрессии, сниженное настроение, бледная сухая и холодная кожа, грубая кожа на ладонях и локтях, замедленная речь, отечность лица, век, наличие избыточной массы тела или ожирения, зябкость, непереносимость холода, уменьшение потоотделение, увеличение, отечность языка, усиление выпадения волос, ломкость ногтей, отеки на ногах, охриплость голоса, нервозность, нарушения менструального цикла, запоры, боли в суставах.
Симптомы часто неспецифичны, встречаются у большого количества людей, могут быть не связаны с нарушением функции щитовидной железы. Однако, если у вас имеется большинство из следующих симптомов, необходимо исследовать гормоны щитовидной железы.
Симптомами тиреотоксикоза являются:
Повышенная раздражительность, похудание, перепады настроения, плаксивость, учащенное сердцебиение, ощущение перебоев в работе сердца, повышение артериального давления, диарея (жидкий стул), слабость, склонность к переломам (снижается прочность костной ткани), ощущение жара, непереносимость жаркого климата, потливость, усиленное выпадение волос, нарушение менструального цикла, снижение либидо (полового влечения).
Полезные добавки при аутоиммунном тиреоидите
Уменьшить воспаление и снизить уровень антител к щитовидной железе у людей с аутоиммунным тиреоидитом могут некоторые добавки. Кроме того, люди с этим заболеванием с большей вероятностью будут испытывать дефицит определенных питательных веществ, поэтому могут потребоваться добавки (24).
Вот полезные добавки при аутоиммунном тиреоидите:
- Селен. Исследования показывают, что прием 200 мкг селена в день может помочь снизить уровень антител к тиреопероксидазе (анти-ТПО) и улучшить самочувствие людей с аутоиммунным тиреоидитом (25, 26).
- Цинк. Цинк необходим для функции щитовидной железы. Исследования показывают, что при использовании отдельно или вместе с селеном прием 30 мг этого минерала в день может улучшить функцию щитовидной железы у людей с гипотиреозом (27, 28).
- Куркумин. Исследования на животных и людях показали, что это мощное противовоспалительное и антиоксидантное соединение может защитить щитовидную железу. Кроме того, куркумин может помочь в лечении аутоиммунных заболеваний в целом (29, 30, 31).
- Витамин D. У людей с аутоиммунным тиреоидитом уровень этого витамина значительно ниже, чем у населения в целом. Более того, исследования связывают низкий уровень витамина D с более тяжелой формой аутоиммунного тиреоидита (32, 33).
- Комплекс витаминов группы B. Люди с аутоиммунным тиреоидитом также имеют низкий уровень витамина B Прием высококачественных витаминов группы B повышает уровень B12 и других важных витаминов группы B (24).
- Магний. Низкий уровень этого минерала связан с повышенным риском развития аутоиммунного тиреоидита и повышением уровня антител к щитовидной железе. Кроме того, устранение дефицита магния может облегчить симптомы у людей с заболеванием щитовидной железы (34, 35).
- Железо. У людей с аутоиммунным тиреоидитом чаще развивается анемия. Для устранения дефицита могут потребоваться добавки железа (36).
Другие добавки, такие как рыбий жир, альфа-липоевая кислота и ацетилцистеин, также могут помочь людям с аутоиммунным тиреоидитом (37, 38, 39).
Обратите внимание, что прием добавок йода в высоких дозах при отсутствии дефицита йода может привести к побочным эффектам у людей с аутоиммунным тиреоидитом. Вам не следует принимать высокие дозы добавок йода, если только ваш лечащий врач не дал вам указаний (40, 41)
Как лечить подострый тиреоидит
Чаще всего для лечения подострого тиреоидита используется медикаментозная терапия.
Чаще всего для лечения патологии используется медикаментозная терапия. В зависимости от стадии развития болезни доктор назначает пациенту разные лекарственные средства. При легком течении заболевания больной принимает нестероидные противовоспалительные препараты. При среднетяжелом и тяжелом течениях патологии назначаются глюкокортикостероиды. Чаще всего это Преднизолон. В лечении используются и антибиотики, но их принимают вместе с глюкокортикоидами, чтобы достичь наилучшего эффекта.
В борьбе с тиреоидитом де Кервена используется местное лечение. Данная методика предполагает применение аппликаций с мазями и гелями на основе диклофенака. Это лекарственное средство избавляет от воспалений, усиливает действия принимаемых таблеток.
Еще один метод лечения подострого тиреоидита – иммуномодулирующая терапия. Применение иммуномодуляторов показано в том случае, если болезнь имеет затяжной характер или рецидивирует.
https://youtube.com/watch?v=vh_bjlW0PhY
https://youtube.com/watch?v=G9dFfpae5Mw
Народными средствами
В лечении подострого тиреоидита можно использовать рекомендации народных лекарей, но только после консультации с врачом. Среди рецептов народной медицины популярны следующие:
- Для повышения функций щитовидки приготовить настойку из цветков кроваво-красного боярышника: 2 ст. л. сухих цветов залить 200 мл водки, настоять в течение 21 дня. Принимать по 20 капель до 5 раз в день перед едой.
- Маточное молочко пчел (20 мг) необходимо принимать в течение длительного времени. Средство закладывается под язык, где полностью растворяется. Подобное лечение применяется до 3 раз в день.
- Свежевыжатый сок или плоды фейхоа можно принимать при любых заболеваниях щитовидной железы, в том числе и при тиреоидите де Кервена. Ежедневная доза – 50-100 г.
- Каждый день следует обтирать шею корой дуба. Если есть возможность, то используется свежая кора, но можно обойтись и размягченной сухой.
Гомеопатия
Врачи уверены, что гомеопатия при воспалительных заболеваниях щитовидной железы – пустая трата времени.
Однако гомеопаты считают свою методику самой эффективной. По их мнению, используя гомеопатические препараты, можно навсегда забыть о тиреоидите де Кервена.
Медикаментозное лечение
Лечение подострого тиреоидита проводится в домашних условиях, но под наблюдением эндокринолога. Если заболевание протекает тяжело, то больной лечится в стационаре.
Если болезнь находится на начальном этапе своего развития, то врач назначает максимальную дозу Мелоксикама, Нимесулида или другого нестероидного препарата. При снижении болевого синдрома и нормализации уровня СОЭ в крови доза постепенно уменьшается.
Если подострый тиреоидит протекает в более тяжелой форме, то вместе с противовоспалительными препаратами используются глюкокортикостероиды. Лечебный курс длится 2-3 месяца. Эндокринолог рассчитывает индивидуальную дозу для каждого больного, начиная с максимальной с последующим уменьшением.
Для устранения симптомов тиреотоксикоза назначается Пропранолол.
Для устранения симптомов тиреотоксикоза назначаются бета-блокаторы (например, Пропранолол). Если у больного начинает развиваться гипотиреоз, то назначается Левотироксин.
Особенности лечения у детей
Подострый тиреоидит у детей встречается редко. Развивается он после перенесенного ребенком заболевания, вызванного вирусной инфекцией. После этих болезней в детском организме вырабатываются антитела, разрушающие щитовидку.
Лечение тиреоидита де Кервена у детей проводится глюкокортикоидными препаратами и антибиотиками. Если у больного ребенка наблюдаются признаки гипертиреоза, то запрещается использовать лекарственные средства, способные подавить функции щитовидной железы. В этом случае повышение уровня гормонов происходит не из-за того, что щитовидка их вырабатывает, а потому, что ранее образовавшиеся гормоны высвобождаются из разрушенных тканей железы.
Лечение тиреоидита
Специфических терапевтических схем не разработано. Несмотря на стремительное развитие медицины, эндокринология не располагает безопасными и действенными методами коррекции подобных отклонений щитовидной железы. При наличии выраженных признаков сердечной недостаточности используются бета-адреноблокаторы.
Если у пациента присутствуют признаки сердечной недостаточности, используются бета-адреноблокаторы.
При гипотиреозе назначается поддерживающая терапия, которая восполняет в организме недостаток гормонов. При ее проведении необходимо регулярно сдавать анализ на уровень ТТГ.
Диагностирование
Обычно диагностика проводится комплексно.
Учитывается состояние пациента:
- Болевые ощущения в месте расположения щитовидки. Усиление боли при любых движениях головой, во время проглатывания, при кашле. Болевые ощущения отдаются к нижней челюсти, к ушам и в затылок.
- Тело пациента лихорадит, температура 39-40, присутствует озноб, сильная головная боль, увеличены лимфоузлы, наблюдаются все признаки инфекционного процесса.
- Увеличенные размеры щитовидки, во время прикосновения ощущается резкая боль. Во время пальпации порой можно обнаружить более мягкий участок со сформированным абсцессом.
После пальпации назначают ряд исследований для уточнения диагноза. При остром тиреоидите отклонений показателей ТТГ, Т3 и Т4 и антител к ТПО и ТГ нет. Обязательно нужны общие данные крови, которые являются свидетелями воспалительных процессов: лейкоцитозах, СОЭ.
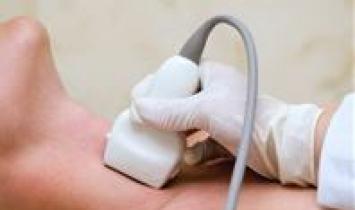
На УЗИ проводится обследование с целью изучить размеры, положение органа, структуру железы. УЗИ используется как информативный способ. Так , при гнойной форме можно точно определить размеры, то есть отклонения в сторону увеличения, какова однородность структуры.
При негнойном тиреоидите получают представления о том, каковы размеры: нормальные либо диффузно увеличены, очаги с пониженной эхогенностью, увеличение кровенаполнения.
МРТ и КТ. Эти два метода помогают оценить, в каком состоянии находится железа и соседние органы.
Если нужно, проводят гистологическое исследование тонкоигольной биопсией. Больше информации получают, производя цитологическое исследование. Забор материала для цитологии проходит во время взятия проб тонкоигольной биопсии. Цитология дает возможность исследовать под микроскопом состояние клеток. Это основной метод, который дает все основания утверждать диагноз.
При гнойной форме тиреоидита цитологический анализ исследует гной и его состав: нейтрофилы, некроз. Затем требуется проводить бактериологические исследования, то есть сделать посев на наличие микрофлоры, что позволит узнать вид бактерий-возбудителей и чувствительность их к антибиотикам.
Метод сцинтиграфии может точно определить место расположения железы, ее формы, гнойнички, аномалий развития.
Лечение Подострого тиреоидита (тиреоидита де Кервена):
Лечение подострого тироидита медикаментозное. Применяются в основном синтетические глюкокортикоидные гормоны (преднизолон, дексаметазон, кенакорт, метипред). После нормализации состояния дозы гормонов постепенно снижают.
Лечение на начальной, острой стадии подострого тиреодита симптоматическое. При легкой боли назначают аспирин в дозе 600 мг каждые 3-4 ч; при сильной боли аспирин обычно неэффективен. Почти всегда удается уменьшить боль с помощью преднизона (по 10-20 мг внутрь 2 раза в сутки), причем эффект, как правило, наступает уже через несколько часов после приема первой дозы. Отсутствие быстрого обезболивающего эффекта преднизона ставит под сомнение диагноз подострого гранулематозного тиреоидита. Через неделю начинают снижать дозы преднизона на 5 мг каждые 2-3 дня. Длительность лечения преднизоном не должна превышать нескольких недель. В процессе отмены преднизона боль иногда усиливается. В таких случаях дозы преднизона вновь увеличивают, а затем опять снижают. Для устранения симптомов тиреотоксикоза назначают пропранолол, по 20-40 мг внутрь 3-4 раза в сутки. Антитиреоидные средства не применяют.
В острой стадии подострого тиреодита поглощение радиоактивного йода щитовидной железой остается сниженным. Заместительная терапия тиреоидными гормонами не требуется.
Гипотиреоидная стадия подострого тиреидита редко длится более 2-3 мес; в это время проводят заместительную терапию левотироксином по 0,10-0,15 мг/сут внутрь.
Длительность лечения гормональными препаратами не более двух месяцев. Если течение болезни легкое иногда ограничиваются назначением аспирина, индометацина, вольтарена или бруфена. При выраженном тиротоксикозе иногда назначают бета-адреноблокаторы. Назначение антибиотиков при подостром тироидите противопоказано и может ухудшить состояние пациента.
Прогноз при этом заболевании хороший. При своевременно начатом лечении через 2-3месяца наступает выздоровление. Если заболевание не лечить оно может протекать самостоятельно до двух лет и переходить в хроническую форму.
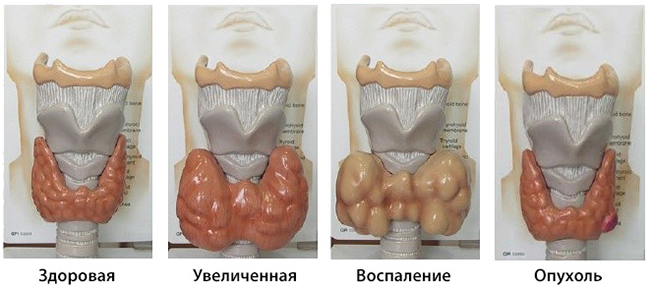
Симптомы различных стадий протекания заболевания
Возникновение всей симптоматики происходит постепенно.
Первая стадия развития недуга – тиреотоксическая. На данном этапе возникает:
- боль;
- лихорадочный синдром;
- дисфагия;
- иррадиация боли в область уха, челюсти, особенно при жевании пищи.
Общий срок развития подострого тиреоидита на данной стадии не превышает 6 месяцев, что зависит от того, насколько своевременно начата терапия и от правильности ее выполнения. Симптомы каждой формы подострого тиреоидита отличительны. Лимфоцитарный воспалительный процесс сопровождается:
- тахикардией;
- гипертонией;
- снижением веса;
- раздражительностью;
- увеличением органа.
Гранулематозный воспалительный процесс сопровождается образованием узелков на органе.
Следующая стадия – гипотиреоидная. Если течение подострого тиреоидита тяжелое, а орган перестает вырабатывать активные гормоны, может развиваться клинико-биохимическая симптоматика.
Последняя стадия – выздоровление. Функционирование щитовидной железы, ее секреторной функции и структуры восстановлено.
Этиология и патогенез
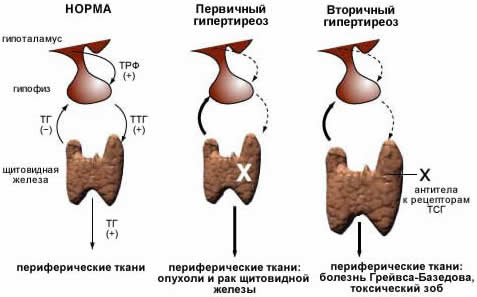
Хасимото болезнь является аутоиммунной болезнью (см. Аутоаллергические болезни). Аутоиммунный характер заболевания подтверждается наличием в сыворотке крови больных антител к тиреоглобулину, микросомальному и другим антигенам щитовидной железы (см.), наличием аутоантител к щитовидной железе у родственников больных, увеличением размеров вилочковой железы (см.), наличием гипергаммаглобулинемии (см. Иммуноглобулин), присутствием иммуноглобулинов в ткани щитовидной железы, лимфоклеточной и плазмоцитарно-клеточной инфильтрацией щитовидной железы больных Хасимото болезнью, сочетанием Хасимото болезни с другими аутоиммунными заболеваниями (ревматоидным артритом, пернициозной анемией, аддисоновой болезнью и др.), а также возможностью создания экспериментальных моделей Хасимото болезни путем иммунизации животных тиреоглобулином собственной щитовидной железы. В патогенезе Хасимото болезни много общего с диффузным токсическим зобом (см. Зоб диффузный токсический). Оба заболевания связаны с наличием специфического дефекта иммунологической защиты организма, который характеризуется появлением самореактивных «запретных» клонов тимус зависимых лимфоцитов — Т-лимфоцитов (см. Иммунокомпетентные клетки). Существующая в здоровом организме система супрессоров подавляет активность T-лимфоцитов и предупреждает их взаимодействие с комплементарными антигенами щитовидной железы. При Хасимото болезни в результате дефекта этой системы (вероятно, генетического) нарушается иммунологическая толерантность (см. Толерантность иммунологическая), и «запретные» клоны T-лимфоцитов взаимодействуют с комплементарными антигенами клеток щитовидной железы, обусловливая тем самым локальный клеточноопосредованный иммунный ответ. При этом Т-лимфоциты взаимодействуют с В-лимфоцитами с последующей трансформацией последних в плазматические клетки (см.), которые образуют поликлональные аутоантитела (см.) к щитовидной железе. Последние оказывают на клетки фолликулов щитовидной железы деструктивное действие. В сыворотке крови больных Хасимото болезнью постоянно обнаруживаются аутоантитела к тиреоглобцлину (см.), компонентам коллоида щитовидной железы, микросомам железистых клеток, тироксину (см.) и трийодтиронину (см.), рецепторам тиреотропного гормона гипофиза на мембранах тиреоцитов, свидетельствующие о том, что в патогенезе Хасимото болезни имеет значение не только клеточно-опосредованный, но и гуморальный иммунитет.
Провоцирующим моментом в развитии Хасимото болезни может служить любое повреждение, вызывающее нарушение целостности щитовидной железы и поступление тиреоглобулина в кровь (операция, применение радиоактивных изотопов, воспаление, неадекватное лечение тиреостатическими препаратами или препаратами йода, при эндемическом или спорадическом зобе, травмы). Определенное значение имеют недостаточное поступление в организм йода (см.), а также наследственная предрасположенность к нарушениям иммунологической толерантности, о чем свидетельствуют наблюдения за однояйцовыми близнецами и родственниками больных Хасимото болезнью, наличие ассоциаций между некоторыми антигенами гистосовместимости (см. Иммунитет трансплантационный) и развитием заболевания.
Прогрессирование аутоиммунного процесса приводит к выраженным деструктивным изменениям в щитовидной железе и развитию гипотиреоза (см.). Развитие гипотиреоза при Хасимото болезни связано: с нарушением биосинтеза гормонов щитовидной железы в результате лимфоцитарной инфильтрации, разрушения тиреоидной ткани и последующей атрофии органа; с присутствием иммуноглобулинов. блокирующих связывание тиреотропного гормона с рецепторами; с блокированием йодом, высвобождающимся из разрушенной тиреоидной ткани, биол. эффекта тиреотропного гормона; с ингибированием соматостатином, синтезируемым паракриновыми клетками щитовидной железы, образования и выделения трийодтиронина и тетрайодтиронина.
Развитие гипертиреоза (см. Тиреотоксикоз) при Хасимото болезни обусловлено синтезом антител, стимулирующих пролиферацию и гиперфункцию тиреоцитов (тиреоидстимулирующих антител), что сближает патогенетически Хасимото болезнь с диффузным токсическим зобом. Гипертиреоз, возникающий в начале заболевания, связан с разрушением фолликулов щитовидной железы и выходом больших количеств тироксина и трийодтиронина в кровь.
Причины и виды тиреоидита
| Вид тиреоидита | Причины развития тиреоидита | Механизмы воздействия на щитовидную железу |
| Острый тиреоидит
Гнойный (струмит) |
Острые и хронические инфекционные заболевания: сепсис, пневмония, гайморит, гнойная ангина и другие. | Острый тиреоидит развивается в результате попадания инфекции в ткань щитовидной железы через кровь (гематогенно). В клетках железы происходит классическая картина неспецифического воспаления. Чаще возникает процесс в одной доле щитовидной железы, поражение может носить очаговый и диффузный характер. Гнойное воспаление может привести к образованию абсцесса (гнойника) щитовидной железы. При поражении клеток щитовидной железы воспалением может развиться гипотиреоз (снижение ее функции). |
| Травмы,кровоизлияния в ткани железы при заболеваниях крови,радиационное излучение (лучевая терапия и другие виды облучения). | Кровоизлияния в строму щитовидной железы способствуют выведению из строя части фолликул, развитию в них негнойного (асептического) воспаления, что способствует уменьшению выработки гормонов Т3 и Т4. | |
Подострый тиреоидит:
|
Острые вирусные инфекции: грипп, ветряная оспа, краснуха, паротит, корь, цитомегаловирусная герпесная инфекция и другие.Пневмоцистное воспаление щитовидной железы у больных СПИДом. | Под действием вирусов или пневмоцист развивается гиперплазия фолликулярных клеток щитовидной железы, в них нарушается деление клеток, образуются гигантские многоядерные клетки. После поражения эпителия фолликула, происходит выход коллоида, фолликул разрушается, а на его месте образуется фиброз (спайки). |
| Хронический тиреоидит
Аутоиммунный тиреоидит Хашимото |
|
Иммунные нарушения приводят к формированию патологических Т-клеток (лимфоцитов) к «своим» клеткам щитовидной железы. Эти аутоиммунные антигены могут стать «убийцами» для следующих клеток:
Данные патологические изменения влияют на регуляцию функции и производство гормонов щитовидной железы. Это поражение может проявляться как увеличением, так и уменьшением размеров железы, однако, в любом случае, снижает ее функцию. Хронический аутоиммунный тиреоидит является одной из распространенных причин рака щитовидной железы. |
Этиология данного вида тиреоидита на данный момент на 100% не изучена. Известно, что некоторые факторы могут стать провокаторами в развитии хронического фиброзного тиреоидита:
|
При фиброзном тиреоидите происходит атрофия фолликулярных клеток щитовидной железы и распространение соединительной ткани (фиброза, обширных спаек). Часто фиброзный процесс сопровождается аутоиммунным воспалением. При небольших (очаговых) поражениях щитовидной железы нарушений ее функций не наблюдается. При распространенном (диффузном) поражении железы наблюдаются симптомы гипотиреоза. При обширных поражениях фиброз может прорастать и в окружающие ткани, связывая щитовидку с другими органами (вплоть до средостения). | |
|
Может развиваться как первичное поражение щитовидной железы специфическим воспалением, так и вторичное при обсеменении с других источников заболевания. Специфическое воспаление способствует разрушению фолликулярных клеток, формированию на их месте фиброза, опухолевидных образований или каверн (деструкций). Могут образовываться свищи (прорыв гнойного содержимого) в кожу, трахею, пищевод. Данное заболевание встречается достаточно редко и протекает тяжело, лечится специфическими препаратами, часто подлежит хирургическому лечению. |