Анатомия костной ткани человека — информация:
Содержание:
Костная ткань где расположена
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Костные ткани – специализированный вид соединитель ной ткани с высокой минерализацией межклеточного вещества (костная ткань на 73% состоит из солей кальция и фосфора).
Из этих тканей построены кости скелета, выполняющего опорную функцию. Кости защищают головной и спинной мозг (кости черепа и позвоночника) и внутренние органы (рёбра, тазовые кости).
Костные ткани состоят из клеток и межклеточного вещества.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Регенерация костной ткани
После переломов костная ткань регенерируется, что позволяет костям срастаться.
Регенерация бывает двух видов:
- Физиологическая регенерация представляет собой постоянный и очень медленный процесс восстановления структур тканей. Этот процесс происходит и в здоровом организме по мере того, как ткани стареют и отмирают. Простой пример физиологической регенерации ткани — кожа, которая отслаивается и отшелушивается. Процесс физиологической регенерации не вызывает у организма стресса.
- Репаративная регенерация, напротив, вызывает в организме стрессовые реакции, так как этот процесс запускается, когда ткань повреждена или потеряна. Процесс репаративной регенерации зависит от дифференцировки ткани: чем она выше, тем сложнее будет восстановление структуры.
После того как костная ткань повреждена, она проходит несколько стадий репаративного процесса, восстановление анатомической формы, гистологической структуры и функциональной пригодности.
Перелом кости сопровождается разрывом прилежащих мягких тканей, что вызывает в организме стресс, сопровождающийся местной и общей реакцией.
Восстановление костной ткани — долгий процесс, который зависит от ряда факторов:
- возраста больного;
- состояния организма;
- качества лечения;
- кровоснабжения кости.
Что происходит во время удаления зуба
Так как проблема устранения зуба – это в основном проблема взрослого человека с уже сформировавшимся набором постоянных зубов. В данной статье будет рассмотрены факты, отвечающие на вопрос – сколько заживает десна после удаления коренного зуба.
Важно: если спустя время после извлечения зуба, ощущается неприятный запах изо рта, возможно произошло проникновение инфекции в ранку, начался воспалительный процесс. Извлечение зуба можно назвать операцией малых масштабов
Извлечение зуба можно назвать операцией малых масштабов.
А значит, по ее завершении место, откуда был извлечен зуб, будет подвергаться некоторым изменениям:
- повреждаются кровеносные сосуды и нервы;
- слизистая оболочка разрушается;
- повреждаются связки, мышцы и мягкие ткани, удерживающие в нормальном состоянии зуб в зубной лунке;
- начинается воспалительная реакция вобласти извлечения зуба – это защитный механизм необходимый для качественного восстановления тканей.
Часто для удаления, что бы как можно надежнее захватить тело зуба, стоматологу приходится обнажить часть зуба, скрытую под десной. Эта манипуляция дополнительно травмирует десну, а значит, неприятных ощущений после удаления будет больше.
Естественно во время удаления используются современные способы обезболивания. Часто врач предлагает человеку право выбора способа обезболивания и препарата для этого.
Важно: любому взрослому человеку стоит знать, какой вид обезболивания ему больше подходит, идеальный вариант – запоминать название препарата, особенно важно знать «свой препарат» людям, с заболеванием органов дыхания, болезнями сердца, крови и другими хроническими заболеваниями. Естественно после окончания действия обезболивающего, человек будет ощущать неприятные, и даже болезненные ощущения от поврежденных тканей
Данный симптом – естественная реакция организма, но у стоматолога, который проводил извлечение всегда стоит проконсультироваться о том, сколько времени заживает десна после удаления зуба
Естественно после окончания действия обезболивающего, человек будет ощущать неприятные, и даже болезненные ощущения от поврежденных тканей. Данный симптом – естественная реакция организма, но у стоматолога, который проводил извлечение всегда стоит проконсультироваться о том, сколько времени заживает десна после удаления зуба.
Также у доктора нужно узнать, какие симптомы являются нормальными, а какие должны насторожить.
Развитие скелета
В эмбриональном периоде у всех Позвоночных первым зачатком внутреннего скелета является спинная струна (chorda dorsalis), или хорда, происходящая из мезодермы.
Скелет человека в процессе развития последовательно проходит 3 стадии:
- соединительнотканная (перепончатая) — на 3—4 неделе внутриутробного развития — скелет включает в себя хорду и соединительную ткань.
- хрящевая — на 5—7 неделе внутриутробного развития — скелет включает в себя хорду и хрящевой скелет.
- костная — с 8 недели внутриутробного развития — скелет представлен остатками хорды (в виде студенистого ядра межпозвоночных дисков) и непосредственно костным скелетом.
Эти все стадии проходят все («вторичные») кости скелета, кроме костей свода черепа, большинства костей лица и части ключицы, которые развиваются без стадии хряща и, соответственно, называются «первичными» или «покровными» костями скелета. Покровные кости можно рассматривать как производные наружного скелета, сместившегося вглубь мезодермы и присоединившегося к внутреннему скелету в качестве его дополнения.
У новорождённого ребёнка в скелете почти 270 костей, что намного больше, чем у взрослого. Такое различие возникло из-за того, что детский скелет содержит большое количество мелких косточек, которые срастаются в крупные кости только к определённому возрасту. Это, например, кости черепа, таза и позвоночника. Крестцовые позвонки, например, срастаются в единую кость (крестец) только в возрасте 18—25 лет. И остаётся 205—207 костей, в зависимости от особенностей организма.
Рекомендации на восстановительный период
По завершению операции врач назначает пациенту обезболивающие препараты и антибиотики. Это необходимо для снятия болевого синдрома и защиты от попадания и развития инфекции.
В течение восстановительного периода желательно отказаться от курения, т. к. оно повышает риск инфицирования и замедляет регенерацию ткани.
Также следует отдавать предпочтение полужидкой пище, чтобы не травмировать место заживления.
Швы с поврежденного места снимаются через 7—10 дней после операции. При соблюдении всех врачебных рекомендаций этот срок является достаточным для первичного заживления.
В течение восстановительного периода необходимо избегать физической нагрузки, горячих жарких мест, алкоголя.
Нельзя пережевывать пищу на поврежденной стороне, а после ее приема нужно пользоваться антибактериальным ополаскивателем.
Приблизительно спустя 4 месяца после операции, на заживленное место можно устанавливать зубные импланты.
Конкретный срок назначает врач, основываясь на сложности операции, успешности заживления и индивидуальных характеристиках конкретного пациента.
Причины развития заболевания
Клетки кости, как и любые структурные элементы организма, находятся в постоянном процессе разрушения и обновления. Клетки, отвечающие за синтез костной ткани, называются остеобластами, а способствующие ее разрушению – остеокластами. Их количество регулируется целым комплексом гормонов, пептидов, витаминов – это паратиреоидный гормон, эстрогены, витамин D, кальцитонин, цитокины.
Примерно до 30 лет у человека активность остеобластов немного выше, и костная масса растет. Причем у мужчин она выше по сравнению с женщинами. Затем примерно десятилетие плотность кости находится на постоянном уровне – количество образовавшихся клеток равно количеству уничтоженных. Позже активность остеобластов снижается и начинают превалировать процессы разрушения – кость убывает примерно на 0,4% в год. У женщин по достижении менопаузы процесс ускоряется до 4% в год. Так продолжается 5–7 лет, а затем процесс потери костной ткани замедляется.
В большинстве случаев развитие остеопороза связано с затуханием половой функции, поэтому он наблюдается у обоих полов, однако у женщин значительно чаще – это связано в прекращением выработки эстрогена, а также с изначально меньшей костной массой.
Классификация заболевания
В зависимости от причины, остеопороз делится на первичный и вторичный. Первичный – возникает самостоятельно, вторичный – вызывается другими болезнями или неблагоприятными факторами.
Первичные остеопорозы:
- Постменопаузальный. Встречается у женщин после 45–55 лет. Его причины — гормональный дисбаланс.
- Идиопатический. Более типичен для молодых мужчин 20–50 лет. Прогрессирует постепенно, проявляется болями в позвоночнике и компрессионными переломами.
- Сенильный. Вызванный старением организма. Встречается у обоих полов старше 70 лет. Характерны переломы шейки бедра.
- Ювенильный. Встречается редко у детей и молодых людей. Чаще бывает вызван врожденным патологиями. Типичные симптомы – выраженная боль в ногах и спине, задержка физического развития, искривление грудного отдела позвоночника, компрессионные переломы.
Вторичный остеопороз вызывают такие факторы:
- Эндокринные нарушения (гипертиреоз, сахарный диабет, избыток кортикостероидных гормонов и др).
- Болезни крови (лейкозы, миеломная болезнь, талассемия и др).
- Прием некоторых препаратов (кортикостероиды, гормоны щитовидной железы, гепарин, противосудорожные и др).
- Злоупотребление алкоголем и курением.
- Хроническая обструктивная болезнь легких (как фактор присоединяется курение, которое часто провоцирует ХОБЛ).
- Аутоиммунные процессы (ревматоидный артрит, системная красная волчанка).
- Болезни печени.
- Болезни почек.
- Лечение рака молочной и предстательной желез (терапия направлена на подавление половых гормонов).
- Недостаток витамина D.
- Избыток витамина А.
- Длительная малоподвижность.
На вторичную форму остеопороза приходится 5% его случаев у женщин, и около 20% у мужчин.
Физические свойства
костей хорошо соответствуют функции защиты и опоры организма. Кость должна быть прочной и жесткой и в то же время достаточно эластичной, чтобы не ломаться в обычных условиях жизнедеятельности. Эти свойства обеспечиваются межклеточным костным веществом; вклад самих костных клеток незначителен. Жесткость, т.е. способность сопротивляться сгибанию, растяжению или сжатию, обеспечивается органической составляющей, в первую очередь коллагеном; последний придает кости и эластичность – свойство, позволяющее восстановить исходную форму и длину в случае небольшой деформации (сгибания или скручивания). Неорганическая составляющая межклеточного вещества, фосфат кальция, тоже способствует жесткости кости, но главным образом придает ей твердость; если путем специальной обработки удалить из кости фосфат кальция, она сохранит свою форму, но потеряет значительную долю твердости
Твердость – важное качество кости, но, к сожалению, именно она делает кость подверженной переломам при избыточной нагрузке
Строение костной ткани
Костная ткань — разновидность соединительной ткани, из которой построены кости — органы, составляющие костный скелет тела человека.
Костная ткань иметт важное в точки зрения опорно-двигательного аппарата, так и других систем тела. Например, при имплантации зубов от ее состояния будет зависеть результат вмешательства, что показывает тесную связь костной и эпителиальной тканей
Например, при имплантации зубов от ее состояния будет зависеть результат вмешательства, что показывает тесную связь костной и эпителиальной тканей.
Костная ткань состоит из взаимодействующих структур:
- клеток кости,
- межклеточного органического матрикса кости (органического скелета кости),
- основного минерализованного межклеточного вещества.
Клетки костной ткани
Клетки занимают всего лишь 1-5% общего объёма костной ткани скелета взрослого человека. Различают четыре типа клеток костной ткани.
Остеобласты — ростковые клетки, выполняющие функцию создания кости. Они расположены в зонах костеобразования на внешних и внутренних поверхностях кости.
Остеокласты — клетки, выполняющие функцию рассасывания, разрушения кости.
Совместная функция остеобластов и остеокластов лежит в основе непрерывного управляемого процесса разрушения и воссоздания кости.
Этот процесс перестройки костной ткани лежит в основе адаптации организма к многообразным физическим нагрузкам за счет выбора наилучших сочетаний жесткости, упругости и эластичности костей и скелета.
Остеоциты — клетки, происходящие из остеобластов. Они полностью замурованы в межклеточном веществе и контактируют отростками друг с другом. Остеоциты обеспечивают метаболизм (белков, углеводов, жиров, воды, минеральных веществ) костной ткани.
Недифференцированные мезенхимальные клетки кости (остеогенные клетки, контурные клетки). Они находятся главным образом на наружной поверхности кости (у надкостницы) и на поверхностях внутренних пространств кости. Из них образуются новые остеобласты и остеокласты.
Органический скелет кости
Межклеточное вещество кости представлено органическим межклеточным матриксом, построенным из коллагеновых (оссеиновых) волокон (≈90-95%) и основным минерализованным веществом (≈5-10%).
Коллаген внеклеточного матрикса костной ткани отличается от коллагена других тканей большим содержанием специфических полиполипептидов. Коллагеновые волокна в основном расположены параллельно направлению уровня наиболее вероятных механических нагрузок на кость и обеспечивают упругость и эластичность кости.
Основное минерализированное вещество кости
Основное вещество кости состоит главным образом из экстрацеллюлярной жидкости, гликопротеидов и протеогликанов (хондроитинсульфаты, гиалуроновая кислота). Функция этих веществ пока не вполне ясна, но несомненно то, что они участвуют в управлении минерализацией основного вещества — перемещением минеральных компонентов кости.
Минеральные вещества, размещенные в составе основного вещества в органическом матриксе кости представлены кристаллами, построенными главным образом из кальция и фосфора. Отношение кальций/фосфор в норме составляет ≈1,3-2,0.
Кроме того, в кости обнаружены ионы магния, натрия, калия, сульфата, карбоната, гидроксильные и другие ионы, которые могут принимать участие в образовании кристаллов. Каждое коллагеновое волокно компактной кости построено из периодически повторяющихся сегментов. Длина сегмента волокна составляет ≈64 нм (64•10-10 м).
К каждому сегменту волокна примыкают кристаллы гидроксиапатита, плотно его опоясывая.
Такое тесное прилегание коллагеновых волокон и кристаллов гидроксиапатита, а также их перекрытия, предотвращают «разрушение сдвига» кости при механических нагрузках.
Коллагеновые волокна обеспечивают эластичность, упругость кости, ее сопротивление растяжению, в то время как кристаллы обеспечивают её прочность, жесткость, ее сопротивление сжатию. Минерализация кости связана с особенностями гликопротеидов костной ткани и с активностью остеобластов.
Различают грубоволокнистую и пластинчатуюкостную ткань.
В грубоволокнистой костной ткани (преобладает у зародышей; у взрослых организмов наблюдается только в области черепных швов и местах прикрепления сухожилий) волокна идут неупорядоченно. В пластинчатой костной ткани (кости взрослых организмов) волокна, сгруппированные в отдельные пластины, строго ориентированы и образуют структурные единицы, называемые остеонами.
Костная ткань
Костная ткань (textus ossei) отличается особыми механическими свойствами. Она состоит из костных клеток, замурованных в костное основное вещество, содержащее коллагеновые волокна и пропитанное неорганическими соединениями. Различают три типа костных клеток: остеобласты, остеоциты и остеокласты.
Остеобласты — это отростчатые молодые костные клетки многоугольной, кубической формы. Остеобласты богаты элементами зернистой эндоплазматической сети, рибосомами, хорошо развитым комплексом Гольджи и резко базофильной цитоплазмой. Они залегают в поверхностных слоях кости. Округлое или овальное ядро их богато хроматином и содержит одно крупное ядрышко, обычно расположенное на периферии. Остеобласты окружены тонкими коллагеновыми микрофибриллами, Вещества, синтезируемые остеобластами, выделяются через всю их поверхность в различных направлениях, что приводит к образованию стенок лакун, в которых эти клетки залегают. Остеобпасты синтезируют компоненты межклеточного вещества (коллаген — это компонент протеогликана). В промежутках между волокнами располагается аморфное вещество — остеоидная ткань, или предкость, которая затем кальцифицируется. Органический матрикс кости содержит кристаллы гидроксиапатита и аморфный фосфат кальция, элементы которых поступают в костную ткань из крови через тканевую жидкость.
Остеоциты — это зрелые многоотростчатые веретенообразные костные клетки с крупным округлым ядром, в котором четко видно ядрышко. Количество органелл невелико: митохондрии, элементы зернистой эндоплазматической сети и комплекс Гольджи. Остеоциты располагаются в лакунах, однако тела клеток окружены тонким слоем так называемой костной жидкости (тканевой) и не соприкасаются непосредственно с кальцинированным матриксом (стенками лакуны). Очень длинные (до 50 мкм) отростки остеоцитов, богатые актиноподобными микрофиламентами, проходят в костных канальцах. Отростки также отделены от кальцинированного матрикса пространством шириной около 0,1 мкм, в котором циркулирует тканевая (костная) жидкость. За счет этой жидкости осуществляется питание (трофика) остеоцитов. Расстояние между каждым остеоцитом и ближайшим кровеносным капилляром не превышает 100-200 мкм.
Остеокласты — это крупные многоядерные (5-100 ядер) клетки моноцитарного происхождения, размером до 190 мкм. Эти клетки разрушают кость и хрящ, осуществляют резорбцию костной ткани в процессе ее физиологической и репаративной регенерации. Ядра остеокластов богаты хроматином и имеют хорошо видимые ядрышки. В цитоплазме содержится множество митохондрий, элементов зернистой эндоплазматической сети и комплекса Гольджи, свободных рибосом, различных функциональных форм лизосом. Остеокласты имеют многочисленные ворсинкообразные цитоплазматические отростки. Таких отростков особенно много на поверхности, прилежащей к разрушаемой кости. Это гофрированная, или щеточная, каемка, увеличивающая площадь соприкосновения остеокласта с костью. Отростки остеокластов также имеют микроворсинки, между которыми находятся кристаллы гидроксиапатита. Эти кристаллы обнаруживаются в фаголизосомах остеокластов, где они разрушаются. Деятельность остеокластов зависит от уровня паратиреоидного гормона, увеличение синтеза и секреции которого приводит к активации функции остеокластов и разрушению кости.
Различают два типа костной ткани — ретикулофиброзную (грубоволокнистую) и пластинчатую. Грубоволокнистая костная ткань имеется у зародыша. У взрослого человека она располагается в зонах прикрепления сухожилий к костям, в швах черепа после их зарастания. Грубоволокнистая костная ткань содержит толстые неупорядоченные пучки коллагеновых волокон, между которыми находится аморфное вещество.
Пластинчатая костная ткань образована костными пластинками толщиной от 4 до 15 мкм, которые состоят из остеоцитов, основного вещества, тонких коллагеновых волокон. Волокна (коллаген 1 типа), участвующие в образовании костных пластинок, лежат параллельно друг другу и ориентированы в определенном направлении. При этом волокна соседних пластинок разнонаправленные и перекрещиваются почти под прямым углом, что обеспечивает большую прочность кости.
Ссылки по теме:
Анализ на гистологию костной ткани . Уровень андрогенов у женщин какие анализы . Наращивание костной ткани нижней челюсти в стоматологии . Возрастная норма плотности костной ткани . Как остановить разрушение костной ткани зубов .
Закажи на Aliexpress с доставкой из России и скидкой до 25%
Виды костной ткани
Костная ткань – это разновидность специализированной соединительной ткани, которая выполняет рад важных функций
Костная ткань представляет собой разновидность соединительной ткани. Одна одновременно пластичная и устойчивая к деформации, прочная.
Выделяют 2 основных вида костной ткани в зависимости от ее строения:
- Грубоволокнистая. Это более плотная, но менее эластичная костная ткань. В организме взрослого человека ее очень мало. В основном она встречается в местах соединения кости с хрящом, в местах соединения черепных швов, а также в местах срастания переломов. Грубоволокнистая костная ткань в большом количестве встречается в период эмбрионального развития человека. Она выступает в качестве зачатка скелета, а затем постепенно перерождается в пластинчатую. Особенность этого типа ткани заключается в том, что ее клетки расположены хаотично, что и делает ее более плотной.
- Пластинчатая. Пластинчатая костная ткань является основной в скелете человека. Она входит в состав всех костей человеческого тела. Особенностью этой ткани является расположение клеток. Они образуют волокна, которые в свою очередь образуют пластинки. Волокна, из которых состоят пластины, могут располагаться под различным углом, что делает ткань прочной и эластичной одновременно, но сами пластины располагаются параллельно друг другу.
В свою очередь пластинчатая костная ткань делится на 2 вида — губчатую и компактную. Губчатая ткань имеет вид ячеек и является более рыхлой. Однако несмотря на пониженную прочность, губчатая ткань более объемная, легкая, менее плотная.
Именно губчатая ткань содержит в себе костный мозг, участвующий в кроветворном процессе.
Компактная костная ткань выполняет защитную функцию, поэтому она более плотная, прочная и тяжелая. Чаще всего эта ткань располагается снаружи кости, покрывая и защищая ее от повреждений, трещин, переломов. Компактная костная ткань составляет большую часть скелета (около 80%).
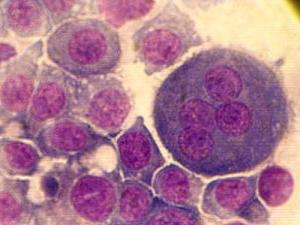
Остеокласты
Такое название получили крупные клетки, содержащие от 5 до 100 ядер, имеющие моноцитарное происхождение, разрушающие кости и хрящи или, по-другому, вызывающие их резорбцию. В цитоплазме остеокластов содержится много митохондрий, элементов ЭПС (зернистой) и аппарат Гольджи, рибосомы, а также различные по функции лизосомы. В ядрах содержится большое количество хроматина и есть хорошо различимые ядрышки. Также имеется достаточное количество цитоплазматических отростков, больше всего их располагается на поверхности, прилегающей к разрушаемой кости. Они увеличивают площадь соприкосновения с ней. Костная ткань начинает разрушаться при повышении уровня особого гормона (паратиреоидного), который приводит к активации остеокластов. Механизм этого процесса связывают с выделением ими углекислого газа, который под воздействием специального фермента (карбоангидраза) превращается в кислоту, имеющую название угольная, она и растворяет соли кальция.