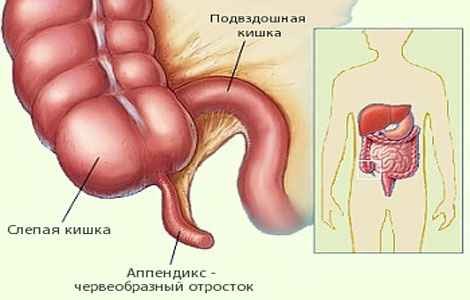
Аппендицит у женщин
Содержание:
Симптомы и признаки аппендицита
Так как стадий развития патологии несколько, симптомы аппендицита неоднозначны. Почасовая смена ощущений, дает возможность врачу оценить критичность ситуации. Почасовая динамика клинической картины
| ПРИЗНАК | КАТАРАЛЬНАЯ СТАДИЯ (ДО12 Ч) | ФЛЕГМОНОЗНАЯ (12 – 48 ЧАСОВ) | ГАНГРЕНОЗНАЯ (БОЛЕЕ 48 ЧАСОВ) |
| ОБЩИЕ ИЗМЕНЕНИЯ В ОРГАНИЗМЕ | Потеря интереса к пище, нарушение сна, дискомфорт | Полная утрата аппетита, возможность располагаться только на боку либо лежа на спине | Появляются все признаки пищевого отравления с сильнейшей интоксикацией организма |
| БОЛЕВОЙ СИНДРОМ | Начало болезни не сопровождается интенсивной болью. Первые признаки проявляются невыраженно в эпигастральном участке пупка. Если боль изначально острая — возможен тромбоз аппендикулярной артерии | Боль при аппендиците усиливается и преимущественно сконцентрирована в животе снизу | Так как нервные клетки отмирают, очень сильные спазмы, могут сменяться послаблением. При перфорации содержимого в брюшину либо при разрыве отростка, пациент ощущает резкую боль |
| УПАДОК СИЛ | Несущественный | Более выраженный | Организм ослаблен на столько, что возможна потеря сознания |
| ТЕРМОМЕТРИЯ | Температура может сохраняться в нормальных пределах либо не подниматься выше субфебрильной (до +37, 7) | Показатель поднимается до 38 градусов (область измерения – подмышечная впадина) | Температура при аппендиците сопровождается показателями +38 – +40 градусов. Пациента лихорадит |
| РОТОВАЯ ПОЛОСТЬ | Во рту нет признаков сухости, на корне языка может появиться белый налет | Рот – влажный, но поверхность языка покрыта белым налетом | Явно выраженная сухость, язык сухой и весь окутан белым |
| ПРИСТУПЫ ТОШНОТЫ И РВОТА | На начальных этапах больного подташнивает | Рвота при аппендиците – рефлекс организма на болевой синдром. При аппендиците докучает тошнота, а несколько повторов рвоты, не приносит облегчения. Симптом указывает на развитие деструктивных изменений | |
| СТУЛ | Понос при аппендиците, а также запор, метеоризм, выделение слизи и кровяных включений – расстройство дефекации | ||
| МОЧЕИСПУСКАНИЕ | Дизурия – объясняется расположением аппендицита рядом с мочевым пузырем | ||
| ДАВЛЕНИЕ | Гипертензию отмечают при наличии затрудненного дыхания, вызванного сопутствующими недугами | Повышается | |
| ПУЛЬС | Сбивается при наличии сопутствующих недугов | 80 – 85 уд./мин. | Тахикардия |
Признаки аппендицита у женщин
Признаки аппендицита у взрослых, могут отличаться в зависимости от половой принадлежности и физиологического состояния. Боль, сигнализирующая об воспалении отростка у женщин на начальных этапах, имеет сходство с менструальным болевым дискомфортом либо обострением в яичниках.
Физиологические особенности женского организма, часто вводят в заблуждение хирургов, что заставляет пациенток проходить дополнительные обследования у гинеколога и подвергать себя риску.
Существуют специфические симптомы, позволяющие подтвердить либо опровергнуть диагноз:
- Жендринского – нажав на два сантиметра ниже пупка, просят пациента чуть приподняться из положения лежа. При гинекологических патологиях боль таким образом сглаживается, воспаленный аппендикс – проявляется интенсивной болью.
- Промптова – если при осмотре гинекологом шевеление матки пальцами причиняет боль, то не в воспалении отростка кишки дело.
- Грубе – влагалищное исследование, причиняющее сильную боль в правой подвздошной области, указывает на воспаление в придатке слепой кишки.
При беременности, сложней установить диагноз. Подозрение на аппендицит иногда возникает у женщины в период вынашивания плода, так как симптомы имеют сходство (тянущая боль, недомогание, рвотный рефлекс). Также необходимо помнить, что воспалившийся отросток может находиться в любом участке брюшины. У беременных органы несколько смещаются, что также усложняет диагностику.
Рост плода приводит к увеличению матки. Растянутые мышцы брюшины не реагируют на раздражение. Болевой симптом аппендицита у женщин при беременности ощущают в правом подреберье. Он становится интенсивнее при перекатывании с одного бока на другой.
Основные симптомы заболевания у мужчин
Признаки и симптомы аппендицита у мужчин могут быть самыми различными, все зависит от особенностей протекания заболевания и его формы. Однако в любом случае наблюдается сильная болезненность, причем человек не всегда сразу может точно определить, где именно у него болит. Только через некоторое время обнаруживается место, доставляющее массу дискомфорта. Болезненные ощущения могут возникать в области:
- правого подреберья;
- лобка;
- поясницы или сбоку живота.
В зависимости от индивидуальных особенностей пациента и протекания заболевания, характер боли может быть самым различным. Усиление болезненности происходит при кашле, чихании и даже передвижении. Зачастую имеет место сильное повышение температуры тела. Также может наблюдаться тошнота и рвота, в результате чего снижается аппетит больного.
Нарушения затрагивают процессы опорожнения кишечника, поэтому пациент нередко страдает от запора или поноса. Однако мочеиспускание усиливается, а моча приобретает темный оттенок.

Существуют характерные симптомы аппендицита у мужчин, среди которых нужно выделить:
- боль в области правого яичка при надавливании на мошонку;
- при прощупывании живота яичко немного приподнимается.
Изучив описание признаков и симптомов аппендицита у мужчин, можно на первоначальных стадиях распознать заболевание и провести комплексное лечение.
Лечение аппендицита у детей
Аппендицит у детей относится к хирургической патологии, требующей проведения оперативного вмешательства. При подозрении на развитие воспалительного процесса следует немедленно обращаться за медицинской помощью. До обследования врача нельзя прикладывать тепло к животу, давать обезболивающие лекарства, так как это приведет к более быстрому развитию осложнений, а также усложнит клиническую диагностику воспаления червеобразного отростка слепой кишки. В детской хирургии лечение подразумевает удаление воспаленного аппендикса при помощи 2 основных методов:
- Лапароскопическая операция – малотравматическая методика, которая подразумевает введение в брюшную полость специального оптического прибора и микроинструментария, это осуществляется через небольшие разрезы стенки живота. Под визуальным контролем на экране монитора врач при помощи манипуляторов проводит удаление аппендикса. Операция выполняется маленьким детям, а также при неосложненном воспалительном процессе.
- Операция открытым доступом – через разрез в нижнем отделе живота справа, который обычно имеет длину до 5 см, осуществляется доступ к воспаленному червеобразному отростку слепой кишки и его удаление. Операция более травматическая, она обычно проводится детям с осложненным течением аппендицита. В случае развития перитонита (воспаление брюшины) для доступа осуществляется лапаротомия с длинным разрезом по срединной линии живота. Это необходимо для доступа к петлям кишечника с целью обработки и промывания брюшины раствором антисептика.
Так как в детском возрасте острый аппендицит обычно характеризуется быстрым прогрессированием и развитием осложнений, то обычно с момента установки диагноза для подготовки к операции выделяется несколько часов. В это время назначаются антибиотики, проводится дезинтоксикационная терапия.
Сегодня прогноз при аппендиците у детей в целом является благоприятным, но только при условии своевременного обращения к врачу, который устанавливает диагноз и назначает лечение.
Диагностика аппендицита
При подозрении на аппендицит назначается первичная диагностика. Она позволяет по симптомам в точности отделить воспаление аппендикса от других патологий, которые могут развиваться в ЖКТ. Для этого используется визуальный осмотр пациента, определение первых признаков в виде тошноты, рвоты. Также проводится пальпация для определения уровня боли. Если пациент болеет недугами желудочно-кишечного тракта, он обязательно должен сообщить об этом доктору во избежание постановки неправильного диагноза.
Первичный осмотр болеющего также позволяет заметить напряженный живот и другие факторы, являющиеся признаками старта острого процесса. Пациента следует госпитализировать в клинику и заняться дальнейшей диагностикой.
Что включает диагностика при подозрении на аппендицит
При признаках острой формы недуга следует детально изучить организм, человеку назначается ряд процедур, позволяющих подтвердить диагноз. К эффективным методам диагностики относятся:
- УЗИ брюшной полости;
- компьютерная томография;
- проведение МРТ;
- клинический анализ крови и мочи;
- лапароскопическое исследование;
- рентгеновское исследование брюшной полости.
При диагностике доктор распознает недуг и назначает дальнейшее лечение. Проблема в том, что многим симптомам соответствуют другие патологии, включая панкреатит, язву, гастроэнтерит и другие. Приступы тошноты есть и при почечных коликах, растяжении мышц живота. Диагностика аппендицита позволяет в точности определить патологию и принять решение о методах лечения.
Лучшим методом для подтверждения диагноза является лапароскопическое исследование. Доктор делает небольшой разрез на животе и вводит трубку, с помощью которой проводит анализ. Этим же методом можно провести удаление.
Реабилитация
Срок реабилитации зависит от:
- Индивидуальных особенностей пациента;
- Возрастной категории;
- Срока попадания в стационар;
- Методики оперативного вмешательства.
Послеоперационный период распространяется до 30 дней. У тучных больных и у детей до 10 лет период реабилитации более длительный. В молодом возрасте и при хорошей фигуре процесс заживления осуществляется быстрее.
Рекомендации хирурга в послеоперационный период:
- Ходить пешком на незначительные расстояния;
- Когда появится рубец на ране, то можно применять небольшую физическую нагрузку и даже плавать;
- Для спортсменов и толстых людей нужно носить специальный бандаж;
- Иметь половую связь не ранее двух недель после оперативного вмешательства;
- Соблюдать рацион питания.
Период после операции
Послеоперационный период зависит от следующих факторов:
- Вид операционного вмешательства;
- Как быстро проходит процесс заживления раневой поверхности;
- Впервые сутки по показаниям проводят дезинтоксикационную терапию;
- За больным проводится постоянное наблюдение, во избежание развития кровотечения и других осложнений;
- Вводят обезболивающие средства;
- Контролируют температуру тела; осматривают шов;
- Собирают анамнез у пациента;
- Следят за испускание мочи и актом испражнения, чтоб не допустить внутреннего кровоизлияния после операции. Дополнительные причины крови из заднего прохода при испражнении можно узнать здесь.
Как правильно употреблять пищу после удаления аппендицита
Питание пациента в послеоперационный период зависит от того, как желудок и кишечник начнет выполнять свою функцию. Первые двое суток пациент проводит в голоде, в дальнейшем ему назначают пищу для восстановления сил. В основном она жидкая и легкая, без хлеба.
Врачи рекомендуют следующее питание:
- Чай со слабой заваркой и сахаром;
- Бульоны из нежирного мяса;
- Каши;
- Кисель;
- Жидкую картошку;
- Отвар риса;
- Шиповник с чаем;
- Нужно кушать еду комнатной температуры.
Через 7 дней после операции можно добавить в рацион питания:
- Молочные продукты;
- Сухофрукты;
- Мед.
Исключить из своего меню, следующие ингредиенты:
- Жаренную, копченую, соленую пищу;
- Жирное мясо;
- Разные сорта колбас;
- Спиртные напитки;
- Хлеб и хлебобулочные изделия.
Если у пациента нет осложнений, то через 21 день можно в небольшом количестве употреблять всю пищу без ограничения.
Как лечат аппендицит
Операция по удалению аппендикса – основной метод лечения патологического состояния. В медицинской терминологии её называют аппендэктомией. Для этого на брюшной полости делают разрез, после этого удаляют орган. Такая операция длится от 30 минут до двух часов.
Кроме того, все чаще проводят хирургическое вмешательство лапароскопическим способом. Лапароскопом делают отверстие, через которое удаляют аппендикс. Этот метод имеет преимущество по сравнению с первым: минимизируется количество и видимость рубцов и шрамов. Длительность этой операции – до 40 минут.
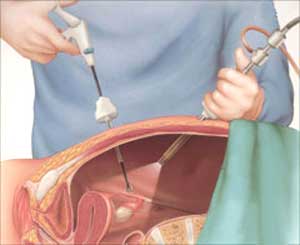
Оперативное вмешательство может быть экстренным и плановым. Экстренная операция назначается на последних степенях протекания патологии. Также показан этот вид вмешательства, когда возникает риск развития перитонита и сепсиса, которые приводят к смерти.
Плановые операции проводят, если воспаление отростка протекает на начальной стадии.
Симптомы
Для хронической формы характерный постоянный вялотекущий воспалительный процесс, что приводит к изменению строения отростка. Симптоматика размыта, поэтому на основании жалоб пациента поставить точный диагноз невозможно.
У женщин
Симптомы хронического аппендицита у женщин:
- ощущение дискомфорта и тяжести;
- ноющая тупая боль справа внизу живота, которая появляется после физических нагрузок;
- расстройство пищеварения (запор, диарея, вздутие);
- рези в животе, как при отравлении;
- боль при осмотре на гинекологическом кресле.
При обострении возникает тошнота и рвота, может повышаться температура тела. Признаки хронического аппендицита у женщин во время ремиссии – отсутствие аппетита, бессонница, ухудшение настроения, периодическая ноющая боль внизу живота справа.
У мужчин
Симптомы аппендицита у мужчин немного отличаются от женских:
- постоянная ноющая боль в правой подвздошной зоне;
- тошнота и рвота в период обострения;
- повышение температуры тела.
С момента появления аппендицита у мужчин до их исчезновения проходит неделя.
Какой врач лечит хронический аппендицит?
Если заболевание находится в стадии ремиссии, необходимо посетить участкового терапевта или гастроэнтеролога. При обострении аппендицита нужно обратиться к хирургу. Женщинам следует проконсультироваться у гинеколога, сделать УЗИ органов мочеполовой системы.
Иногда требуется помощь проктолога и уролога для исключения других патологий.
Диагностика
Первичное обследование заключается в пальпации живота. Боль во время надавливания усиливается в разы внизу справа.
Больной должен сдать анализ крови и мочи. При аппендиците в плазме выявляется умеренный лейкоцитоз.
Чтобы исключить другие болезни, пациенту назначают инструментальные методики обследования. Методы диагностики хронического аппендицита:
- рентгенография желудка и брюшины с применением контрастного вещества;
- УЗИ органов брюшной полости и мочеполовой системы;
- МРТ;
- КТ;
- фиброгастродуоденоскопия.
Для уточнения диагноза может потребоваться лапароскопия.
Лечение
Чаще больной обращается за лечением при обострении хронической формы аппендикса. В таком случае проводят его удаление. Операция проходит под общим наркозом. Воспаленный аппендикс удаляют при помощи эндоскопической лапароскопии. Это малоинвазивная методика, благодаря которой период реабилитации проходит быстрее и легче. Пациента выписывают из больницы на вторые сутки.
При обострении аппендикса необходимо вызвать скорую помощь и соблюдать постельный режим до ее приезда. Принимать обезболивающие препараты не стоит.
После перенесенной операции необходимо соблюдать рекомендации врача:
- придерживаться диеты;
- выполнять лечебную гимнастику, чтобы избежать осложнений после операции;
- принимать препараты для укрепления иммунитета, а также антибиотики группы цефалоспоринов или макролидов;
- гулять на свежем воздухе.
Курс антибактериального лечения после операции – 7-10 дней.
При отсутствии острых приступов допускается консервативное лечение хронического аппендицита. Оно включает:
- Медикаментозную терапию. Пациент должен принимать антибактериальные, противовоспалительные, спазмолитические средства, а также препараты для улучшения кровообращения, витамины и иммунокорректоры.
- Диету. Питание должно быть дробным, рацион сбалансированный и разнообразный. Нужно отказаться от копченостей, солений, острой, жареной и жирной пищи. Нельзя пить кофе, крепкий черный чай и газированные напитки.
- Физиотерапевтические процедуры.
Осложнения
Последствия следующие:
- атрофические и склеротические изменения в аппендиксе;
- перфорация аппендикса с попаданием его содержимого в брюшную полость;
- образование рубцов и спаек, которые приводят к сращению отростка с соседними органами;
- аппендикулярный абсцесс;
- гангрена;
- разрастания грануляционной ткани.
При обострении аппендицита нужно обратиться к врачу. При его разрыве происходит раздражение соседних органов, в брюшной полости накапливается гной и развивается перитонит, а иногда даже сепсис. Такое состояние опасно для жизни человека.
Профилактика
Специальных профилактических мер не существует. Хронический аппендицит можно предупредить, если избавиться от вредных привычек, вести здоровый образ жизни и правильно питаться.
Хроническая форма аппендицита, даже если она протекает без обострений, нуждается в постоянном наблюдении. Только придерживаясь рекомендаций врача можно избежать операции и тяжелых осложнений.
Виды аппендицита
Различают несколько форм аппендицита. К ним относятся:
- Острый аппендицит. При этой форме признаки возникают неожиданно, наблюдаются приступы сильной и резкой боли.
- Хроническая форма. В таком случае болит бок с правой стороны при временных перегибах отростка слепой кишки.
Если у пациентки острый приступ, показано хирургическое вмешательство. При хроническом аппендиците операцию могут не назначать, когда состояние не критическое. Однако часто при этой форме патологии развиваются различные осложнения.
В зависимости от степени тяжести болезни аппендицит бывает:
- Простой или катаральный. Протекает без деформаций и разрывов.
- Деструктивный. При этом типе гнойные скопления и бактерии прорываются в брюшную полость. Такая патология может сопровождаться некротическими изменениями, язвами и флегмонами. Различают несколько подвидов такого аппендицита: гангренозный, флегмозный, прободной.
Хроническая форма аппендицита у женщин
Еще один момент, про который следует упомянуть отдельно: хронический аппендицит у женщин диагностировать труднее, чем у мужчин.
Боли в кишечной системе, продуцируемые таким заболеванием, как хронический аппендицит, похожи на боль, регулярно переносимую женщинами во время менструаций.
Причины сильного дискомфорта кроются в сокращениях матки, расположенной в нижней части торса, там же, где и аппендикс.
Важно понимать, что хронический аппендицит имеет и другие клинические симптомы, наличие которых – повод обратить пристальное внимание на проблему. К примеру, на хронический аппендицит может указать такой признак, как наличие симптома Жендринского
К примеру, на хронический аппендицит может указать такой признак, как наличие симптома Жендринского.
Врач, именем которого назван симптом, установил, что при аппендиците у взрослых женщин при смене горизонтального положения на сидячее боль будет усиливаться и концентрироваться с правой стороны от пупка, отдавая в поясницу.
При воспалении женских половых органов боль при смене положения не усилится, а утихнет.
Подтвердить хронический аппендицит может и симптом Промптова, предполагающий внутривлагалищную пальпацию матки.
Если при легком и точечном воздействии на матку боль будет отсутствовать, то можно исключить наличие мочеполовых заболеваний и сконцентрироваться на аппендиците.
Дополнительные симптомы хронического аппендицита у взрослых женщин:
- слабые, постоянно затухающие, но возвращающиеся боли, локализующиеся в месте, где находится шов от удаленного аппендицита;
- незначительные, но постоянные признаки диспепсического расстройства (легкая тошнота, проблемы со стулом, крайне редко – рвота);
- боли в подвздошной области с правой стороны от пупка при пальпации;
- общая слабость, незначительные колебания температуры тела.
Какой схемы лечения следует придерживаться, чтобы нейтрализовать симптомы хронического воспаления червовидного отростка слепой кишки, расположенного справа от пупка в подвздошной области?
Как правило, женщинам, страдающим от таких аномалий, имеющих вялотекущий характер, показан прием противовоспалительных, антибактериальных и противоспастических средств.
В некоторых случаях может быть назначено повторное хирургическое вмешательство, направленное на удаление спаек и рубцов. Сделать это можно не только в ходе классической, но и в ходе лапароскопической операции.
Лечение хронического аппендицита
Лечением острого и хронического аппендицита занимаются преимущественно абдоминальные хирурги или хирурги общего профиля.
Если острый аппендицит лечится преимущественно хирургическим путем, то относительно хронического аппендицита единой тактики пока не разработано, поэтому хронический аппендицит лечат как консервативным способом, так и с помощью операции.
Консервативное лечение
Заключается в приеме противовоспалительных, антибактериальных препаратов, а также противоспастических средств.
Хирургическое лечение
Дает хороший эффект в случае развития вторично-хронических форм хронического аппендицита, однако может оказаться неэффективным при первично-хронической форме заболевания. Особенно рекомендуют удалять воспаленный отросток при наличии спаек, рубцовых изменений в стенке аппендикса, а также в первом триместре беременности.
В настоящее время аппендицит удаляют классическим и эндоскопическим способом.
Подготовка к операции
Нельзя греть область живота, употреблять наркотики, слабительные средства, алкоголь. Накануне рекомендуется легко поужинать и ничего не есть в день проведения операции.
Виды аппендэктомии
Типичная аппендэктомия. Хирургом в правой подвздошной области делается разрез, затем червеобразный отросток выводится в операционную рану, перевязывается его брыжейка, а дальше отсекается сам аппендикс. Культя отростка зашивается специальным видом швов (кисетный, Z-образный) и погружается в слепую кишку.
Ретроградная аппендэктомия. Данная операция используется в тех случаях, когда из–за спаек невозможно вывести отросток в операционную рану. В этом случае сначала аппендикс отсекается от прямой кишки, затем ушивается его культя и погружается в прямую кишку, а после этого хирург поэтапно выделяет отросток, перевязывает его брыжейку и удаляет наружу.
Лапароскопическая аппендэктомия. В стенке живота делаются небольшие проколы, через которые затем вводятся эндоскопические инструменты и производится отсечение аппендикса и извлечение его наружу.
Транслюминальная апендэктомия. Это относительно новый способ удаления червеобразного отростка, когда эндоскопические инструменты вводятся через разрез:
- в стенке желудка — трансгастральная аппендэктомия,
- в стенке влагалища — трансвагинальная аппендэктомия.
В этом случае отсутствуют швы на коже, а выздоровление проходит намного быстрее.
Послеоперационный период
После операции на рану накладываются швы, которые снимаются на 10-е сутки или рассасываются самостоятельно. Первые дни возможна болезненность в области послеоперационной раны, которая проходит после приема обезболивающих средств. Также после операции на некоторое время назначаются антибиотики, дезинтоксикационные препараты, проводятся перевязки.
Как правило, рекомендации хирургов сводятся к следующему:
- Постельный режим и голод первые 12 часов после операции.
- Разрешается сидеть после 12 часов с момента операции и мизерными глотками пить воду с лимоном.
- Через сутки можно вставать и ходить.
Очень важно в первые дни после удаления аппендикса придерживаться специальной диеты:
1–2 день после операции (№0а). Пища жидкая, желеобразная, полностью исключаются кашицеобразные и пюреобразные блюда, сметана, цельное молоко, виноградный и овощные соки, газированные напитки. Разрешается обезжиренный ненаваристый мясной бульон, фруктовый кисель, сладкий отвар шиповника, желе. Прием пищи небольшими порциями (до 300 г), 7–8 раз за сутки.
3–4 день. Разрешается употреблять слизистые супы из крупы, жидкую протертую рисовую или овсяную кашу, паровой омлет из белка, нежирное мясное или рыбное пюре, сырое яйцо.
С 5–7 день (стол №1). Можно протертые супы, мясные и рыбные протертые блюда, овощное и фруктовое пюре, кисломолочные напитки, белые сухари, печеные яблоки.
С 8-го дня пациенту разрешается перейти на общий стол №15 (исключаются острые, слишком жирные продукты, алкоголь).
Восстановительный период
Срок, когда можно вернуться к привычному образу жизни зависит от вида аппендэктомии и характера течения послеоперационного периода: после эндоскопических вмешательств заживление проходит быстрее. В среднем физическая нагрузка ограничивается на 2 месяца, затем разрешается бег, плаванье, верховная езда, а поднятие тяжестей — лишь через 3–6 месяцев. От посещения бани или сауны воздержаться минимум 3–4 недели.