Доброкачественное позиционное пароксизмальное головокружение
Содержание:
Лечение ДППГ
Существует два основных вектора лечения данного расстройства:
- медикаментозное;
- немедикаментозное (физиотерапевтическое).
Медикаментозное лечение в основном направлено на общее укрепление организма. Оно помогает избавиться от таких симптомов, как тошнота, эмоциональное напряжение, рвота и пр. Также применяются препараты, улучшающие кровообращение сосудов головного мозга. Например, используются следующие препараты: вестибо, драмина, церукал и т.д.
Физиотерапия (немедикаментозная терапия) включает выполнение специальной гимнастики и так называемых физиотерапевтических приёмов:
Гимнастика Брандта-Дароффа:
- после того как человек проснулся, ему нужно сесть на стул или кровать;
- повернуться на левый или правый бок (в зависимости от нарушений), оставаться в таком положении не менее 20-30 секунду;
- принять сидящее положение;
- затем перелечь на другой бок, а голову повернуть на 45 градусов;
- оставаться в таком положении 20-30 секунд.
- вернуться в исходное положение.
- повторить не менее 5 раз.
Гимнастика Эпли-Симона:
- необходимо ровно сесть;
- развернуть голову в сторону поражённого уха, и оставаться в таком положении 20-30 секунд;
- лечь на кровать и запрокинуть голову на 45 градусов и также оставаться в таком положении не менее 20-30 секунд;
- повернуть голову в сторону от поражённого уха и задержаться на 30 секунд;
- лечь на бок, поражённым ухом вниз не менее чем на 20-30 секунд;
Манёвр Лемперта: эту процедуру должен выполнять врач.
- Начальная позиция больного – сидя на кушетке. В процессе всего сеанса голова больного фиксируется. Во время сеанса голову больного поворачивают на 45 градусов в сторону поражения.
- Затем больной ложится, и его голову поворачивают в противоположную от поражения сторону.
- Потом больного укладывают на здоровый бок – ухом книзу, и поворачивают голову уже в эту сторону.
- Потом на живот – носом книзу, и снова голову поворачивают в том же направлении.
- Потом на следующий бок и снова повороты головы.
- Затем больного усаживают через здоровый бок и снова повторяются повороты.
- По окончании процедуры больного ограничивают в количестве наклонов в первые несколько суток, а первые сутки больной обязательно должен спать на подушке под углом в 45-60 градусов.
В тяжёлых случаях иногда используется хирургическое вмешательство. Возможно пломбирование одного из полукружных каналов, тогда свободным солям кальция просто негде будет оседать.
Также применяют полное или частичное удаление одного из каналов внутреннего уха (лабиринтэктомия). Часто это осуществляет посредством лазерной терапии. В особо тяжёлых случаях используется избирательное или полное удаление вестибулярных волокон или всего вестибулярного аппарата.
Прогноз у данного заболевания обычно благоприятный. При должном и своевременном лечении все симптомы исчезают в течение месяца. Послеоперационный период восстановления – около недели.
Данное заболевание не вызывает осложнений на прочие системы организма, не приводит к летальному исходу и хорошо поддаётся коррекции.
Симптомы
Главным признаком ДППГ являются повторяющиеся приступы внезапного вестибулярного головокружения. Оно ощущается больным как вращение предметов вокруг него и нередко сопровождается тошнотой, рвотой. Чаще всего такие приступы появляются утром после пробуждения и подъема с постели или в момент поворота в кровати в ночные часы. Также могут провоцировать головокружение наклоны вниз и запрокидывание головы.
Отличительной особенностью головокружения считается большая интенсивность и длительность до 1 минуты. Приступ проходит быстрее, если больной быстро возвращается в исходное положение. У некоторых пациентов приступ вызывает значительное беспокойство, что приводит к метанию с резким изменением положения тела в пространстве, что еще больше усугубляет ситуацию и провоцирует повторные приступы. Причем лица, длительно болеющие, знают, какое положение у них вызывает головокружение, они стараются передвигаться и поворачиваться медленно.
Наряду с типичными приступами головокружения у человека появляется специфический позиционный нистагм (колебательные движения глаз непроизвольного характера). Он выявляется специалистом во время приступа головокружения. Его направление может быть различным. Оно обусловлено локализацией патологического процесса. Чаще данная патология возникает при поражении заднего полукружного канала (в таком случае нистагм направлен в сторону земли), но возможно также вовлечение в патологический процесс и других каналов – переднего и горизонтального. В некоторых случаях встречается патология с вовлечением в патологический процесс нескольких каналов с одной или двух сторон.
Характерной особенностью клинической картины ДППГ является полное отсутствие другой отологической и неврологической симптоматики.
Иногда у таких больных выявляется расстройства функции равновесия. Однако это не постоянный признак болезни. Обычно он возникает при длительном ее существовании в сочетании с другими причинами, нарушающими работу вестибулярного аппарата.
Как понять, что у человека именно ДППГ
https://youtube.com/watch?v=O9ji6DJC1nA
Головокружениям данного типа чаще подвержены люди в возрасте 50 лет или старше. При этом у представителей мужского пола это заболевание встречается в 2-3 раза реже, чем женского.
Перечень заболеваний, которые сопровождаются головокружением, огромен. Но есть основные клинические особенности, характерные для данного заболевания, по которым врач может поставить правильный диагноз даже при первичном осмотре.
Давайте рассмотрим симптомы этого непростой болезни:
- когда человек изменяет положение тела, он может ощутить резко начавшееся головокружение. Причем чаще всего оно появляется именно при совершении поворотов головой. Очень часто приступ возникает, когда люди резко садятся на кровати после сна. Доброкачественное позиционное головокружение могут спровоцировать и движения головой, совершаемые во время сна. Симптом не может возникнуть в состоянии полного расслабления и покоя;
- резкие непредвиденные приступы могут быть вызваны выполнением несложных и, казалось бы, безопасных упражнений, таких как поднимание и опускание головы и приседания;
- как правило, приступ длится около одной минуты. Хотя бывают случаи, при которых головокружение длится значительно дольше, до нескольких часов;
- часто головокружение можно ощутить как перемещение тела в невесомости, как чувство приподнимания и проваливания, схожее с состоянием во время катания на качелях;
- нистагм — нерегулируемые движения глаз. Является симптомом, часто присутствующем при ДППГ. Нистагм исчезает сразу после того, как голова перестает кружиться;
- нередко пароксизмальное позиционное головокружение сопровождается ощущением жара, бледностью, выделением пота, тошнотой и рвотой, изменением сердечного ритма (в частности, его замедлением);
как правило, при доброкачественном позиционном пароксизмальном головокружении другие неврологические симптомы не наблюдаются, приступы похожи один на другой; - приступы ДППГ чаще всего возникают по утрам и в первой половине дня;
при возникновении доброкачественного головокружения такие симптомы, как глухота и шум в ушах, боль в голове, в основном не проявляются; - приступы могут самопроизвольно исчезать, что приводит к внезапному улучшению состояния больного, после этого он чувствует себя вполне здоровым человеком.
Врачу не составит большого труда определить пароксизмальное позиционное головокружение и отличить его от других видов головокружений.
Как ставится диагноз
Итак, для того чтобы вовремя и правильно диагностировать заболевание, врач подробнейшим образом собирает у него информацию о его ощущениях во время приступов головокружения, о времени и частоте приступов, о симптомах, сопровождающих это болезненное состояние. Если других жалоб, помимо описанных выше, нет, то, как правило, больного просят пройти пробу Дикса-Халлпайка, поскольку она является самой простой для выявления ДППГ.
Для начала больного сажают на кушетку, попросив его смотреть на центр лба доктора. После этого его голову начинают поворачивать сначала вправо, потом в другую сторону. Угол поворота должен составлять около 45 градусов. После того как повороты выполнены, человек ложится на спину. Голова при этом должна быть запрокинута назад, немного за край кушетки.
В таком положении ее фиксируют. Затем врач начинает внимательно изучать движения глаз пациента. Достаточно 25-35 секунд если нистагм не наблюдается, и немного больше, если он дает о себе знать.
После этого больного вновь сажают, повернув при этом голову в одну из сторон, и проводят то же самое наблюдение. Затем те же самые действия выполняются при повороте головы в другую сторону. Та сторона, на которой нистагм проявился, и есть пораженная сторона. При этой процедуре доктор пользуется специальными очками для определения нистагма.
Для исключения нарушений в работе головного мозга и наличия опухолей больному назначают МРТ и КТ. Нужно заметить, что пароксизмальное головокружение сопровождается полным отсутствием неврологических признаков.
Механизм зарождения и развитие болезни
Для понимания предпосылок развития позиционного вертиго необходима информация о строение вестибулярного аппарата человека. Он состоит из трех полукружных каналов и двух мешочков. Части органа располагаются под прямыми углами друг к другу, чтобы контролировать движения человека в различных плоскостях. Каналы наполняет эндолимфа и выстилают рецепторы в виде волосков. Поверхность рецепторов покрыта отолитовой мембраной. Эта желеобразная субстанция имеет плотные включения – отолиты (кристаллы бикарбоната кальция).
Концы каналов расширяются, образуя ампулу, в которой находится купула. Ей отводится основная роль в определении положения тела в пространстве. Все части тесно связаны между собой: при повороте головы колеблется эндолимфа, раскачивает купулу, которая передает движение чувствительным рецепторам. В процессе жизнедеятельности отолиты утилизируются, но при сбое функционирования органа твердые частицы свободно плавают в каналах или попадают на купулу. Движение кристаллов раздражает рецепторы, посылающие сигналы в мозг, это приводит к приступу постурального головокружения. Под действием силы тяжести осколки оседают на стенках канала и состояние человека временно стабилизируется.
Медики различают два патогенетических механизма развития заболевания:
- Каналолитиазный (на латыни canalolithiasis) – наиболее распространенный вариант патологии, связанный со свободным перемещением массы отоконий в полукружном канале.
- Купулолитиазный (латинское название cupulolithiasis) – частицы отолитов оседают на купуле, утяжеляют ее, отклоняя от естественного положения, что провоцирует постуральное головокружение.
К развитию патологии могут привести различные заболевания:
- вестибулярный нейронит;
- отит;
- болезнь Меньера;
- интоксикация лекарственными препаратами или алкоголем;
- спазм лабиринтной артерии;
- нарушения метаболизма;
- осложнение хирургического лечения уха.
При развитии позиционного головокружения, вызванного черепно-мозговой травмой, могут поражаться оба лабиринта внутреннего уха, в остальных случаях страдает одна сторона – правая или левая. Проблема возникает у людей, вынужденных находиться в горизонтальном положении длительное время, ведущих малоактивный образ жизни.
Лечение
Чтобы эффективно лечить заболевание, важно установить форму – точное направление смещения отолитов. Реабилитационные маневры и упражнения делают с учетом расположения пораженного органа слуха – справа или слева
Основные направления лечения позиционного головокружения доброкачественного типа пароксизмального течения:
- Провокационные методы для истощения симптоматики.
- Упражнения для изменения позиции отолитов.
- Медикаментозная коррекция (редко).
Вестибулярные супрессанты (подавляют реакции вестибулярного аппарата) показаны в случаях плохой переносимости (появление выраженных симптомов – вращательное головокружение, тошнота, рвотные приступы) или неэффективности маневров и упражнений. Нередко препарат Бетагистин (вестибулярный супрессант) принимают непосредственно перед проведением маневров.
Исследования показывают повышение терапевтического эффекта – более быстрый регресс симптоматики по сравнению с пациентами, которым проводился исключительно корригирующий маневр без приема лекарства. Противорвотная терапия по показаниям проводится при помощи препарата Метоклопрамид. При выборе программы лечения учитывают индивидуальные особенности пациента, в частности, возраст, наличие сопутствующих заболеваний.
Медикаментозная терапия не рекомендуется из-за возможного длительного течения заболевания. Длительный прием вестибулярных супрессантов часто провоцирует нарушение функции поддержания равновесия. Основные приемы репозиции отолитов – маневры Эпли и Семонта, метод Брандта-Дароффа. Обычно корригирующие маневры выполняют утром, что часто позволяет избежать возникновения приступов на протяжении дня.
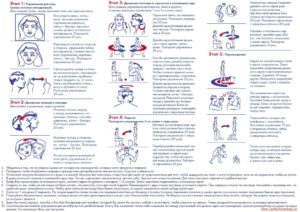
Корригирующие маневры – ряд упражнений, которые совершают головой с целью перемещения блуждающих отолитов в направлении перепончатого мешочка в пределах лабиринта. После выполнения приемов Эпли или Семонта необходимо большую часть времени поддерживать вертикальное положение головы в течение 1-2 дней, избегать движений, направленных на разгибание или сгибание позвоночного столба в шейном отделе. Порядок выполнения приемов Семонта:
- Пациент садится на кушетку с выпрямленной спиной.
- Поворачивает голову в направлении здорового уха.
- Ложится на бок, где находится больное ухо.
- Запрокидывает голову в направлении вверх.
- Пациента возвращают в исходную сидячую позицию спустя 3 минуты.
- Пациента быстро укладывают на противоположный бок.
- Опускает голову в направлении к груди.
- Пациента возвращают в исходную позицию спустя 3 минуты.
- Поднимает голову вертикально.
Гимнастику Брандта-Дароффа делают в домашних условиях, обычно трижды в день на протяжении 2 недель. Гимнастику можно делать дольше до результата, когда в ходе выполнения упражнений симптоматика регрессирует. Упражнения Брандта-Дароффа делают самостоятельно, соблюдая последовательность действий:
- Пациент садится прямо с выпрямленной спиной.
- Ложится на бок, развернув голову так, чтобы лицо было обращено вверх.
- Фиксирует положение на 30 секунд или до устранения головокружения.
- Принимает исходное сидячее положение.
- Ложится на противоположный бок, развернув лицо в направлении вверх.
- Принимает исходную позицию.
В большинстве случаев выполнение маневров дает положительный терапевтический эффект. У 6% больных блуждающие отолиты после выполнения упражнений смещаются в область горизонтально расположенного полукружного канальца, что сопровождается изменением проявлений головокружения. В этом случае делают маневр Лемперта, который способствует обратному смещению отолитов.
Маневр Лемперта выполняют, уложив пациента на спину и развернув голову вбок на сторону пораженного органа слуха. Фиксируют пациента в таком положении на 1,5 минуты. Затем разворачивают его голову на 90°, чтобы лицо было направлено вверх, фиксируют в таком положении на 1,5 минуты. Поворачивают голову еще на 90°, уложив голову на здоровое ухо, удерживают позицию в течение 1,5 минуты.
Переворачивают пациента на живот, чтобы голова повернулась на 90°, удерживая тело в этом положении на 1,5 минуты. Затем возвращают пациента в исходную позицию, снова повернув его тело на спину, а голову на 90°. После паузы в 1,5 минуты больного усаживают. Маневр Лемперта получил второе название «метод барбекю», благодаря ассоциациям, которые возникают при поворачивании туловища вокруг оси.
Клиника ДППГ
Появление доброкачественного приступообразного пароксизмального головокружения связано с движениями головы. Обычно болезнь поражает только часть головы, так как одно полушарие мозга (или ухо) остается не задетым.
Клинические особенности ДППГ следующие:
- Головокружение появляется в основном при поворотах (наклонах) головы, а не туловища. Обычно оно возникает днем или с утра, например, после пробуждения при вставании с кровати.
- Человек может ощущать, что он куда-то проваливается или приподнимается, его покачивает, предметы вокруг вращаются.
- Сопутствующими симптомами могут быть тошнота, потливость, рвота, нарушение сердцебиения.
- Дополнительных жалоб (боли в голове, шум в ушах, нарушение слуха) у пациентов не бывает.
- Один приступ длится не более одной-двух минут.
- Приступу головокружения может сопутствовать нистагм. Это непроизвольные движения глазного яблока. После того, как приступ утихает, нистагм исчезает.
Заболевание хорошо поддается лечению, серьезной опасности для жизни пациента оно не представляет. Но если у человека диагностировали доброкачественное позиционное головокружение, ему стоит отказаться от погружений под воду и подъемов на высоту. После правильного лечения болезнь может надолго утихнуть, но через 4-5 лет приступы обычно возвращаются.
Диагностические тесты при ДППГ
В большинстве случаев головокружение, связанное с ДППГ, проходит само по себе за короткое время, но если проблема сохраняется в течение нескольких дней или носит хронический характер, обратитесь за помощью к своему лечащему врачу. Тесты, которые могут помочь диагностировать ДППГ, включают:
- Тест Дикс-Халлпайка — когда вы лежите на спине, ваш врач вращает вашу голову. Если у вас ДППГ, это вызовет головокружение.
- Электронистагмография — этот тест включает наблюдение за движениями глаз в различных условиях, например, при движении головы или при ярком освещении.
- Электроэнцефалограмма (ЭЭГ) измеряет активность вашего мозга и может быть использована для исключения более серьезных неврологических состояний.
- МРТ может также использоваться для обследования вашей головы и ушей, чтобы исключить более серьезное состояние.
Если врач поставит вам диагноз ДППГ, он или она может порекомендовать вам физиотерапию, чтобы перенести отложения кристаллов в вашем внутреннем ухе в место, которое не повлияет на равновесие.
Существует несколько различных процедур изменения положения частиц, в том числе маневры Эпли, Фостера, Семона и Брандт-Дароффа. Если вы подозреваете, что у вас ДППГ, вы также можете попробовать их дома, чтобы облегчить свое состояние.
Лечение ДППГ — методы и упражнения
Для избавления от ДППГ медики используют разные методики, лечение фармацевтическими препаратами.
Пациентам обязательно следует обучиться и пройти курс специальных упражнений, которые направлены на укрепление, приведение в норму вестибулярного аппарата. Для выполнения лечебной гимнастики следует наклониться в беспокоящую сторону, а далее плавно и медленно перемещаться по кругу.
Предупредить приступообразное состояние помогут наклоны (медленные!) в сторону пораженного уха, находясь в положении лежа или наклона
В принятой позе следует пробыть около 15 секунд, затем осторожно (без рывков!) переходить в сидячее положение, проделывая наклон и разворот в противоположную сторону
Отметим, что медикаментозная терапия используется в сочетании с лечением по специальным методикам.
К эффективным лечебным методикам относится прием Элли. Он позволяет последовательно фиксировать голову в пяти различных положениях. Такой прием помогает переместиться отолитам из канала в овальную полость (мешочек) лабиринта, что ведет к купированию возникающих симптомов ППГ.
При маневре Семонта пациент занимает сидячее положение – голова повернута в здоровую сторону. Из этого положения врач переводит его в положение лежа на пораженную сторону. Далее, не меняя поворота головы, через позу сидя переводит в лежачее положение на здоровой стороне. Изменение положения головы позволяет очистить купулу от оккупировавших ее отолитов.
Специалисты могут назначить операцию для восстановления нормального расположения отолитов, если лечебная гимнастика, медикаменты не приведут к улучшению состояния.
Понявший суть проблемы больной делает правильный вывод: чтобы избежать пароксизма, следует избегать движений, встряхивающих отолиты с появлением реакции с их рецепторов.
Тем не менее, для избавления пациента от досадного синдрома помимо лечения вызвавшей его основной патологии применяется методика проводимых с помощью врача-невропатолога позиционных лечебных маневров:
- Эпли;
- Брандта Дароффа;
- Семонта либо других авторов.
По необходимости используются микрохирургические вмешательства на внутреннем ухе с пломбировкой пострадавшего полукружного канала костной стружкой либо с применением лабиринтэктомии.
Примечания
- Schmidt CL. Pathophysiology of peripheral, paroxysmal benign position vertigo // Laryngol Rhinol Otol (Stuttg). — 1985. — № 64(3). — С. 146-155.
- .
- Белинов С.И. К вопросу о распознавании заболеваний ушного лабиринта. Дисс. докт. мед.. — СПб: ВМА, 1908.
- Sakata E, Uchida Y, Nakano Y, Takahashi K. Pathophysiology of positional vertigo of the malignant paroxysmal type // Auris Nasus Larynx.. — 1984. — № 11(2). — С. 79-90.
- ↑ .
- ↑ .
- Ishizaki K et al. Static stabilometry in patients with migraine and tension-type headache during a headache-free period // Psychiatry Clin Neurosci.. — 2002. — № 56(1). — С. 85-90.
Симптомы
ДППГ свойственны специфичные клинические особенности, которые положены в основу диагностики данного заболевания. Итак, ДППГ характеризуется:
- внезапными приступами сильного головокружения, которые возникают только при смене положения тела, то есть в покое головокружение никогда не появляется. Чаще всего приступ провоцирует переход из горизонтального положения в вертикальное после сна, повороты в кровати во сне. Ведущая роль при этом принадлежит смене положения головы, а не туловища;
- головокружение может ощущаться, как перемещение собственного тела в пространстве в любой плоскости, как вращение предметов вокруг, как чувство проваливания или приподнимания, покачивания на волнах;
- длительность приступа головокружения не превышает 60 секунд;
- иногда головокружение может сопровождаться тошнотой, рвотой, замедлением сердечного ритма, диффузной потливостью;
- приступу головокружения сопутствует нистагм – колебательные непроизвольные движения глазных яблок. Нистагм может быть горизонтальным или горизонтально-вращательным. Как только прекращается головокружение, сразу же исчезает и нистагм;
- приступы головокружения всегда одинаковы, никогда не меняют свою «клиническую окраску», не сопровождаются появлением других неврологических симптомов;
- приступы более выражены утром и в первой половине дня. Вероятнее всего, это связано с рассредоточением кристаллов в жидкости полукружных каналов при постоянных движениях головой. Кристаллы разбиваются на более мелкие частички в первую половину дня (двигательная активность значительно выше в период бодрствования, чем в период сна), поэтому во второй половине симптомы практически не возникают. В период сна кристаллы вновь «слипаются», приводя к усилению симптоматики утром;
- при осмотре и тщательном обследовании никогда не обнаруживается других неврологических проблем. Не бывает ни шума в ушах, ни нарушения слуха, ни головной боли – никаких дополнительных жалоб;
- возможно спонтанное улучшение состояния и исчезновение приступов головокружения. Вероятно, это связано с самостоятельным растворением оторвавшихся кристаллов бикарбоната кальция.
ДППГ – это чаще удел людей старше 50 лет. Возможно, к этому времени естественные процессы резорбции кристаллов бикарбоната кальция замедляются, что и служит причиной более частого возникновения заболевания в этом возрасте. Согласно статистическим данным, женский пол страдает ДППГ в 2 раза чаще мужского.
Поражение латерального полукружного канальца
Поражение латерального ПКК выявляется в положении пациента лёжа при помощи поворота головы в плоскости канала справа налево и наоборот (roll test). Возникает горизонтальный нистагм, с клоническим компонентом, направленным вниз, преимущественно при повороте пораженным ухом вниз, если снизу расположено здоровое ухо, также возникает нистагм, клонический компонент которого направлен вниз, но менее выраженный.
У четверти пациентов каналолитиаз в латеральном ПКК сочетается с каналолиазом заднего ПКК. В противоположность нистагму, направленному вниз, клонический компонент вызванного нистагма направлен к вышележащему уху. Эта форма сочетается с нахождением отолитов в передней части латерального ПКК или фиксированным к купуле отолитом, в то время, как при свободно перемещающихся отолитах возникает нистагм, направленный в сторону нижележащего уха.
На результаты тестов могут оказывать влияние стеноз позвоночного канала шейного отдела, радикулопатия шейных сегментов спинного мозга, выраженный кифоз, ограничения движения в шейном отделе позвоночника: ревматоидный артрит, анкилозирующий спондилит, болезнь Педжета, позвоночно-спинномозговая травма, морбидное ожирение, синдром Дауна. В этом случае возможно использование поворотного кресла Барани.
При отрицательных результатах проб, предварительный диагноз ДППГ выставляется на основании жалоб на позиционное головокружение и подтверждается успешным выполнением вестибулярных маневров.
Если при осмотре выявляется нистагм, отличающийся от описанного выше, а также — другие неврологические симптомы, требуется исключение других поражений нервной системы.
Ряд видов головокружений и нистагма появляются только при изменении положения головы в пространстве — являются позиционными.
Нистагм и головокружение вращательного характера могут вызывать как центральное (например, связанное с поражением ствола головного мозга или мозжечка), так и периферическое (каналолитиаз, вестибулярный нейронит, поражение ушного ганглия, перилимфатическая фистула) поражения вестибулярного анализатора, а также сочетанное поражение центральных и периферических структур — менингит, интоксикация.
Головокружение может быть вызвано нарушениями кровообращения: тромбозом вестибулярных артерий, мигренью, ортостатической гипотензией, пароксизмальными нарушениями сердечного ритма.
Актуальность дифференциальной диагностики этих причин связана с тем, что центральные формы требуют специального вмешательства.
Наиболее часто назначаемым исследованием является МРТ головного мозга. В ряде случаев для диагностики может потребоваться выполнение ортостатической пробы, мониторинга артериального давления и ЭКГ, дуплексного сканирования брахиоцефальных артерий/транскраниальной допплерографии, рентгенографии шейного отдела позвоночника, а также офтальмологического обследования.
Позиционные манёвры используются и для лечения пациента. Лечение проводится с участием врача и учитывает расположение отолита по данным диагностического маневра.
Общие принципы и меры предосторожности
Чтобы гимнастика для вестибулярного аппарата эффективно проявила себя, необходимо правильно ее использовать. Поэтому не стоит применять данное лечение без назначения специалиста. В некоторых случаях она помогает, в других может ухудшить самочувствие. Поэтому нужно, чтобы пациент прошел диагностику. После установления причины головокружений, врач определит, целесообразно ли применять лечебные упражнения.
Обычно лечебная физкультура назначается пациентам со следующими патологиями:
- Разные виды вестибулопатии.
- Головокружения психогенного характера.
Клиника психогенного головокружения
- Болезнь Меньера.
- ДППГ.
- Реабилитационный период после инсульта.
Иногда упражнения при головокружении противопоказаны. Это бывает в таких случаях, как:
- хронические заболевания в стадии обострения;
- сердечные патологии;
- болезни органов дыхания;
- гипертония;
- послеоперационный период.
Эти противопоказания не относятся к числу строгих. В некоторых ситуациях врачи разрешают применять лечебные упражнения – это зависит от степени тяжести состояния больного. Ключевым фактором, на который следует ориентироваться, является самочувствие пациента.
При возникновении неблагоприятных симптомов в процессе тренировки стоит прекратить занятие даже при отсутствии противопоказаний. А при их наличии допускается выполнение определенных заданий под наблюдением врача. Если негативных реакций не наблюдается, разрешено продолжать упражнения.
Помимо этого, нужно организовывать тренировку по особым правилам, которые обеспечат безопасность и повысят результаты. К ним относятся следующие рекомендации:
- Подобрать комплекс упражнений должен врач с учетом индивидуальных особенностей пациента.
-
Упражнения для вестибулярной реабилитации
Первые занятия следует проводить под контролем специалиста.
- Для получения результатов очень важна систематичность. Если кружится голова, требуется курс тренировок из 10 или даже 20 занятий.
- Выполнять упражнения необходимо в комфортной обстановке.
- Нагрузку следует дозировать, начиная с незначительной, и постепенно ее увеличивать.
- Одежду и обувь для тренировок нужно выбирать удобную, чтобы не стесняла движений.
- Упражнения для улучшения мозгового кровообращения полагается выполнять без спешки.
- При появлении признаков усталости следует прекратить занятие.
- Периодически нужно консультироваться со специалистом, чтобы оценить динамику лечения.
- Плохое самочувствие (слабость, головная боль, повышенная температура) не способствуют достижению нужных результатов. Поэтому при таких симптомах тренировку стоит отложить.
Но наиболее важным аспектом применения этого способа лечения является выявление причин патологии. Чтобы голова не кружилась, необходимо воздействовать на негативный фактор. Часто для его устранения нужна не только гимнастика, но и медикаментозное воздействие.
Заключение
Возникновение ДППГ может нарушать нормальную жизнедеятельность больных и даже лишать их трудоспособности. Но потому эти расстройства и названы доброкачественными, что характерной их особенностью является внезапное исчезновение всех симптомов. Лечение ДППГ назначается в том случае, если оно тяжело переносится больными и сохраняется длительное время. И в большинстве случаев результаты не заставляют себя ждать.
Врач-оториноларинголог А. Л. Гусева представляет презентацию на тему «ДППГ»:
Врач-невролог Кинзерский А. А. рассказывает о доброкачественном ппароксизмальном позиционном головокружении: