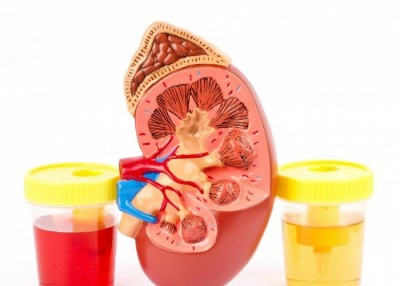
Какого цвета должна быть моча в норме у здорового человека?
Содержание:
Причины черного кала у взрослых
- В случае, когда имеется черный кал у взрослого человека нельзя исключать возможность кровотечения в желудочно-кишечном тракте. Это первое, о чем думает специалист. Дальнейший диагностический поиск направлен на исключение данного состояния.
- При наличии в стуле подобного цвета прожилок крови стоит задуматься о таком заболевании кишечника, как болезнь Крона.
- Прием препаратов железа (при железодефицитной анемии) практически всегда вызывает окрашивание испражнений в черный оттенок. Опасности такое состояние не представляет.
- Послеоперационный период опасен развитием грозного осложнения — внутреннего кровотечения, возникающего после проведенного хирургического вмешательства на желудке или каком-либо из отделов кишечника.
- Черно-зеленый кал — характерный симптом кишечной инфекции. Она во всех случаях сопровождается высокой температурой. Подобное состояние обязательно лечится в стационарных условиях инфекционного отделения.
Основные патологические процессы, приводящие к черному калу, это:
- кровотечение в пределах пищеварительного тракта;
- цирроз печени;
- новообразования;
- брюшной тиф;
- травма и т.д.
Рассмотрим каждый пункт подробно.
Кровотечение в пределах пищеварительного тракта
Когда речь идет о явном кровотечении (потеря крови, способная изменить цвет на черный, должна составить более 80-250 мл) из желудочно-кишечного тракта, то помимо черного кала (мелены) появятся и другие симптомы, например рвота кофейной гущей.
Темный цвет ей придает контакт гемоглобина излившейся крови из сосудов желудочной стенки с соляной кислотой. Кровотечение является сильным раздражителем нервных окончаний слизистой оболочки, поэтому оно во всех случаях сопровождается рвотой (практически всегда тоже имеющей черную окраску, причем изменения в кале появляются позднее, чем в рвотных массах).
Когда сопутствующим симптомом являлась боль, черный кал объясняет ее исчезновение при возникшем прободении. При этом данный признак указывает на массивное кровотечение, способное «смыть» с образовавшейся язвы раздражающие вещества и провоцирующие боль.
Цирроз печени
Другим заболеванием, проявляющимся калом с черной окраской, является цирроз печени, сопровождающийся варикозным расширением вен в пищеводе.
Состояние связано с увеличением давления в воротной вене печени, приводящее к расширению сосудов, возвышающихся над слизистой оболочкой пищевода. Сосудистая стенка становится очень тонкой, часто поддающейся воспалению и легко ранимой.
Варикозно расширенные вены пищевода не приводят в начале болезни к черному калу. Этот признак становится характерным уже на много позже. В это же время появляются специфичные симптомы, позволяющие заподозрить причинное заболевание.
Новообразования
Новообразования в органах пищеварительного тракта (желудок или двенадцатиперстная кишка) на поздних стадиях проявляются черным калом.
Первоначально пациенты не ощущают отклонений в здоровье, но со временем аппетит ухудшается, состояние сопровождается постоянной слабостью, тошнотой, быстрым похуданием. Не редко больные сами прощупывают у себя увеличенные лимфатические узлы, которые, как правило, безболезненны.
Брюшной тиф
Брюшной тиф на 2-3й неделях болезни проявляется черным (дегтеобразным) калом. Симптом связан с появлением эрозий в стенках органов пищеварительного тракта и кровотечением из них, но не массивным. Поэтому кровь успевает смешиваться с калом, придавая ему характерный цвет.
Травма
Травма, сопровождающаяся переломами костей лица, проявляется наружным кровотечением. Многие пациенты в такой ситуации запрокидывают голову назад или просто заглатывают кровь за счет массивности ее истечения. В итоге она смешивается с соляной кислотой желудка, проходит в кишечник. Это придает каловым массам такой же специфический черный цвет.
Причины последнего – это:
- длительно текущий процесс воспаления в толстом кишечнике, в т.ч. дизентерия;
- гельминты;
- геморрой;
- кишечный грипп.
Во всех случаях происходит изъязвление сосудов желудочно-кишечного тракта. Кровь из них не полностью смешивается с каловыми массами, поэтому выделяется в виде прожилок.
Патологические причины
Если моча приобретает подобный окрас, это свидетельство наличия крови, гемоглобина в жидкости. Насыщенность колера указывает:
- На рак мочевого пузыря, почек;
- Ушиб поясницы, почек;
- Ушиб половых органов;
- Гемофилию;
- Гломерулонефрит.
При злокачественном новообразовании в мочевом пузыре ее пленки периодически разлагаются и выводятся через мочевыводящие каналы. В начальных стадиях покрасневшая урина – главный признак заболевания. Больной не ощущает боли. Сопроводительные признаки – стремительная потеря массы тела, неприятные ощущения при мочеиспускании, ложные позывы «по-маленькому».
Если урина изменила окрас на бордово-коричневый, стала мутной, с вкраплениями слизи, это говорит о возможных камнях в почках. Дополнительные симптомы: боль в почках, держится температура 37,2 – 37, 3 градусов, признаки гипертонии. Моча ярко-красного цвета у мужчин – признак заболеваний мочеполовой системы. Может указывать:
- На застой крови при простатите;
- Повреждение мочеиспускательного канала;
- Ушиб мошонки;
- Онкологию в предстательной железе мужского органа.
Правильно поставить диагноз может только врач при сборе анамнеза, присутствующих дополнительных признаках у больного.
Красная урина у женщины – свидетельство болезней половых органов. Возможная причина выделения крови при мочеиспускании – наличие:
- Маточного кровотечения;
- Внематочной беременности;
- Эрозийных процессов в половых органах;
- Цистита в запущенной стадии;
- Развития злокачественного новообразования в теле или на шейке матки.
Розовый окрас мочи также свидетельствует о гематурии. Небольшое количество крови выводится из организма при патологических урологических процессах и злокачественных новообразованиях в мочеполовой системе.
https://youtube.com/watch?v=azLpcBxqVyI
Розовой урина становится при:
- Гломерулонефрите;
- Пиелонефрите;
- Поражении почек при васкулите;
- Камнях в почках;
- Раке почек, мочевыводящих каналов, уретры, мочевого пузыря.
При гнойном цистите, кроме гематурии, моча насыщена сгустками слизи, гноистыми вкраплениями, пленками. Жидкость издает зловонный гнилостный запах. Дополнительные признаки – боли в нижнем отделе живота, почках, высокая температура. При пиелонефрите из-за длящегося воспаления тканей сосуды и капилляры расширяются, истончаются, возрастает пропускательная способность их стенок. Кровяные тельца просачиваются наружу и выводятся через мочеиспускательный канал.
Диагноз подтверждается яркой симптоматикой: повышенной температурой, сильными головными болями, пересыханием слизистых, признаками гипертонии. При камнях в почках моча иногда окрашивается в розовый колер при выходе камешка, песка. Инородное тело, продвигаясь наружу, повреждает слизистую мочевыводящего канала, выступает кровь. При мочеиспускании она окрашивает урину в розовый.
Зеленая моча
Рассказать, какой должна быть в норме моча у здорового человека, может любой специалист. От естественного желтого цвета иногда наблюдаются небольшие отклонения оттенка. Если же урина приобретает зеленый окрас, это повод насторожиться. Причины такого явления бывают следующими:
- Поражения простаты, мочевого пузыря или почек, имеющие гнойную природу. Патогенная микрофлора начинает активно размножаться, что стимулирует выработку гноя. Она может окрасить урину в зеленоватый оттенок. При этом количество мочеиспусканий в день резко возрастает.
- Различные патологии печени. Они могут сопровождаться кожными высыпаниями, сильным зудом, появлением горького вкуса во рту.
- Холецистит. При такой проблеме воспалительный процесс концентрируется в зоне желчного пузыря. Причиной заболевания становится застой желчи в полости органа.
- Продолжительная диарея. Чаще она сопровождает тяжелые отравления, заражение вирусной или бактериальной инъекцией, грибковые поражения.
Причины лейкоцитурии
Наличие большого количества лейкоцитов в моче
называется лейкоцитурией. Есть несколько форм лейкоцитурии:
- истинная — когда поражена
мочеполовая система; - ложная — когда воспаляются другие
органы, например, кишечник, аппендикс.
По выраженности лейкоцитурии различают:
- легкая — до 40 единиц;
- умеренная — до 60 единиц;
- лейкоцитурия сплошь — WBC не
поддаются подсчету, такое состояние еще называют пиурией, “гнойной мочой”.
Причинами лейкоцитурии являются некоторые
физиологические факторы, но чаще это инфекционно-воспалительные заболевания.
Физиологические факторы появления лейкоцитов в моче
Физиологическая лейкоцитурия встречается
редко. К ее причинам можно отнести недостаточную гигиену при сборе биоматериала,
загрязнение емкости. Физиологическое превышение нормы наблюдается у беременных
женщин, детей до пяти лет. Легкая лейкоцитурия возможна у женщин во время
менструации. После родов также наблюдается кратковременная лейкоцитурия,
связанная с реактивным воспалением. Физиологическая причина роста лейкоцитов в
моче у мужчин — только недостаточная гигиена.
Патологические причины
Патологических причин роста лейкоцитов в общем анализе мочи больше. Это различные инфекционно-воспалительные заболевания мочеполовой системы, а иногда и других органов:
- цистит;
- пиелонефрит;
- уретрит;
- половые инфекции;
- аппендицит.
По характеру анализа мочи можно предварительно судить о диагнозе. Так, лейкоциты сплошь обнаруживаются в моче при острой гонорее или хламидиозе, неспецифическом уретрите. Выявление эритроцитов и лейкоцитов указывает на гломерулонефрит.
Если повышены лейкоциты и есть белок в моче,
это говорит о гломерулонефрите, хламидиозе. У беременных женщин это
неблагоприятный признак, указывающий на развитие тяжелого гестоза,
преэклампсии.
Инфекции нижних мочевых путей
Мочеполовые инфекции преимущественно поражают
уретру, влагалище у женщин. Специфические инфекции:
- хламидиоз;
- гонорея;
- сифилис;
- трихомониаз;
- микоплазмоз.
Неспецифическая флора — это стафилококки,
кишечная палочка, гарднереллы. Они присутствуют на слизистых оболочках у
здоровых людей, но при определенных условиях могут активно размножаться. Тогда
развивается воспаление. Об этих инфекциях можно судить по повышенному
содержанию лейкоцитов в моче, дискомфорту и жжению при мочеиспускании, наличии
обильных выделений.
Сочетание белка и лейкоцитов в моче — не
характерный симптом инфекционных воспалений. Много белка наблюдается при остром
процессе, вызванном бактериальной флорой.
У девочек до пяти лет увеличение лейкоцитов бывает связано с энтеробиозом. Это паразитоз, вызванный острицами. Черви переползают из прямой кишки во влагалище, вызывая воспаление.
Поражение верхних отделов
мочевого тракта
К верхним отделам мочеполового тракта относятся мочевой пузырь и почки. При воспалении этих органов в моче не так много лейкоцитов, как при воспалении уретры. Болезни, сопровождающиеся высоким уровнем лейкоцитов в моче:
- пиелонефрит;
- гломерулонефрит;
- цистит.
Самое высокое содержание лейкоцитов в общем анализе мочи среди данных патологий характерно для пиелонефрита. Это чаще всего бактериальное воспаление, проявляющееся высокой температурой, недомоганием, болями в пояснице.
При гломерулонефрите в моче преобладают эритроциты,
белок. Для болезни не характерно выраженное недомогание, повышение температуры.
При цистите обнаруживаются WBC и бактерии. Характерные симптомы — боль в низу
живота, частые мочеиспускания, недомогание.
Мочекаменная болезнь
Это образование солевых камней в почках или мочевом пузыре. Камни имеют острые края, которые повреждают слизистую, вызывая воспаление. Общий анализ мочи редко выявляет лейкоцитурию на фоне мочекаменной болезни. Для диагностики используют анализ мочи по Нечипоренко. Чтобы определить положение камней, проводят ультразвуковое исследование.
Злокачественные опухоли
Злокачественные опухоли, разрастаясь,
повреждают слизистую оболочку. Это приводит к развитию реактивного воспаления.
В анализе мочи обнаруживаются бактерии, лейкоциты, эритроциты. Опухоли
образуются в мочевом пузыре, почках, уретре.
Длительная задержка
мочеиспускания
Застой мочи создает благоприятную среду для размножения микроорганизмов. Задержка мочи возникает при:
- наличии препятствия оттоку —
камень, опухоль; - повреждение нервов, отвечающих за
акт мочеиспускания.
У мужчин лейкоциты в моче могут быть повышены
из-за хронического простатита или аденомы простаты — доброкачественной опухоли
предстательной железы.
Другие возможные патологии
Причины изменения цвета могут крыться в развитии других опасных заболеваний:
- Сахарный диабет – эндокринное заболевание, имеющее аутоиммунное происхождение. Оно сопровождается сильной жаждой, потерей массы тела, общим ухудшением самочувствия. Желтоватый оттенок мочи при этом становится совсем бледным.
- Хроническая почечная недостаточность. Сопровождается серьезной потерей функциональности органов. Они не в состоянии полноценно отфильтровывать жидкость. Происходит значительное изменение мочи во время такой болезни. Она приобретает бледно-желтый оттенок.
- Почечный лимфостаз. Проблема связана с накоплением лимфы в тканях. Чаще причиной ее развития становятся воспалительные заболевания почек. Во время этой болезни моча изменяется, она становится белой, начинает выглядеть как молоко. Это становится следствием попадания в нее большого количества лимфы.
- Гиперкальциемия. Заболевание носит наследственный характер. Оно связано с повышенной концентрацией кальция в организме. Это становится одной из причин, почему моча приобретает голубоватый оттенок.
- Вирусный гепатит. При этой патологии происходит постепенное разрушение клеток печени под действием вирусной инфекции. Развивается билирубинурия. Урина при этом отличается присутствием в ней насыщенно-желтой пены.
- Пионефроз – образование гнойника в области почки. Наблюдается моча, окрашенная сразу в три цвета: сверху видна густая субстанция белого оттенка, средний слой молочный, а в осадок выпадают соли и жиры.
- Гемоглобинурия. Это понятие включает в себя несколько форм гемолитической анемии, которые протекают с проникновением гемоглобина в урину, а также внутрисосудистым гемолизом кровяных телец. Оттенок мочи при этом может изменяться на черный.
При указанных отклонениях требуется комплексное длительное лечение. Чем раньше будет диагностирована проблема, тем больше шансов сохранить здоровье.
Когда моча имеет розовый оттенок?
Розовый оттенок светло-желтой мочи появляется при употреблении в пищу:
- блюд из свеклы и большого количества моркови;
- красного пищевого красителя, содержащегося в мясных консервах, лимонаде, конфетах;
- ягод ежевики и вишни;
- черной смородины при кислой реакции мочи;
- ревеня при защелачивании мочи.
Розовый цвет возможен при лечении препаратами:
- содержащими ацетилсалициловую кислоту (Аспирин, множество таблеток от головной боли);
- Ибупрофеном;
- группой Фенолфталеина;
- Аминофеназоном;
- Фенилином;
- Рифампицином.
Моча цвета какого-либо розово-красноватого оттенка указывает на присутствие:
- эритроцитов;
- продуктов распада гемоглобина;
- билирубина и его производных.
Гематурия (примесь свежей крови и свободного гемоглобина) возможна при патологических состояниях:
- цистите;
- гломерулонефрите;
- пиелонефрите;
- мочекаменной болезни;
- опухолях мочевыделительных органов;
- системном васкулите с вовлечением клубочкового аппарата почек.
В данных случаях, кроме измененного цвета мочи, у пациентов наблюдаются другие симптомы:
- боли в поясничной области, над лобком, в паху, для мужчин при почечной колике характерна иррадиация в половой член и мошонку;
- повышение температуры;
- дизурические расстройства (частые позывы на мочеиспускание, рези);
- отеки на лице по утрам, к вечеру на голенях и стопах;
- повышенное артериальное давление;
- неприятный запах урины.
В анализе мочи находят:
- эритроциты (свежие или выщелоченные);
- лейкоциты;
- бактерии;
- слизь;
- соли;
- белок;
- цилиндры;
- клетки эпителия.
Без микроскопа видны сгустки слизи, гной, нити фибрина.
Методы определения удельного веса мочи
Для оценки удельного веса мочи используют урометр. Если мочи мало, то применяют смесь хлороформа, бензол.
При верификации плотности мочи необходимо помнить, что температура окружающей среды, а также примеси в урине организма влияют на плотностные характеристики. Также накладывает отпечаток глюкоза, белок, поэтому эти два параметра необходимо учитывать.
Кроме выявления факта снижения плотности мочи, следует провести оценку этиологии состояния. Это влияет на тактику лечения человека. Основные диагностические процедуры, направленные на поиск причины, включают:
- общий анализ мочи;
- клинический анализ крови;
- биохимический анализ крови;
- анализ мочи по Земницкому является необходимым для учёта плотности урины за сутки;
- анализ мочи с пробой Реберга;
- для исключения инфекционных изменений мочи необходимо назначить исследование по Нечипоренко, Адисс-Коковскому;
- микционная цистография;
- экскреторная урография позволяет вывить причины;
- нефросцинтиграфия;
- цистоскопия – визуализирующая методика;
- урофлоуметрия;
- цистометрия;
- ангиография;
- радиоизотопная ренангиография является информативным методом обследования;
- УЗИ, которое позволят оценить окончательный объём мочи;
- компьютерная томограмма;
- магнитно-резонансная томография.
Обязательный компонент успешного лечения заключается в необходимости учитывать выпитую воду, выделенную жидкость, а также принимать во внимание её цвет. Патология работы канальцев выражается изменением включений и объемом мочи
Серьёзной причиной обесцвечивания является заболевание, называемое несахарным диабетом, которое бывает центральным или ренальным. Для дифференциальной диагностики состояний и выяснения причины, следует обратиться к врачу, рассказать о том, что она стала прозрачной или её стало много. Необходимо оценить поступившую воду, выделенную жидкость, цвет, а также насколько она прозрачная. Проводится проба с солевой нагрузкой. Суть заключается в том, чтобы посмотреть, как клетки канальцев реагируют на антидиуретический гормон, диагностировать причины болезней концентрационных способностей.
Изменение цвета на фоне приема лекарств
Применение различных препаратов практически всегда отражается на состоянии организма. Действующие компоненты лекарств включаются в процесс обмена веществ, а продукты их распада также выводятся из организма посредством мочевыделительной системы. Присутствие в составе определенных веществ может повлиять и на цвет мочи.
Чаще всего аномальный цвет отмечается при приеме таких средств:
- Антибиотики. Применение разных групп антибактериальных средств приводит к изменению химических и физических свойств мочи. Как правило, жидкость становится намного темнее чем в норме. В редких случаях отмечается противоположный эффект – осветление мочи, однако это является свидетельством негативного воздействия на почки. Одновременно с приемом антибиотиков отмечается резкий характерный запах мочи.
- Аспирин. Длительное применение препаратов, содержащих в своем составе Аспирин, или же прием в чистом виде в качестве жаропонижающего или обезболивающего средства также влияет на окрас мочи. Она приобретает розовый оттенок. При этом неприятный запах нередко полностью отсутствует. Специалисты рекомендуют приостановить прием лекарства в случае, если оно влияет на цвет мочи.
- Витамин В2. Вещество, которое в медицине называется Рибофлавином, обычно содержится в иммуностимулирующих средствах, а также входит в состав разнообразных витаминных комплексов. При избыточном содержании вещества в крови, моча становится ярко-оранжевой. Это указывает на то, что витамин не усваивается организмом в полной мере.
- Метронидазол. Является распространенным средством от паразитов. Может применяться в комбинации с другими препаратами или же в качестве самостоятельного лекарства. Терапия с помощью данного средства нередко приводит к развитию различных побочных действий. В их число входит негативное влияние на почки, вследствие которого она может становиться красноватой или же темнеть практически до коричневого цвета.
- Рифампицин. Препарат, используемый для лечения туберкулеза, а также ряда инфекционных заболеваний. При длительном применении у пациентов отмечается покраснение мочевой жидкости. Как правило, данное явление связано с присутствием в веществе большого числа отмерших кровяных телец.
В целом, в период терапии различными препаратами допускается влияние лекарств на цвет мочи, однако при появлении такого побочного эффекта следует проконсультироваться с врачом, чтобы убедится в том, что изменение не носит патологический характер.
Обесцвечивание урины
Бесцветная моча у женщин чаще всего говорит о том, что пациентка потребляет большое количество жидкости. При таком состоянии при нормальном функционировании организма у больной должны постоянно регистрироваться позывы к опорожнению мочевого пузыря. Урина гораздо быстрее поступает в мочевой пузырь, что делает невозможным насытить ее окрашивающим пигментом.
Но все же моча прозрачная и светлая, как вода, должна насторожить пациентку, если даже в утреннее время урина не меняет свой цвет к более темному.
При отсутствии долгого опорожнения мочевого пузыря в течение нескольких часов урина должна успеть насытиться пигментом. Если этого не произошло, значит в организме есть реальные проблемы, которые требуют диагностики.
Прозрачная моча, которая не окрашивается в желтый или светло-желтый цвет после ночного сна, говорит о чрезмерном вымывании из организма полезных микроэлементов и важных солей. У многих больных причиной прозрачности урины может также стать большое количество чая или кофе, выпитого накануне.
Помимо перечисленных выше причин, светлая моча может быть сигналом серьезных патологий, среди которых:
- развитие сахарного диабета, при этом урина будет отдавать сладким запахом, в запущенных стадиях моча становится по цвету близкой к питьевой воде;
- различные заболевания почек, в том числе и онкологического характера;
- мочекаменная болезнь, при которой камни могут формироваться в почках, мочевом пузыре и мочеиспускательном канале, при таком состоянии у женщины могут отмечаться сильные боли в процессе мочеиспускания;
- поражения печени и развитие гепатита.
Не стоит также исключать возможность беременности, когда моча долгое время остается прозрачной. Особенно это касается женщин, ведущих активную половую жизнь и имеющих нерегулярный цикл. В таком случае обесцвечивание мочи связано с усиливающейся нагрузкой на почки и печень, что приводит к токсикозу. В таком состоянии пациентку будет мучить утренняя тошнота, возможно расстройство кишечника.
Почему возможны высокие показатели
Повышенные лейкоциты в моче у ребенка возможны
по многим причинам. Если врач при расшифровке анализа мочи ребенка обнаруживает
высокие результаты, он назначит повторное исследование. Если они покажут те же
данные, ищут причину патологического процесса. Если проблема в бактериальном
инфицировании, назначают тест на лейкоцитарную эстеразу в моче у ребенка. Это
фермент, вырабатываемый иммунными клетками в ответ на бактериальный возбудитель.
Назначают общеклинический анализ мочи. Если в
моче повышены лейкоциты и белок, это свидетельствует о воспалительной реакции в
почках. Лейкоцитурия и слизь говорит о бактериальном заражении.
Лаборант может выявить следы повышения лейкоцитов.
Это не говорит о заболевании. Состояние свидетельствует о ранее проведенном
лечении воспаления.
Может
ли быть причиной неправильный сбор мочи
Неправильный сбор мочи – одна из причин
обнаружения повышенных лейкоцитов у ребенка. В моче может находиться нормальное
количество иммунных клеток. Но при продолжительной транспортировке они
размножаются, поэтому формируют слизь в моче у ребенка.
Показатели завышаются, если родители не
подмывали наружные половые органы при сборе мочи. Появляются повышенные
показатели, по сравнению с нормой лейкоцитов в моче у детей.
Воспаление
в мочеполовой системе
При воспалительном процессе мочеполовой
системы появляется большое количество лейкоцитов. Процесс может быть вызван
повреждением тканей, распространением грибков и бактерий, врожденными
аномалиями развития новорожденных, годовалых малышей. Лейкоциты в моче у детей
в норме выше, чем у взрослых, но постепенно их число должно снижаться. Это
контролируется родителями, педиатром.
К воспалительным заболеваниям относится
пиелонефрит, гломерулонефрит, цистит, уретрит, вагинит.
Другие
болезни
Существуют заболевания, из-за которых
возникает лейкоцитоз:
- аллергия – формируется на пеленки,
подгузники, пищу, шерсть животных, перья птиц, другие факторы; - прорезывание зубов – происходит
воспалительная реакция, в очаг поражения скапливаются иммунные клетки, они
распространяются по организму, выделяясь с мочой; - дерматит – происходит раздражение наружных
половых органов, окружающих мягких тканей при действии присыпки, очищающего
средства, подгузников.
Состояния проходят, когда родители меняют
образ жизни ребенка, устраняют повреждающий фактор.
Травмы
Лейкоциты бывают повышены при повреждении
мягких тканей в мочеполовой системе, наружных органов. В очаге повреждения
накапливаются иммунные клетки, вызывая воспалительную реакцию. Наибольшая
концентрация бывает при повреждении почек, мочевого пузыря. Состояние
осложняется, когда травмированные ткани заражаются бактериальной инфекцией.
Глисты
Глистная инвазия располагается в анальном
проходе. Но, когда яйца глистов созревают, взрослые особи передвигаются по
организму, повреждая мягкие ткани. Иммунная система вырабатывает защитные клетки,
распространяющиеся по всему организму, пытаясь атаковать чужеродный агент.
Аллергия
При аллергической реакции у ребенка в моче обнаруживаются
клетки иммунитета. Они направлены на аллергенное вещество, которое не
воспринимает организм.
Когда родители своевременно не дают
антигистаминные препараты, появляется зуд, жжение, раздражение, воспаление
мягких тканей. Состояние прогрессирует.
Врожденные
аномалии развития
Неправильная закладка внутренних органов
формируются в эмбриогенезе. Она появляется вследствие мутации генов,
воздействия неблагоприятных факторов окружающей среды, внедрения бактерий,
вирусов. Из-за врожденных аномалий возникает воспалительная реакция. Поэтому
концентрация лейкоцитов в моче ребенка повышается.
Искусственное
вскармливание грудничка
В моче у ребенка до года наблюдаются повышенные
показатели лейкоцитов в моче, это норма. Постепенно они снижаются. Когда
младенец переходит от грудного к искусственному вскармливанию, это сопровождается
лейкоцитурией.
Прорезывание
зубов
В моче у грудного ребенка лейкоцитурия часто
наблюдается при прорезывании зубов. Это болезненный процесс, на который
реагирует весь организм. Это влияет на показатели иммунных клеток в крови, урине.
Когда прорезывание завершается, показатель возвращается к норме. Это
физиологический процесс.
Опрелости
в зоне паха
В моче у грудного ребенка лейкоцитурия
появляется при раздражении паха. Родители должны часто подмывать грудничков,
так как из-за большого количества складок появляются опрелости.
Светлый цвет мочи и патологии
Бледно-желтая моча содержит незначительное количество красящих компонентов. Такой оттенок возникает при определенных заболеваниях, например, при хронической недостаточности почек, сахарном и несахарном диабете. Помимо этого, может быть отмечена полиурия – большое количество выделений урины. Этот показатель может доходить до 2 литров в течение суток.
Молочный цвет урина принимает при попадании в нее гноя, лимфы, липидов и фосфатов. Подобные явления часто возникают при таких заболеваниях, как мочекаменная болезнь, жировая дистрофия почек, нефрозы, цистит, пиелонефрит.
Какого цвета должна быть моча при беременности? Многие полагают, что оттенок урины в таких случаях не меняется. Однако это далеко не так. В период беременности многие женщины испытывают такое неприятное явление, как токсикоз. При этом происходит большая потеря жидкости. В результате урина может принимать темно-желтый цвет. Также моча может быть такого оттенка при поносе, рвоте, обезвоживании, застойной почке.