Лечение подагры народными средствами
Содержание:
Травяные настои и чаи
В терапии подагры используются цветки, корни, листья и семена растений, обладающие противовоспалительным, противоотечным, анальгетическим действием. Это ромашка, календула, зверобой, девясил, одуванчик. В состав сборов также входят травы, улучшающие обмен веществ — рябина, можжевельник, шиповник
С осторожностью следует использовать растения с диуретическими свойствами: медвежьи ушки, кукурузные рыльца, тычиночный ортосифон, шерстистую эрву
 Травяные настои и чаи — одно из средств народной медицины при подагре.
Травяные настои и чаи — одно из средств народной медицины при подагре.
Какие травяные настои наиболее эффективны при подагрических атаках и в межприступный период:
- в термос положить по 5 сухих ягод брусники, клюквы, можжевельника, боярышника, влить 2 л кипятка, оставить на 3-4 часа. Процедить, пить по 150 мл настоя 3-4 раза в день после еды;
- в керамический чайник всыпать по чайной ложке сухих трав ромашки, медвежьих ушек, багульника, зверобоя, влить 3 стакана кипящей воды, оставить на час. Процедить, принимать по 0,5 стакана 3 раза в день во время еды;
- в керамический чайник положить 5 свежих листьев душицы и чайную ложку измельченного имбирного корня. Влить 2 стакана горячей воды (90-95 °C), настаивать 15 минут, охладить, процедить, выпить в течение дня.
Очень полезны при подагре кисло-сладкие кисели, компоты, соки, употребление которых способствует растворению кристаллов мочевой кислоты и их выведению из почек и суставов. Народные целители рекомендуют принимать трижды в день по 100 мл клюквенного морса. Для его приготовления отжимают сок из стакана свежих или мороженых ягод, а затем сливают его в стеклянную посуду. В остаток добавляют 0,5 л теплой воды и томят на медленном огне около 15 минут. Остужают, процеживают, смешивают с соком. Можно добавить в морс сахар по вкусу или немного густого цветочного меда.
Последствия и прогноз для пациента
Прогноз при подагре достаточно благоприятный, если строго соблюдать все предписанные рекомендации и питаться согласно правилам.
Существует ряд неблагоприятных в отношении прогноза факторов.
- Если заболевание развивается до того, как человек достигает тридцатилетнего возраста.
- Гиперурикемия, которая превышает 0,6 милимоль на литр и удерживается стойко.
- Гиперурикозурия подобная предыдущему показателю и превышает 1100 мг в сутки.
- Формирование камней в почках, которое сопровождается развитием мочевой инфекции.
- Нефропатия, которая неустанно прогрессирует или сочетается с такими заболеваниями как диабет сахарного типа или гипертензия артериального типа.
Уролитиаз грозит пациентам с подагрой примерно в половине процентов случаев. Недостаточность почечных функций приводит к летальному исходу в 20%.
У мужчин формирование камней в почках или мочевом пузыре почти всегда сопутствует подагре. Поэтому если был обнаружен камень, то следует обязательно проверить уровень мочевой кислоты и обследовать суставы.
Если лечением подагры пренебрегать, то на ногах образуются тофусы, которые представляют собой скопления кристаллов мочевой кислоты. Выглядят эти образования как шишки, располагающиеся вокруг пострадавших суставов. Они провоцируют воспалительные реакции, поскольку организм считает их чужеродным образованием и старается от них избавиться. Убрать тофусы можно хирургическим путем.
https://youtube.com/watch?v=U1w_sS3TX0M
Симптомы подагры
Заболевание начинается с острого приступа моноартрита. Самая частая локализация поражения – первый плюснефаланговый сустав стопы, реже – коленные, тазобедренные, сочленения кисти.
Эпизоду может предшествовать травма, переохлаждение, переедание, злоупотребление алкоголем.
Признаки подагры выглядят следующим образом:
- В ночные часы у пациента возникает эпизод сильнейших болей в области сустава.
- Кожные покровы в пораженном месте приобретают синюшно-багровый цвет.
- Нарастает отек сустава, кожа начинает натягиваться и блестеть.
- Лихорадка с повышением температуры до 38-39 градусов. Пациент отмечает слабость, ломоту, головные боли.
- Пациент не может опереться на больную ногу, подвижность в суставе снижена.
- Длительность приступа – 3-9 дней. Затем функции сустава восстанавливаются и больного какое-то время ничто не беспокоит.

При хронической подагре развивается почечная недостаточность. Она может сопровождаться повышением артериального давления и в конечном итоге приводит к гибели пациента.
Вся важная информация о подагре
Заболевание подагра характеризуется наличием аутовоспалительных особенностей и регулярными острыми приступами. Чаще всего патология развивается в суставах стоп и в области большого пальца, но подагра на руках, в локтях, коленях также может дать о себе знать.
У мужчин заболевание диагностируется после 40 лет, а у женщин – после менопаузы. Приступ подагры сложно спрогнозировать. Он наступает внезапно. Какой именно фактор влияет на кристаллизацию моноурата натрия с последующим образованием тофусных очагов – неизвестно. Нарушение концентрации мочевой кислоты в крови может быть генетически обусловленным или приобретенным.
Какие причины развития патологического состояния суставов
Причины подагры кроются в нарушении пуринового обмена. И большую роль в этом играет питание человека. В списке причин находятся:
- чрезмерное употребление пива и алкоголя;
- прием ряда лекарств (аспирин, тиазидовые диуретики, циклоспорин);
- употребление продуктов с повышенным содержанием пуриновых оснований;
- регулярное переедание;
- хирургические вмешательства и трансплантация органов;
- отравление свинцом;
- диабет, псориаз, гипертония, почечная недостаточность, ишемическая болезнь сердца.
Симптомы при подагрическом артрите
Симптому подагры проявляются внезапно. Приступы появляются преимущественно в ночное время. Спровоцировать может стресс, эмоциональное перенапряжение, переутомление, незначительная травма или избыточное употребление белковой пищи. Диета при подагре имеет большое значение. С ее помощью можно корректировать состояние и течение болезни.
Признаки подагры:
- сильный болевой синдром;
- наростание боли в течение 8-12 часов;
- покраснение и отечность в области пораженного сустава;
- гипертермия кожи и повышение температуры тела;
- ограниченная подвижность суставов;
- могут быть тофусы с извержением содержимого.
Классификация и виды подагры
По классификации подагра подразделяется две категории. Первичная и вторичная форма обусловлены разными факторами. Клиническая картина имеет отличия. Острая или первичная подагра симптомы проявляет внезапно. Общее самочувствие ухудшается, может быть лейкоцитоз и тахикардия. Приступ подагры может затягиваться до 3 недель. Без терапии и при наличии воспалительного процесса больше 3 месяцев заболевание переходит в хроническую стадию. В системе классификации различают следующие виды подагры:
- идиопатическая;
- тофусная;
- свинцовая;
- молибденовая;
- известковая;
- ревматоидная;
- неуточненной этиологии.
Гендерные различия течения заболевания
Соотношение случаев патологии между мужчинами и женщинами составляет в среднем 7:1. Признаки подагры у женщин проявляются меньше по причине низкого содержания мочевой кислоты в крови и более высокого показателя эстрогена в крови. После менопаузы показатель приближается к уровню мужчин.
Если раньше средний возраст для патологии составлял 40 лет, то сейчас начинается от 30. С каждым годом количество пациентов с подагрическим артритом увеличивается. Исследования в этой области показали один из факторов, почему у женщин стала чаще диагностироваться подагра. Причина кроется в приеме диуретиков. В 1/3 случаев это необоснованное решение. Для подагры признаки и лечение у женщин имеют свои особенности в зависимости от возраста. Например, может повыситься риск развития заболевания при ранней менопаузе.
Какие группы людей подвержены ревматической патологии
Подагра, что это за болезнь – основной вопрос, когда начинает ухудшаться самочувствие на фоне характерных симптомов. В группе риска находятся люди, которые:
- имеют генетическую предрасположенность;
- часто употребляют алкоголь;
- в анамнезе имеют частые инфекционные болезни;
- впадают в крайности питания (голодание и переедание);
- часто посещают сауны и бани.
В чем опасность подагры
Симптомы подагры у женщин и мужчин нельзя игнорировать и терпеть в надежде, что боль утихнет сама. Без должного внимания к купированию приступов большая вероятность разрушения пораженных суставов. Особенно, когда кристаллизация становится ощутимее, боль интенсивнее и патология переходит в хроническую стадию. Диагностика подагры позволяет установить стадию болезни и принять меры. В противном случае возможно развитие осложнений в виде распространения подагрического артрита на другие суставы и мочекаменной болезни.
Диета
Одним из факторов, предрасполагающих к развитию гиперурикемии (повышенному содержанию мочевой кислоты в крови), является перенасыщение организма пуриновыми основаниями. Пурин – это органическое соединение, входящее в состав живых организмов и участвующее в жизненно важных биохимических реакциях. Производные этого вещества, образующиеся в результате естественных процессов, называются пуриновыми основаниями, и в их число входит мочевая кислота.
Поступление в организм пуриноподобных элементов происходит либо при употреблении определенных продуктов, либо вследствие приема специфических лекарственных средств. Лечение подагры в домашних условиях должно основываться на соблюдении принципа сокращения поступления пуриновых оснований с пищей. При составлении диеты следует отталкиваться от перечня продуктов, содержащих большое количество этого элемента, в который входят:
- алкоголь (самыми опасными алкогольными напитками являются пиво и вино ввиду очень высокого содержания пуриновых оснований в дрожжах);
- красное мясо (телятина, свинина, говядина);
- мясные продукты (кровяная и вареная колбаса, ветчина, сосиски);
- субпродукты (мозг, печень, почки);
- жирная речная рыба (карп, лосось, форель);
- морская рыба (тунец, палтус, морской окунь);
- мидии;
- шпроты;
- сардины;
- сельдь;
- дрожжевые хлебобулочные изделия;
- некоторые овощи (брюссельская и цветная капуста, лук порей, брокколи);
- курага;
- бобовые (соя, чечевица, фасоль, горох);
- крупы (овсяные хлопья, ячмень, гречка);
- белые грибы;
- сливочное масло;
- щавель;
- орехи, семена (мак, семена подсолнуха, арахис).
Последние исследования в области ревматологии (раздел медицины, специализация которого связана с ревматическими болезнями) показали, что развитие подагры связано с повышением содержания в организме тех пуринов, которые преобразуются в мочевую кислоту. К таким веществам относятся аденин, гаунин, ксантин, гипоксантин. Такие представители пуринового ряда, как кофеин, теобромин и теофиллин, согласно научным заключениям не представляют опасности в плане формирования отложений солей.
В связи с этими утверждениями кофе, чай, какао и шоколад, ранее считавшиеся опасными факторами риска развития подагры ввиду высокого содержания пуриновых оснований, можно отнести к условно безопасным продуктам, но злоупотреблять ими тоже не стоит. Самыми насыщенными пурином элементами являются ткани с высокой метаболической активностью (субпродукты животного происхождения) и быстроделящиеся клетки (дрожжи).
Оптимальным вариантом питания при подагре является вегетарианская диета, но если нет возможности придерживаться таких строгих ограничений, необходимо включить в рацион питания диетические виды мяса (кролик, индейка, курятина). В период обострения заболевания рекомендуется отказаться от мяса и рыбы и проводить 2-3 раза в неделю разгрузочные дни (овощные, фруктовые, молочные, творожно-кефирные).
Такие ограничения необходимы для изменения кислотно-щелочного баланса в сторону ощелачивания, что будет способствовать повышению растворимости солей мочевой кислоты. Перечень рекомендуемых при подагре продуктов включает следующие позиции:
- овощные супы;
- молочные, кисломолочные продукты;
- яйца;
- морепродукты (за исключением мидий);
- макаронные изделия;
- овощи (предпочтение следует отдавать моркови, картофелю, перцу, редису, кабачкам, баклажанам);
- фрукты (апельсины, яблоки, груши, сливы), все виды ягод;
- орехи (грецкие, миндаль, кешью);
- сладости (пастила, мармелад, зефир, варенье);
- фруктовые и овощные отвары, морсы, компоты, напитки из цикория, зеленый чай;
- масло (оливковое, льняное, подсолнечное);
- нежирные сорта творога, сыра.
Особенности диеты при подагре на ногах
В решении вопроса, чем лечить подагру в домашних условиях, немаловажную роль играют диетические предписания. Ежедневное меню тщательно корректируется лечащим врачом во избежание обострения заболевания и развития осложнений. Из рациона исключаются вредные продукты, повышающие уровень мочекислоты и уратов.
| Вредные продукты | Полезные продукты |
|---|---|
| Мясо, мясные и рыбные бульоны. Копчености, соленья, маринады, консервы. Крепкий чай, кофе, алкоголь. Шоколад, инжир, сало, соя, грибы. | Максимальное употребление свежих овощей, фруктов. Ежедневное употребление соков, морса, минеральной воды негазированной. Блюда, приготовленные на пару. |
Что применяют от подагры – народные средства
Подагра симптомы и лечение народными средствами которой будут указаны далее, изначально не имеет особых признаков. Симптомы проявляются намного позже, когда болезнь переходит на вторую фазу. В этот период больной отмечает болевые ощущения, имеющие периодический характер и возникающие зачастую ночью.
Главными симптомами приступа недуга являются внезапные боли, видимое опухание, покраснение и отек травмированного сустава, значительное повышение температуры тела, вплоть до 40 градусов. Бывает, что болевые приступы уходят, и какой-то период времени не возвращаются. Но это не повод пускать болезнь на самотек.
Второй приступ не заставит себя ждать и может быть еще сильнее. Если наблюдается хотя бы один симптом, значит, заболевание прогрессирует и требуется незамедлительное лечение, иначе деформирование суставов и разрушение костной ткани приведет к хирургическому вмешательству. Лечение подагры в домашних условиях может проводиться несколькими методами:
- компрессами;
- фитотерапией;
- гомеопатией.
Можно использовать несколько методов параллельно, для достижения быстрого и результативного эффекта. Лечение подагры народными методами не только избавить от боли, но и уменьшит проявления заболевания и предупредит дальнейшее обострение патологии.
Компрессы
Компресс рекомендуется накладывать на ночь, ведь именно в это время усиливаются болевые ощущения. Процедура позволит снять отечность и дискомфорт легкой выраженности. Для компресса можно использовать лист капусты, репейника, подорожника и хрена. Зелень промывают, замачивают на 2-3 часа и обсушивают полотенцем. В профилактических целях листья можно обдать кипятком.
Для приготовления средства лист хорошо разминают или измельчают при помощи блендера. Добавляют 1ч.л. миндального или персикового масла, тщательно перемешивают и прикладывают к деформированному суставу. Для большего эффекта компресс обматывают полиэтиленом и фиксируют бинтом либо марлевой повязкой. Средство выдерживают 1,5-2 часа. Остатки смеси удаляют теплой водой.
Фитотерапия
Фитотерапия – эффективный домашний метод лечения патологии. Растительные составы, используемые при данной методике, способны быстро избавлять от боли и воспаления, нормализовать метаболические процессы, оказывать комплексное влияние на ткани и внутренние органы. Также фито препараты имеют минимальный перечень противопоказаний.
На основе лекарственных растений готовят отвары и настои для приема внутрь, компрессы и растирки для наружного использования, лечебные ванны с эфирными маслами. Выбирая метод лечения травами, следует помнить о различном влиянии культур на организм. Когда одни травы снимаю воспаление, действие других направлено на устранение болевого симптома.
Для избавления от боли используют крокус осенний (колхицин). Учитывая токсичность растения, приобрести его можно только по рецепту врача. Дозировку и длительность лечения также устанавливает специалист. Для снятия воспаления используют пион, серую иву, таволгу (лабазник вязолистный), солодку, багульник болотный, горечавку желтую, солодку, паслен и лист смородины.
Гомеопатия
Лечение болезни гомеопатическими препаратами зависит от симптомов и особенностей патологии:
- Аконит – используют при первых симптомах приступа.
- Белладонна – при покраснении и повышенной температуре.
- Бриония – отечность, коленный сустав горячий и не сгибается.
- Колхикум – повышенная чувствительность при ходьбе и касании.
- Нукс вомика – для пациентов с расстройством ЖКТ.
- Рус токсикодендрон – при сильной отечности и жаре.
- Арника – острые боли при движении и прикосновении.
- Берберис вульгарис – при приступах колющей боли и наличии камней в почках.
- Калькарея флюорика – при поражении суставов рук.
- Ледум – при ощущении холода в суставах.
- Сера – при чувстве жжения и зуда.
Гимнастика и массаж
Как еще можно лечить подагру? Многочисленные исследования доказали, что благотворное воздействие на организм оказывает лечебная физкультура.
Полезные свойства ЛФК:
- нормализация обменных процессов;
- укрепление мышечного тонуса;
- улучшение кровообращения;
- восстановление двигательной способности;
- устранение боли.
ЛФК включает ряд методов:
- общеукрепляющую гимнастику;
- упражнения на тренажерах;
- аэробику;
- занятия в воде;
- йогу;
- зарядку по утрам.
В период обострения проводятся тренировки строго под наблюдением врача. Вне обострения ЛФК проводится в качестве профилактики. Занятия можно проводить и дома. При регулярном выполнении упражнений ускоряются метаболические процессы.
Лечебная физкультура оказывает благотворное воздействие на весь организм
Как с помощью массажа вылечить подагру? Проводятся сеансы массажа только в период ремиссии. Начинают массаж с легких поглаживаний. Это помогает снять скованность мышц и боль. Затем применяются такие техники, как разминание, выжимание и растирание. Длительность сеанса 30-40 минут. Курс варьируется от 10 до 15 сеансов.
Эффективность народных средств в терапии подагры
Результативность лечения подагры средствами народной медицины зависит от причины ее развития и формы течения. Если заболевание спровоцировано генетическими дефектами или пониженным продуцированием определенных ферментов, то без регулярного приема медикаментов не обойтись. Иначе вскоре последует подагрическая атака, отличающаяся крайне болезненной симптоматикой. Но по согласованию с лечащим врачом при обострении возможно использование компрессов или водных настоев целебных растений. Обильное питье необходимо для очищения организма от переизбытка мочевой кислоты, растворения отложенных в суставах и почках уратов.
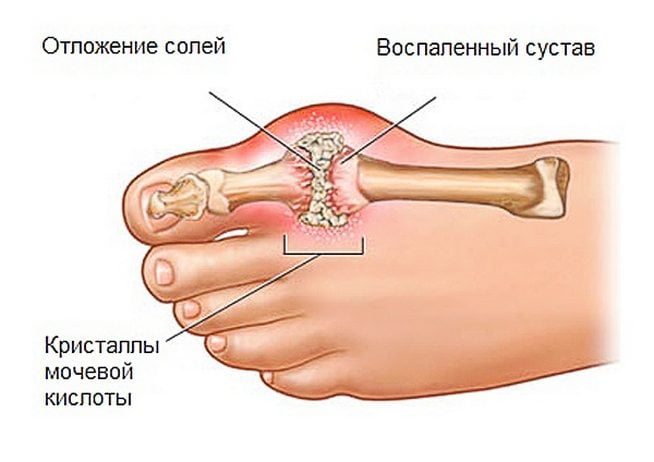
Причиной развития подагры иногда становятся тяжелые системные заболевания — лейкоз, лимфома, полицитемия, псориаз, ревматизм суставов, артрозы, артриты. Обязательно проводится их одновременная терапия препаратами различных клинико-фармакологических групп. Использовать народные средства целесообразно только при достижении устойчивой ремиссии. Некоторые из них оказывают слабое противовоспалительное и обезболивающее действие. Такой эффект будет искажать данные диагностических исследований, в том числе проводимых для контроля за результативностью терапии.
Но самая частая причина подагры — избыточный, однообразный характер питания, злоупотребление мясной пищей, алкоголем, особенно в сочетании с низкой двигательной активностью. Когда больной своевременно обращается за медицинской помощью, то это позволяет быстро купировать приступ, перевести патологию на стадию ремиссии. Если пациент придерживается лечебной диеты, то в большинстве случаев можно обойтись без приема препаратов. А для закрепления терапевтического эффекта и профилактики накопления и отложения кислых уратных солей в организме применяются народные средства.
Медикаментозная терапия
Для медикаментозного лечения при подагре в период обострения применяются различные группы лекарственных средств. Выбирают подходящий препарат исходя из нескольких факторов:
- риска развития побочных эффектов;
- состояния почек;
- наличия язв в желудочно-кишечном тракте (в прошлом).
Крайне необходимо раннее начало лечения, оно позволит ускорить выздоровление и предотвратить развитие интенсивного болевого синдрома.
Чаще всего для этих целей используют нестероидные противовоспалительные средства (НПВС), колхицин или кортикостероиды.
Нестероидные противовоспалительные средства
НПВС назначают большинству пациентов с обострением подагры, если у них нет противопоказаний к их применению. Эти средства эффективно облегчают боль и уменьшают воспаление во время приступа. Чаще всего применяются индометацин, напроксен, диклофенак и эторикоксиб.
Наиболее распространенные при подагре нестероидные противовоспалительные средства
Если при предыдущих обострениях лечащий врач назначил пациенту один из этих препаратов, то в случае возникновения нового приступа его нужно принять сразу же после появления первых признаков болезни.
Прием НПВС следует заканчивать через 1–2 дня после исчезновения симптомов обострения.
Для лечения подагры нельзя применять аспирин, хотя это лекарство также принадлежит к группе НПВС. Дело в том, что аспирин может повышать уровни мочевой кислоты, а также потенциально усиливает и продляет приступ заболевания.
Если у вас обострение подагры, то противопоказаниями к применению НПВС являются:
- Заболевания почек и печени.
- Проблемы с кровоточивостью.
- Прием антикоагулянтов (препаратов, ухудшающих сворачиваемость крови).
- Язвенная болезнь желудка или двенадцатиперстной кишки.
Чтобы вылечить больного в острый период, НПВС можно вводить внутримышечно с помощью уколов, принимать внутрь в виде таблеток, наносить крем или мазь на кожу над больным суставом.
Применение НПВС в виде геля, крема или позволяет уменьшить частоту развития и тяжесть побочных эффектов этой группы лекарственных средств.
Самые серьезные и известные осложнения от НПВС – проблемы с желудочно-кишечным трактом.
Риск поражения желудочно-кишечного тракта препаратами НПВП
Иногда для уменьшения риска развития этих побочных эффектов врачи при применении НПВС назначают пациентам ингибиторы протонной помпы (омепразол, пантопразол, рабепразол) – препараты, снижающие кислотность в желудке.
Колхицин
Колхицин используют при обострении подагры в случае наличия противопоказаний к применению НПВС или их неэффективности. Лекарство также уменьшает боль и отек, возникающие во время приступа.
Для достижения максимальной эффективности лечения колхицин следует принять в первые 36 часов от момента появления симптомов обострения.
Препарат:
- не повышает риск образования язв в желудочно-кишечном тракте;
- при одновременном применении с антикоагулянтами не влияет на их действие: тромбы не образуются;
- не нарушает функции почек (при использовании в правильных дозах).
Однако в случае применения высоких доз колхицина могут появляться другие серьезные побочные эффекты: диарея, тошнота, рвота и спазмы в животе.
От применения этого препарата следует отказаться людям с:
- тяжелой почечной или печеночной недостаточностью;
- перекрытием желчевыводящих путей;
- неспособностью переносить диарею.
При подагре колхицин принимается только внутрь в виде таблеток.
Кортикостероиды
Примеры препаратов кортикостероидов. Нажмите на фото для увеличения
Иногда в тяжелых случаях обострения подагры врачи назначают кортикостероиды, если другие препараты (НПВС и колхицин) оказались неэффективными или противопоказанными. Эти препараты обладают сильным противовоспалительным действием.
Короткий курс кортикостероидов часто помогает облегчить боль при обострении подагры, но их длительное использование в высоких дозах может сделать состояние хуже и вызывать серьезные побочные эффекты, включая:
- Увеличение веса.
- Ослабление прочности костей (остеопороз).
- Повышенную кровоточивость.
- Мышечную слабость.
Врачи чаще всего при подагре назначают принимать кортикостероиды внутрь в виде таблеток. Однако иногда для быстрого облегчения страданий возможно введение этих препаратов внутримышечно, внутривенно или внутрисуставно.
https://youtube.com/watch?v=v-JUvZSzDBE
Рецепты для снижения уровня мочекислоты
Комплексное лечение подагры на ногах в домашних условиях направлено на снижение уровня мочевой кислоты. Резкие боли и приступы свидетельствуют об избыточном ее содержании в организме. Простые и доступные способы нормализации концентрации мочекислоты и уратов.

Простые и доступные способы нормализации концентрации мочекислоты и уратов:
- Семена цитварной полыни (1 ч. л.) залить 1 ст. кипящего молока. Настоять 20 мин. Полученную смесь процедить. Настой пить 2 р в сутки – по 0,5 ст. в утреннее и вечернее время. Средство помогает экстренно снять болевые ощущения, устранить дискомфорт в суставах.
- При острых подагрических приступах рекомендуются отвары из стеблей или зерен овса, травы сабельника или спорыша, корней таволги или пырея.
- Клюквенный сок. При резком повышении уровня мочекислоты и уратов рекомендуется принимать по 100 г сока, разбавленного кипяченой водой (1:1). Регулярность приема – трижды в сутки.
- Компрессы. Клюквенный жмых, который остался после выдавливания сока, развести картофельным крахмалом (1:1). Полученную массу приложить к пораженному суставу, обернуть пленкой и тканью. Выдержать 3-4 ч или оставить на ночь.
- Для купирования острых подагрических болей, улучшения общего состояния рекомендуется пить березовый сок. Для лечения принимают по 1 стакану трижды в сутки. Для приготовления отвара залить 2 лож березовых почек 2 стаканами кипящей воды, выдержать на медленном огне до 15 мин, настоять в тепле 1 ч и процедить. Готовый отвар пить по 0,25 ст. через 1 ч после каждого приема пищи (3-4 р в сутки). Или приготовить отвар из березовых листьев – настоять в 1 ст. кипятка 3 лож березовых листьев. Выдержать 3 ч и процедить.
Причины возникновения
Причин возникновения болезни существует две:
- Снижение выделительной функции почек, из-за чего мочевая кислота не выводится в нужном объеме, и постепенно накапливается в суставных сумках и внутренних органах.
- Избыточное поступление в организм пуриновых соединений вместе с пищей и питьем, что приводит к их накоплению в теле.
Если первый фактор связан с серьезными нарушениями в организме, которые приводят к болезням почек, то второй – с неправильным образом жизни, наследственностью
Поэтому важно учитывать все предрасполагающие факторы, способствующие появлению подагры в старшем возрасте:
- Наличие воспалительных процессов в почках – глумерулонефрита, пиелонефрита. Эти болезни без должного лечения могут спровоцировать ухудшение функции органа в будущем, что негативно скажется на скорости клубочковой фильтрации.
- Артериальная гипертензия. Повышенное давление негативно влияет на состояние сосудистой стенки, ухудшает функцию почек, что приводит в будущем к накоплению мочевой кислоты.
- Ожирение. Обычно связано с неправильным питанием и является провоцирующим фактором не только подагры, но и метаболического синдрома.
- Малоподвижный образ жизни. На фоне гиподинамии происходит замедление обмена веществ, поэтому с возрастом повышается риск метаболических нарушений, включающих подагру.
Отдельно нужно рассмотреть фактор неправильного питания, который является ключевым в патогенезе болезни, если у пациента отсутствует почечная недостаточность. Появляется подагра у лиц, которые едят жирную, жареную и мясную пищу, часто употребляют слабоалкогольные напитки.
Какие продукты способствуют появлению избыточного содержания мочевой кислоты в организме:
- Жирное мясо, рыба, жареные грибы.
- Экстрактивные вещества – бульоны из мяса, жирной птицы, морепродуктов, грибов. Также к экстрактивным веществам относят многие виды листовых овощей, так как они богаты щавелевой кислотой – кинза, лук, чеснок, петрушка, укроп, щавель и шпинат.
- Многие виды зелени содержат большое количество щавелевой кислоты, которая негативно действует на функцию почек и способствует накоплению мочевой кислоты в организме. К таким продуктам относят щавель, шпинат, лук, цитрусовые фрукты, петрушку и укроп.
- Субпродукты мясного происхождения – печень, легкие, сердце, желудки, почки.
- Алкоголь. Все без исключения спиртные напитки содержат большое количество пуриновых соединений. Рекордсменами в данном вопросе являются два напитка – вино и пиво.
- Бобовые продукты – горох, нут, чечевица.
- Газированные сладкие напитки, покупные пакетные соки, чай, кофе и какао также богаты мочевой кислотой.
- Среди сладостей – шоколад, крем, выпечка.
Как нужно питаться, чтобы предупредить подагрический приступ, перечень продуктов:
- Лучший источник животных белков – нежирное мясо курицы, индейки, кролика, яйца. Под запретом красное и жирное мясо – утка, свинина, говядина, баранина.
- Среди молочных продуктов подойдет сыр, творог, кефир, обезжиренное молоко.
- Рекомендуемые источники углеводов – крупы. Идеально подойдет рисовая, гречневая и перловая каша.
- Зеленые листовые овощи, содержащие большое количество щавелевой кислоты, исключают из рациона, но добавляют безопасный источник зелени – помидоры, баклажаны, огурцы.
- В качестве источника фруктов можно использовать любые, кроме цитрусовых продуктов.
- Из сладостей подойдет мед, пастила, мармелад, сухофрукты – вместо шоколадных изделий и выпечки.
- Из напитков разрешен травяной чай, компот, узвар, настой шиповника. Следует полный отказ от спиртного, кофе, какао и черного чая.
- Рекомендуемые жиры – растительные, к которым относят нерафинированные масла, орехи, авокадо. От животных жиров и трансжиров следует отказаться.
Помимо правильно составленного рациона, пациент должен пить много воды, не менее 1.5 литра в день, чтобы почки могли выводить больше мочевой кислоты из организма. Нельзя голодать, рекомендуется питаться дробными порциями, но часто. Если стадия болезни не запущена и корректируется только диетическим питанием, можно использовать рецепты народной медицины. В запущенных случаях пациенту выписывают медикаменты. Использование домашних рецептов необходимо обсудить с лечащим врачом.
Подагра лечение в домашних условиях: народные средства
Подагра — лечение в домашних условиях предусматривает как принятие лекарственных препаратов, так и применение различных народных средств.
Компрессы против подагры
После того, как подагра только начинает проявлять себя, могут помочь народные средства. Благодаря компрессам можно снять боли в суставах. Делают их на ночь, дополнительно фиксируя бинтом или тканью.
1. Первый рецепт — поместите в емкость по одной ложке меда и соли, хорошо смешайте и нанесите на больное место. Курс лечения составляет две недели
2. Второй рецепт — возьмите три головки чеснока и тщательно измельчите, затем залейте его слабым раствором уксуса. Средство настаивается ровно две недели, емкость в которой оно находится, нужно встряхивать раз в несколько дней. Спустя две недели смачивайте бинт в настойке и прикладывайте к больным местам.
3. Третий рецепт — купите в магазине 2 килограмма любой рыбы и отделите от нее филе. Его разделите на 10 частей, разложите их по разным пакетикам и уберите в морозильную камеру. Каждый вечер размораживайте одну порцию рыбы и прикладывайте на больное место, сверху нога накрывается полиэтиленовой пленкой, а затем надеваются шерстяные носки. Проснувшись утром уберите филе, а место где оно было, помойте с мылом. Данное лечение проводится 10 дней.
Отвары и настойки
Эффективным является прием внутрь различных отваров и настоек. Приготовить их можно по следующим рецептам:
1. Настойка на основе череды. Возьмите обычную сухую траву и заварите как чай, но не кипятком, а просто горячей водой. Количество травы должно быть таким, чтобы в итоге вода стала золотистого цвета, а на вкус была приятной. Пейте средство пока оно горячее, несколько раз в день.
2. Еще одно распространенное средство от подагры состоит из водки и сабельника. Вам понадобится 250 грамм корней сухого растения и 0, 5 водки. Поместите корни в емкость, а сверху залейте спиртным, уберите в темное место на три недели. Емкость периодически необходимо встряхивать. Пить настойку нужно по одной ложке три раза в день, на протяжении 10-12 дней.
3. Отвар из лука. Возьмите несколько небольших луковиц, шелуху снимать не нужно, залейте литром воды, поставьте на огонь и варите до тех пор, пока лук полностью не разварится. Отвар охладите, и пейте за 15-20 минут перед едой. Лечиться таким отваром нужно длительное время, курс одного лечения равен двум неделям, затем делается перерыв в одну неделю и вновь повторяется курс.
Важным пунктом в лечении, является соблюдение правильного питания. Известно много случаев, когда строгая диета позволяла улучшить качество жизни тяжело больных. Все объясняется тем, что благодаря диетическому питанию, пуриновых веществ поступает меньше, а значит, их уровень в организме постепенно снижается.
Основные принципы диеты следующие:
• старайтесь кушать продукты с низким содержанием калорий;
• питайтесь регулярно, а главное дробно, в день до 5 раз;
• старайтесь пить больше жидкости, в день до 3 литров;
• не старайтесь быстро избавиться от лишних килограммов, в месяц достаточно сбрасывать до 2 килограмм;
• ни в коем случае не переедайте и не голодуйте.