Нефрит почек
Содержание:
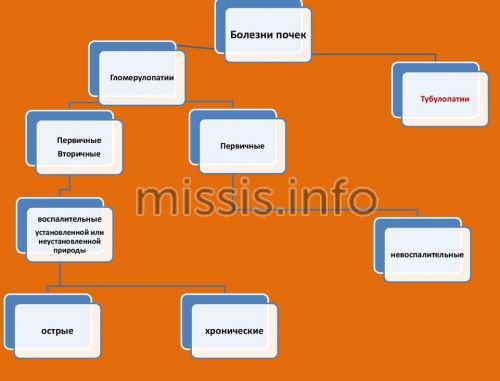
Виды
Нефриты в медицине подразделяются на несколько видов, имеющих свою этиологию, симптоматику и особенности течения. Все виды опасны для здоровья и жизни, поэтому, как только человек выявит у себя первые симптомы развития болезни, рекомендовано немедленно обратиться в медицинское учреждение.
- гломерулонефрит. При этом заболевании поражаются почечные клубочки. В частых случаях данный вид нефрита развивается вследствие ранее перенесённой ангины и прочих недугов, возникновение которых было спровоцировано гемолитическим стрептококком. Характерный признак гломерулонефрита – гематурия. Развиваются отеки, возникает боль в пояснице, повышается АД;
- пиелонефрит (гнойный нефрит). Воспалительный процесс поражает почечные лоханки, чашечки и паренхиму почек. Возбудителями болезни являются стафилококки, кишечная палочка и прочие бактерии. В почки патогенная микрофлора попадает из других отделов мочеполовой системы, но также она может быть принесена током крови из прочих очагов инфекции, уже имеющихся в организме. При пиелонефрите повышается температура, появляется сильная головная боль и боль в пояснице. Мочеиспускания частые и болезненные;
- интерстициальный. Воспалительный процесс охватывает канальцы и межуточную ткань почек. Данное заболевание может быть вызвано приёмом некоторых групп синтетических медицинских препаратов. Также причиной развития могут стать вирусные инфекции. Первые симптомы: отеки, кровь в моче, слабость, повышение АД, полиурия, боль в области, где расположены почки;
- лучевой. Болезнь развивается после продолжительного воздействия на организм ионизирующего излучения. Как правило, это приводит к тому, что воспалительный процесс поражает почечные канальцы;
- шунтовый. Для него характерно соединение комплексов антител возле клубочков почек;
- наследственный. Его появление в организме человека напрямую связано с имеющимися врождёнными патологиями почек.
Возможные осложнения
В самом начале нефрита может запуститься развитие острой сердечной недостаточности. Больные люди при этом страдают от отдышки и цианоза. Сердце увеличивается в размерах, возникает кашель с обильным отделением мокроты, влажные хрипы. Если вовремя не подобрать терапию, они переходят в отек легких.
К наиболее распространенным осложнениям, которые могут быть при остром или хроническом нефрите, являются:
- мозговая апоплексия;
- отек легких;
- анурия;
- острый психоз;
- хлоропривная уремия;
- бронхиты.
При несоблюдении врачебных рекомендаций или тяжелом течении болезни у пациентов любого возраста возможно появление экламптических приступов. Осложнение считается достаточно редким и возникает в 5-10% случаев. Перед припадком резко поднимается артериальное давление, отекает мозг, наблюдаются сосудистые спазмы. Может открыться рвота, сопровождающаяся мигренью. После приступа самочувствие существенно улучшается.
Виды и симптомы
Хронический нефрит — болезнь очень опасная. В большинстве случаев патология развивается крайне медленно и проходит 15–20 лет, прежде чем появляются первые признаки почечной недостаточности. Все это время заболевание видоизменяется, принимая разные формы либо объединяя в себе симптомы каждой из них.
Подострый вид
Скрытая разновидность хронического нефрита переносится довольно легко и протекает без выраженных клинических проявлений. Наличие почечных изменений определяется только по лабораторным анализам мочи. Очень часто подострый тип путают с другими заболеваниями, не имеющими никакого отношения к почкам.
Нефротический вид
Для клинической картины характерны альбуминурия и мочевой синдром. Проявляются они следующим образом:
- повышенная концентрация холестерина;
- тяжелая протеинурия;
- критически низкий уровень альбумина и белка в крови;
- отеки лица и тела.
Нефротическая форма может осложняться сложными инфекциями, тромбозом, гиповолемическим шоком.
Гипертонический вид
Этот тип нефрита отличается относительной доброкачественностью и протекает с выраженным синдромом артериальной гипертонии. Пациента могут преследовать головные боли, ухудшается ЭКГ, наблюдается гипертрофия левого желудочка сердца. Изменения в моче выражены слабо, поэтому заболевание зачастую диагностируется неправильно.
Смешанный вид
Этот тип хронического нефрита сочетает в себе признаки нефротической и гипертонической форм. Имеет вяло прогрессирующее течение и неблагоприятный исход. Проявляется стойким повышением АД, сильными отеками, олигурией, гематурией, протеинурией и развитием ХПН.
Какой врач лечит хронический нефрит?
При появлении признаков дисфункции почек следует обратиться к нефрологу. Если доктор данной специализации в местной поликлинике отсутствует, рекомендуется отложить талон к участковому терапевту или обратиться к врачу общей практики.
Диагностика
Хронический нефрит должен быть дифференцирован от пиелонефрита, первичного гломерулонефрита и других заболеваний почек. Диагноз ставится на основании опроса пациента, визуального осмотра и результатов лабораторных и инструментальных обследований.
Прежде всего, доктор выясняет возможную этиологию хронического поражения — воздействие токсических веществ, прием медикаментов, наличие инфекций, переохлаждение. Затем назначает лабораторные тесты, среди которых наиболее информативны анализы мочи по Нечипоренко и Зимницкому. Они помогают определить состав урины и количество суточного диуреза.
Из инструментальных методов применяют:
- УЗИ почек;
- томографию;
- рентгенографию.
Эффективным способом диагностики является биопсия. Процедура дает информацию о скорости деструктивных процессов и пролиферация, а также помогает определить природу заболевания.
Лечение
Медикаментозная терапия хронической формы нефрита зависит от вида заболевания. Так, присутствие бактериального начала требует назначения антибиотиков: Ципрофлоксацина, Цефуроксима.
При нефротическом варианте с аномально низким уровнем белка в плазме крови применяют глюкокортикоиды. Они наиболее эффективны для пациентов, имеющих минимальные нарушения в почках. Обычно используют цитостатики: Циклофосфамид, Доксорубицин или Преднизолон. Препараты облегчают симптоматику нефрита и помогают защитить еще здоровые клетки.
В период рецидива дополнительно назначают противовоспалительные средства, быстро снимающие боль и отек в пораженных почках Повышенное давление снижают антигипертензивными медикаментами — Каптоприлом, Лизиноприлом. С избытком воды и натрия в организме борются Лазиксом и Маннитом. При отеках применяют диуретики: Верошпирон, Гипотиазид, Фуросемид.
Лечение хронического нефрита подразумевает устранение уремии. Чаще всего для этих целей используют знтеросорбенты — Энтеросгель, Полисорб, Полифепан, активированный уголь. Для поддержания организма и улучшения общего самочувствия принимают витамины, препараты кальция и эргокальциферол.
Профилактика
Хроническую форму нефрита можно предупредить одним способом — своевременной диагностикой и последующей терапией острого воспаления почек. В период лечения необходимо избегать переохлаждения и стрессов, вести правильный образ жизни, соблюдать диету.
Даже справившись с острой стадией нефрита, следует периодически посещать нефролога, сдавать кровь и мочу, проходить УЗИ. Это поможет вылечить заболевание и избежать хронической формы.
Особенности развития
Развитие болезни начинается с попадания в почку источника инфекции, из-за чего и возникает воспаление. Источником инфекционного процесса могут быть:
-
лекарственные средства (при их бесконтрольном приеме);
- бактерии (попавшие в организм извне либо распространившиеся от одних органов к другим);
- интоксикации;
- воздействие химических веществ;
- облучение УФ-лучами.
Надо сказать, что не у всех людей острый нефрит развивается при наличии данных воздействий. Такие случаи являются, скорее, исключением, поскольку иммунитет организма зачастую успешно справляется с негативными воздействиями. Однако иногда иммунная защита человека бывает снижена из-за разных обстоятельств, что и приводит к чрезмерной восприимчивости организма к неблагоприятным факторам. Это и становится причиной формирования острого нефрита.
К числу основных симптомов острого нефрита относятся:
- общее ухудшение самочувствия;
- слабость;
- повышение температуры до критических показателей;
- снижение работоспособности;
- плохой аппетит;
- увеличение числа мочеиспусканий;
- повышение температуры;
- тупая боль в области поясницы;
- боли в мышцах и суставах;
- сыпь на коже;
- сильная жажда;
- ощущение сухости во рту;
- повышение давления;
- отечность (проявляется достаточно редко – при тяжелом течении нефрита).
Данные симптомы могут проявиться не все, и чаще всего они возникают не одновременно. Поскольку у них есть сходство с многими другими заболеваниями (не только почек), не стоит самостоятельно предпринимать какие-либо меры. Нужно обратиться к специалисту для прохождения обследования. Самолечение может усугубить состояние и спровоцировать развитие осложнений.
Серьезной угрозы для здоровья нефрит не несет. Но это справедливо лишь в том случае, если пациент, обнаружив неблагоприятные симптомы, обращается за помощью
Кроме этого, очень важно, чтобы предпринимаемые врачом меры учитывали индивидуальные особенности пациента и проявления болезни. При слабой выраженности признаков заболевания нет необходимости в применении сильных средств, однако нельзя допускать, чтобы болезнь прогрессировала
Одно из них – переход болезни в хроническую стадию, что может привести к патологическим изменениям в организме и развитию почечной недостаточности. А эта болезнь представляет серьезную угрозу не только здоровью, но и жизни человека. Поэтому не стоит игнорировать признаки недуга и откладывать визит к врачу. Также нужно следовать всем предписаниям – это повысит шансы на благоприятный исход.
Формы нефрита
Острый гломерулонефрит.
Эта форма нефрита может развиться внезапно после серьезной инфекции, такой как ангина, гепатит или ВИЧ. Его может вызвать волчанка и менее распространенные заболевания, такие как синдром Гудпасчера или Гранулематоз Вегенера. Гломерулонефрит требует своевременной медицинской помощи, чтобы предотвратить повреждение почек.
Синдром Алпорта.
Это заболевание может привести к почечной недостаточности, а также к проблемам со зрением и слухом. Заболевание, как правило, наследственное и чаще встречается у мужчин.
Хронический гломерулонефрит.
Развивается медленно и имеет небольшое количество симптомов на ранних стадиях. Это заболевание может привести к серьезным повреждениям почек и почечной недостаточности.
IgA нефропатия (Болезнь Берже).
Одна из наиболее распространенных форм нефрита, помимо тех, которые связаны с заболеваниями, такими как диабет и волчанка. Заболевание развивается, когда отложения антител образуются в почках и вызывают воспаление. Чаще болеют мужчины, чем женщины, заболевание редко встречается у молодых людей, так как ранние симптомы легко пропустить. Часто лечат препаратами от артериального давления.
Интерстициальный нефрит.
Данная форма нефрита развивается быстро, и как правило, вызван лекарственными средствами или инфекцией. Заболевание влияет на часть почки, известную как интерстициальная ткань. Если пациенты быстро начинают лечить, полное восстановление возможно в течение нескольких недель.
Есть много причин нефрита, которые в некоторых случаях не ясны. Нефрит и заболевания почек имеют возможную генетическую связь. Инфекции, такие как ВИЧ и гепатит В или С, также могут вызвать нефрит.
У 60% больных с диагнозом волчанки (аутоиммунное заболевание) развивается нефрит. В результате, может быть связь с проблемами иммунной системы.
В некоторых случаях лекарственные средства, такие как антибиотики, могут повредить почки, что приводит к нефриту. Прием обезболивающих нестероидных противовоспалительных препаратов также может вызвать нефрит.
Формы хронического нефрита и их симптомы
Клиническая картина и разнообразие симптомов хронического нефрита полностью зависят от того, в какой форме протекает это заболевание. В современной медицине выделяют 5 разновидностей недуга:
- Гипертонический;
- Нефротический;
- Латентный;
- Смешанный;
- Терминальный.
Гипертонический хронический нефрит характеризуется тем, что в течение довольно длительного промежутка времени его единственными клиническими проявлениями могут быть лишь повышенное артериальное давление и незначительные изменения в моче (например, протеинурия, признаком которой является наличие белка, или цилиндрурия – появление белковых слепков канальцев, иначе называемых цилиндрами). Поскольку явно выраженные симптомы хронического нефрита этого типа отсутствуют, больные редко обращаются за помощью в медицинские учреждения. А если и обращаются, то связывают неприятные проявления с наличием у них гипертонии. При этом электрокардиограмма, как правило, не отображает каких-либо серьезных изменений. У пациентов в большинстве случаев лишь незначительно отклонена влево электрическая ось сердца (ЭОС), отмечается небольшое его увеличение влево (так называемая гипертрофия левого сердца) и снижение Т-зубцов в I и II левых грудных отведениях. Кроме того, может фиксироваться усиление II тона над аортой и определяться небольшое сужение артериол глазного дна. Длительность течения заболевания составляет в среднем от 20 до 30 лет. Исходом же его в большинстве случаев является хроническая самоинтоксикация организма.
Нефротическая форма хронического нефрита на начальных стадиях характеризуется постепенным развитием и отсутствием проявлений гипертонии. Последние, как правило, присоединяются в терминальной стадии течения заболевания, когда у пациента отмечается развитие масштабной интоксикации организма. Основные симптомы данной формы недуга идентичны проявлениям нефротического синдрома, который выражается в виде:
- Генерализованных отеков (в первую очередь отекает лицо, после чего отечность распространяется на все тело);
- Массированной протеинурии (при этом содержание белка в моче превышает показатель 50 мг*кг/сутки);
- Гипопротеинемии – состояния, характеризующегося аномально низким уровнем содержания белка в плазме крови;
- Гипоальбуминемии – патологического состояния, при котором уровень альбумина в сыворотке крови меньше показателя 20 г/л;
- Гиперлипидемии – состояния, обусловленного аномальным повышением уровня липидов и/или липопротеинов в крови.
Нефрит смешанного типа характеризуется сочетанием у пациента симптомов, присущих как гипертонической форме заболевания, так и нефротической. Выраженность проявлений недуга и преобладание одних из них над другими при этом может варьироваться в каждом конкретном случае. В отдельных ситуациях эта разновидность хронического разлитого гломерулонефрита приближена к подострому злокачественному гломерулонефриту – заболеванию, характеризующемуся прогрессирующим течением, чрезвычайно быстрым развитием нефротического и гипертензивного синдромов, рано возникающей почечной недостаточностью и быстро наступающим летальным исходом (как правило, до одного года).
Латентный хронический нефрит довольно долго протекает, не проявляясь какими-либо симптомами, и часто обнаруживается случайно во время проведения лабораторного анализа мочи, показывающего наличие в ней белка или крови сверх величин, составляющих физиологическую норму. В большинстве случаев пациенты не предъявляют жалоб к состоянию собственного здоровья, а у некоторых из них в анамнезе есть отметка о перенесенной ранее острой форме заболевания. Ввиду отсутствия ярко выраженных симптомов хронического нефрита данного типа дифференцировать его с другими заболеваниями почек зачастую можно исключительно посредством проведения пункционной биопсии почек.
Терминальный нефрит представляет собой конечную стадию всех описанных выше разновидностей заболевания. Он характеризуется:
- Нарастанием проявлений гипертонии, которая часто принимает злокачественную форму;
- Всевозможными расстройствами, вследствие которых поражаются органы желудочно-кишечного тракта;
- Хронической уремией вплоть до развития у пациента коматозного состояния и летального исхода.
Симптоматика
Острый нефрит — это недуг, который часто поражает людей молодого возраста, а также детей. В большей части клинических ситуаций процесс развивался через 10–12 дней после перенесения человеком какого-либо инфекционного недуга. Первые признаки развития острого нефрита – гипертермия, слабость и разбитость, в области поясницы возникает ноющая боль.
Основные симптомы:
- повышение АД;
- сильная жажда;
- сухость в ротовой полости;
- появляются отеки. Сначала они локализуются на лице, преимущественно на веках. По мере прогрессирования заболевания, отеки переходят и на все тело. Отёчность за краткий период времени может приобрести значительные объёмы. В тяжёлых случаях есть вероятность развития асцита или же скопления экссудата в плевральной и сердечной полости.
При остром нефрите страдают не только почки. Также поражается сердечно-сосудистая система организма, в частности, сосуды самих почек.
Течение острой формы этого недуга в большей части случаев является благоприятным. Лечение может быть длительным (до трёх месяцев), но, как правило, оно завершается полным выздоровлением пациента. В некоторых случаях на протяжении 6 месяцев может наблюдаться незначительное повышение давления. Для здоровья это не опасно и лечить это состояние не нужно.
Негативное завершение заболевания – его переход в хроническую стадию. Такое возможно в том случае, если на протяжении 9 месяцев от начала развития заболевания, не исчезают основные его симптомы. Обычно это происходит в том случае, если человеку был неправильно поставлен диагноз или же назначено неверное лечение. Для хронического нефрита характерно чередование периодов обострения с периодами затишья.
Хронический нефрит протекает очень долго. Сам пациент при этом ощущает постоянную слабость, разбитость, утомляемость. Также у него появляются головные боли, незначительно повышается АД, снижается аппетит. Если провести анализ мочи, то в ней обнаружатся эритроциты в небольшом количестве, белок и цилиндры.
Опасность хронического нефрита таится в том, что с каждым его обострением гибнет всё больше почечных клубочков. Сами же почки «сморщиваются» и уменьшаются в размерах. Если не провести адекватное лечение нефрита, то погибнет значительное количество тканей почек и разовьётся почечная недостаточность.
Другие симптомы нефрита:
- гипертермия;
- ломкость волос и ногтевых пластин;
- дизурия;
- выраженная интоксикация организма;
- диарея;
- вздутие живота;
- активность больного в значительно мере ограничена;
- рвота и тошнота;
- кожный покров сухой, желтушный, может шелушиться;
- мышечные боли;
- судороги;
- парестезия;
- моча мутная, в ней могут «плавать» хлопья.
Лечение
При любой форме нефрита назначаются медикаментозная терапия и госпитализация с соблюдением постельного режима. Если пациент не может нормально дышать в положении лежа из-за одышки, он должен соблюдать покой в сидячем положении. Набор необходимых препаратов при разных формах недуга отличается. Могут быть назначены следующие медикаменты:
- Антибиотики, противовирусные или противогрибковые средства – соответственно при бактериальных, вирусных и грибковых заражениях. Для назначения эффективного препарата желательно предварительно проверять чувствительность микрофлоры к разным группам медикаментов.
- Лекарства, снимающие бурное воспаление, – гормональные и нестероидные противовоспалительные средства, антигистамины.
- Растворы для нормализации водно-солевого режима организма и мочегонные средства.
- Лекарства, обеспечивающие дезинтоксикацию организма.
- Гипотензивные лекарства – при скачках давления.
- Анальгетики – для снятия болей.
- Жаропонижающее.
- Вспомогательная медикаментозная терапия проводится с помощью иммуномодуляторов, витаминных препаратов и антиоксидантов, которые укрепляют организм и усиливают его защитные реакции.

Виды нефрита почек
В зависимости от провоцирующих факторов, выделяют четыре основные формы заболевания:
- гломерулонефрит;
- пиелонефрит;
- лучевой;
- интерстициальный нефрит.
Кроме этого, воспаление почек (нефрит) может быть шунтовым, при котором происходит соединение антител возле клубочков почек при ревматоидном артрите и аутоиммунных заболеваниях. Редким явлением считается наследственный нефрит, который развивается из-за врожденных патологий почек.
Интерстициальный нефрит
При этом виде заболевания происходит повреждение интерстициальной ткани и почечных канальцев. В большинстве случаев интерстициальный (тубулоинтерстициальный) нефрит возникает при употреблении некоторых медицинских препаратов, например, анальгетиков, мочегонных, антибиотиков, иммунодепрессантов и нестероидных противовоспалительных средств. Развитие болезни непосредственно связано с индивидуальными особенностями организма. Еще этот вид воспаления почек может быть спровоцирован вирусом или атакой собственного иммунитета.
Гламированный нефрит почек
При этом виде заболевания воспалительный процесс затрагивает клубочки и частично почечные канальцы. Пока врачам достоверно определить причину этого вида нефрита не удалось, но было замечено, что провоцируют его аутоиммунные патологии. Зафиксированы случаи развития гламированного нефрита у людей, имеющих онкологическое заболевание, абсцессы и сбои в работе иммунной системы. Болезнь может протекать в острой или рецидивирующей форме. Хронический гломерулонефрит может привести к почечной недостаточности.
Пиелонефрит почек
Этот вид является самым диагностируемым заболеванием почек, при котором воспаление распространяется на паренхимы, чашечки и почечные лоханки. Имеет пиелонефрит виды, отличающиеся местом нахождения, так, выделяют односторонний и двусторонний тип. Если ориентироваться на характер течения заболевания, то может быть острая и хроническая форма. Проблема развивается из-за инфекции, которая проникает в почки через мочевыводящие пути или кровеносные сосуды, если воспаление есть в других органах.
Лучевой нефрит
Это вид заболевания касается только людей, которые перенесли лучевую терапию, то есть имели злокачественное новообразование. Больше всего негативному воздействию подвергаются почечные канальцы, которые в большинстве случаев атрофируются, поэтому проводится оперативное вмешательство по их удалению. Болезнь почек нефрит в лучевой форме может быть получена и при нахождении на территории с сильным радиационным излучением.
Диагностика
Диагностику заболевания проводит нефролог или уролог. Врач изучает медицинскую карту пациента, опрашивает на наличие жалоб, проводит физический осмотр, который включает тест Пастернацкого — поколачивание в области поясницы на уровне почек. Если пациент ощутит явный дискомфорт или боль, это признак того, что почки воспалены.
Лабораторные методы
Лабораторные анализы включают:
- общий анализ мочи — наличие скрытой крови в виде эритроцитов в моче, а также присутствие белка свидетельствуют о нарушении работы почек и воспалении,
- бактериальный посев осадка — в норме моча должна быть стерильной, но если присутствуют бактерии в значительном количестве, это говорит об инфекции в мочевыводящей системе,
- биохимический анализ крови на азот мочевины — если показатель повышенный (от 16—20 ммоль/л), это указывает на активный воспалительный процесс в почках или нарушение водно-солевого обмена,
- тест на содержание креатинина в крови — конечный продукт белкового обмена, который образуется в печени, а выводится почками, значительное превышение показателей свидетельствует о проблемах в работе почек вплоть до хронической почечной недостаточности.
Инструментальные исследования
Важное значение для диагностики имеют инструментальные методы обследования пациента:
- Ультразвуковое исследование — предназначено для установления общей картины состояния почек, их размеров, контура, наличия или отсутствия отёка, конкрементов, песка.
- Компьютерная томография — может проводиться с контрастным веществом, которое предварительно вводят в вену пациенту, и без него. Исследование позволяет детально изучить структуру органа в трёхмерном изображении, а также прилегающих тканей мочевыделительной системы. Метод позволяет определить функциональное состояние почек, включая их сосуды, питание через кровоток.
Что касается острого нефрита, то биопсия почек является одним из лучших способов диагностики заболевания. Такой анализ показан не всегда, а только в случае спорного диагноза или неэффективного ранее назначенного лечения. Биопсия являет собой взятие на микроскопический анализ образцов ткани почки с помощью длинной иглы, которую вводят непосредственно через кожу пациента.
Где добывают нефрит
Месторождения нефрита часто образуются там, где произошло вторжение (интрузия) магмы в осадочные породы. Жидкий огонь из недр земли смешивается с кальцием и кремнием, после чего застывает. Поэтому почечный камень обычно находят в регионах, где когда-то происходили вулканические извержения.
 Месторождения нефрита найдены на всех континентах.
Месторождения нефрита найдены на всех континентах.
Самые красивые залежи китайского камня образуются там, где магма смешалась с серпентинитом. Регулярно находят самоцвет среди мраморных жил. Добыча нефрита ведется как в карьерах, так и намывом на дне ручьев.
Наша страна является одним из лидеров поставки камня на рынок. В России добывают нефрит:
- В Республике Тува;
- На Полярном Урале;
- В Оспинском месторождении;
- В Улан-Ходинских залежах.
Что касается иностранных экспортеров кристалла, то на первом месте здесь Новая Зеландия. Необработанный нефрит из этой страны отличается высочайшим качеством, прозрачностью и уникальной окраской экземпляров. Неудивительно, что маори, аборигены островов, с таким почтением относились к самоцвету. Также похвастаться минералом могут и другие страны:
- Штаты Калифорния, Аляска, Монтана и Вашингтон в составе США;
- Канада;
- Китай (отроги Кунь-Луня и Памира);
- Мексика, полуостров Юкатан;
- Гватемала;
- Гондурас;
- Перу.
Многие старые месторождения исчерпаны чуть ли не в средние века, но геологи регулярно открывают новые.
Разновидности и причины нефрита
В зависимости от причины, спровоцировавшей воспалительный процесс, выделяют четыре основных вида нефрита:
- гломерулонефрит;
- интерстициальный нефрит;
- пиелонефрит;
- лучевой нефрит.
Гломерулонефрит
Гломерулонефрит – это воспалительное заболевание почек, обусловленное аутоиммунными механизмами. Характеризуется преимущественным поражением почечных клубочков. Протекает в острой или хронической форме. В последнем случае заболевание постепенно прогрессирует и приводит к развитию ХПН. Причиной возникновения гломерулонефрита чаще всего являются перенесенные инфекционные заболевания (ангина, тонзиллит, скарлатина и др.), вызванные гемолитическим стрептококком. Они приводят к ответной выработке в организме антител, поражающие не только возбудитель инфекции, но и сосуды клубочков в почках.
Вид почки при остром (слева) и хроническом (справа) гломерулонефрите
Пиелонефрит
Пиелонефрит – воспаление почек, обусловленное чаще бактериальной, реже вирусной или грибковой инфекцией, которая может попасть в почки восходящим (из мочевого пузыря по мочеточникам) или нисходящим (с кровью) путем. Это наиболее часто диагностируемый вид нефрита. Он характеризуется поражением чашечно-лоханочной системы и паренхимы органа. Возбудителями пиелонефрита могут быть следующие микроорганизмы:
- кишечная палочка;
- стафилококки;
- стрептококки;
- протеи;
- энтерококки;
- кандиды и др.
Наблюдаемые при этом виде нефрита почек симптомы зависят от его формы. При остром пиелонефрите клиническая картина выражена более ярко.
Интерстициальный нефрит
Интерстициальный нефрит почек – заболевание, при котором воспалительный процесс охватывает межуточную (интерстициальную) ткань органа. Он развивается вследствие интоксикации организма лекарственными препаратами: антибиотиками, диуретиками, сульфаниламидами, НПВС и др. В некоторых случаях заболевание может быть вызвано вакцинацией, вирусной инфекцией или иммунными процессами. Данный вид заболевания является наиболее опасным, так как наблюдается значительное ухудшение почечных функций. При интерстициальном нефрите симптомы часто взаимосвязаны с его причиной. Например, в случае инфекционной природы его признаки будут схожи с пиелонефритом.
Лучевой нефрит
Лучевой нефрит является результатом радиационного облучения организма. Воспалительный процесс приводит атрофии почечных канальцев за счет дистрофических изменений в их эпителии. Обычно лучевой нефрит диагностируется у пациентов, проходивших лучевую терапию в связи с онкологическими заболеваниями или у лиц, проживающих в зонах с повышенным радиационным фоном. По характеру течения заболевание чаще имеет хроническую форму и приводит к развитию ХПН.
Причины развития нефритов
Рассмотрим подробнее причины возникновения тубулоинтерстициального нефрита, а про пиелонефрит и гломерулонефрит рекомендуем прочитать здесь.
Развитие острого интерстициального нефрита может быть вызвано различными факторами, но среди них основную роль играет прием лекарственных средств:
- Антибиотиков (аминогликозидов, цефалоспоринов, фторхинолонов и пр.).
- Сульфаниламидов.
- Лекарств от туберкулеза.
- Нестероидных противовоспалительных средств (индометацина и пр.).
- Анальгетиков (сюда относится и популярный среди населения парацетамол).
- Иммунодепрессантов.
- Мочегонных препаратов.
- Гипотензивных средств (в частности каптоприла).
- Аллопуринола (лекарства, применяемого при подагре и уратных камнях в почках).
Этот список можно продолжать еще долго. Потенциально опасными могут быть многие медикаментозные средства, причем вероятность развития нефрита зависит не столько от их дозы, сколько от индивидуальной чувствительности человека. Поэтому предугадать, какой будет реакция почек на то или иное лекарство, очень тяжело, тем более что зачастую нефрит развивается только после повторного приема препарата.
Значительно повышают риск возникновения лекарственного нефрита болезни печени, почек, иммунные нарушения, пожилой возраст, застойные явления в организме (например, при сердечной недостаточности).
Помимо этого, нефрит может развиться вследствие интоксикации этанолом (алкоголем), отравления этиленгликолем (это вещество входит в состав антифриза, растворителей, тормозной жидкости) и другими химическими соединениями, к которым окажется чувствительным организм конкретного человека.
К возможным причинам нефрита также можно отнести радиационное облучение и инфекционные заболевания (особенно дифтерию, лептоспироз, туберкулез, сифилис, токсоплазмоз, цитомегаловирусную инфекцию и пр.).
Когда причину болезни выявить врачам так и не удается, диагностируют острый идиопатический тубулоинтерстициальный нефрит.
Хронический нефрит имеет несколько иные механизмы и факторы развития. В большинстве случаев хроническая форма болезни – это результат нелеченного острого нефрита. Реже заболевание развивается самостоятельно, например, при длительном злоупотреблении лекарственными средствами, особенно анальгетиками и нестероидными противовоспалительными лекарствами, которые продаются без рецептов и очень часто используются людьми без назначения врача. Кроме того, хронический нефрит может возникнуть на фоне раковых заболеваний.