Аритмия
Содержание:
Патогенез
Аритмии сердца сами по себе не имеют определенной морфологической картины. Могут обнаруживаться изменения, характерные для заболевания, которое явилось причиной аритмии (дистрофия миокарда, амилоидоз, кардиосклероз, миокардит, некроз). Однако все эти изменения неспецифичны и могут не сопровождаться аритмией. Более характерна для аритмии сердца локализация изменений в области синусового узла и в проводящей системе: воспалительная или опухолевая инфильтрация, тромбоз или атрезия артерии, питающей синусовый узел, а также артериальных веточек, васкуляризирующих проводящую систему, поражения нервного сплетения, окружающего синусовый узел, и т. д.
В ряде случаев морфологическое исследование (включая световую, электронную микроскопию и гистохимические методы) не выявляет никаких изменений.
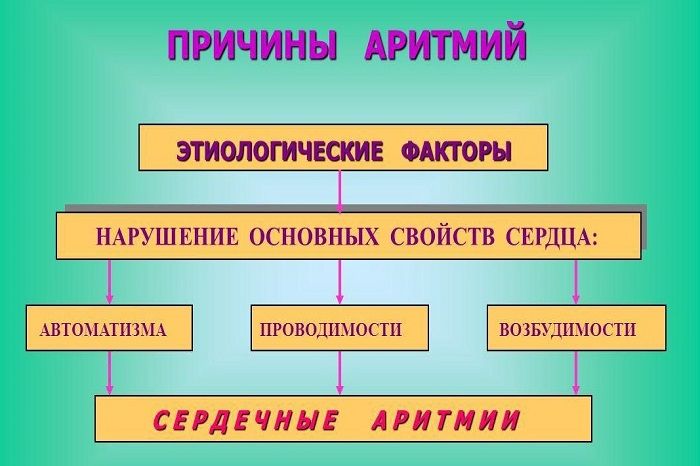
По своему патогенезу аритмии сердца различны. Большая роль в возникновении всех аритмий сердца принадлежит сдвигам в соотношении содержания ионов калия, натрия, кальция и магния внутри клеток миокарда и во внеклеточной среде. Эти сдвиги приводят к изменениям возбудимости, рефрактерности и проводимости синусового узла, проводящей системы и сократительного миокарда. Аритмии сердца развиваются при следующих нарушениях перечисленных функций:
1) усиление, угнетение или полное подавление активности синусового узла;
2) повышение активности очагов автоматизма низшего порядка;
3) укорочение и удлинение рефрактерного периода;
4) снижение или полное прекращение проводимости по проводящей системе или сократительному миокарду, а также, возможно, патологическое проведение импульса по путям, в нормальных условиях не функционирующим, например, по так называемому пучку Кента (см. Вольффа-Паркинсона-Уайта синдром), и проведение импульса в направлении, противоположном нормальному (ретроградное проведение).
Аритмии сердца могут наблюдаться и при некоторых нарушениях сократительной функции миокарда. Большая часть аритмий сердца обусловлена повреждением анатомических структур сердца. Так, возбудимость синусового узла понижается при тромбозе питающей его артерии, активность очагов автоматизма низшего порядка может повышаться при наличии в миокарде очагов воспаления или склероза в результате периэлектротона. Причиной нарушений проводимости может служить анатомический перерыв проводящей системы в результате воспаления, инфаркта миокарда, кардиосклероза, после операций на сердце и т. п. В то же время Уиггерсом (G. J. Wiggers) и И. А. Черногоровым (1962) экспериментально доказана возможность чисто функциональных нарушений ритма сердца. Чаще всего в развитии аритмии сердца в той или иной степени принимают участие оба фактора — функциональный и анатомический. Многообразие аритмий сердца обусловлено возможностью существования нарушений автоматизма, проводимости, рефрактерности и сократимости как в чистом виде, так и в самых различных сочетаниях.
Существует множество способов экспериментального воспроизведения аритмий сердца. Они сводятся к механическим, термическим, электрическим и хим. воздействиям на миокард в целом или локально, а также на различные уровни центральной или вегетативной нервной системы. Однако многочисленные эксперименты до наст, времени не позволили получить ответ на ряд принципиальных вопросов патогенеза аритмий, в частности на вопрос о том, вызваны ли некоторые аритмии сердца наличием в миокарде гетеротопных очагов автоматизма, патологической циркуляцией волны возбуждения (теория «повторного входа») или сочетанием обоих факторов. В проявлении патологических очагов возбуждения, а также нарушений проводимости И. А. Черногоров придает большое значение явлениям парабиоза (см.) и периэлектротона (см. Электротонические явления). Моу (G. К. Moe, 1967) создана электронная схема, позволяющая моделировать некоторые аритмии сердца путем изменения параметров «возбудимости», «рефрактерности» и «проводимости». Опыты на этой модели показали правомерность применения теории «повторного входа» волны возбуждения к объяснению ряда аритмий сердца.
Опасно и не очень
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение пульса), поэтому виды аритмий можно представить следующим образом:
Синусовая аритмия, которая может быть связана с циклами дыхательной деятельности (учащение ритма на вдохе и урежение его на выдохе) или возникать независимо от дыхания, но указывать на какую-то сердечно-сосудистую патологию (ИБС в пожилом возрасте) или быть следствием вегетативной дисфункции, например, у подростков. Этот вид аритмии безобиден и специальных лечебных мероприятий не требует. На ЭКГ отмечается разница между сердечными циклами (> 0,05 с);
непатологическая дыхательная синусовая аритмия
- Синусовая тахикардия устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой тахикардии ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь;
- Синусовую брадикардию характеризует правильный, но замедленный синусовый ритм (менее 60 уд/мин), связанный с понижением автоматизма синусового узла и возникающий в результате чрезмерных физических нагрузок (у спортсменов-профессионалов), патологических изменений (не обязательно сердечно-сосудистых, например, язвенная болезнь), приема некоторых лекарственных препаратов (наперстянка, противоаритмические и гипотензивные средства). Терапия также направлена на ликвидацию причины, вызвавшую брадикардию, то есть, на основную болезнь;
- Пароксизмальная тахикардия, похожая на экстрасистолию, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 240 уд/мин (предсердная) или выраженными изменениями гемодинамики (желудочковая);
- Аритмии, связанные с нарушением проводимости (блокады) обычно хорошо регистрируются на ЭКГ, являются спутником и симптомом различной патологии и лечатся путем воздействия на основное заболевание. Блокады, дающие довольно часто (синоаурикулярная и атриовентрикулярная) брадикардию (40 ударов в минуту и ниже), считаются опасными для жизни и требуют установки кардиостимулятора, который компенсирует сердечную деятельность.
- Мерцательную аритмию, фибрилляцию желудочков, наряду с синдромом слабости синусового узла и атриовентрикулярной блокадой, следует рассмотреть и описать более подробно, поскольку они представляют собой, пожалуй, самые распространенные и сложные случаи нарушения сердечного ритма.
Блокады (нарушение проводимости)
работа проводящей системы сердца
Наиболее частые места локализации блокад:
- Синоаурикулярный и атриовентрикулярный узлы;
- Предсердия;
- Ножки пучка Гиса и их разветвления;
- Мышца желудочков.
В зависимости от скорости проведения импульсов различают 3 степени блокад:
- 1 ст. – проведение импульсов замедленное, с выпадением части сокращений желудочков;
- 2 ст. – не может пройти какая-то часть импульсов (неполная блокада);
- 3 ст. – импульсы вообще не добираются до лежащих ниже отделов проводящей системы (блокада полная).
Нарушения проводимости, вызывающие сбой в сердечном ритме, разделяют по месту их возникновения:
- Синоаурикулярная блокада имеет место, когда в предсердия не проходят импульсы из синусового узла, что больше характерно для выраженной ваготонии и органического поражения сердца. Терапия в первую очередь направлена на основное заболевание, а при явных нарушениях гемодинамики – применение атропина, препаратов белладонны, эфедрина или имплантация искусственного водителя ритма;
- Внутрипредсердная блокада сопровождает пороки сердца, миокардиты, ИБС и может возникать при передозировке некоторых противоаритмических средств или препаратов наперстянки. Ликвидируется путем успешного лечения основной болезни;
- Атриовентрикулярная (АВ) блокада – нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады;
- Блокады внутрижелудочковые способны появляться на любом уровне системы Гиса-Пуркинье (нарушения в пучке Гиса, блокады частичные и полные правой и левой ножки п. Гиса). Обычно эти блокады не требуют лечения, однако учитываются в случаях назначения некоторых медикаментозных средств;
- Синдром W– P –W (Вольфа – Паркинсона –Уайта) или синдром преждевременного возбуждения желудочков возникает, если имеют место дополнительные проводящие пути, позволяющие импульсу распространяться из предсердий в желудочки. Синдром W – P – W сам по себе нечастый – около 0,2% всех людей, но до 80% из них имеют другие нарушения сердечного ритма (суправентрикулярная тахикардия и экстрасистолия, приступы мерцательной аритмии). Этот синдром больше предпочитает мужской пол всех возрастов, но чаще с наследственной предрасположенностью к нему или имеющих врожденные сердечные аномалии. Хотя не исключается и у здоровых лиц или у больных с НЦД и эндокринными расстройствами, которые ему очень способствуют. Синдром преждевременного возбуждения лечить не нужно, если он не сопровождается пароксизмальной тахикардией, в иных случаях назначают β-блокаторы, сердечные гликозиды, противоаритмические средства, а при отсутствии эффекта от них проводят электрическую дефибрилляцию.
Атриовентрикулярная блокада может создавать угрозу жизни
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Еще худших последствий можно ожидать от атриовентрикулярной блокады 3 степени – полной поперечной блокады. Поскольку проведение импульсов от предсердий к желудочкам через АВ узел полностью отсутствует, они начинают возбуждаться и сокращаться, как придется (независимо друг от друга). Если пульс становится ниже 20 уд/мин, можно наблюдать периодическую потерю сознания, сопровождающуюся судорогами, которые возникают в результате ишемии мозга. Это явление носит название приступов Адамса-Морганьи-Стокса, считается крайне тяжелым последствием и требует немедленных реанимационных мероприятий. В противном случае быстро наступает смерть.
Диета
Необходимо также вкратце рассказать о специфике питания при аритмии сердца. Рацион должен отличаться от обычного – пациент обязан активно употреблять продукты с повышенным содержанием кальция, калия, магния, а также с другими микроэлементами, необходимыми для работы сердца.
Также, подкорректировав питание, можно погасить рецепторы блуждающего нерва. Ведь именно он блокирует или угнетает функцию синусового узла, тем самым провоцируя сбои в работе сердечной системы.
Кроме того, здоровое питание – это способ борьбы с лишним весом и налаживание обменных процессов. Данные факторы также относятся к основным провокаторам сердечных сбоев.
Как вылечить аритмию сердца в домашних условиях? Полное выздоровление – это сугубо индивидуальный вопрос, но вот что точно нужно сделать каждому человеку, страдающему данным недугом, так это включить в свое меню следующие продукты:
- Фрукты, богатые микроэлементами и витаминами. Это груши, сливы, бананы, малина, яблоки, апельсины и смородина.
- Овощи: капусту, помидоры, тыкву, огурцы, картофель, фасоль, свеклу, красный перец.
- Отварное мясо (индейку, куриное филе и кролика) и нежирную рыбу (на пару, желательно).
- Мед.
- Молочные продукты – йогурт и нежирный творог.
- Розмарин, так как он укрепляет сосуды.
- Брокколи, ибо в нем содержится множество микроэлементов и витаминов (клетчатка, железо, фосфор в том числе).
- Авокадо, потому что в нем содержатся медь и железо в огромном количестве, а также ферменты, купирующие развитие аритмии.
- Грейпфрут, поскольку он считается ценнейшим источником гликозидов и растительной клетчатки. Его регулярное поедание способствует укреплению сердечной мышцы и нормализации обменного процесса.
- Петрушку, ведь она является прекрасным мочегонным средством, незаменимым при аритмии.
Запрещенные продукты также нужно перечислить, раз речь идет о том, чем можно вылечить аритмию сердца. Навсегда рекомендуется отказаться от копченостей, субпродуктов, жирного мяса, маринованных и соленых изделий, жирной кисломолочки, полуфабрикатов, консервов, яиц (можно лишь паровой омлет и всмятку) и специй.
Виды аритмии
Брадикардия
При синусовой брадикардии частота сердечных сокращений снижается до 59 и меньше ударов в минуту. В среднем — 40-50 уд./мин. Может ощущаться в виде дискомфорта в области сердца, слабости и головокружения. Данный вид аритмии также может быть у здоровых людей в покое или во сне.
Её возникновение может быть вызвано гипотонией (артериальной гипотензией), также сопутствовать заболеваниям сердца и при снижении функции щитовидной железы.
Синусовая тахикардия
При синусовой тахикардии частота сердечных сокращений превышает 90 ударов в минуту, ощущается человеком как сердцебиение в груди.
Возникновение данного вида аритмии, зачастую, может быть вызвано чрезмерными физическими нагрузками, эмоциональным перенапряжением, повышением температуры тела (при простудных и инфекционных заболеваниях), а также заболеваниями сердца и других причин возникновения аритмии.
Пароксизмальная тахикардия
Это правильный ритм работы сердца, но частый. При данном виде аритмии частота сердечных сокращений 140-240 ударов в минуту. При этом человек ощущает слабость, сердцебиение, повышенное потоотделение.
Она может начаться внезапно и так же внезапно исчезнуть. Причинами данного вида аритмии являются такие же причины, как и других видов аритмии.
Мерцательная аритмия
Мерцательная аритмия — это беспорядочное сокращение отдельных мышечных волокон, при этом предсердия полностью не сокращаются, а желудочки сокращаются неритмично, с частотой 100-150 ударов в минуту. При трепетании предсердий они сокращаются регулярно с частотой 250-300 ударов в минуту. Человек при этом не всегда чувствует сердцебиение и не наблюдает изменений в самочувствии. Но, чаще, люди с мерцательной аритмией жалуются на трепетание в груди, боли в сердце и одышку.
Данный вид аритмии возникает при заболеваниях и пороках сердца, щитовидной железы, алкоголизме.
Самое опасное нарушение ритма – это мерцание и трепетание желудочков. Оно может возникнуть при любом тяжелом заболевании сердца, электротравмах, передозировке некоторых лекарственных средств. Характеризуется внезапным прекращением работы сердца, отсутствием пульса, потерей сознания, хриплым дыханием, судорогами, расширением зрачков. В таком случае необходима неотложная медицинская помощь: искусственное дыхание и наружный непрямой массаж сердца.
Дыхательная аритмия
Дыхательная аритмия — это неправильное чередование сердечных сокращений. Обычно встречается у детей и подростков.
Дыхательная аритмия в большинстве случаев не требует лечения и не влияет на самочувствие.
Экстрасистолии
Экстрасистолия характеризуется внеочередным сокращением сердечной мышцы, после которого человек ощущает как бы остановку (замирание) сердца, дискомфорт, возможно нехватку воздуха, после чего сильный удар миокарда и восстановления нормального ритма сердечных сокращений. При груповых экстрасистолах подобный сбой происходит по несколько к ряду, друг за другом.
Могут наблюдаться у здоровых людей, также могут быть вызваны различными заболеваниями и вредными привычками. Наиболее частая же причина — стресс, эмоциональное перенапряжение, страх или злоупотребление кофеин-содержащими напитками и алкоголем.
Блокады сердца
Данный вид аритмии связан с замедлением и прекращением проведения импульсов по структурам миокарда. Признаком блокад является периодическое исчезновение пульса. Блокады могут быть полными или неполными.
Такие состояния могут сопровождаться обмороком и судорогами. При полной поперечной блокаде может возникнуть сердечная недостаточность и внезапная смерть.
Лечение

Для лечения аритмии сердца чаще всего назначаются противоаритмические средства. Они могут способствовать снижению автоматизма синоатриального и предсердно-желудочковых узлов, урежают или учащают ритм сердца (в зависимости от группы препаратов) и ухудшают проводимость в предсердно-желудочковом узле, что удлиняет период невозбудимости сердечной мышцы.
В настоящее врачи для лечения симптомов аритмии сердца и самого заболевания в целом пользуются классификацией, включающей 5 основных групп противоаритмических средств. Классификация препаратов основана на том, какие вообще бывают аритмии, в соответствии с этим осуществляется выбор лекарств:
- Блокаторы натриевых каналов: также содержат три подгруппы и те же средства. Основной эффект их действия заключается в снижении автоматизма, замедлении проводимости, удлинении реполяризации и повышении эффективного рефрактерного периода. Подгруппа лидокаина ускоряет реполяризацию.
- Бета-адреноблокаторы – снижают автоматизм и замедляют проводимость.
- Блокаторы калиевых каналов – из дополнительных эффектов обладают свойством равномерно удлинять реполяризацию и потенциал действия.
- L-типа – значительно снижают проводимость в атриовентрикулярном соединении, тормозят деполяризацию клеток.
- Сердечные гликозиды – для лечения аритмии используются редко.
Все лекарственные препараты выпускаются в виде таблеток для наиболее удобного их использования.
Для оказания первой помощи возможно парентеральное введение (внутримышечное или внутривенное) этих лекарственных средств.
Для лечения аритмии также используют немедикаментозные методы лечения. К ним относятся:
- Электрическая кардиоверсия – восстановление нормального ритма при фибрилляции или трепетании желудочков и предсердий. Процедура является очень болезненной, поэтому пациенту перед этим проводят седацию, обезболивание или дают наркоз. Пациента подключают к монитору ЭКГ, накладывают на грудную клетку электроды и готовят набор для проведения реанимационных мероприятий. На дефибрилляторе выбирают необходимый заряд, кожу пациента для уменьшения электрического воздействия обрабатывают спиртовым раствором и накладывают марлевые салфетки. Уже после первого разряда в большинстве случаев ритм приходит в норму.
- Катетерная абляция – это нехирургический метод лечения, с хирургическими функциями, целью которого является источник аритмии, который необходимо разрушить. Используется при наличии тахикардий с высокими цифровыми значениями и при наличии у пациента дополнительных врожденных проводящих путей. При абляции пациенту к сердцу проводится электрод, по которому пускают радиочастотный импульс. Он и служит источником разрушения аритмических очагов.
- Имплантация кардиовертера-дефибриллятора является единственным способом профилактики при наличии у пациента аритмий, угрожающих жизни. В сердце имплантируется дефибриллятор, который связан с сердечной мышцей при помощи электродов. Имплантируемый прибор представляет собой небольшую коробочку, которая 24 часа в сутки регистрирует сердечный ритм и при наличии нарушений восстанавливает его. Используется преимущественно у пациентов с часто возникающими фибрилляциями. Прибор самостоятельно производит перезарядку сердца, и оно продолжает работать в нормальном ритме.
- Имплантация электростимулятора используется в и выраженных брадикардий. Устройство состоит из блока, который генерирует импульсы и электрода, на который они посылаются. Электростимулятор помещают в сердечную мышцу под эндокард. В зависимости от степени блокады, возможно проведение одного или двух электродов соответственно в один или два желудочка.
Помните, что состояние вашего здоровья, в первую очередь, зависит от вас. При своевременном прохождении диагностики и при ведении здорового образа жизни многих заболеваний можно избежать.
https://youtube.com/watch?v=U8WmM8VEN6M
Классификация патологии
Прежде чем рассуждать о сущности патологии, необходимо изучить её разновидности. Существует несколько групп факторов, приводящих наш организм к состоянию аритмии. Каждому виду этой болезни присущи свои симптомы. В основу заболевания могут лечь кальциевый и магниевый дисбаланс, промышленные и бактериальные предпосылки, вредные привычки (никотин, алкоголь), кислородная недостаточность.
Нормальный ритм сердца.
Поражение эндокринных органов в будущем может отразиться на работе сердечной мышцы. Побочные эффекты от целого ряда лекарственных препаратов тоже могут стать причиной заболевания. Виды аритмии базируются на нарушениях определённых сердечных функций. Известны четыре разновидности этого недуга:
- синусовая аритмия;
- синусовая брадикардия;
- пароксизмальная тахикардия;
- синусовая тахикардия.
Синусовая брадикардия
Редкий сердечный ритм — один из ключевых симптомов синусовой брадикардии. Эта патология затрагивает синусовый узел, служащий индуктором электрических импульсов. Частота сердечных сокращений падает до 50-30 удар/мин. Патология довольно опасна — она часто обнаруживается у внешне «здоровых» людей, проходящих плановый медицинский осмотр.
В группу риска входят профессиональные спортсмены. Постоянные тренировки меняют их режим кровообращения и энергетический обмен. Впрочем, причины изменения ритма весьма разнообразны. Перечислим их:
- голодание;
- дисбаланс нервной системы (вегетативного отдела);
- переохлаждение;
- никотиновая и свинцовая интоксикация;
- инфекционные заболевания (брюшной тиф, желтуха, менингит);
- рост внутричерепного давления при опухолях и отёках головного мозга;
- последствия приёма некоторых лекарств (дигиталис, бета-блокаторы, верапамил, хинидин);
- склеротические изменения миокарда;
- дисфункция щитовидной железы.
Синусовая тахикардия
Частота сердечных сокращений резко увеличивается, превышая отметку 90 удар/мин. Синусовый узел задаёт ритм, и ЧСС возрастает до 160 ударов. Убывает этот показатель постепенно. Обычно учащённый ритм — следствие физической нагрузки, это нормальное явление. Патология проявляется в том, что пациент ощущает аномальное сердцебиение в покое.
Самостоятельным заболеванием синусовая тахикардия не считается. Патология получает развитие на фоне различных недугов и неправильного образа жизни. Эта болезнь опасна тем, что нарушенное кровоснабжение отражается на различных системах нашего организма. Перечислим главные причины тахикардии:
- вегетативный дисбаланс;
- лихорадка;
- анемия;
- злоупотребление чайными и кофейными напитками;
- ряд лекарственных средств (антагонисты кальциевых каналов, сосудосуживающие противопростудные таблетки);
- гипертиреоз и феохромоцитома;
- сердечная недостаточность;
- кардиомиопатия;
- пороки сердца и лёгочные патологии.
Синусовая аритмия
При синусовой аритмии синусовый узел продолжает индуцировать импульсы, но придаёт им переменную частоту. Вырабатывается нарушенный сердечный ритм, которому присущи урежения и учащения. При этом ЧСС будет колебаться в пределах нормы — 60-90 ударов. У здоровых людей синусовая аритмия связана с дыханием — ЧСС меняется при вдохе/выдохе.
Когда может потребоваться лечение синусовой аритмии сердца? Определить «роковую грань» самостоятельно не получится — для этого нужно обратиться к профессиональному кардиологу. Записывая ЭКГ, врач просит пациента задержать дыхание. В этом случае дыхательная аритмия исчезает, а остаётся лишь синусовая. Патологическая форма недуга встречается редко — это признак заболевания сердца.
Пароксизмальная тахикардия
Сердечные сокращения при этом заболевании учащаются/замедляются внезапно — приступами. Правильный ритм сохраняется на протяжении длительного периода, но порой встречаются аномалии. Источник сбоев может локализоваться в разных областях сердца — от этого напрямую зависит ЧСС.
Пульс взрослых нередко ускоряется до 220 ударов, у детей — до 300. Продолжительность пароксизмов также отличается — приступы проходят за считанные секунды либо растягиваются на часы.
Причины возникновения тахикардии кроются в запуске очага повышенного автоматизма и патологической циркуляции электроимпульса. В основе болезни могут лежать повреждения миокарда — склеротические, некротические, воспалительные и дистрофические. Симптомы могут проявляться в виде тошноты, головокружения и слабости.
Вот основные факторы, влияющие на клиническую картину:
- состояние сократительного миокарда;
- частота сердечных сокращений;
- длительность сердцебиения;
- локализация эктопического водителя;
- продолжительность приступа.
Аритмия у детей и подростков
Аритмия сердечного ритма у детей может возникнуть в любом возрасте. В большинстве случаев является доброкачественным проявлением и часто появляется, и исчезает спонтанно
Тем не менее очень важно отличить доброкачественные изменения от потенциально угрожающих жизни.
Доброкачественные протекают бессимптомно, гемодинамика пациента стабильная и она не переходит в угрожающее жизни состояние. Не требует лечения, ребенок может вести нормальную физическую активность с дальнейшим наблюдением у специалистов
Симптоматика нарушения ритма зависит от возраста и степени зрелости ребенка. Старшие дети могут жаловаться на головокружение, а у ребенка 3 лет и младше болезнь проявляется бледностью кожи, раздражительностью и отсутствием интереса к еде.
Мягкими формами считаются:
- синусовая брадикардия;
- суправентрикулярные экстрасистолы;
- идиопатическая желудочковая.
Особенное внимание для установки диагноза уделяется личной и семейной истории, возрасту пациента и типу. Синусовая тахикардия обычно переносится хорошо, исчезает после устранения причины и не требует специальной терапии
Ее причиной являются инфекции, чрезмерный тонус блуждающего нерва, гипертиреоз, повышенный уровень калия и кальция, сниженная температура, гипоксия, заболевания синоатриального узла и использование некоторых лекарств
Синусовая тахикардия обычно переносится хорошо, исчезает после устранения причины и не требует специальной терапии. Ее причиной являются инфекции, чрезмерный тонус блуждающего нерва, гипертиреоз, повышенный уровень калия и кальция, сниженная температура, гипоксия, заболевания синоатриального узла и использование некоторых лекарств.
Другим видом является болезнь синусового узла, которая может произойти после хирургического лечения врожденных пороков сердца. У пациентов без сердечной недостаточности может развиваться в ходе воспалений, метаболических или эндокринных нарушений. Часто происходит у подростков с анорексией, которые после еды вызывают искусственную рвоту. Характеризуется высокой изменчивостью симптомов и требует соответствующего лечения. Детям с симптоматической брадикардией необходима имплантация кардиостимулятора.
Еще одной причиной расстройств работы сердца являются наджелудочковые или суправентрикулярные аритмии, которые исходят от мерцательного узла. Это доброкачественное состояние, которое может возникать у детей с патологиями и без.