Тахикардия — симптомы и лечение в домашних условиях. народные средства и таблетки для лечения тахикардии
Содержание:
- Суть и правила диеты
- Причины высокого пульса
- Диагностика тахикардии
- Как снять приступ тахикардии в домашних условиях
- Тахикардия при беременности
- Виды тахикардии
- Какое лекарство принимать при повышенном давлении
- Первая помощь при сердцебиении
- Основные симптомы и признаки тахикардии
- Причины учащенного сердцебиения
- Блокаторы рецепторов кардиомиоцитов
- Методы понижения пульса
- Литература
- Правила лечения
Суть и правила диеты
При тахикардии необходимо на регулярной основе придерживаться диеты, суть которой заключается в выборе продуктов преимущественно с витаминно-минеральным составом и малой калорийностью. Так, питание будет молочно-растительным с минимальным содержанием вредных жиров.
Диета предполагает соблюдение таких правил:
- суточная калорийность составляет 2500-3000 кКал, причем можно употреблять 1500-2000 кКал, если имеются проблемы с лишним весом, который является нагрузкой для сердца и обостряет приступы тахикардии;
- питаться регулярно – 4-5 раза в день, соблюдая правила раздельного питания, чтобы не переедать и не спровоцировать сердечный приступ;
- устроить последний прием пищи за 2-3 часа до отхода ко сну;
- готовить пищу на пару, варить, отваривать или запекать в духовке, при этом только приветствуется использование пароварки и мультиварки;
- не использовать соль в готовке, а уже приготовленную пищи можно слегка подсолить.

Причины высокого пульса
Случаи обращения пациентов в медицинские учреждения с жалобами на учащение пульса не являются редкостью. При классификации имеющегося симптома следует понимать разницу между высотой и частотой пульса. В первом случае речь идет о степени колебаний стенок артерий, во втором – о количестве сокращений. Регулярный высокий пульс считается серьезным отклонением и признаком наличия недугов, объединяющих человеческий мотор (сердце) и сосуды.
Причинами увеличения колебаний стенок артерий являются такие факторы, как:
- тахикардия;
- гипертензия;
- атеросклероз сосудов;
- ишемическая болезнь сердца;
- перикардиты;
- патологии клапанов сердца;
- резкое повышение физической нагрузки на организм (поднятие тяжелых предметов, быстрый бег и пр.);
- анемия;
- лихорадка;
- лишний вес (ожирение);
- усталость;
- беременность;
- злоупотребление алкоголем и курением;
- бесконтрольный прием психостимулирующих препаратов.
Диагностика тахикардии
Любой, кто испытывает учащенное сердцебиение или тахикардию в течение длительного времени, должен обратиться к врачу. Это поможет определить, имеют ли симптомы безобидные причины или это серьезная аритмия сердца, нуждающаяся в лечении.
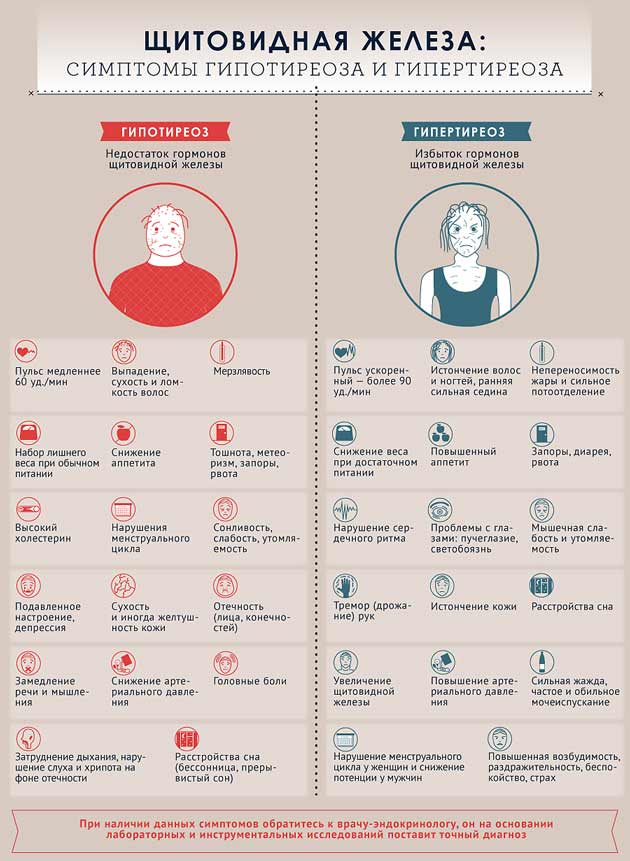
В процессе диагностики проводится полное обследование организма, в ходе которого проверяют состояние сердечно-сосудистой системы, внутренних органов, щитовидной железы и нервной системы. Дополнительно берут общий анализ крови и мочи.
Для определения причин учащённого сердцебиения назначаются следующие дополнительные обследования:
- ультразвуковое исследование сердца (эхокардиография);
- ЭКГ разных видов;
- рентгенография грудной клетки;
- измерения кровяного (артериального) давления.
Так называемая электрокардиограмма (ЭКГ) одна из важных методов обследования. ЭКГ предоставит информацию о состояние сердца. Доктор вставляет несколько электродов в области груди, которые измеряют и регистрируют токи сердца. Это позволяет врачу узнать, является ли ритм сердца пациента регулярным или, например, хаотичным.
Так как многие пациенты только изредка имеют сердечную аритмию, может потребоваться долгосрочная ЭКГ с мониторингом показателей в течение 24 или 48 часов. Для этого пациент получает небольшое устройство ЭКГ, которое он должен носить с собой в течение суток-двух.
Как снять приступ тахикардии в домашних условиях
Учащение сердцебиения происходит спонтанно, оно может продлиться секунды или часы. Пульс порой вырастает до 200 ударов. Чем скорее подоспеет доврачебная помощь на дому, тем выше шансы того, что не будет причинен вред слабым участкам миокарда из-за перенапряжения по причине частых сердечных сокращений.
Вначале нужно немедля вызывать «скорую». Один из способов против тахикардии, какой применяют при приступах, ожидая доктора, – седативные препараты. При их приеме частота сердцебиения сократится спустя всего 20 мин. Во время приступа необходимо лечь, обеспечив до этого наибольшее поступление воздуха. Если человек внутри помещения, надо расстегнуть на нем одежду. Эти операции потребуются, чтобы не терять сознания в ситуации, когда бывает одышка, недостаточно воздуха. Причина – понижение гемоглобина. Если пациенту известно про низкий гемоглобин, для того, чтобы воспрепятствовать проявлениям тахикардии, рекомендован прием железа, витаминсодержащих препаратов.
При начальных признаках приступа следует выполнить глубокий вдох, задержать дыхание на 5-6 секунд. В ряде случаев отлично поможет рефлекс погружения, ледяная вода, однако же не нужно купаться – довольно сполоснуть ею лицо либо опустить его на пару секунд в жидкость, ведь при погружении на глубину на уровне рефлексов сердечные удары становятся медленнее.
Эксперты советуют при учащении ударов сердца дома вызвать значительный кашель либо рвоту. Можете выполнить вдох при счете 6-7, а выдох – на 8-9, рекомендовано дышать таким образом на протяжении 3-х минут.
При приступах дома вы сможете выполнить массаж с правой стороны шеи, т. е. разминать надо каротидный синус (артериальное русло), это более широкая область сонной артерии. Здесь расположены барорецепторы, хеморецепторы. Когда идет их возбуждение, будут шире и кровеносные сосуды, это вызывает спад артериального давления, замедление ритма сердца. Массаж необходимо проводить не больше 10 минут.
Анаприлин при тахикардии: как принимать
Нужно сказать, что массаж требуется аккуратный, а надавливания мягкие, осторожные. У пожилого человека таковым путем убрать приступ тахикардии не выйдет, это может вызвать инсульт.
Надавливание на глазные яблоки поможет при тахикардии. Надо прикрыть глаза, надавливать подушечками пальцев на них (надавливать не больше 12 сек). Выполнять это нужно 5-8 раз.
Чтоб не терять сознание из-за приступов, надо отыскать на ладошке точку соединения большого пальца с указательным. Кости кисти формируют угол, какой вы можете почувствовать в процессе пальпации. Это и является местом для массажа. Массирование помогает не терять сознание.
Умерить сердцебиение возможно, если быстро сводить глаза. Это можно сделать просто так либо поднести к носу какой-нибудь предмет на 0,5 см. Повторять 8-9 раз. Способствует снятию приступа самая простая холодная вода. Ее следует пить небольшими порциями. Понадобится 3-4 стакана.
Тахикардия при беременности
Часто у женщин, у которых ранее не наблюдались проблемы с работой сердечно-сосудистой системы, случаются приступы тахикардии во время беременности. Тахикардия при беременности является следствием изменений в женском организме
Чтобы понять, что такое тахикардия в данном случае, важно учитывать, что в процессе вынашивания ребенка весь организм в целом функционирует с двойной нагрузкой
Однако прямые причины возникновения тахикардии достаточно многообразны и до сих пор подвергаются изучению специалистов. Так, главным фактором, провоцирующим учащенное сердцебиение, следует считать высокий уровень гормонов, которые проявляют симпатомиметическую активность и, как следствие, увеличивают частоту сокращений сердца. Среди других факторов, из-за которых возникает тахикардия при беременности, следует отметить увеличение веса беременной, высокий уровень метаболизма, недостаточное количество важных для организма минералов и витаминов, анемия, понижение давления. Следствием тяжелого токсикоза часто бывают негативные изменения водно-электролитного баланса, что также может спровоцировать периодические приступы тахикардии. Смещения сердца вследствие анатомических изменений в организме, употребление ряда лекарств могут повлиять на состояние сердечной мышцы и спровоцировать тахикардию.
Тахикардией у беременных принято называть состояние, когда ЧСС в состоянии покоя составляет более 90 ударов в минуту. При этом женщина не ощущает боли. Приступ прекращается самостоятельно. Однако при частом повышении ЧСС до120 и более ударов и сопутствующих неприятных симптомах женщина должна обаятельно обратиться к специалистам и пройти обследования. В данной ситуации назначается проведение ЭКГ, в качестве дополнительных исследований используется ЭхоКГ, исследование гормонов щитовидной железы.
Терапия тахикардии при беременности подразумевает прием растительных седативных средств, а также витаминов, препаратов с содержанием калия, магния
Важно скорректировать водный баланс, предотвратить анемию
Виды тахикардии
Классификация тахикардии включает в себя следующие виды данного состояния:
По этиологии:
Физиологическая тахикардия. Частота сердечных сокращений (ЧСС) увеличивается в следствии воздействия на организм определенного фактора. Является адекватной реакцией организма на раздражитель (страх, стресс, прием некоторых веществ, попадание организма в определенные климатические условия и т.д.);
Патологическая тахикардия. Основная причина ЧСС заключается в наличии приобретенной или наследственной патологии сердца и других органов во время пребывания тела в состоянии покоя. Является опасным состоянием, длительное пребывание в котором способствует развитию таких заболеваний сердца, как ишемическая болезнь сердца (ИБС) или инфаркт миокарда. Патологическая тахикардия сопровождается уменьшением наполнения желудочков кровью, что приводит к недостаточному кровоснабжению всех органов, и соответственно их питанию. При этом, у человека падает артериальное давление, а длительный период этого патологического состояния приводит к развитию гипоксии и аритмогенной кардиопатии, при которых эффективность работы сердца существенно понижается. Чем длительнее человек находится в этом состоянии, тем хуже прогноз на полное выздоровление.
Идиопатическая тахикардия. Причину учащенного сердцебиения у медицинских работников выявить не удается.
По источнику, генерирующему электрические импульсы в сердце:
Синусовая тахикардия – развивается в последствии увеличения активности синусового, или синоатриального узла, который собственно и является основным источником электрических импульсов, который задает ритм работы сердца (ЧСС) в состоянии покоя. Характеризуется постепенным началом, ЧСС до 120–220 ударов/минуту и правильным ритмом сердцебиения.
Эктопическая (пароксизмальная) тахикардия – источник электрических импульсов берет свое начало в предсердиях (наджелудочковая) или желудочках (желудочковая). Характеризуется приступообразным течением, которые как появляются внезапно, так и исчезают, однако их продолжительность может составлять от нескольких минут, до нескольких десятков часов, во время которых ЧСС остается неизменно высокой – от 140 до 250 ударов/минуту, с правильным ритмом сердцебиения. Такие приступы называются – пароксизмы.
Пароксизмальная тахикардия включает в себя 3 формы:
- Предсердная (наджелудочковая, или суправентрикулярная) тахикардия — чаще всего, причиной учащенного сердцебиения является активизация деятельности симпатической нервной системы, что обычно происходит при – страхах, стрессах, шоковых состояниях и т.д.;
- Желудочковая тахикардия (ЖТ) – наиболее частой причиной являются дистрофические изменения сердечной мышцы, например — около 85-95% этой формы ЧСС наблюдается у пациентов с ишемической болезнью сердца или миокардитом;
- Узловая тахикардия.
Фибрилляция желудочков (ФЖ). Часто является осложнением обширного трансмурального инфаркта миокарда или продолжением развития пароксизмальной желудочковой тахикардии, хотя некоторые ученые рассматривают фибрилляцию желудочков и желудочковую тахикардию как одно явление. Характеризуется хаотичным и нерегулярным сокращением сердечной мышцы на уровне от 250 до 600 ударов в минуту, что в некоторых случаях приводит к полной остановке сердца. Кроме того, уже через 15-20 секунд больной может испытать сильное головокружение и потерять сознание, а через 40 секунд у него может произойти однократная тоническая судорога скелетных мышц, сопровождающаяся непроизвольным мочеиспусканием и дефекацией. В это же время, у пострадавшего увеличиваются в размерах зрачки, которые через полторы-две минуты расширены до максимального уровня. Больной начинает быстро дышать, но после дыхание замедляется, и через 2 минуты наступает клиническая смерть.
В медицинском мире фибрилляцию желудочков условно разделяют на 3 типа:
Первичная ФЖ. Развитие происходит в первые 4-48 ч. с появления инфаркта миокарда, но до появления левожелудочковой недостаточности и других осложнений приступа. Характеризуется высокой смертностью больных.
Вторичная ФЖ. Развитие происходит у больных инфарктом на фоне недостаточного кровообращения в левом желудочке и кардиогенного шока.
Поздняя ФЖ. Развитие происходит спустя 48 часов (в большинстве случаев на 2-6 неделе) с момента появления инфаркта миокарда и характеризуется 40-60% летальных исходов.
Какое лекарство принимать при повышенном давлении
Гипертония – одна из ключевых причин развития таких заболеваний сердца и сосудов, как инфаркт миокарда и инсульт. Симптомами заболевания являются:
- головокружение;
- рвота;
- головная боль;
- одышка;
- ухудшение зрения;
- кровотечения из носа;
- бессонница;
- отечности конечностей.
Если врач постановил такой диагноз, терапия должна включать не только лекарства от тахикардии при гипертонии, но также изменение образа жизни пациента. Чтобы улучшить свое состояние, больной должен отказаться от курения и употребления алкоголя, сбалансировать рацион и отказаться от соленой пищи. Гипотензивные препараты при тахикардии сердца назначаются в тех случаях, когда высок риск инсульта или инфаркта. Длительность терапии и дозировка подбирается исключительно врачом.
Специалист выписывает самые безопасные лекарства, основываясь на стадии заболевания и общем состоянии организма пациента. Во время приема эффективных понижающих давление средств может вырабатываться привыкание к действующим веществам, поэтому целесообразно периодически заменять таблетки другими. Для повышения качества лечения гипертонии одновременно проводится симптоматическая терапия, содержащая профилактические меры от вторичных патологий – ишемии сердца, нефропатии, диабета, пр.
Ингибиторы АПФ
Как правило, такие лекарства назначаются при наличии сахарного диабета. Принимают ингибиторы АПФ за полчаса до еды, при этом дозировка и продолжительность курса подбирается кардиологом. Главная опасность при лечении повышенного давления такими средствами заключается в увеличении уровня калия в теле человека. В повышенных количествах вещество оказывает негативное влияние на работу сердца и приводит к судорожным сокращениям мышц.
Невзирая на побочные эффекты, ингибиторы АПФ показывают хорошее антигипертензивное действие. Чтобы снизить риск возникновения негативных последствий приема лекарств от повышенного давления, следует строго придерживаться указанной врачом дозировки. Согласно клиническим исследованиям, ингибиторы АПФ помогают предотвратить развитие сердечной недостаточности, если принимать их в небольших количествах. Запрещен прием препаратов во время беременности и в период кормления. К данной группе лекарств относятся:
- Моноприл;
- Энам;
- Униваск;
- Алтейс;
- Асеон;
- Капотен;
- Мавик.
Бета-адреноблокаторы
Лекарства данного вида являются одними из самых эффективных при повышенном давлении. Их использование допускается исключительно по назначению врача. Эффективность бета-адреноблокаторов обусловлена способностью снижать уровень адреналина в крови, благодаря чему происходит расширение стенок сосудов. Запрещен прием таких лекарств при аритмии, брадикардии, астме, эмфиземе, беременности (в данном случае для снижения АД лучше использовать народные средства). При приме препаратов следует обязательно наблюдать за своим пульсом: при высокой частоте, снизьте дозировку.
К числу бета-адреноблокаторов относятся:
- Анаприлин;
- Атенолол;
- Метопролол;
- Тимолол;
- Ацетутолол;
- Бисопролол;
- Лабеталол.
Диуретики при гипертонии
Эффективное лекарство от тахикардии при повышенном давлении – это диуретики. Они обладают ярко выраженным мочегонным действием и рекомендованы к применению пожилыми пациентами. Специалисты, как правило, назначают для лечения гипертонии прием тиазидных диуретиков вместе с антагонистами кальция. При этом следует учитывать, что данные лекарства нежелательно принимать в больших дозах, поскольку они удаляют из организма минералы. Как лечить тахикардию и повышенное давление? Для этого назначают один из перечисленных препаратов:
- Амлодипин;
- Гидрохлортиазид;
- Индапамид-ретард;
- Триамтерен;
- Амилорид.
Первая помощь при сердцебиении
Что же делать, если тахикардия застала вас врасплох, и рядом нет никого, чтобы помочь. Надо ли вызывать скорую?
Для того чтобы не задавать себе подобных вопросов в момент приступа и уметь оказать первую помощь себе или кому-то ещё, надо знать, как успокоить сердцебиение.
- Остановитесь и передохните — вот первое действие, которое следует совершить, когда пульс участился. Лягте или присядьте, если это возможно. Это должно успокоить сердцебиение.
- Распахните окно или форточку, чтобы обеспечить доступ кислорода в комнату и вдыхайте его как можно глубже, пока приступ не закончится.
- Сделайте глубокий вдох и протолкните воздух с усилием, словно вы тужитесь. Это один из вагусных манёвров, урежающих частоту сердечных сокращений и воздействующих на парасимпатическую систему. Другой приём активировать блуждающий нерв и успокоить сердцебиение — при помощи задержки дыхания после вдоха и выдоха. Третий вариант — надавливание пальцами на глазные яблоки в течение 20 секунд. Это тоже помогает остановить учащённое сердцебиение, но не подходит тем, кто страдает повышенным глазным давлением (глаукомой).
- Попробуйте нежно массировать правую сонную артерию в месте соединения шеи с челюстью. Стимулирование вагусного нерва снижает сильное сердцебиение. Рекомендуется, чтобы врач сам указал силу нажима и точку, поскольку этот приём имеет строгие противопоказания для пожилых людей и тех, кто страдает синдромом каротидного синуса.
- Окунув лицо в ёмкость с ледяной водой, можно вызвать рефлекс погружения, который возникает у морских млекопитающих. В тот момент, когда они опускаются на дно, оказываясь в самом холодном слое воды, замедляется сердцебиение. Таким способом они восстанавливают работу сердца и мозга после чрезмерных нагрузок.
- Существуют препараты, замедляющие сердечный ритм, например, Валокордин, Корвалол, Валосердин. Принимать по инструкции, то есть от 10 до 40 капель на 30 мл воды. Они содержат фенобарбитал, натуральные экстракты успокаивающих трав и хорошо помогают при сердцебиении.
Основные симптомы и признаки тахикардии
Заболевание определяет врач, прослушав грудную клетку больного, после чего подбираются способы лечения. На тахикардию сердца указывают следующие признаки и симптомы:
- общая слабость;
- сильная одышка при тахикардии беспокоит даже во время простого разговора;
- головокружение, сопровождающееся предобморочным состоянием;
- повышение чувства тревожности;
- больной часто теряет сознание;
- при тахикардии усиливается пульсация вен, расположенных на шее;
- человека беспокоит сильное чувство тошноты;
- в области сердца появляются неприятные болезненные ощущения;
- темнеет в глазах;
- появляется чувство острой нехватки воздуха, которое часто сопровождает данное заболевание.
Синусовая тахикардия
Отличительным симптомом данного вида заболевания является то, что происходит постепенное нарастание количества сердцебиений за минуту (достигает 120 ударов), при этом сохраняется правильный ритм функционирования синусового узла. Лечение такой тахикардии включает следующие мероприятия:
- Больной нуждается в полноценном отдыхе. При появлении усталости нужно прорвать работу и сделать небольшой перерыв. При этом заболевании сон должен быть спокойным, полноценным (не менее 8 часов в сутки).
- Старайтесь избегать стрессовых ситуаций.
- Регулярные прогулки на свежем воздухе помогают улучшить самочувствие и являются прекрасной профилактикой тахикардии. Рекомендуется периодически ездить в лес, на природу, подальше от городской пыли и шума.
- Необходимо избавиться от всех вредных привычек, особенно, курения, употребления наркотических, алкогольных средств.
- Важны регулярные занятия лечебной физкультурой, но только после определения врачом правильной нагрузки.
- При тахикардии питание должно быть изменено – полностью исключается из рациона жирная пища, кофеин и содержащие его продукты. Придерживайтесь диеты из легкоусвояемой еды.
- После обследования и диагностики заболевания доктор назначит нужные лекарственные препараты, дозировка которых должна строго соблюдаться.
- Лечение тахикардии сердца народными средствами может применяться только после разрешения врача.
- Пользу при этом заболевании приносит зеленый чай, пустырник, шиповник, отвар валерианы, сок овса, смесь из кураги, лимона, изюма, орехов и меда.
Желудочковая
Развитие этого вида тахикардии может произойти на нервной почве. Желудочковая разновидность заболевания проявляется яркими признаками и симптомами. Приступ начинается внезапно, затем неожиданно проходит, разной будет его продолжительность (иногда достигает суток). При ухудшении самочувствия и прогрессировании заболевания незамедлительно вызовите скорую помощь, лечение проводится в стационаре. До того как приедут врачи, на грудь больному нужно положить прохладный компресс, обеспечить доступ свежего воздуха. Можете дать такие лекарства как валакордин, корвалол.
Предсердная тахикардия
Это самая редкая форма заболевания, которая проявляется на небольшом участке предсердий. Может беспокоить изредка либо длиться несколько суток, а иногда и месяцев. У пожилых мужчин, которые страдают от серьезных форм сердечной недостаточности, есть вероятность проявления одновременно нескольких патологических очагов. Предсердная тахикардия может протекать без симптомов, иногда чувствуется учащенное сердцебиение, появляются боли в области груди, одышка, головокружение. Эта форма заболевания не опасна, но стоит пройти медикаментозное лечение.
Атриовентрикулярная
Этот вид тахикардии встречается очень часто, может сопровождаться такими признаками:
- при высоком давлении отчетливо чувствуется пульсация в районе шеи;
- ангиозные (сдавливающие) боли;
- нарушение сознания;
- чувство удушья часто наблюдается при таком заболевании.
Приступ начинается резко, неожиданно, может длиться несколько дней. Атриовентрикулярная тахикардия часто встречается у женщин, не имеет связи с другими сердечными заболеваниями. Снизить частоту приступов помогут определенные лекарства, которые назначает врач, после диагностирования атриовентрикулярной тахикардии. Пользу приносят не только таблетки, но и физиотерапия. Лечение подбирается в индивидуальном порядке, с учетом частоты приступов, их длительности, наличии дополнительных осложнений.
Причины учащенного сердцебиения
Причины тахикардии могут быть:
- Физиологическими. В этом случае тахикардия носит временный характер. При исключении действия на организм того или иного фактора ЧСС возвращается к показателям нормы самостоятельно.
- Патологическими. Они связаны с нарушением деятельности отдельных органов, желез или целых систем. При таких обстоятельствах пациенту требуется квалифицированная медицинская помощь.
Остановимся на каждой группе факторов детальнее.
Физиологические причины
Учащение сердцебиения может стать результатом:
- интенсивных физических нагрузок;
- внезапного пробуждения;
- резкого изменения положения тела;
- сильного эмоционального всплеска (радости, удовольствия, гнева, страха);
- переедания.
Обычно человек даже не замечает учащения сердцебиения. Если же оно проявляется, то сопровождается незначительным дискомфортом в области грудной клетки. Отметить его можно также в том случае, если человек измерить свой пульс. Такая тахикардия не является опасной для здоровья, но лишь при условии отсутствия кардиологических болезней.
Помимо всего прочего, приступ тахикардии может возникнуть на фоне:
- курения;
- неправильного питания с доминированием вредной пищи;
- эмоционального или физического перенапряжения;
- недосыпания;
- злоупотребления кофе или другими энергетическими напитками.
Если на фоне этих факторов тахикардия возникает регулярно, то пациенту рекомендуется обратиться к врачу, чтобы пройти обследование для выявления кардиологических заболеваний.
Патологические состояния
Есть несколько патологических причин развития тахикардии, которые можно разделить на группы:
1) Функциональные нарушения сердечно-сосудистой системы. К этой категории можно отнести:
- нейроциркуляторную дистонию;
- дисфункцию синусового узла, для которой характерно возникновение синусовой тахикардии;
- резкие скачки артериального давления (особенно часто наблюдается тахикардия при сниженном АД, поскольку таким способом сердце пытается «выровнять» ситуацию).
2) Органические поражения миокарда. Причиной тахикардии могут послужить:
- инфаркты (острые или присутствующие в анамнезе пациента);
- врожденные или приобретенные пороки сердца;
- артериальная гипертензия 3 – 4 степени (особенно злокачественного течения);
- кардиосклероз – патологическое состояние, при котором происходит замещение рубцовой тканью нормальной, здоровой ткани миокарда;
- кардиомиопатия – болезнь, при которой происходит либо увеличение массы миокарда, либо ее истончение с сопутствующим расширением сердечных полостей.
3) Поражения других органов и систем:
- заболевания щитовидной железы, сопровождающиеся гипертиреозом (тиреотоксикозом);
- патологические поражения ЖКТ – язва, гастрит, диафрагмальная грыжа и пр.;
- пульмонологические болезни: бронхиты, астма, ХОБЛ (тахикардия часто наблюдается у пациентов, которые пользуются бронходилататорами или гормональными бронхорасширяющими ингаляторами);
- лихорадка;
- любые воспалительно-инфекционные заболевания;
- разные виды анемии;
- острая или интоксикация организма, вызванная алкогольным, токсическим, радиологическим, наркотическим отравлением;
- острое отравление;
- дистрофия, вызванная неправильным питанием;
- опухолевые процессы, поразившие ткани головного мозга, средостения;
- терминальная стадия онкологии;
- разные виды шоковых состояний.
Также тахикардия часто сопутствует коллапсу – состоянию, которое сопровождается резким и значительным падением АД.
Блокаторы рецепторов кардиомиоцитов
Бэта-блокаторы – группа препаратов, способствующая уменьшению ЧСС, снижению артериального давления за счет блокирования бета-адренорецепторов. В результате блокирования рецепторов адреналин и норадреналин не воздействуют на миокард и сердце начинает сокращаться реже.
Бэта-блокаторы бывают следующих видов:
- селективные – действуют только на сердечную мышцу. К ним относятся атенолол, бисопролол, метопролол
- не селективные – действуют не только на миокард, а также на бронхи, сосуды. К ним относятся анаприлин, сотагексал
- с вазодилятирующим эффектом – способствуют расслаблению сосудов. К этой группе относятся карведилол, небиволол.
Селективные и неселективные бэта-адреноблокаторы с одинаковой силой действуют на приступы тахикардии и артериальное давление, но у кардиоселективных препаратов меньшее количество побочных эффектов.
Методы понижения пульса
Снизить количество сердечных сокращений (пульс) получится несколькими способами. Выбор конкретных методик надо осуществлять с учетом возраста пациента, его общего состояния и уровня артериального давления в момент учащения пульса. Снижать ЧСС надо независимо от того, является такая ситуация регулярной или ее вызвали кратковременные внешние факторы. Сделать это можно с помощью медикаментов, народными средствами или специальными психологическими методиками.
Медицинскими препаратами
Таблетки от тахикардии условно разделяют на три категории – натуральные, синтетические средства, антиаритмические лекарства. Принимать любые препараты рекомендуется после грамотной консультации. Первая группа лекарств устраняет симптомы, а вторая помогает бороться с заболеваниями, при которых пульс начинает скакать в сторону увеличения.
Препараты, помогающие при решении вопроса, как снизить повышенный пульс:
- «Валериана» (успокоительный препарат, натуральное средство).
- «Персен» (средство с седативным эффектом, оказывает благотворное воздействие на организм, пульс).
- «Пустырник» (мощное успокоительное лекарство на натуральных компонентах, нормализует пульс).
- «Фенобарбитал» (снотворный препарат, назначается специалистами, нормализует сон, работу нервной системы).
- «Реланиум» (транквилизатор, назначается врачом, принимается при наличии опасных симптомов, нормализует пульс до нижнего (допустимого) показателя).
Народными средствами
Примеры рецептов альтернативной медицины, помогающие решить вопрос, как сбросить учащенный пульс:
- травяной сбор (по 1 ч. л. листьев мелиссы, корня валерианы, хмеля и семян укропа залить кипятком, настоять 30 минут, принимать по 100 мл за 15 минут до еды три раза за день на протяжении двух недель, средство оказывает успокаивающее воздействие, нормализует работу сердца);
- сбор из пустырника и календулы (смешать в равных количествах, залить кипятком, настоять, употреблять две недели перед обедом, пульс становится нормальный, нервная система успокаивается);
- отвар из шиповника (2 ст. л. измельченных ягод залить 400 мл кипятка, проварить 10 минут на слабом огне, процедить, пить один раз за день по стакану отвара);
- лечение черной смородиной (из ягод легко варить варенье, употреблять их свежими или делать отвары из сушеных листьев, ингредиент должен регулярно присутствовать в рационе, смородина способна успокоить нервную систему, замедлить высокий пульс, оказать общеукрепляющее воздействие на организм);
- отвар на основе корня валерианы (1 ст. л. корней валерианы залить стаканом кипятка, проварить на медленном огне 30 минут, принимать по столовой ложке три раза за день, средство помогает сбить учащенный пульс, нормализовать нервную систему, благоприятно повлиять на сердце).
Психологическими методиками
Замедлить учащенный пульс получится не только лекарственными препаратами или травами и другими средствами народной медицины, но и методами, разработанными психологами. Любая успокоительная программа окажет благоприятное воздействие на психику, работу сердца или сосудов. Рекомендуется посещать сеансы психологов, консультироваться с психотерапевтами, принимать участие в тренингах.
В экстренных ситуациях
В случаях, когда под рукой нет медикаментов, пациенту необходимо оказать первую медицинскую помощь. Тело человека надо разместить горизонтально, открыть окна для обеспечения максимального количества свежего воздуха. Если одежда тесная, то надо расстегнуть верхние пуговицы или снять предметы гардероба, способные затруднить дыхание. Вызов специалистов скорой помощи осуществляется максимально быстро.
Алгоритм действий при экстренной ситуации происходит в несколько этапов:
- подготовительные действия в отношении помещения и одежды пациента;
- марля, бинт или кусочек ткани надо смочить холодной водой и наложить на лоб пациента;
- во время приступа человек должен быть в горизонтальном положении;
- пациенту надо порекомендовать задержать дыхание на несколько секунд (процедуру повторять несколько раз);
- для исключения обезвоживания рекомендуется при необходимости употреблять воду (комнатной температуры, без газа);
- пациенту необходим покой, спокойная атмосфера.
- помассировать шею в области артерий (боковые части шеи);
- людям среднего возраста рекомендуется вызвать рвоту;
- вызвать скорую помощь.
Литература
- Шубитидзе И.З., Трегубов В.Г., Покровский В.М. Сравнение эффективности небиволола и соталола у пациентов с гипертонической болезнью и желудочковыми нарушениями ритма сердца. Евразийский кардиологический журнал. 2016.
- Фомина И.Г. Нарушения сердечного ритма. М., «Русский врач», 2003.
- Бунин Ю.А. Лечение тахиаритмий сердца. М. 2003.
- Almendral J., Castellanos E., Ortiz M. Update: Arrhythmias (V). Paroxysmal supraventricular tachycardias and preexcitation syndromes. Rev Esp Cardiol (Engl Ed). 2012.
- Camm C.F., James C.A., Tichnell C. et al. Prevalence of atrial arrhythmias in arrhythmogenic right ventricular dysplasia/cardiomyopathy. Heart Rhythm. 2013
Людмила Жаворонкова
Правила лечения
Тахикардия может иметь патологическую и физиологическую форму.
В первом случае пациенту в обязательном порядке назначается экстренное лечение. Данное заболевание характеризуется наличием ярко выраженной симптоматики. Именно поэтому лечение патологии должно проводиться в домашних условиях.
При появлении приступов тахикардии пациенту рекомендуется вызвать скорую помощь. До ее приезда больному предоставляется первая помощь. С этой целью необходимо обеспечить доступ свежего воздуха в помещение.
При наличии стесняющей одежды ее необходимо обязательно снять, дать Валокордин. После госпитализации больного для купирования приступа осуществляется применение Хидина, Новокаиномидина и других лекарств.
Если у пациента диагностируется пароксизмальный тип тахикардии, то введение антиаритмических препаратов должно проводиться внутривенно.
Достаточно часто пациентам при аритмии делают назначение комплексного лечения. В данном случае исключается необходимость в применении антиаритмических препаратов.
Если у пациента наблюдается физиологическая аритмия, то купировать ее признаки можно дома. Данное патологическое состояние характеризуется отсутствием дополнительных нарушений, которыми являются органические патологии сердца. В этом случае пациенту рекомендуется полноценный отдых.
Если после него приступ не проходит, тогда необходимо принять успокаивающие препараты. Некоторым пациентам рекомендуется прием магнийсодержащих препаратов. С помощью этих лекарств осуществляется восстановление миокарда.
Лекарства могут иметь природное или синтетическое происхождение. Выбор определенного медикамента должен проводиться доктором в соответствии с показаниями.
На видео — больше о лечении тахикардии: